Типы и классификация гломерулонефрита: причины и профилактика
Содержание:
- Симптомы гломерулонефрита в острой и хронической стадиях
- Другие заболевания из группы Болезни мочеполовой системы:
- К каким докторам следует обращаться если у Вас Острый диффузный гломерулонефрит:
- Лечение хронического гломерулонефрита
- Методики постановки диагноза заболевания
- Формы гломерулонефрита
- Прогнозы лечения и возможные негативные последствия
- Клинические проявления
- Лечение
- Патогенез острого гломерулонефрита
Симптомы гломерулонефрита в острой и хронической стадиях
Острый гломерулонефрит и его первые симптомы начинают проявляться спустя, примерно, 2 недели после начала воспаления. У больного появляются симптомы общей интоксикации: головная боль, тошнота, слабость и повышение температуры. Его мучают ноющие боли в пояснице.
Но острый гломерулонефрит имеет три классических проявления:
- повышенное артериальное давление;
- изменения в моче;
- отеки.
Зачастую острый диффузный гломерулонефрит может иметь только мочевой синдром – в моче появляется белок (протеинурия), цилиндры и эритроциты (гематурия). Большое количество эритроцитов в моче может привести к ее окрашиванию в характерный для данного диагноза цвет «мясных помоев».
Распознать острый гломерулонефрит, протекающий только с проявлением мочевого синдрома, довольно трудно. Если пациент жалуется только на быструю утомляемость и тупые боли в пояснице, а в анамнезе у него есть недавнее перенесенное инфекционное заболевание, тогда можно заподозрить острый гломерулонефрит.
Острый диффузный гломерулонефрит может характеризоваться одышкой и сильным сердцебиением. Пациенту постоянно хочется пить. Сокращается суточное выделение мочи. В крови обнаруживается большое содержание азотистых шлаков – мочевины и креатинина.
Один из первых симптомов – отеки. Лицо приобретает сильную отечность и бледность («лицо нефритика»). Жидкость может скапливаться в брюшной полости, плевральной или в полости перикарда. За короткий срок больной может прибавить в весе до 15 кг. Отеки наряду с артериальной гипертензией грозят возникновением острой энцефалопатии и отеком мозга.
Хронический гломерулонефрит редко имеет острое начало. В зависимости от того, какие симптомы проявляются, хронический гломерулонефрит делится на несколько форм. Латентный или нефрит с изолированным мочевым синдромом проявляется только в изменениях в моче (причем отклонения в показателях небольшие). Это самая благоприятная и частая форма хронического гломерулонефрита. Такие симптомы как отеки и гипертензия отсутствуют.
Гипертоническая форма характеризуется сильной гипертензией и изменениями состава мочи. В некоторых случаях возможны нарушения со стороны сердечной деятельности и мозгового кровообращения.
Нефротический синдром (нефротическая форма) проявляется в сильных отеках лица, конечностей и поясничной области. Отеки имеют упорный характер и различную выраженность.
Самая неблагоприятная форма – смешанная. Это хронический гломерулонефрит с отеками и повышенным артериальным давлением. Такая форма вызывает массу осложнений и заканчивается развитием недостаточности почек.
Симптомы гематурической формы нефрита не затрагивают общего самочувствия пациента. Помимо стойкой гематурии можно обнаружить пастозность век (отечность), протеинурию и анемию.
Другие заболевания из группы Болезни мочеполовой системы:
| «Острый живот» в гинекологии |
| Альгодисменорея (дисменорея) |
| Альгодисменорея вторичная |
| Аменорея |
| Аменорея гипофизарного генеза |
| Амилоидоз почек |
| Апоплексия яичника |
| Бактериальный вагиноз |
| Бесплодие |
| Вагинальный кандидоз |
| Внематочная беременность |
| Внутриматочная перегородка |
| Внутриматочные синехии (сращения) |
| Воспалительные заболевания половых органов у женщин |
| Вторичный амилоидоз почек |
| Вторичный острый пиелонефрит |
| Генитальные свищи |
| Генитальный герпес |
| Генитальный туберкулез |
| Гепаторенальный синдром |
| Герминогенные опухоли |
| Гиперпластические процессы эндометрия |
| Гонорея |
| Диабетический гломерулосклероз |
| Дисфункциональные маточные кровотечения |
| Дисфункциональные маточные кровотечения перименопаузального периода |
| Заболевания шейки матки |
| Задержка полового развития у девочек |
| Инородные тела в матке |
| Интерстициальный нефрит |
| Кандидоз влагалища |
| Киста желтого тела |
| Кишечно-генитальные свищи воспалительного генеза |
| Кольпит |
| Миеломная нефропатия |
| Миома матки |
| Мочеполовые свищи |
| Нарушения полового развития девочек |
| Наследственные нефропатии |
| Недержание мочи у женщин |
| Некроз миоматозного узла |
| Неправильные положения половых органов |
| Нефрокальциноз |
| Нефропатия беременных |
| Нефротический синдром |
| Нефротический синдром первичный и вторичный |
| Обостренные урологические заболевания |
| Олигурия и анурия |
| Опухолевидные образования придатков матки |
| Опухоли и опухолевидные образования яичников |
| Опухоли стромы полового тяжа (гормонально-активные) |
| Опущение и выпадение (пролапс) матки и влагалища |
| Острая почечная недостаточность |
| Острый гломерулонефрит (ОГН) |
| Острый диффузный гломерулонефрит |
| Острый нефритический синдром |
| Острый пиелонефрит |
| Острый пиелонефрит |
| Отсутствие полового развития у девочек |
| Очаговый нефрит |
| Параовариальные кисты |
| Перекрут ножки опухолей придатков матки |
| Перекрут яичка |
| Пиелонефрит |
| Пиелонефрит |
| подострый гломерунефрит |
| Подострый диффузный гломерулокефрит |
| Подслизистая (субмукозная) миома матки |
| Поликистоз почек |
| Поражение почек при миеломной болезни |
| Поражение почек при подагре |
| Пороки развития половых органов |
| Постгистерэктомический синдром |
| Постменопауза |
| Почечнокаменная болезнь |
| Предменструальный синдром |
| Простая вирильная форма адреногенитального синдрома |
| Прямокишечно-влагалищные свищи травматического генеза |
| Психогенная аменорея |
| Радиационные нефропатии |
| Рак шейки матки |
| Рак эндометрия |
| Рак яичников |
| Реноваскулярная гипертензия |
| Саркома матки |
| Сертоли |
| Синдром истощения яичников |
| Синдром поликистозных яичников |
| Синдром после тотальной овариэктомии |
| Синдром приобретенного иммунодефицита (СПИД) у женщин |
| Синдром резистентных яичников |
| Тератобластома |
| Тератома |
| Травмы половых органов у девочек |
| Трихомониаз |
| Туберкулез мочеполовых органов |
| Урогенитальные инфекции у девочек |
| Урогенитальный хламидиоз |
| Феохромоцитома |
| Хроническая почечная недостаточность |
| Хронический гломерулонефрит |
| Хронический гломерулонефрит (ХГН) |
| Хронический диффузный гломерулонефрит |
| Хронический интерстициальный нефрит |
| Хронический пиелонефрит |
| Хронический пиелонефрит |
| Эндометриоз (эндометриоидная болезнь) |
| Ювенильные маточные кровотечения |
К каким докторам следует обращаться если у Вас Острый диффузный гломерулонефрит:
Уролог
Нефролог
Терапевт
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Острого диффузного гломерулонефрита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лечение хронического гломерулонефрита
| Вид лечения | Цель | Практические сведения |
| Устранить источник хронического воспаления, который является пусковым фактором аутоиммунного поражения почек |
|
|
| Снизить нагрузку на почки. Физическая активность ускоряет обменные процессы, которые ведут к ускорению формирования токсических для организма азотистых соединений. | Больному рекомендуется находиться с лежачем положений, без крайней необходимости не вставать с постели. | |
| Нарушение работы почек приводит к изменению электролитного баланса крови, потере нужных организму питательных веществ и накоплению вредных токсических. Адекватная диета позволяет снизить неблагоприятное воздействие вышеперечисленных факторов. | Стол номер 7 Особенности питания:
|
|
| Улучшение текучести крови. При воспалении в почечных клубочках создаются условия для формирования в их сосудах тромбов и закупорки их просвета. Препараты данной группы предотвращают этот процесс. |
|
|
| Нестероидные противовоспалительные препараты | Имеются сведения, что индометацин и ибупрофен оказывают влияние на активность иммунного ответа. Подавление иммунного поражения почек приводит к улучшению состояния почек. | Индометацин
|
| Средства подавляющие активность иммунной системы оказывают благоприятный эффект при гломерулонефрите. Снижая активность иммунной реакции, эти препараты подавляют разрушительные процессы в почечных клубочках. | Стероидные препараты:
Цитостатические препараты:
|
|
| При развитии почечной недостаточности может наблюдаться задержка жидкости в организме, а так же изменение концентрации гормонов, вырабатываемых почками. Эти изменения часто приводят к стойкому повышению артериального давления, которое возможно снизить лишь медикаментозно. |
|
|
| Затрудненный кровоток в воспаленных клубочках почек, накопление в почечных канальцев клеточных элементов крови требует активизации тока жидкости в нефроне. Потому, мочегонные препараты могут оказывать положительный эффект при гломерулонефритах. |
|
|
| В том случае, если у больного гломерулонефритом сохраняется хронический очаг инфекции (хронический гайморит, синусит, эндометрит, уретрит, тонзиллит), необходима его санация антибактериальными препаратами. | В каждом конкретном случае вид антибиотика подбирается лечащим врачом индивидуально в зависимости от следующих факторов:
|
Методики постановки диагноза заболевания
Острый гломерулонефрит, подобно другим недугам, затрагивающим почки, нередко имеет довольно типичные проявления. Его часто путают с пиелонефритом, мочекаменной болезнью, циститом, пиелитом, нефритом или даже простатитом. Чтобы помочь докторам в постановке и подтверждении диагноза, применяются лабораторные и инструментальные методики.
Автор статьи настоятельно рекомендует использовать для сдачи анализов специальные одноразовые контейнеры, которые продаются в любой аптеке или сетевом супермаркете. К сожалению, даже при самой тщательной обработке с использованием моющих средств в баночках из-под пищевых и химических продуктов остаются белково-жировые отложения. Они могут вступать в контакт с реагентами в лаборатории, что нередко приводит к получению ложноположительных или отрицательных результатов. Это во многом замедляет процесс начала лечения. Именно поэтому необходимо использовать специальные контейнеры в вакуумной упаковке, которые стерилизуются в заводских условиях и не содержат инородных примесей.
Какие исследования проводятся при диагностике острого гломерулонефрита:
-
Общий анализ мочи. При изучении урины определяется её клеточный состав и внешние характеристики. Для острого гломерулонефрита типична моча цвета мясного бульона — коричневая, с большим количеством кровяных сгустков и песка, очень мутная. Среди клеток преобладают воспалительные элементы: лейкоциты, лимфоциты, эпителий и цилиндры, типично наличие белка.
-
Ультразвуковая диагностика позволяет изучить структуру поражённых почек. Так как процесс гломерулонефрита чаще всего является двусторонним, оба органа изменены в размерах (увеличение из-за воспалительного отёка), также возможно наличие инородных тел и спаечного процесса.
-
Биопсия почки помогает при неэффективности или сомнительных данных ультразвукового исследования. С помощью длинной острой иглы под наркозом у пациента забирают небольшой кусочек тканей, который затем изучается под микроскопом. Изменение структуры почечных клубочков свидетельствует о формировании гломерулонефрита.
Формы гломерулонефрита
По причинам, вызывающим поражение почек, выделяют: первичный, вторичный и идиопатический гломерулонефрит.
Первичный гломерулонефрит возникает на фоне инфекционных, аллергических или токсических воздействий на почечную ткань.
Вторичный гломерулонефрит является проявлением системной патологии.
Идиопатический – возникает по неопределенным причинам.
По характеру течения различают:
- Острую форму гломерулонефрита (несколько недель);
- Подострую (несколько месяцев);
- Хроническую (более года).
Острая форма гломерулонефрита может быть инфекционно-иммунной и неинфекционно–иммунной (в зависимости от этиофакторов).
По объему поражения клубочков выделяют:
- очаговый острый гломерулонефрит (при поражении менее 50% клубочков);
- диффузный острый гломерулонефрит (при поражении более 50% клубочков).
Острый гломерулонефрит может развиваться по разным морфологическим типам – склерозирующему, пролиферативному, экстракапиллярному и эндокапиллярному, мембранозно-пролиферативному, мезангиопролиферативному.
Острый гломерулонефрит по своему клиническому течению может развиваться в следующих формах:
- классической развернутой (с отечным, гипертензивным, мочевым синдромами);
- бисиндромной (мочевой синдром сочетается с гипертензивным или отечным);
- моносиндромной (только мочевой синдром).
По характеру течения выделяют также:
- Циклическую форму гломерулонефрита (с бурным началом заболевания);
- Латентную форму гломерулонефрита (с постепенным началом).
Прогнозы лечения и возможные негативные последствия
Подобная патология в детском возрасте довольно легко поддаётся терапии при своевременном обращении к врачу. В среднем сроки лечения патологии составляют от двух недель до шести месяцев. Если же родители посетили доктора слишком поздно, длительность терапии может достигать нескольких лет. При этом имеют значение такие факторы, как:
- наличие других острых или хронических заболеваний;
- недавно перенесённые инфекции, травмы, операции, лучевая и химиотерапия;
- наследственные патологии;
- масса тела малыша;
- возраст ребёнка.
На успешх лечения и реабилитации во многом влияют образ жизни пациента и соблюдение его родителями всех врачебных рекомендаций. В своей клинической практике автор сталкивался с подростком, который в течение двух лет страдал от обострений хронического пиелонефрита. При этом он отказывался принимать лекарственные препараты, не посещал физиопроцедуры и питался преимущественно фастфудом и жареной пищей, что привело к развитию ожирения. Родители не могли никак повлиять на ребёнка, что в итоге привело к крайне неблагоприятным последствиям. Мальчик был госпитализирован в отделение реанимации и интенсивной терапии с острой формой почечной недостаточности. Из-за осложнений у него развился некроз и гибель одной почки, и её пришлось удалить. Больной теперь пожизненно должен посещать процедуры гемодиализа — искусственной фильтрации крови через систему мембран.
Какие осложнения могут встречаться у детей, больных гломерулонефритом:
- Присоединение вторичной инфекции. На поверхности мягких тканей и слизистых оболочек обитает огромное количество бактерий, которые при обычной активности иммунной системы не наносят организму ребёнка никакого вреда. Однако при формировании гломерулонефрита защитные механизмы дают сбой, а микробы через мочеиспускательный канал проникают в тело малыша. Нередко таким образом формируются флегмоны, абсцессы, карбункулы почек, которые вызывают сильную интоксикацию всего организма. Единственным способом избавиться от гнойных заболеваний является оперативное вмешательство, после которого маленький пациент получает курс антибактериальной терапии.
Карбункул почки — гнойное образование внутри тканей или на поверхности органа
- Развитие острой или хронической недостаточности почек. Из-за нарушения своей структуры органы становятся неспособными выполнять функцию фильтрации крови и обратного всасывания полезных компонентов. В результате этого в артериях, венах и мельчайших капиллярах накапливается огромное количество токсинов, аминокислот и аммиака, которые при попадании в кору головного мозга вызывают развитие уремической комы. Детей с подобными недугами экстренно госпитализируют в отделение реанимации и интенсивной терапии, где доктора стабилизируют их состояние с помощью вливания специальных растворов.
- Формирование сердечной недостаточности. Когда страдает функция почек, нарушается обмен важнейших компонентов, отвечающих за сокращение всех видов мускулатуры — калия и натрия. При формировании гиперкалиемии увеличивается количество ударов сердца и страдает их ритмичность. Это может привести к остановке деятельности организма и клинической смерти. Для профилактики этого осложнения в детской практике используют только щадящие мочегонные препараты и регулярно следят за уровнем калия в крови.
Клинические проявления
Гломерулонефрит – это заболевание почек, протекающее в подавляющем числе клинических случаев на фоне слабовыраженной симптоматики. Характерной особенностью недуга является двустороннее развитие, то есть, происходит поражение обеих почек одновременно. Клинические проявления гломерулонефрита могут существенно варьироваться в зависимости от стадии развития воспалительных процессов, причины возникновения, а также формы недуга.
Острая форма
Острый гломерулонефрит является обычно следствием поражения организма вирусными агентами. Проявление первых основных симптомов происходит на пятые – десятые сутки с момента проникновения в организм инфекции. К типичным для данного вида гломерулонефрита симптомам относят:
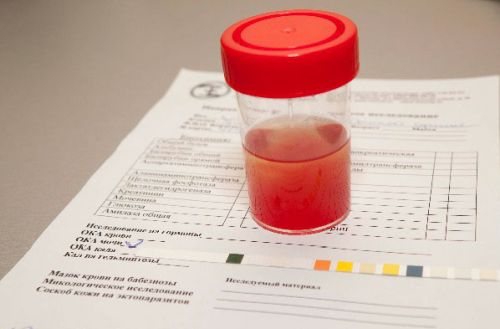
- Моча приобретает характерный красноватый оттенок, возможно появление в порциях урины кровянистых прожилок или сгустков.
- Существенно уменьшаются разовые порции отделяемой урины, при совершении акта мочеиспускания возможно появление болезненных ощущений.
- На фоне острого гломерулонефрита нередко наблюдается повышенная температура тела.
- Затрудненное дыхание, одышка. В тяжелых случаях острый гломерулонефрит может сопровождаться приступами удушья, а также отечностью легких.
- Ввиду задержки в организме жидкости, недуг сопровождается появлением отечностей.
- Также задержка воды в организме при остром гломерулонефрите чревата стремительным набором избыточной массы тела – порядка десяти – двадцати килограммов за семь – десять дней.
- Болевой синдром, возникающий в области нижней части спины.
Одной из главных особенностей острого гломерулонефрита является следующее: данная форма заболевания протекает преимущественно на фоне триады симптомов, к числу которых относятся отечная, гипертония, а также мочевая. По мере угасания острых воспалительных процессов и выздоровления или хронизации заболевания почек, симптомы гломерулонефрита приобретают менее выраженный характер.
Хроническая форма
Хронический гломерулонефрит является следствием не проведенного своевременно лечения острой формы недуга, и характеризуется чередованием длительных стадий ремиссии и кратковременных периодов обострения. На протяжении фазы обострения больного беспокоят признаки гломерулонефрита, являющиеся характерными для обострения заболевания.
Нефротический вариант
Помимо приведенных выше форм иммуновоспалительного заболевания почек принято также выделять нефротический гломерулонефрит, симптомы и лечение которого имеют существенные отличия от иных подвидов. Данная форма болезни характеризуется тяжелыми поражениями почек, нередко приводит к внезапному развитию острой почечной недостаточности. Симптомы гломерулонефрита, отнесенного к группе нефротических, проявляются особенно интенсивно:
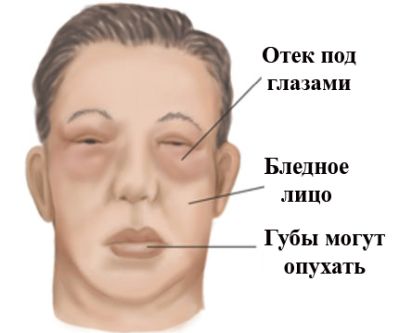
- Дефицит белка в организме, спровоцированный выделением данного вещества вместе с мочой.
- Выраженные отечности тканей, обусловленные задержкой жидкости в слоях подкожной клетчатки.
- Приступы одышки, удушья, а также затрудненное дыхание даже на фоне незначительных физических нагрузок.
- Выраженный болевой синдром в области нижней части спины.
- Повышение температуры тела.
- Появление в отделяемой урине сгустков или прожилок гемолимфы.
Необходимо знать относительно нефротического гломерулонефрита, что такое заболевание необходимо лечить как можно скорее. Отсутствие терапии и своевременно принятых мер может привести к крайне тяжелым для больного последствиям, вплоть до наступления летального исхода. Обусловлено это тем, что независимо от причин возникновения, при гломерулонефрите поражаются клубочки почек, нарушение деятельности которых чревато общей интоксикацией организма и нарушением кровотока.
Лечение
Методы лечения при различных формах и степенях выраженности клинической картины гломерулонефрита имеют некоторые отличия. Для того чтобы предупредить распространенные для гломерулонефрита осложнения, рекомендуется обратиться к специалисту уже при появлении первых характерных признаков болезни. Принятие своевременных терапевтических мер не только существенно повысит шансы на скорое выздоровление и полноценное восстановление организма, но также позволит избежать хронизации воспалительных процессов, которые являются весьма распространенным явлением.
Лечение острой формы
Характерной особенностью патологии почек, протекающего в острой форме, является стремительное развитие заболевания, выраженный симптомокомплекс, ухудшение общего самочувствия, присоединение осложнений. Для устранения патологических процессов используются следующие варианты терапевтической схемы:

- В первую очередь больному необходимо соблюдать строгий постельный режим. Отсутствие физических нагрузок и полный покой помогут снизить болезненные ощущения, нормализовать общее самочувствие, а также несколько снизить вероятность возможных осложнений.
- Для очищения организма, выведения токсичных веществ, продуктов распада, а также для нормализации процессов образования и выведения мочи необходим прием мочегонных медикаментозных препаратов, а также нелекарственных средств, обладающих схожими свойствами.
- В ряде случаев развитие болезни обусловлено возникновением реакций аллергического характера в ответ на тот или иной раздражитель. В подобной ситуации обязательным элементом лечения является прием антигистаминных препаратов.
- Для проведения иммунодепрессивного лечения требуется прием лекарственных препаратов, отнесенных к группе цитостатиков.
- При инфекционной форме патологии требуется прием противовоспалительных, антибактериальных и противомикробных средств. Выбор препаратов такого рода осуществляется врачом с учетом индивидуальных особенностей пациента и клинической картины в целом.
К числу особенно частых осложнений гломерулонефрита, протекающего в острой форме, относятся гломерулосклероз, а также различные формы острой почечной недостаточности, которая характеризуется стремительным началом и быстрым нарастанием клинической картины. Для стабилизации состояния пациента и предупреждения необратимых нарушений деятельности почек пациенту может быть назначена процедура гемодиализа, предусматривающая подключение больного к аппарату искусственной почки.
Лечение хронической формы
Одна из главных задач при выявлении у пациента поражения почек, протекающего в хронической форме – предупреждение частых рецидивов и увеличение временных промежутков между острыми приступами. Если хроническая форма болезни сочетается с острой почечной недостаточностью, наряду с иными процедурами больному требуется регулярное проведение гемодиализа.
В качестве основных методов терапии при хронической форме недуга можно назвать, к примеру, следующие:

- Лекарственные препараты, обладающие противовоспалительными свойствами, отнесенные к группе нестероидных. Подбор наиболее подходящего медикамента осуществляется индивидуально в каждом отдельном клиническом случае.
- Для стимуляции регенеративных процессов необходимо уменьшение вязкости гемолимфы. Для получения такого результата больному необходимо не только принимать препараты, обладающие соответствующим действием, но также соблюдать достаточно следовать достаточно строгой схеме питания.
- Иммуномодуляторы. Регулярный их прием позволит существенно укрепить иммунные силы организма, повысить его резистентность и предупредить частые рецидивы недуга. В качестве иммуномодуляторов могут выступать разнообразные лекарственные средства, например, аскорбиновая кислота, комплексные витаминные препараты.
Помимо традиционных вариантов терапии пациенту также рекомендуется употреблять травяные отвары, настои, а также иные средства, которые обладают мочегонными, иммуномодулирующими, а также противовоспалительными свойствами. Однако для исключения возможных негативных последствий проводить такое лечение следует только под контролем специалиста.
Отсутствие результатов на фоне длительного применения методов консервативной терапии может привести к необратимым изменениям в тканях почек, нарушению их деятельности и возникновению необходимости трансплантации органа. Так как для проведения подобной операции требуется донорский орган, на протяжении всего периода ожидания, который может затянуться до нескольких лет, больному следует регулярно проходить процедуру гемодиализа.
Патогенез острого гломерулонефрита
В патогенезе острого гломерулонефрита у детей могут быть выделены два механизма: иммунокомплексный и неиммунокомплексный.
Большинство истинных гломерулонефритов иммунокомплексные, при этом растворимые иммунные комплексы «антиген-антитело» откладываются в клубочках. Иммунные комплексы могут образовываться в циркуляции крови — циркулирующие иммунные комплексы (ЦИК) — или на месте в почечной ткани. В основе образования ЦИК лежит защитный механизм, направленный на удаление антигена. В условиях избытка антигена возрастает продукция антител, размер комплексов увеличивается, они активируют комплемент и удаляются из циркуляции мононуклеарной фагоцитирующей системой. Часть иммунных комплексов, которые не подверглись фагоцитозу, заносится током крови в почки и откладывается в капиллярах клубочка, вызывая гломерулонефрит. Существуют и другие факторы, приводящие к отложению ЦИК:
- большая эндотелиальная поверхность капилляров клубочка;
- большой объём крови, проходящий через клубочки;
- положительный электрический заряд антигена, так как на отрицательно заряженную стенку клубочковых капилляров откладываются комплексы с положительно заряженным антигеном. Иммунокомплексные гломерулонефриты различаются в зависимости от локализации иммунных комплексов (ИК), класса иммуноглобулинов и наличия в почечной ткани компонентов комплемента.
Иммунные комплексы могут образовываться и откладываться в почке разными путями и в разных структурах клубочков:
- из циркуляции (ЦИК), при этом они располагаются субэндотелиально и/или в мезангии;
- И К могут быть сформированы «in situ» антителами к антигенам клубочка или к антигенам, не относящимся к клубочковой базальной мембране. При этом И К располагаются субэпителиально;
- это могут быть изменённые иммуноглобулины, а не иммунные комплексы. Например, отложение полимерных форм иммуноглобулина А в мезангии.
Иммунные комплексы привлекают в очаг их отложения клетки воспаления (нейтрофилы, моноциты, тромбоциты), которые вырабатывают провоспалительные цитокины (ИЛ-1, ФНО, ТФР-а). Цитокины активируют накопление вазоактивных субстанций, что приводит к повреждению, возникновению трещин и повышению проницаемости базальных мембран. Почка отвечает на повреждение пролиферацией мезангиальных и эндотелиальных клеток. Развивается воспалительный инфильтрат. Повреждение эндотелия капилляров приводит к локальной активации системы коагуляции и пристеночному тромбообразованию, сужению просвета сосудов. В результате воспаления возникают гематурия, протеинурия и нарушение функции почек. Развивается картина острого пролиферативного ГН, чаще с клинической картиной ОНС.
При неиммунокомплексных гломерулонефритах развиваются клеточно-опосредованные иммунные реакции. В этом случае ведущую роль отводят возникновению патологического клона Т-лимфоцитов, который стимулирует гиперпродукцию лимфокинов, повреждающих клубочек.
Патологический клон Т-лимфоцитов может существовать как первичный дефект или возникать под влиянием таких иммунных комплексов, которые не локализуются в клубочке, но обладают способностью активировать патологический клон Т-лимфоцитов. Дисфункция Т-клеток способствует гиперпродукции вазоактивного интерлейкина. Объектом воздействия цитокинов служат эпителиальные клетки клубочка, ответственные за синтез отрицательно заряженных протеогликанов и сиалопротеинов, входящих в состав клубочковых базальных мембран. Это приводит к потере отрицательного заряда на базальной мембране (БМ) и подоцитах. Возможно также непосредственное воздействие на БМ нейраминидазы, виротоксина. Утрата отрицательного заряда на БМ и подоцитах приводит к селективной потере больших объёмов мелкодисперсных белков (в основном альбуминов). Выраженная протеинурия служит причиной развития клинико-лабораторного синдрома, называемого нефротическим (НС).