Все об артериальной гипертензии: классификация, причины и лечение
Содержание:
- Диф. диагностика гипертонической болезни и симптоматической гипертонии
- Скрытая угроза
- Лечение
- Профилактика повышенного давления
- Совет фармацевту
- Осложнения
- Лечение гипертонии народными средствами
- Определение проблемы
- Диагностика артериальной гипертонии
- Классификация
- Артериальная гипертония
- Диагностика
- Таблица: Клиническое течение артериальной гипертензии
Диф. диагностика гипертонической болезни и симптоматической гипертонии
Для диагностики заболевания проводятся следующие стандартные процедуры:
- Беседа с больным – для сбора анамнеза врач выслушивает жалобы, выявляет сведения о перенесенных ранее заболеваниях, наследственной предрасположенности, травмах.
- Осмотр – определяется наличие отечности конечностей и лица, пальпируется щитовидная железа.
- Производится измерение АД. Больному рекомендуется вести дневник, где он будет фиксировать показания измерений давления.
- Назначается общий анализ урины – определяется нарушение водно-электролитного баланса, наличие воспалительного процесса.
- Общий и биохимический анализ крови – помогает обнаружить различные заболевания внутренних органов.
- Анализ крови на гормоны – показывает уровень гормонов для определения эндокринных и гемодинамических расстройств.
- КТ – проводится для выявления состояния сосудов, опухолей, различных изменений в органах.
- ЭКГ – поможет определить изменения в работе сердечной мышцы.
- Допплерография – используется для оценки сосудистого кровотока.
- Ангиография – дает возможность выявить сужение сосудов, появление тромбов и атеросклеротических бляшек.
При возникновении сомнений в выставлении диагноза больного госпитализируют для проведения дополнительных процедур и врачебного наблюдения.
Скрытая угроза
Артериальная гипертензия — болезнь коварная. Она может протекать скрыто, не сопровождаясь выраженными симптомами. Нередко гипертония диагностируется совершенно случайно, например, во время диспансерного осмотра. Между тем под внешней безобидностью скрываются огромные риски.
Нелеченую гипертонию часто называют «молчаливым убийцей». Даже болезнь легкой и умеренной степени тяжести в течение 8–10 лет повышает риск развития атеросклероза у 30 %, а вероятность повреждения органов — у 50 % больных. По мере усугубления гипертонии — а с возрастом ее тяжесть неизменно растет — увеличивается риск смерти от ишемической болезни сердца (ИБС) или инфаркта миокарда. Превышение нормы на каждые 20 мм рт. ст. систолического и 10 мм рт. ст. диастолического давления удваивает риск внезапной смерти!
Крупный мета-анализ, включающий данные 19 крупных исследований с участием 762 393 пациентов, описал опасность состояния, которое очень часто остается незамеченным и некомпенсированным, — предгипертонии. Согласно его результатам, предгипертония увеличивает вероятность развития инсульта по сравнению с нормальным АД на 66 % .
Эти цифры выглядят пугающе. Но у больных гипертонической болезнью есть свой спасательный круг — антигипертензивная терапия. Клинические испытания показали, что адекватное лечение повышенного артериального давления:
- снижает вероятность инсульта на 35–40 %;
- снижает вероятность инфаркта миокарда на 20–25 %;
- снижает риск развития сердечной недостаточности более чем на 50 % .
Медицинская статистика красноречиво свидетельствует: контролировать гипертонию нужно. И выбор тактики лечения полностью зависит от врача.
Лечение
Категория риска развития сердечно-сосудистых осложнений — определяющий фактор выбора тактики лечения. Если риск высокий, то лечение должно состоять из приема медикаментов и немедикаментозных приемов. При среднем риске больному назначается регулярный контроль давления, немедикаментозная терапия на протяжении от 3 до 6 месяцев. После этого врач контролирует результаты и назначает или неназначает медикаменты для снижения артериального давления.
Немедикаментозное лечение
Немедикаментозное лечение должны пройти все больные с АГ, независимо от степени заболевания и категории риска развития сердечно-сосудистых осложнений. Следует менять характер питания. Уменьшают количество поваренной соли в рационе до 6 г (2,4 г натрия). Нужно увеличить количество потребления овощей и фруктов, продуктов с содержанием большого количества магния, кальция, морепродуктов, рыбы. Также коррекция образа жизни при АГ включает:
- снижение избыточной массы тела
- ограничение животных жиров
- увеличение физической активности
- уменьшение употребления алкоголя
- отказ от курения
Медикаментозное лечение может базироваться на таких препаратов:
- р-адреноблокаторы;
- тиазидные и тиазидоподобные диуретики;
- антагонисты рецепторов ангиотензина II;
- ингибиторы АПФ;
- блокаторы медленных кальциевых каналов (дигидропиридино- вые и недигидропиридиновые).
Для лечения злокачественной артериальной гипертонии применяют комбинацию более 3 антигипертонивных препаратов в достаточно высоких дозах. Артериальная гипертония у пожилых требует применения тиазидных диуретиков и дигидропиридиновых блокаторов медленных кальциевых каналов. При выборе антигипертонивного препарата у пожилых людей следует помнить о высокой частоте сопутствующих заболеваний. При лечении диуретиками и/или ингибиторами АПФ необходимо тщательно контролировать функции почек и уровень калия в крови.
Профилактика повышенного давления
Развитие гипертонии может быть предотвращено за счет здорового питания, поддержания нормального веса, выполнения регулярных физических упражнений, ограничения потребления алкоголя и отказа от курения.
Курение само по себе не вызывает высокого кровяного давления, но значительно повышает риски инфаркта миокарда и инсульта. Курение, как и высокое кровяное давление, приводит к сужению артерий. Если вы курите при наличии гипертонии, то ваши артерии будут сужаться намного быстрее и риски развития у вас в будущем заболеваний сердца и лёгких значительно повысятся.
Питание при высоком давлении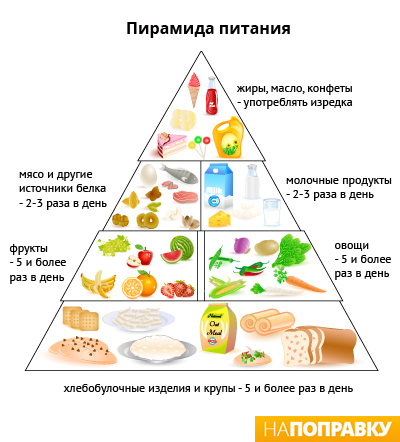
Сократите количество соли в вашем рационе, ешьте много фруктов и овощей. Соль повышает давление. Чем больше соли вы потребляете, тем выше ваше давление. Стремитесь съедать менее 6 г соли в день, что примерно равно одной чайной ложке.
Как было доказано, употребление пищи с низким содержанием жиров и высоким содержанием клетчатки (например, цельнозернового риса, хлеба и пасты) и большого количества фруктов и овощей помогает снизить кровяное давление. Фрукты и овощи богаты витаминами, минералами и волокнами, которые поддерживают ваш организм в здоровом состоянии. Стремитесь съедать пять порций по 80 г. фруктов и овощей каждый день.
Регулярное употребление алкоголя выше допустимых норм со временем приведет к повышению вашего кровяного давления. Мужчинам не рекомендуется употреблять более 2-4 порций алкоголя в день регулярно, а женщинам — более 2-3. Под регулярным употреблением понимается каждый день или большую часть дней недели. 1 порция алкоголя примерно соответствует рюмке водки, половине бокала вина или половине кружки пива.
Также, поскольку алкоголь высококалориен, то его регулярное употребление ведет к увеличению веса, а соответственно — к повышению вашего кровяного давления. Прочитайте подробнее о том, как разумно дозировать спиртное.
Если вы выпиваете более четырех чашек кофе в день, то это может привести к повышению давления. Если вы — большой поклонник кофе, чая или других богатых кофеином напитков (таких, как кока-кола и некоторые энергетические напитки), рассмотрите возможность сокращения их потребления
Очень хорошо, когда вы пьете чай и кофе в рамках сбалансированного питания, но важно, чтобы такие напитки не были вашим единственным источником жидкости
Вес и физические упражнения при гипертонии
Избыточный вес вынуждает сердце работать интенсивнее, чтобы прокачивать кровь через весь организм, что обычно приводит к повышению вашего кровяного давления
Если вам действительно нужно сбросить избыточный вес, важно помнить о том, что потеря даже двух-трех килограммов веса приведет к значительному изменению показаний вашего кровяного давления и улучшению вашего здоровья в целом
Активный образ жизни и регулярное выполнение физических упражнений ведут к снижению кровяного давления за счет поддержания сердца и кровеносных сосудов в хорошем состоянии. Регулярное выполнение физических упражнений также помогает вам сбросить вес, что также помогает вам снизить кровяное давление.
Взрослому следует каждую неделю тратить не менее 150 минут (2 часа и 30 минут) на упражнения умеренной интенсивности на открытом воздухе, такие как езда на велосипеде или быстрая ходьба. При выполнении упражнений вам следует ориентироваться на то, что вы должны почувствовать себя разогретым и слегка запыхавшимся. Полному человеку, чтобы достичь данного состояния, может оказаться достаточно немного пройтись в горку. Физическая активность может включать самые разные упражнения, от спорта до ходьбы и работы в саду.
Релаксационные упражнения могут снизить кровяное давление. Они включают:
Совет фармацевту
Спектр антигипертензивных препаратов и их комбинаций обширен. Корректно подобрать гипотензивный препарат из множества наименований и дозировок, учитывая все особенности течения болезни и данные анамнеза, может только врач-кардиолог.И когда у аптечных прилавков звучит просьба «дать что‑то от давления», мы, фармацевты, можем дать только один совет — немедля отправляться к доктору. А если сопроводить эту рекомендацию несколькими статистическими выкладками, наглядно живописующими последствия дальнейшего промедления, можно считать фармацевтический долг полностью выполненным.
Список источников
- Madhur M. S. et al. Hypertension treatment & management. — 2014.
- Catalá-López F, Sanfélix-Gimeno G, García-Torres C, Ridao M, Peiró S. Control of arterial hypertension in Spain: a systematic review and meta-analysis of 76 epidemiological studies on 341–632 participants. J Hypertens. 2012 Jan. 30 (1): 168–76.
- Huang Y, Cai X, Li Y, et al. Prehypertension and the risk of stroke: a meta-analysis. Neurology. 2014 Mar 12.
- Chobanian AV, Bakris GL, Black HR, Cushman WC, Green LA, Izzo JL Jr, et al. Seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. Hypertension. 2003 Dec. 42 (6): 1206–52.
- Law MR, Morris JK,Wald NJ. Use of blood pressure lowering drugs in the prevention of cardiovascular disease: meta-analysis of 147 randomised trials in the context of expectations from prospective epidemiological studies. BMJ 2009; 338: b1665.
- Garg R, Yusuf S, for the Collaborative Group on ACE Inhibitor Trials. Overview of randomized trials of angiotensin-converting enzyme inhibitors on mortality and morbidity in patients with heart failure. JAMA 1995; 273: 1450–1456.
Осложнения
Длительное течение доброкачественной гипертонии или ее злокачественная форма становятся причиной гипертонического криза, брадикардии, формирования осложнений в результате поражения артерий органов-мишеней: сердца, почек, головного мозга, глаз.
 Влияние гипертонии на органы человека.
Влияние гипертонии на органы человека.
Гипертонический криз
Кратковременный подъем артериального давления (от нескольких часов до нескольких дней), которому предшествует эмоциональное или физическое перенапряжение, стресс, испуг, колебания атмосферного давления, отравление, интоксикация, прием лекарств, алкоголя. Фоном всегда выступает гипертония, но спровоцировать гипертонический криз могут:
- токсикоз беременных;
- почечная недостаточность;
- опухоли головного мозга;
- реноваскулярная гипертензия;
- нефриты разного генеза;
- эндокринные сбои;
- травмы.
Подъем АД выше 200/120 сопровождается:
- предобморочным состоянием;
- мигренью;
- чувством жара;
- тахикардией;
- подташниванием;
- дискомфортом за грудиной;
- нарушением зрения.
Пациенты испуганы, растеряны, апатичны или перевозбуждены, могут терять сознание. Криз иногда расценивается как предвестник инфаркта или инсульта, острой левожелудочковой недостаточности. На фоне высоких цифр ДАД и САД возникает энцефалопатия. Спазм сосудов с изменением их проницаемости провоцирует отек головного мозга.
Однако на начальных стадиях ГБ протекает легко, купируется быстро.
Брадикардия
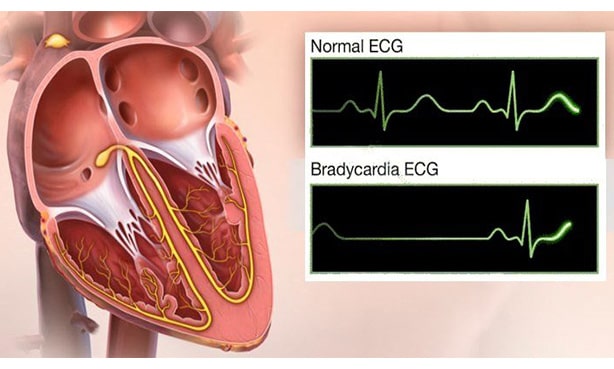
Головокружение и предобмороки при ГБ – свидетельствуют в пользу развития брадикардии – это опасный симптом течения гипертонии, поскольку в крайнем варианте ведет к остановке сердца. Кроме того, брадикардия способна спровоцировать:
- поражение сердечной мышцы с развитием сердечной недостаточности, коронарной реваскуляцией;
- нарушение функции почек с формированием ХПН;
- сосудистые энцефалопатии, ишемический инсульт;
- стойкую артериальную гипертензию;
- поражение артерий, отек зрительного нерва.
Гипотонический криз (падение АД ниже 100/60) на фоне брадикардии приводит к коллапсу с летальным исходом.
Поражение органов-мишеней
Нестабильность кровотока в них приводит к развитию:
- ИБС, стенокардии напряжения или покоя, прединфаркта, ОИМ (острого инфаркта миокарда);
- прединсульта, ОНМК (острого нарушения мозгового кровообращения) ишемической или геморрагической природы;
- сердечной астмы;
- аневризмы аорты;
- отека легких;
- ХПН;
- уремии;
- отслоению сетчатки.
Чаще других поражаются сердце, сосуды, головной мозг, почки.
| Название органа-мишени | Механизм развития осложнений |
|---|---|
|
Сердце |
Гипертоническая болезнь ведет к развитию гипертрофии левого желудочка, поскольку сердцу приходится выталкивать кровь в деформированные сосуды, что требует дополнительных усилий.
Миокард утолщается, ему перестает хватать кислорода и питательных веществ. Мышца растягивается, сердце устает. Усталое сердце не может полностью расслабиться, возникает хроническая недостаточность миокарда из-за гипоксии. Часто такая ситуация заканчивается внезапной смертью. |
|
Сосуды |
Артерии при высоком давлении постоянно спазмированы из-за сокращения мышц сосудистой стенки, это не дает им расслабиться, мышечная ткань вытесняется соединительной, все сосудистое русло ремоделируется.
Необратимые изменения провоцируют нарушение зрительной функции, атеросклероз конечностей, почечные нарушения, энцефалопатии. |
|
Головной мозг |
Сосудистый спазм в 25% приводит к инсультам. Недостаток кровоснабжения головного мозга является причиной ишемического ОНМК (70% всех случаев), изменения проницаемости сосудов – геморрагического инсульта (30%).
Но самым распространенным осложнением нарушения питания и кислородоснабжения мозга является энцефалопатия – сопровождается неврологической симптоматикой, приводит к слабоумию. |
|
Почки |
Почки – один из органов мишеней, которые страдают при ГБ. Вылечить патологию можно только при условии ранней диагностики. Но заболевание течет в начале бессимптомно и случайно диагностируется на профосмотрах по альбуминурии.
Если момент упущен, то впереди пациента ждет ХПН с уремией и летальным исходом. |
Лечение гипертонии народными средствами

Нетрадиционные методы лечения есть в арсенале каждого гипертоника. Средства народной медицины помогают снижать давление постепенно и удерживать его долгое время на уровне нормы. Основное лечение этими средствами заменить нельзя. Однако, они помогают поддерживать хорошее самочувствие.
В народной медицине широко используют целебные свойства:
- Меда и его продуктов. В рецептах для усиления лечебного эффекта его сочетают с травами, овощными соками и ягодами. Настои из шиповника, калины, рябины, изюма, чернослива, кураги, боярышника пьют с медом для снижения давления.
- Калины. Для улучшения работы сердца ягоды едят вместе с косточками прямо сырыми. Для снижения АД можно приготовить так называемый «рубиновый напиток». Ягоды вместе с косточками заваривают в термосе, а пьют с сахаром или медом.
- Рябины красной и черной. 1 кг красной рябины растирают с 700 г сахара. Едят вкусную целебную смесь дважды в день примерно по 100 г. Сироп из 1 кг черной рябины и 600 г сахара пьют трижды в день по 1 столовой ложке.
Рецепты для снижения АД:
- Свежевыжатый сок свеклы красной смешать в пропорции 1:1 с медом. Принимать до 5 раз в день по паре столовых ложек.
- Клюквенный сок смешать с медом в пропорции 1:1 и принимать трижды в день по столовой ложке за 20 минут до приема пищи.
- Измельченные плоды калины весом 100 г смешать с таким же количеством гречневого меда и довести до кипения. Остывшую смесь принимают трижды в день по столовой ложке.
- Приготовить трехдневную настойку из 200 г морковного сока, 200 г свекольного сока, 200 г меда, 100 г клюквы, 100 мл спирта. Пьют ее трижды в день по столовой ложке.
- Натощак пьют напиток из 1 стакана минералки, столовой ложки меда и сока половинки лимона. Курс лечения — от 7 до 10 дней.
- 100 г ягод боярышника освободить от семян и с вечера залить 2 стаканами холодной воды. Утром смесь закипятить и процедить. Пить этот напиток нужно месяц.
- Пара стаканов в день отвара картофельной шелухи эффективно сниает давление.
Многие замечали, что во время поста нормализуется давление, когда в рационе ограничено количество жирных, мясных, сладких блюд.
Определение проблемы
Симптоматическая артериальная гипертензия носит также название вторичной, потому что возникает не самостоятельно, как эссенциальная (первичная гипертония), а как признак уже имеющегося другого заболевания. Это симптом, по которому определяют, какой орган не в порядке. Он может сопровождать более полусотни болезней, причем из общего количества только 10% гипертензий — симптоматические. Артериальные гипертензии симптоматического характера отличаются от первичной гипертонии по некоторым свойственным им признакам, а именно:
- пожилой возраст пациента (старше 60 лет) и слишком молодой возраст (до 20 лет);
- болезнь прогрессирует быстро и злокачественно;
- внезапное проявление артериальной гипертензии со стойким повышенным уровнем АД;
- присутствие в анамнезе пациента этиологических заболеваний;
- развивающиеся симпатоадреналовые кризы;
- незначительная чувствительность к стандартному лечению;
- скачки диастолического давления при почечных артериальных гипертензиях.
https://youtube.com/watch?v=yF1c_tFx94Q
Диагностика артериальной гипертонии
Для диагностики артериальной гипертонии проводятся обязательные лабораторные исследования: общий анализ мочи и крови. Определяется уровень креатинина в крови с целью исключения поражения почек, уровень калия в крови с целью выявления опухолей надпочечников и стеноза почечной артерии. В обязательном порядке проводят анализ крови на содержание глюкозы.
Электрокардиограмма проводится для объективного анализа течения артериальной гипертонии. Так же определяется уровень общего холестерина в сыворотке крови, холестерина липопротеинов низкой и высокой плотности, содержание мочевой кислоты, триглицеридов. Эхокардиография, проводится для определения степени гипертрофии, миокарда левого желудочка сердца и состояние его сократительной способности.
Назначается исследование глазного дна окулистом. Выявление изменений в сосудах и мелких кровоизлияний могут свидетельствовать о наличии гипертонии.
Кроме основных лабораторных иследований назначается дополнительная диагностика это УЗИ почек и надпочечников, рентгенография грудной клетки,УЗИ почечных и брахиоцефальных артерий.
Пациенты, имеющие сахарный диабет сдают анализы на определение микро альбумина в моче.
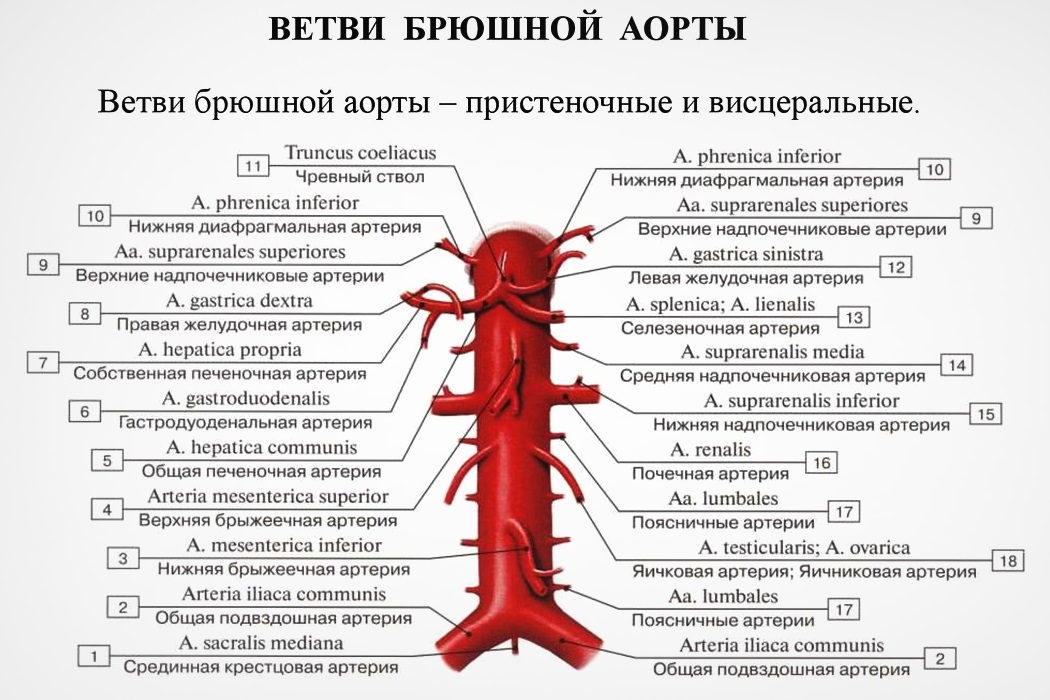
При подтверждении диагноза проводится дальнейшее углубленное обследование для оценки тяжести заболевания и назначения адекватного лечения. Такая диагностика нужна для оценки функционального состояния мозгового кровотока, миокарда, почек, выявления концентрации в крови кортикостероидов, альдостеронов, активности ренина; Назначается магнитно-резонансная томография или компьютерная томография головного мозга и надпочечников, а также брюшная аортография.
Диагностика артериальной гипертонии значительно облегчается, в том случае, если пациент имеет информацию о случаях такого заболевания в семье у близких родственников. Это может говорить о наследственной предрасположенности к заболеванию и потребует пристального внимания к состоянию своего здоровья даже в том случае, если диагноз не подтвердится.
Для правильной диагностики важно регулярное измерение артериального давления у больного. Для объективной диагностики и контроля за течением болезни очень важно регулярно самостоятельно проводить измерение давления
Самоконтроль, кроме прочего, дает положительный эффект от проведения лечения, т.к. дисциплинирует пациента.
Медики не рекомендуют для измерения артериального давления использовать приборы, измеряющие давление в пальце или на запястье
При измерении артериального давления автоматическими электронными приборами важно строго придерживаться соответствующих инструкций
Измерение артериального давления с помощью тонометра достаточно простая процедура, если проводить ее правильно и соблюдать необходимые условии, даже если они вам кажутся мелочным.
Измерять уровень давления следует через 1-2 часа после еды, через 1 час после употребления кофе или курения. Одежда не должна стягивать руки и предплечья. Рука, на которой проводится измерение, должна быть освобождена от одежды.
Очень важно проводить измерение в спокойной и удобной обстановке с комфортной температурой. Стул должен быть с прямой спинкой, поставьте его рядом со столом
Расположитесь на стуле так, чтобы середина манжеты на предплечье находилась на уровне сердца. Спину прислоните к спинке стула, не разговаривайте и не скрещивайте ноги. Если вы перед этим двигались или работали, отдохните не менее 5 мин.
Манжету наложите таким образом, чтобы ее край был на 2,5 -3 см. выше локтевой впадины. Накладывайте манжету плотно, но не туго, чтобы между манжетой и рукой мог свободно проходить палец. Необходимо правильно нагнетать воздух в манжету. Нагнетать следует быстро, до появления минимального дискомфорта. Сдувать воздух нужно со скоростью 2 мм рт. ст. в секунду.
Регистрируется уровень давления, при котором появился пульс, а затем уровень, при котором пропал звук. Мембрана стетоскопа располагается на точке максимальной пульсации плечевой артерии, обычно чуть выше локтевой ямки на внутренней поверхности предплечья. Головка стетоскопа не должна касаться трубок и манжеты. Следует, также, плотна приживать мембрану к коже, но не давить. Появление звука пульса, в виде глухих ударов показывает уровень систолического артериального давления, исчезновение звуков пульса – уровень диастолического давления. Для достоверности и во избежание ошибок, исследование следует повторить, как минимум, 1 раз через 3-4 минуты, попеременно, на обеих руках.
Классификация
Принципы классификации АГ:
- степень повышения АД;
- стадия гипертонии;
- категория риска сердечно-сосудистых осложнений.
Степень АГ определяется лишь уровнем АД. Она устанавливается лишь тогда, когда больному ставят диагноз АГ впервые. А также в случае отсутствия антигипертонивнго лечения. Для постановки диагноза и степени заболевания равнозначны систолическое и диастолическое АД и не имеет значения возраст.
Стадия гипертонии определяется в зависимости от субклинического поражения органов-мишеней и установленных болезней почек и сердечно-сосудистой системы (ассоциированных клинических состояний). При этом не учитывается уровень АД и факторы риска. Органами-мишенями АГ являются:
• головной мозг;
• сердце;
• сосуды;
• почки.
Факторы риска:
- курение;
- уровень пульсового АД (с возрастом);
- уровень систолического и диастолического АД;
- возраст (мужчины после 55 лет, женщины – за 65 лет);
Дислипидемия:
- триглицериды — >1,7 ммоль/л
- ОХС — >5,0 ммоль/л;
- Хс ЛПНП — > 3,0 ммоль/л;
- Хс ЛПВП — <1,0 ммоль/л для мужчин и <1,2 ммоль/л для женщин.
Глюкоза в плазме крови натощак — 5,6-6,9 ммоль/л
Абдоминальное ожирение: окружность талии — более 102 см у мужчин и более 88 см у женщин
Семейный анамнез ранних сердечно-сосудистых заболеваний (мужчин старше 55 лет, женщины — 65 лет)
Субклиническое поражение органов-мишеней
Гипертрофия левого желудочка (ЭКГ-признаки):
- — корнельское произведение >2440 мм х мс
- индекс Соколова-Лайона (5у1+Ку5/Куб) >38 мм;
ЭхоКГ-признаки:
- ИММЛЖ — более 125 г/м2 у мужчин и более 110 г/м2 у женщин;
- атеросклеротическая бляшка, утолщение стенки сонной артерии;
- скорость распространения пульсовой волны между бедренной и сонной артериями — более 12 м/с;
- лодыжечно-плечевой индекс — более 0,9;
- повышение креатинина в сыворотке крови (115-133 мкмоль/л — мужчины и 107-124 мкмоль/л — женщины);
- низкая расчетная скорость клубочковой фильтрации (менее 60 мл в минуту/1,73 м2);
- микроальбуминурия: 30-300 мг/сут или альбумин/креатинин в моче более 22 мг/г у мужчин и более >31 мг/г у женщин.
Сахарный диабет
- уровень глюкозы в плазме натощак — выше 7,0 ммоль/л при повторных измерениях;
- глюкоза в плазме после нагрузки глюкозой — >11,0 ммоль/л повторно.
Диагностированные болезни почек и сердечно-сосудистой системы.
Цереброваскулярная болезнь (транзиторная ишемическая атака, геморрагический или ишемический инсульт).
Болезни почек (почечная недостаточность: креатинин в сыворотке у мужчин >133 мкмоль/л; у женщин — >124 мкмоль/л; протеинурия — >300 мг/сут, диабетическая нефропатия)
Болезни сердца (стенокардия, инфаркт миокарда, сердечная недостаточность, коронарная реваскуляризация).
Поражение периферических артерий.
Тяжелые случаи ретинопатии: геморрагия, отек сосочка зрительного нерва, экссудат.
Стратификация пациентов с АГ по риску возникновения сердечно-сосудистых осложнений
Прогноз заболевания АГ зависит от уровня АД, факторов риска, тяжести ПОМ. Методический подход, учитывающий уровень АД, наличие факторов риска, ПОМ и АКС – это стратификация по риску развития сердечно-сосудистых осложнений. Категории риска указаны в табл. 4-4. Перечень учитываемых факторов риска, ПОМ и АКС и их диагностические пороги пересматриваются, когда появляются данные исследований и обновляются рекомендации по АГ.
Артериальная гипертония
Артериальная гипертония является самым распространенным заболеванием всей сердечно-сосудистой системы. Словом «артериальная гипертония» обозначается артериальное давление, которое стабильно остается повышенным. Повышение артериального давления случается тогда, когда имеет место сужение артерий и артериол.
Артерия – это основная транспортная магистраль, по которой доставляется кровь во все ткани организма. У многих людей артериолы очень часто суживаются. Поначалу из-за спазма, а впоследствии их просвет остается практически постоянно суженным вследствие утолщения стенки. И тогда, чтобы поток крови преодолел сужения, применяется большее усилие, вследствие чего усиливается работа сердечной мышцы, и большое количество крови вытекает в сосудистое русло. Такие люди обычно и страдают гипертонией чаще всего. Это состояние является хроническим. Примерно у 1 из 10 гипертоников повышенное артериальное давление вызывается поражением какого-то определенного органа. В этих случаях речь идет о симптоматической артериальной гипертонии, или как ее еще называют вторичной. Около 90 процентов пациентов страдает эссенциальной формой гипертонии, или как ее называют первичной. Больные с артериальной гипертонией очень часто страдают от головных болей.
При артериальной гипертонии частое явление гипертонический криз. Существует два вида гипертонического криза:
— Первая стадия криза (когда требуется немедленное снижение АД) классифицируется: гипертрофической энцефалопатией, острой левожелудочковой недостаточностью, острого расслоения аорты, эклампсии, посткоронарного артериального обходного анастомоза. В некоторых случаях наблюдаются гипертонии, в которых сочетается повышения уровня циркулирующих в крови катехоламинов.
— При второй стадии криза (когда требуемые условия для снижения артериального давления в течение 12-24 часов): злокачественная артериальная гипертония без особых осложнений, высокая гипертония характеризующаяся повышением диастолического давление выше 140 мм ртутного столба.
Экстренная купиризация гипертонического криза проводится при состояниях, когда появляется: судорожная форма (гипертоническая энцефалопатия), криз при наличии феохромоцитомы, криз при инфаркте миокарда, инсульте, отеке легких, аневризме аорты.
Исследования, назначаемые врачом при артериальной гипертонии должны включать в себя: исследование глазного дна, исследование функции почек, исследование сердца. Также он может назначить больным антигипертензивную терапию, которая поможет выявить осложнения, которые могут возникнуть во время гипертензии (гипертонии).
Диагностика
Симптоматически гипертензию отличить от других заболеваний трудно
Принимают во внимание возраст пациента, стабильно высокие цифры АД, их коррекцию лекарственными средствами. Однако для точного диагноза необходимо полное клинико-лабораторное обследование, основа которого мониторирование давления
Кроме того, используют:
- сбор анамнеза, физикальный осмотр пациента;
- ОАК, ОАМ;
- биохимию крови с анализами на гормоны;
- клиренс креатинина, степень микроальбуминурии для выявления гипертензивной нефропатии;
- пульсометрию крупных сосудов;
- ортостатические пробы с измерением АД;
- ЭКГ, ЭхоКГ (для определения степени гипертрофии левого желудочка);
- УЗИ сонных артерий для диагностики атеросклеротического поражения сосудов;
- допплерографию;
- исследование глазного дна;
- консультацию гинеколога, эндокринолога.
От своевременной постановки диагноза зависит выбор оптимальной тактики ведения пациента, развитие осложнений, прогноз продолжительности жизни.
Таблица: Клиническое течение артериальной гипертензии
| Формы течения | Симптомы |
| Транзиторная гипертония | Повышение артериального давления от нескольких часов до двух дней. Нормализуется отдыхом и профилактикой. |
| Лабильная гипертензия | Периодически повышается кровяное давление, которое можно нормализовать лекарственными препаратами. |
| Стабильная артериальная гипертензия | Стойкое повышенное АД, которое требует постоянного медикаментозного лечения. |
| Злокачественная форма артериальной гипертензии | Очень высокое давление, которое может вызвать инсульт или инфаркт. Требует лечения в стационаре. |
| Кризовое течение гипертонии | Резкие скачки кровяного давления и быстрая нормализация. Требуется тщательная диагностика. |