Расслоение аорты: симптомы и классификация, причины, лечение и прогнозы
Содержание:
- Latvian[edit]
- Диагностика аневризмы грудной аорты
- Симптомы в зависимости от формы
- Часть восходящая
- Диагностика
- Строение и отделы
- Группы заболеваний
- Прогноз при аневризме грудного отдела аорты
- Ветви большого непарного артериального сосуда
- Какую функцию и задачи выполняет?
- Стандартные методы лечения
- Лечебные мероприятия
Latvian[edit]
Aorta
Etymologyedit
Via other European languages, ultimately borrowed from Ancient Greek (aortḗ, “the arteries springing from the heart”), from ἀορτέω (aortéō), lengthened form of (aeírō, “I lift, raise”).
Nounedit
aorta f (4th declension)
-
(anatomy) (the main artery of the circulatory system, responsible for carrying the blood from the heart to the rest of the body except the lungs)
- lielais asinsriņķošanas loks sākas ar aortu ― the great blood circulation cycle begins with the aorta
- lielie asinsvadi: aorta un plaušu artērija ― the major blood vessels: the aorta and the pulmonary artery
Declensionedit
Declension of aorta (4th declension)
| singular (vienskaitlis) | plural (daudzskaitlis) | |
|---|---|---|
| nominative (nominatīvs) | ||
| accusative (akuzatīvs) | ||
| genitive (ģenitīvs) | ||
| dative (datīvs) | ||
| instrumental (instrumentālis) | ||
| locative (lokatīvs) | ||
| vocative (vokatīvs) |
Диагностика аневризмы грудной аорты
Диагноз ставят на основании жалоб пациента, деталей анамнеза (истории развития) патологии, результатов дополнительных методов обследования.
При изучении анамнеза выясняют такие детали:
- не было ли диагностировано у пациента инфекционных патологий, сопровождающихся различными осложнениями;
- не переносил ли у больной травм грудной клетки;
- не было ли ему проведено оперативных вмешательств на органах грудной клетки
При физикальном обследовании выявляют следующее:
- при осмотре – общее состояние удовлетворительное, у пациентов астенического типа телосложения может наблюдаться пульсация грудной стенки;
- при пальпации (прощупывании) – при охватывании грудной клетки пациента двумя руками обследующий может ощущать мелкое вибрирование, спровоцированное пульсацией аневризмы;
- при аускультации (прослушивании фонендоскопом) – слышны характерные шумы из-за завихрений, создаваемых кровью при затекании в аневризматический мешок и ее вытекании.
Применяются следующие инструментальные методы исследования:
- обзорная рентгенография грудной клетки – на рентгеновских снимках выявляют похожее на опухоль образование, которое связано с грудной аортой;
- ультразвуковая допплерография – с помощью ультразвука проводят исследование стенки грудной аорты, выявляют ее расширение;
- магнитно-резонасная томография (МРТ) – цель та же, что и проведении допплерографии, но информативность выше.
Симптомы в зависимости от формы
Признаки отличаются только при оценке острого и хронического типа. Локализация не дает специфики.
Неотложное состояние
Сопровождается выраженной клиникой.
- Невыносимая боль в грудной клетке, чуть ниже шеи или в области между лопаток. Сопровождается давящими ощущениями, прострелами, распиранием в пораженном участке. Возникает внезапно, в один момент.
- Слабый пульс, предобморочное состояние, повышенная потливость и бледность кожных покровов, цианоз носогубного треугольника. Подобные реакции типичны и для заболеваний сердца, потому понять сразу, что произошло, невозможно. Коллапс приводит к терминальной фазе, смерти больного. Если не оказать первую помощь.
- Стремительный скачок артериального давления. На 30-50 мм ртутного столба в короткие сроки. За несколько минут. Это опасно само по себе. Есть риск инсульта или инфаркта. Затем, по мере прогрессирования нарушения гипертензия сменяется глубоким, критическим падением показателя артериального давления.
- Одышка. Выраженная.
- Тахикардия. Которая по мере приближения коллапса сменяется обратным процессом.
Это типичные признаки. Есть и более редкие симптомы расслоения аорты, которые встречаются у 2-20% пациентов.
Среди них:
- Нарушения периферического кровотока. Страдают ноги, руки. Сопровождаются болью, бедностью кожи, ощущением бегания мурашек, как будто конечности затекли.
- Почечная недостаточность. Отсутствие мочи или стремительное снижение количества диуреза, болевой синдром в области поясницы.
- Дискомфорт в животе, метеоризм, понос или запор (намного чаще) при развитии ложных болезненных позывов на опорожнение (тенезмы). Причина — в падении скорости и эффективности кровотока в пищеварительном тракте. Крайне редкое явление, но возможно и такое.
- Цереброваскулярная недостаточность. Не обязательно инсульт. Вероятна транзиторная ишемия. Сопровождается головной болью, дезориентацией в пространстве, снижением рефлексов, очаговой неврологической симптоматикой.
- Инфаркт или временные нарушения трофики миокарда. Боли в грудной клетке, увеличение ЧСС, прочие признаки.
- Часто возникают обмороки. Они могут перейти в кому, из которой пациента уже не вывести.
Хроническая форма
Клиническая картина вялая, потому как нарастает она постепенно. Продолжительность развертывания полного симптоматического комплекса — около дня-двух.
Проявления таковы:
- Боли в животе. На уровне надчревной области, чуть ниже. Может быть разлитой, без четкой локализации. Сопровождается метеоризмом, тошнотой, поносами. Запорами (нарушениями стула). Обнаруживаются тенезмы. Дискомфортные позывы к дефекации без результата.
- Боли в грудной клетке. В данном случае локализация дискомфорта зависит от расположения участка расслоения. Восходящая часть — место чуть под шеей, дуга и ниже — между лопатками и т.д. Возможны неприятные ощущения в брюшной полости. Типичный признак расслоения аорты.
- Дисфагия, нарушения процесса говорения, вплоть до полного исчезновения голоса. Обуславливаются компрессией нервов, участвующих в проведении импульсов от головного мозга.
- Стенокардические боли. Возникают резко, отличаются высокой силой, пульсируют в такт биению сердца.
- Потемнение в глазах, одышка, нарушения сознания, синкопальные состояния. Обуславливаются все той же причиной — острое ослабление кровообращения головного мозга, трофики (питания) кардиальных структур по коронарным артериям.
- Отеки. Обычно периферические. Страдают нижние конечности.
- Бледность кожных покровов. Также кончиков пальцев, ногтей, слизистых оболочек.
Вне зависимости от клинической картины, вероятность гибели всегда примерно одинакова. Роль играет расположение очага.
Максимальный риск наблюдается в первые 7 дней (60% фатальных итогов). В перспективе месяца — порядка 80%. Около 40% людей умирают еще до диагностики.
Шансов на спонтанное излечение нет. Летальный исход — единственно возможный. Требуется оперативное вмешательство.
Часть восходящая
Что такое аорта восходящая? Это та часть сосуда, которая устремляется от сердца вверх. Начинается она от самого сердца (аортальное отверстие) и направляется вверх от сердца. На уровне хряща второго ребра этот сосуд делает разворот и описывает дугу, которая и называется дугой аорты.
В самом начале этого участка аорты есть расширение. Это расширение ученые назвали луковицей аорты.
Стенки этой «луковицы» образуют три выпячивания — три синуса, каждый их который находится напротив одного из трех створок аортального клапана. Поэтому синусы луковицы получили такие же названия, как и створки клапана аорты: правый, левый и задний.
В правом синусе начинается правая венечная артерия, в левом — левая венечная артерия. Эти сосуды (они же коронарные артерии) несут кислород и питание самой мышце сердца (миокарду).
Диагностика
Фото: organserdce.com
Как выявить аневризму аорты, если в ряде случаев она развивается бессимптомно и обнаруживается случайно при каком-либо обследовании или при вскрытии, но не является при этом причиной смерти? Некоторые случаи имеют специфические признаки аневризмы аорты и приводят к всевозможным осложнениям, угрожающим жизни человека. Данное заболевание чаще всего наблюдается у пожилых людей. Это вызвано возрастными патологиями сосудистых стенок, наличием гипертонии или нарушением метаболизма.
Существует два вида аневризмы, отличающиеся расположением в организме человека:
- Аневризма грудной аорты – находится в грудном отделе;
- Аневризма брюшной аорты – находится в брюшной полости.
Эти аневризмы различают по форме, параметрам и имеющимся осложнениям. Признаки аневризмы аорты определяют течение болезни и методику хирургического вмешательства. Осложнение в виде внутреннего кровотечения в 2-х случаях из 5-ти приводит к смертельному исходу.
Постановка диагноза
Диагностика расслаивающей аневризмы аорты довольно трудна из-за нескольких причин:
- Признаки аневризмы аорты не отслеживаются;
- Симптоматика соответствует другим заболеваниям (например, кашель и дискомфорт в грудном отделе наблюдается при легочных заболеваниях); Патология редко встречается во врачебной практике.
При наличии признаков заболевания требуется проконсультироваться у терапевта или кардиолога. Они проведут первичный осмотр, по результатам которого назначаются обследования. После проведения исследований диагноз аневризма аорты часто подтверждается.
Как диагностировать аневризму аорты?
Диагностика расслаивающей аневризмы аорты выполняется с использованием определенных инструментальных способов исследования:
- Физикальный осмотр служит для сбора первоначальных данных (жалоб) без использования сложных способов обследования. Диагностика аневризмы аорты заключается во внешнем осмотре, перкуссии (простукивание), пальпации (прощупывание), аускультации (прослушивание стетоскопом) и измерении давления. После обнаружения характерных признаков назначается дальнейшая диагностика расслаивающей аневризмы аорты;
- Рентгенография показывает внутренние органы груди и живота. На снимке хорошо видно выпячивание дуги аорты или ее увеличение. Для выявления параметров аневризмы в сосуд вводится контрастное вещество. Из-за опасности и травматичности такая диагностика расслаивающей аневризмы аорты назначается по особым показаниям;
- Электрокардиография служит для определения активности сердечной мышцы. ЭКГ аневризмы аорты поможет отличить это заболевание от ишемической болезни сердца. При атеросклерозе, служащем причиной формирования аневризмы, страдают коронарные сосуды, что может вызвать инфаркт. Как выявить аневризму аорты? На кардиограмме можно отследить специфические признаки аневризмы аорты, соответствующие этой патологии сердечно-сосудистой системы;
- Магнитно-резонансная и компьютерная томография дают возможность определить все требуемые параметры аневризмы – ее расположение, размеры, форму и толщину стенок сосуда. Патогномоничный КТ-признак расслаивающей аневризмы аорты показывает утолщение стенки и резкое расширение просвета сосуда. На основании этих данных определяется возможное лечение;
- Ультразвуковое исследование – УЗИ аневризмы брюшной аорты является одним из распространенных методов диагностики. Оно помогает определить скорость кровотока и имеющиеся завихрения, расслаивающие стенки сосуда;
- Лабораторные анализы включают общий и биохимический анализ крови, а также мочи. Как диагностировать аневризму аорты по анализам? В них выявляются следующие признаки аневризмы аорты: Снижение или увеличение количества лейкоцитов, характерное для острой или хронической форме инфекционных болезней, которые предшествуют образованию аневризмы аорты. Также наблюдается повышение количества несегментированных нейтрофилов. Усиление свертываемости крови проявляется в виде увеличения уровня тромбоцитов, изменения факторов свертывания и указывает на вероятное формирование тромбов в полости аневризмы. Высокий уровень холестерина показывает наличие атеросклеротических бляшек в сосуде. В анализе мочи может находиться небольшое количество крови.
Перечисленные признаки аневризмы аорты не являются характерными симптомами данного заболевания и обнаруживаются не у всех пациентов.
Строение и отделы
По анатомическому строению аорта незначительно отличается от других артерий эластического типа. Ее форма практически на всем протяжении линейна с постепенным уменьшением диаметра от центра к периферии.
Стенки трубки состоят из трех слоев, отличающихся по гистологическому признаку:
- Интима, расположенная на внутренней поверхности — эндотелиальный слой, из которого образуется клапан аорты. В норме он трехстворчатый, но иногда наблюдается генетическая мутация, когда он двустворчатый.
- Медиа, расположенная под интимой часть — состоит из эластичных и гладкомышечных волокон, которые могут достаточно сильно растягиваться и сокращаться, поддерживая нормальную скорость кровотока.
- Адвентиция, расположенная на внешней поверхности, состоит из волокон соединительной ткани, коллагена и эластиновых клеток, которые в совокупности создают достаточно жесткий каркас.
Через сосуд ежеминутно транспортируется до 5 литров крови. Такой объем создает постоянное давление. Его нормальными показателями считается 120-140 мм. рт. ст. (систолический показатель, то есть в момент сердечного выброса) и 70-90 мм. рт. ст. (диастолический показатель, то есть в момент наполнения левого желудочка перед очередным выбросом).
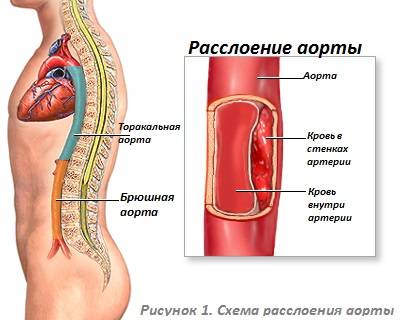
В зависимости от удаленности от сердца диаметр аорты постепенно уменьшается от 40 у корня до 18 мм в месте, где располагается бифуркация аорты на подвздошные артерии. Исключение составляет перешеек аорты, который располагается вблизи сердца на дуговой части сосуда. Он имеет меньший диаметр, чем расположенные выше и ниже участки. Топографически кровеносная магистраль делится на три части: восходящего отдела, дуги и нисходящего отдела.
Восходящий отдел
Восходящая часть аорты сердца располагается в левой части грудины на уровне третьего ребра. В месте, где ткани сердца переходят в сосуд, располагается трехстворчатый полулунный клапан. Эта система призвана предотвращать обратный заброс артериальной крови из сосудов в левый желудочек. Дистальнее клапана вплотную к ним располагаются синусы — небольшие выбухания на стенке, в которых берут начало коронарные артерии, доставляющие насыщенную кислородом кровь в миокард.
На выходе из сердца аорта образует луковицу — небольшое расширение, стенки которой более толстые, чем на расположенных дальше разделах. Она более прочная и имеет повышенную эластичность, чтобы гасить резкие колебания крови при сердечном выбросе. На уровне слияния второго ребра с костью грудины луковица сужается и переходит в дугу.
Дуга аорты
Дуга аорты является продолжением восходящего раздела и, как следует из ее названия, представляет собой изогнутый участок, отклоняющийся влево. Его конец располагается на уровне четвертого грудного позвонка, где дуга переходит в нисходящий отдел.
Иногда, при наличии генетической аномалии сосудистой системы, вместо левой обнаруживают правую дугу аорты. Ее перешеек имеет форму кольца, внутри которого могут располагаться пищевод и трахея. При правосторонней дуге аорты нет угрозы жизни больного, однако пульсация сосуда провоцирует сложности с дыханием и глотанием.
От леволежащей и праволежащей дуги аорты в области перешейка отходит три ветви, питающих верхнюю часть тела: плечеголовая, левая общая сонная и левая подключичная.
Нисходящий отдел
Нисходящий отдел имеет наибольшую протяженность в большом круге кровообращения и располагается в двух отделах:
- в грудной полости проходит торакальная аорта;
- в абдоминальной полости проходит брюшная аорта.
И торакальная, и брюшная аорты имеют линейную форму, от которой периодически отходят артерии меньшего диаметра. Начало отдела располагается на уровне четвертого грудного позвонка, а конец — на уровне четвертого поясничного.
Торакальная часть сосуда тянется до 12 грудного позвонка, где он проходит через отверстие в диафрагме и продолжается брюшным отделом аорты. По всей длине от него отходят непарные и парные ответвления, снабжающие кровью средостений, легкие, ребра, мышцы грудной клетки, плевру и т. д.
От брюшной части аорты также ответвляются артерии, которые участвуют в кровоснабжении абдоминальных органов: мышц передней брюшной стенки, печени, желудка и кишечника и т. д. Она же отвечает за кровообращение органов малого таза. Концом брюшной части аорты является бифуркация сосуда на подвздошные артерии.
Группы заболеваний
Для аорты характерен спектр заболеваний, связанных с врожденными аномалиями и пороками, а также приобретенными поражениями: атеросклерозом и аневризмой. К числу врожденных следует отнести коарктацию, укорочение или удвоение дуги в сочетании с тетрадой Фалло. Среди приобретенных заболеваний наиболее опасное – аневризма брюшной аорты или грудного ее отдела. Она непосредственно угрожает жизни в случае расслоения и разрыва, когда за короткий промежуток времени в полости тела изливаются огромные порции крови.
Все группы заболеваний сосуда чрезвычайно опасны и требуют своевременной коррекции. В случае врожденных пороков проводится их хирургическое исправление, а при выявлении расслаивающей аневризмы – протезирование. Ведь что такое аорта с морфологической точки зрения? Это эластическая трубка. Потому после устранения коагуляции крови в ответ на контакт с синтетическим материалом, удалось создать прочный протез сосуда. Его имплантируют после иссечения участков аневризм, спасая жизнь пациенту.
Прогноз при аневризме грудного отдела аорты
Прогноз в этом случае зависит от разных факторов. Однозначно плохим он будет, если не проводить лечение и не контролировать происходящие изменения в сосуде. Шансы на выздоровление повышаются во много раз при вовремя оказанной помощи хирургов. Потому что только операция может избавить от аневризмы и осложнений, с ней связанных.
Бессимптомное существование выпячивания является самым опасным. Человек не знает о проблеме, не принимает никаких мер по предотвращению роста, расслаивания и самопроизвольного вскрытия патологического новообразования. Смерть от разорванной аневризмы грудной части аорты может наступить в любой момент, она будет внезапной и быстрой. Чтобы ее спровоцировать, достаточно попасть в рядовое ДТП, получить сильный удар, испытать физическую или нервную перегрузку. Хирургия в этом случае, скорее всего, будет бессильна.
Когда же факт развития аневризмы установлен, и за ней ведется постоянное наблюдение, а больной соблюдает все предписанные рекомендации, жить он сможет довольно долго. К тому же, оперативное лечение не всем показано, в некоторых ситуациях оно способно принести дополнительные, еще более серьезные осложнения, и даже привести к гибели пациента. Такие люди вынуждены жить с аневризмой в постоянном ожидании возможной катастрофы.
 Насколько долгой будет жизнь без оперативного вмешательства? Вот факторы, которые в состоянии значительно ускорить разрыв грудной аорты:
Насколько долгой будет жизнь без оперативного вмешательства? Вот факторы, которые в состоянии значительно ускорить разрыв грудной аорты:
- возраст старше 50 лет;
- врожденные патологии аорты;
- активное прогрессирование атеросклероза и гипертонической болезни;
- большой размер аневризмы и ее стремительное увеличение;
- склонность к полноте, пристрастие к жирной, богатой холестерином пище;
- наличие вредных привычек, особенно опасны сигареты;
- серьезные хронические заболевания, дополняющие клиническую картину (например, сахарный диабет);
- пораженная аорта может разовраться быстрее при отсутствии поддерживающей терапии и регулярного медицинского контроля.
Аневризма опасна и непредсказуема. Такая патология повышает риск внезапной смерти и ухудшает качество жизни. Человек вынужден жить в постоянном стрессе, потому что в любой момент ситуация может выйти из-под контроля. Правильный подход к питанию, разумный баланс нагрузок и отдыха, укрепление кровеносной системы физкультурой, стабилизация состояния нервной системы, а также регулярные осмотры у специалистов помогут предотвратить развитие сосудистой аномалии или вовремя ее устранить. Но такая профилактика действенна, только если она становится полноценным образом жизни, а не только когда придерживаются ее методов в наиболее опасные периоды.
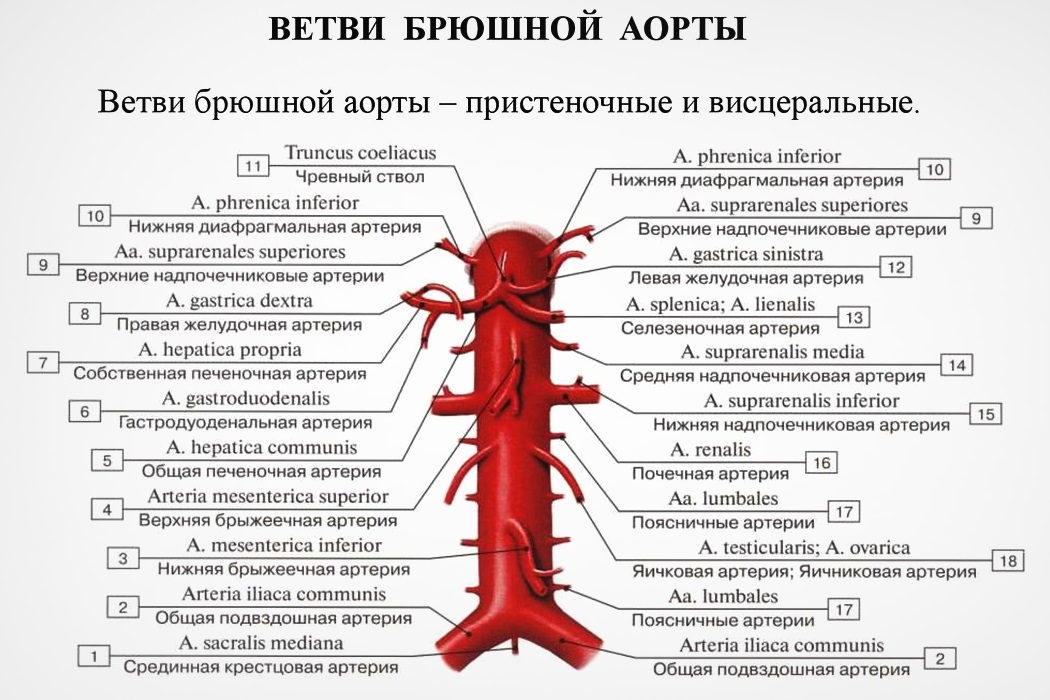
Ветви большого непарного артериального сосуда
Аорта имеет множество ответвлений – пристеночных и внутренностных. Ответвления в брюшном отделе разделяют на:
-
Париетальные (пристеночные). Они питают стенки живота. Эта группа состоит из парных артерий:
- Нижней диафрагмальной артерии. Это крупный парный сосуд, отвечающий за поставку крови к надпочечникам и нижней поверхности диафрагмы.
- Поясничной артерии. Это две пары крупных сосудов. Они подают кровь к спине, спинному мозгу, мышцам живота, клетчатке, коже.
-
Висцеральные (внутренностные) парные артерии:
- Почечной (ренальной) артерии. Располагается сзади нижней полой вены. Возле почки имеет ответвление, питающее надпочечник.
- Средней надпочечниковой (супраренальной) артерии. Питает надпочечник, связана с ветками нижней и верхней надпочечных артерий.
- Тестикулярной/овариальной артерии (мужчины/женщины) – снабжает половые органы.
-
Висцеральные непарные артерии:
- Чревного ствола, от которого идет кровь в сторону желудка, печени, селезенки. Это сосуд длиной 1-2 см, который отходит от аорты на уровне 12 позвонка. Разделяется на 3 артерии – левую поджелудочную (снабжает кровью желудок), общую печеночную (питает печень, желчный пузырь, стенки желудка и большой сальник) и селезеночную питает селезенку, стенки желудка и часть поджелудочной железы).
- Верхней брыжеечной артерии. Начинается на уровне 2-го поясничного позвонка. Проходит через переднюю стенку двенадцатиперстной кишки, а далее разделяется на ряд ветвей. Питает поджелудочную железу, а также кишки – слепую, подвздошную, ободочную, тощую.
- Нижней брыжеечной артерии. Беря начало на уровне 3-го поясничного позвонка, и разделяясь на несколько веток, подает кровь к кишкам – прямой и ободочной.
Какую функцию и задачи выполняет?
Этот сосуд имеет очень большое значение, поскольку снабжает обогащенной кислородом и питательными веществами кровью всю полость живота и нижние конечности. Фактически, такая аорта полностью обеспечивает функционирование пищеварительной и мочеполовой систем организма, потому патологии сосуда могут привести к нарушениям в работе соответствующих органов.
Кроме того, этот сосуд также играет немалую роль в поддержке нормального кровяного давления благодаря своим эластическим свойствам. В момент сокращения сердца большой объем крови растягивает стенку, во время расслабления она возвращается к исходному положению. Этот механизм предупреждает слишком сильный разрыв между систолическим и диастолическим показателями АД.
На кровоток очень сильно влияет состояние стенок аорты. В норме должно наблюдаться ламинарное (или линейное) течение крови. Однако при наличии каких-либо выпячиваний (или наоборот, карманов, ниш) появляются завихрения, из-за чего возникает турбулентный (хаотический) ток. В нем присутствует большая сила трения, что замедляет скорость и приводит к нарушению гемодинамики и перфузии (кровоснабжения) тканей.
Стандартные методы лечения
Лечение включает:
- препараты для контроля артериального давления;
- хирургическое вмешательство или иногда эндоваскулярный стент-графт.
Пациенты с расслоением аорты госпитализируются в отделение интенсивной терапии, где устанавливают тщательное наблюдение за их жизненно важными показателями (пульс, давление и частота дыхания). Смерть может наступить через несколько часов после начала расслоения аорты. Поэтому в максимально кратчайшие сроки начинают внутривенное введение препаратов для снижения частоты сердечных сокращений и артериального давления до минимального уровня, который еще способен поддерживать достаточное кровоснабжение мозга, сердца и почек. Снижение частоты сердечных сокращений и артериального давления поможет ограничить дальнейшее распространение расслоения. Вскоре после начала лекарственной терапии врачи должны решить, следует ли рекомендовать пациенту операцию или продолжать медикаментозную терапию без хирургического вмешательства.
Врачи практически всегда рекомендуют оперативное лечение в случае возникновения расслоения на ближайшем к сердцу участке аорты (восходящая аорта), если осложнения расслоения не ведут к повышению риска операции. Во время операции хирурги удаляют максимально возможный расслоившийся участок аорты, закрывают ход разрыва между средним и внешним слоями стенки аорты и восстанавливают целостность аорты синтетическим трансплантатом. При недостаточности аортального клапана хирурги восстанавливают или заменяют его. Операция по удалению и восстановлению расслоения аорты обычно занимает от 3 до 6 часов, а продолжительность пребывания в больнице, как правило, составляет от 7 до 10 дней.
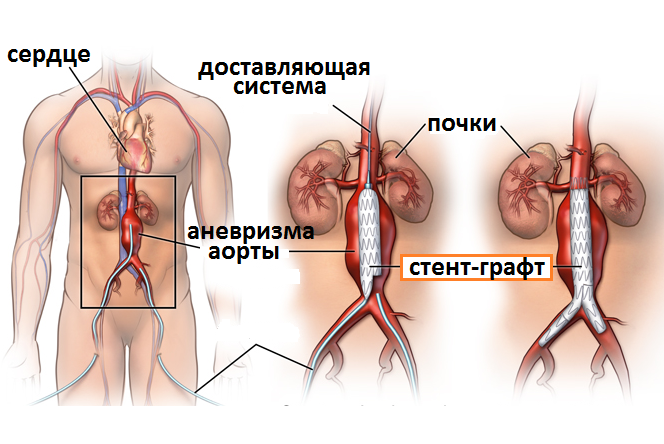
При расслоении аорты в удаленных от сердца участках (нисходящая аорта) врачи обычно продолжают медикаментозную терапию без хирургического вмешательства или предлагают размещение эндоваскулярного стент-графта. Для выполнения процедуры эндоваскулярной пластики с помощью стент-графта врачи продвигают длинный тонкий проводник через большую артерию в паху (бедренную артерию) до участка расслоения. Затем они перемещают стент-графт, который представляет собой полую трубку, подобную складной соломке, вдоль проводника до пораженного участка аорты. Затем стент-графт открывают, формируя стабильный канал для потока крови. Эта процедура занимает от 2 до 4 часов, а продолжительность пребывания в клинике, как правило, составляет от 1 до 3 дней. Установка стент-графтов — менее инвазивный метод по сравнению с открытым хирургическим вмешательством — улучшила выживаемость и снизила риск осложнений у лиц с расслоением нисходящей аорты.
Операция или пластика с помощью стент-графта обязательно необходима, если расслоение вызывает утечку крови из артерии, блокирует кровоснабжение ног или жизненно важных органов в брюшной полости, вызывает симптомы, усугубляется или возникает у пациента с синдромом Марфана.
Все пациенты с расслоением аорты, в том числе прошедшие хирургическое лечение, должны, как правило, всю оставшуюся жизнь получать лекарственные препараты для поддержания низкого артериального давления. Такая терапия помогает уменьшить нагрузку на аорту. Медикаментозная терапия для снижения артериального давления обычно включает бета-блокатор или блокатор кальциевых каналов плюс другие гипотензивные препараты, например, ингибиторы ангиотензин-превращающего фермента (АПФ). При наличии атеросклероза назначаются препараты для снижения уровня холестерина и изменение диеты.
Врачи осуществляют тщательный мониторинг осложнений, которые могут возникать у пациентов с расслоением аорты в анамнезе. К наиболее важным из них относится еще одно расслоение, развитие аневризмы в ослабленной стенке аорты, а также усугубление недостаточности аортального клапана. Любое из этих осложнений может потребовать хирургического вмешательства.
Лечебные мероприятия
Лечение аневризмы зависит от размеров мешковидного выпячивания, локализации процесса и наличия факторов риска, которые могут привести к осложнениям заболевания. Если размер расширения сосуда незначительный, то возможно наблюдение пациента. Рекомендуют прохождение обследования 2 раза в год для определения тактики ведения больного. Специалист наблюдает структуру и динамику роста образования. В грудном отдела аорты расширение размер сосуда не должен превышать 6, а в брюшном отделе — 4 сантиметра. Консультация кардиохирурга будет необходима, если отмечается увеличение маленькой аневризмы на 0,5 сантиметра за полугодие. Лечебные мероприятия разделяют на два направления:
- терапевтические;
- хирургические.
Консервативный подход направлен на коррекцию заболеваний и устранение факторов риска, которые способствуют формированию аневризмы. Назначают такие группы препаратов:
— снижающие уровень холестерина;
— антигипертензивные;
— антикоагулянты;
— восстанавливающие процессы метаболизма в миокарде;
— сосудистые.
 Существует народный метод терапии, который рекомендуют в комплексе с традиционными препаратами. Настои и отвары трав — это хорошее средство для профилактики сопутствующих заболеваний.
Существует народный метод терапии, который рекомендуют в комплексе с традиционными препаратами. Настои и отвары трав — это хорошее средство для профилактики сопутствующих заболеваний.
При возникновении признаков роста или расслоения аневризматического образования рекомендуется проведение оперативного лечения. Выбор метода хирургической коррекции определяется кардиохирургом на основании многих факторов, включая особенности расположения и структуры самой аневризмы, возрастного критерия и сопутствующих заболеваний. Чаще всего выполняют операции двух видов.
Открытое протезирование.
При таком оперативном вмешательстве удаляют пораженный расширенный участок аорты и заменяют его искусственным сосудом. Если необходимо, то проводят замену клапанов сердца с наложением механического протеза. Период восстановления длится не менее месяца, что значительно ограничивает трудоспособность пациента.
Эндоваскулярное протезирование.
Операция заключается в установке специальных трубок — стентов — в просвет сосуда через бедренную артерию выше и ниже места поражения. Такое вмешательство позволяет уплотнить стенку и открыть просвет аорты для восстановления адекватного кровообращения. Этот вид операции позволяет человеку быстро прийти в норму и показывает хорошие отдаленные результаты лечения.
Возникновение повторных случаев аневризмы после проведения хирургического вмешательства наблюдается редко. Поэтому такой подход к лечению является основным при неблагоприятном течении заболевания.
Важно помнить, что любое расширение аорты является неблагоприятным симптомом. А при появлении сопутствующих клинических признаков следует незамедлительно обращаться к специалистам для своевременной диагностики и лечения заболевания