Что такое синусовая тахикардия сердца у взрослого человека
Содержание:
- Лечение синусовой тахикардии
- Синусовая тахикардия: причины, симптомы, лечение.
- Тахикардия. Причины синусовой тахикардии. Диагностика, лечение
- Что надо делать и чего нельзя при тахикардии
- Синусовая тахикардия лечение
- Что такое синусовая тахикардия сердца
- Синусовая тахикардия у детей
- Желудочковая тахикардия. Предвестники, фон, причины и последствия
- Седативные препараты и транквилизаторы
Лечение синусовой тахикардии
Медикаментозная терапия включает следующие этапы:
- прием антиаритмических препаратов для снижения количества сердечных сокращений: «Верапамил», «Пропранолол», «Флекаинид», «Аденозин»;
- бета-блокаторы рецепторов: «Атенолол», «Тимолол», «Эсмолол»;
- для стабилизации сна и успокоения нервной системы назначаются седативные препараты и транквилизаторы;
- чтобы нормализовать содержание минералов для адекватной работы сердца, врач выписывает калиевые и магниевые средства;
- также могут быть назначены антагонисты кальция и кардиоселективные бета-блокаторы.

Дополнительно применяется терапия, направленная на устранение основной причины. Например, при тиреотоксикозе используются средства, предназначенные для лечения эндокринной системы. Больной обязательно должен изменить свой образ жизни, исключив из рациона питания некоторые продукты, избавившись от вредных привычек. Диетолог должен назначить специальную диету. Во многих случаях пациент должен посещать физиотерапевтический кабинет и заниматься умеренным видом спорта.
Хирургическое лечение применяется в тех случаях, когда медикаментозная терапия не дает положительного результата. Применяется катетерная абляция, при которой синусовый узел подвергается разрушению. На его место устанавливается электрокардиостимулятор. Если синусовая тахикардия возникла на фоне серьезных патологий сердца, проводится соответствующая операция.
Народные средства всегда входят в комплексное лечение любой тахикардии, потому что содержат совершенно безопасные компоненты. Но использовать рецепты народной медицины можно только после разрешения лечащего врача, т.к. не каждое средство идеально подходит для конкретного случая.
При лечении синусовой тахикардии действенны такие рецепты:
- Отвары из лекарственных трав. Обязательно должна присутствовать аптечная ромашка, валериана, мята, мелисса и пустырник. Для приготовления смешанного отвара необходимо соединить все ингредиенты в равном количестве, взять 1 ст. л. смеси и залить ее стаканом кипятка. Дать настояться, принимать по 100 мл трижды в сутки.
- В качестве успокоительного средства используется мята и мелисса. Травы можно совмещать или заваривать отдельно. Готовить и пить в качестве чайного напитка.
- Сделайте спиртовую настойку из мелиссы. На 50 грамм сухих листков вам понадобится 125 мл пищевого спирта. Соедините компоненты и перелейте в стеклянную тару с плотно закрывающейся крышкой. Настаивайте около 2 недель. Затем настойку нужно процедить и принимать ежедневно по чайной ложке трижды в сутки. Если принимать в чистом виде такую жидкость вам неприятно, можете добавлять настойку в натуральный сок.
- Купите в аптеке корневую часть валерианы и траву календулу. Соедините в равном соотношении, залейте1 ст. л. смеси стаканом кипятка. Настаивайте 20-30 минут и пейте 2 раза в день по 50 мл.
- Возьмите 1 ст. л. кориандра, залейте кипятком. Настаивайте 2-3 часа, желательно в термосе. Принимайте по 1 ст. л. дважды в сутки.
- Заваривайте душицу и пустырник. Рецепт приготовления указан на аптечной упаковке.
- Отварите шиповник. На 400 мл воды вам понадобится пара столовых ложек плодов. Пейте в качестве компота на протяжении дня.
- Таким же образом можно заваривать боярышник.
- Универсальный рецепт, который применяется при всех патологиях сердечно-сосудистой системы. Вымойте 0,5 кг лимонов. Разрежьте плоды для удаления косточек. Не снимая цедру, пропустите через мясорубку. Добавьте стакан натурального мёда и при желании немного миндальных орешков. На протяжении 3 недель принимайте смесь по 1 ст. л. 2-3 раза в день. Первый прием должен быть обязательно натощак. Помните, что при повышенном уровне кислотности желудочного сока, такое средство не рекомендуется.
- Хорошо помогает сок из черной редьки, соединенный с таким же количеством жидкого мёда. Принимать по 1 столовой ложке 2 раза в день.
Синусовая тахикардия: причины, симптомы, лечение.
Причины синусовой тахикардии
У здорового человека в спокойном состоянии сердце совершает от 60 до 80 ударов за одну минуту.
Тахикардия – ускоренное сердцебиение, диагностируется тогда, когда частота сердечных сокращений превышает 90 в минуту.
Синусовой тахикардией называют такое учащенное сердцебиение, когда сохраняется правильный сердечный ритм. В норме электрический импульс выходит из синусового узла и распростряняется в определенном порядке, вызывая последовательное сокращение желудочков вслед за предсердиями.
При синусовой тахикардии электрический импульс, как и в норме, выходит из синусового узла, поэтому предсердия и желудочки сокращаются в правильной последовательности. Учащение сердцебиения возникает от того, что увеличивается частота электрических импульсов, исходящих из синусового узла.
В норме повышение автоматизма синусового узла возникает при психоэмоциональном стрессе и физической нагрузке, употреблении кофеин-содержащих напитков (кофе, энергетические напитки и пр.). Такая реакция позволяет организму обеспечивать адекватное кровоснабжение органов и тканей в условиях их напряженной работы, как то происходит при повышенной физической активности. Учащенное сердцебиение является здоровой реакцией организма на активацию симпатической нервной системы тем или иным образом (естественным – в результате выброса стрессовых гормонов, или искусственным — в результате употребления кофе).
Синусовая тахикардия может возникать у человека со здоровым сердцем, например, при лихорадке: считается, что каждый градус повышения температуры тела приводит к учащению сердцебиения на 10 ударов в минуту.
Зачастую синусовая тахикардия является симптомом неблагополучия со стороны щитовидной железы: так, у людей, страдающих гипертиреозом и не получающих адекватного лечения, одним из симптомов является частое сердцебиение.
При анемии сердце начинает работать в напряженном режиме для того, чтобы обеспечить полноценное снабжение органов кислородом, что проявляется в частом сердцебиении.
Важно знать, что не только кофеин может вызвать синусовую тахикардию. К ее возникновению может привести бесконтрольное применение мочегонных средств, эуфиллина, глюкокортикоидных гормонов (преднизолон, метипред), и других препаратов
Синусовая тахикардия может служить признаком неблагополучия со стороны сердечно-сосудистой системы. Наиболее часто она развивается у людей, страдающих сердечной недостаточностью. Может она возникнуть и при выраженном болевом приступе при стенокардии. при остром инфаркте миокарда и других заболеваниях сердца.
Симптомы синусовой тахикардии
Если учащенное сердцебиение вызвано нагрузкой или стрессом, оно часто не ощущается больным.
Если тахикардия сохраняется в покое, то такого пациента нередко беспокоит сердцебиение, одышка, чувство нехватки воздуха.
Лечение синусовой тахикардии
В зависимости от причин, вызвавших синусовую тахикардию, лечение будет разным. Так, если к ее развитию привело какое-то хроническое или острое заболевание, для эффективного лечения тахикардии необходимо справиться с этой болезнью. Например, подобрать правильную дозу препаратов при гипертиреозе, нормализовать уровень гемоглобина и эритроцитов при анемии, справиться с лихорадкой и причиной, вызвавшей ее, при инфекционном процессе, и прочее.
Если синусовая тахикардия явилась результатов неправильного применения лекарственных препаратов, необходимо отказаться от их приема, либо скорректировать дозировку.
В случаях, когда синусовая тахикардия развилась у пациентов с заболеваниями сердца, необходим индивидуальный подход исходя из конкретной клинической ситуации. Например, подбор правильной терапии при сердечной недостаточности поможет уменьшить нагрузку на сердце и снизить частоту сердечных сокращений.
Тахикардия. Причины синусовой тахикардии. Диагностика, лечение
Тахикардия – увеличение количества сокращений миокарда, превышающее 80 ударов за минуту. Заметив у себя симптомы пароксизмальной тахикардии или более умеренное учащение пульса, больные задумываются о болезнях сердца. На самом деле тахикардия – не только самостоятельная сердечная нозология, но и симптом, связанный с десятками и даже сотнями самых разных заболеваний.
Тахикардию не всегда нужно воспринимать как недуг. Она может наблюдаться как следствие:
- физнагрузок (от домашних до спортивных);
- эмоциональных встрясок (кроме уровня «стресс») – как страха и гнева, так и радости;
- чревоугодия (чрезмерного приема пищи и жидкости);
- занятия сексом (необязательно бурного).
Следует понимать, чем опасна тахикардия при беременности. Учащенное сердцебиение очень нежелательно для будущей мамы, потому как провоцирует:
- скачки давления;
- нарушения сна;
- чувство необъяснимой тревоги.
Все это способно повлиять на нормальное развитие плода. В первую очередь пострадает трофика (питание) тканей, которые развиваются, что может обернуться:
- неправильным развитием плода;
- частыми болезнями после рождения, в детском возрасте.
Удивительный факт: частоту сердцебиения можно произвольно регулировать – она учащается, когда человек вдыхает, и становится реже на выдохе.
Что надо делать и чего нельзя при тахикардии
Состояние больного зависит не только от пригоршней принятых пилюль, но от его действий, ведь участковый терапевт не может ежеминутно сидеть у изголовья такого больного, чтобы оказывать ему помощь.
Пациенты должны твердо усвоить, что надо делать и что нельзя при тахикардии.
Чего нельзя при тахикардии:
- употреблять напитки, содержащие кофеин и другие стимуляторы, а также спиртное;
- курить (запрещена даже одна сигарета в полгода);
- налегать на соленую пищу (лучше исключить полностью);
- надрываться в спортзале, выполняя программу «интенсив»;
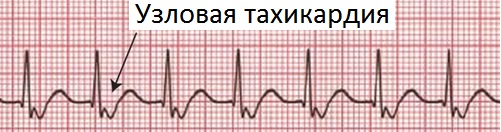
- заниматься самолечением (например, при наджелудочковой тахикардии принимать препараты от узловой тахикардии);
Что надо делать:
- выработать привычку и измерять пульс, не лениться составлять ежедневные кривые (они пригодятся для анализа врача);
- налегать на свежие фрукты и ягоды (особенно бруснику, малину, калину);
- выполнять легкие физические упражнения, но регулярно;
- есть в меру – набитый желудок толкает вверх диафрагму, которая в свою очередь давит на сердце, мешая его работе – это ответ на вопрос, может ли быть тахикардия после еды;
- отрегулировать режим работы, отдыха, сна, питания, секса.
Синусовая тахикардия лечение
Тактика лечения синусовой тахикардии во многом зависит от причины, которая спровоцировала появление учащённого ритма СС. Если увеличение ЧСС связано с физическими нагрузками или стрессовыми ситуациями, то устранение воздействия раздражителя повернёт проблему в положительное русло и показатели сердечного ритма придут в норму самостоятельно, а в некоторых случаях достаточно нескольких расслабляющих упражнений или массажа, чтобы достичь положительного результата.
При тяжёлых формах синусовой тахикардии назначают препараты успокаивающего действия или рекомендуют народную медицину, то есть лечение с помощью трав. Кроме того, больному необходимо отказаться от никотина, алкоголя, кофе и крепкого чая, а также нормализовать режим питания и рацион. Больного желательно оградить от эмоциональных, психических, а также физических нагрузок. Это касается в основном физиологической формы синусовой тахикардии.
Как правило, основное лечение патологического состояния проводится врачом-кардиологом при консультировании другими специалистами. Это уже будет зависеть от наличия сопутствующих заболеваний. В первую очередь терапия начинается с лечения основной патологии, которая диагностируется после проведения комплексного обследования.
При синусовой тахикардии экстракардиального характера неврогенного генеза больному назначается консультация неропатолога, который для лечения этого вида назначает психологическую терапию и седативные препараты в виде транквилизаторов, нейролептиков (Седуксен, Реланиум, Транквилан) и Люминал.
Для лечения рефлекторной синусовой тахикардии на фоне гиповолемии, а также тахикардии компенсаторного типа при гипертиреозе или анемиях в первую очередь устраняют основную причину возникновения патологического состояния. Иначе, если начинать терапию со снижения частоты сердечных сокращений, то можно вызвать резкое падение АД, а в дальнейшем привести к ухудшению гемодинамики пациента.
Лечение синусовой тахикардии, причиной которой стал тиреотоксикоз, начинается с назначения тиреостатических препаратов эндокринологом в сочетании с β-адреноблокаторами. К группам β-блокаторов, которым отдаётся предпочтение, относятся Приндолола, Практолола, Оксипренолола. В случае противопоказаний β-адероноблокаторов применяют лекарственные средства, альтернативные предыдущим – Дилтиазем, Верапамил. Они являются антагонистами Ca негидропиридинового ряда.
При сердечной недостаточности, которая спровоцировала синусовую тахикардию, в комбинации с β-адреноблокаторами применяют Дигоксин из сердечных гликозидов.
Приведение в норму ЧСС должно подбираться строго индивидуально. Это будет зависеть от состояния самого больного и его основного патологического заболевания. Целевая частота сердечного ритма при стенокардии должна быть около шестидесяти ударов в минуту, а при дистонии нейроциркуляторного характера – от шестидесяти до девяноста, в зависимости от индивидуальной переносимости.
Для лечения неадекватной формы синусовой тахикардии, в случае, когда неэффективны адреноблокаторы, а также при значительном ухудшении состояния пациента, назначается трансвенозная РЧА сердца. Таким путём восстанавливают нормальный ритм сердца, прижигая поражённый участок. А вот при неэффективности всех предыдущих методик и тактик терапевтического лечения, назначается проведение хирургической операции в виде имплантации электрокардиостимулятора, который считается искусственным водителем сердечного ритма.
Чаще всего патологическое учащение сердечных сокращений возникает у больных при наличии дисфункции ЛЖ или сердечной недостаточности. В таких случаях прогнозировать исход достаточно сложно, так как он считается очень серьёзным. И обусловлено это, как правило, тем, что синусовая тахикардия – это отражающая реакция сердечно-сосудистой системы на уменьшенный выброс и изменение гемодинамики внутри сердца. А вот при физиологической форме патологического состояния, даже при имеющихся проявлениях субъективного свойства, прогноз в основном благоприятный.
Важным моментом ускоренного ритма сердца являются профилактические мероприятия, обусловленные ранней диагностикой и своевременным лечением сердечных патологий, устранением всех факторов внесердечного характера, которые способствуют развитию изменений ЧСС и функции СУ.
Кроме того, чтобы избежать серьёзных нарушений и последствий, желательно соблюдать все рекомендации специалистов относительного образа жизни и здоровья.
Что такое синусовая тахикардия сердца
Не каждый человек сможет определить, из-за чего происходит учащение сердцебиения, списывая его на волнение или усталость. Во избежание осложнений стоит знать, что такое синусовая тахикардия сердца: это повышение ЧСС (частота сердечных сокращений) до 100 ударов и более. Данный симптом – признак тахикардии, которая является формой наджелудочковой тахиаритмии. В международной медицине заболевание имеет аббревиатуру МКБ-10. Медики выделяют два вида – физиологический и патологический.
- Первый вид заболевания может быть, как врожденным, который часто встречается у девочек любого возраста и мальчиков-подростков, так и приобретенным в течение жизни. Приобретенная тахикардия проявляется при активных физических нагрузках, после них, в состоянии сильного волнения, стресса. Такая реакция сердца является нормальным ответом нашего организма, носит она временный характер.
- Патологическую тахикардию делят на адекватную и неадекватную. Последняя характеризуется стойким симптоматичным увеличением частоты сердечных сокращений более ста ударов в минуту, когда человек бодрствует и находится в состоянии покоя или во время легкой физической нагрузки. Диагноз верен, если приступы учащенного сердцебиения продолжаются на протяжении трех месяцев без явной на то причины. Адекватной синусовой тахикардией (СТ) называют рост частоты сердечных сокращений при:
- артериальной гипотензии;
- анемии;
- гипоксемии;
- феохромоцитоме;
- тиреотоксикозе.
ЧСС и ритм
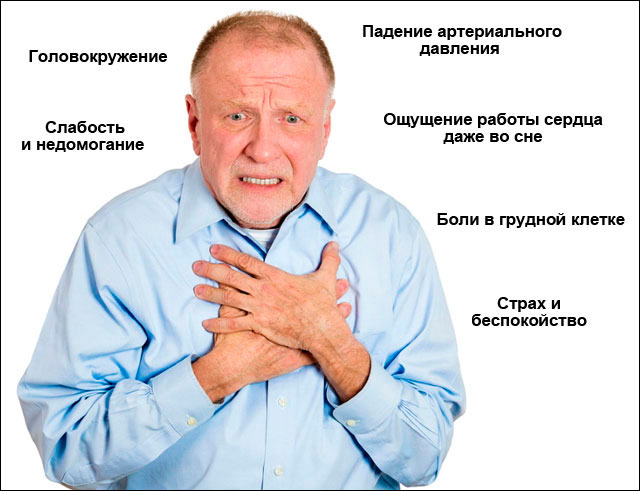
Явными симптомами приступа тахикардии считаются изменения частоты сердечных сокращений и ритма сердцебиения. ЧСС является важным признаком проблем с синусовым узлом. При этом умеренная тахикардия – типичная реакция организма на нагрузки или стрессы. Характерным для этого заболевания является сохранение ритма сердца, а если нарушается и он, то это уже аритмия. Следует сделать электрокардиограмму, если у вас:
- чувство «трепыхания» сердца, частый ритм сердцебиения;
- слабость и головокружение;
- общая слабость, снижение работоспособности;
- учащение сердцебиение при смене с горизонтального на вертикальное положение тела;
- боль в груди.
Расшифровкой кардиограммы должен заниматься только врач, после чего он пишет заключение, назначает соответствующее лечение. Если вы хотите понимать, что показала ваша ЭКГ, то следует разобраться с некоторой терминологией. Важными для постановки правильного диагноза, назначения дальнейшего лечения учащенного сердцебиения выступают следующие показатели:
- ЭОС (электрическая ось сердца) указывает на положение сердца во время кардиографии. Оно может быть нормальным, с отклонением вправо или влево, горизонтальным, вертикальным.
- Частота сердечных сокращений. Отклонением считается ЧСС свыше 90 ударов в минуту.
- При стимуляции сердца второстепенными источниками электрических сердечных потенциалов указывается, что это несинусовый ритм. Показатель говорит о заболевании сердца.
- Гипертрофия правого или левого желудочка. Говорит о росте размера желудочка сердца или утолщении его стенки.
- Мерцательная аритмия. Говорит о нарушении ритма сердца, что свойственно людям старше 60. Есть возможность развития сердечной недостаточности, инсульта мозга.
- Пароксизм мерцательной аритмии. Это найденный на кардиограмме резкий приступ мерцательной аритмии, который обязывает начать немедленное лечение.
- Экстрасистолия – аномальный импульс на кардиограмме из-за внеочередного сокращения сердечной мышцы. Существует предсердная, желудочковая, атриовентрикулярная экстрасистола.
Причины
- Гиповолемия.
- Гипоксия.
- Адренергические препараты.
- Гипотония.
- Повышение температуры из-за воспаления или системной инфекции.
- Тиреотоксикоз.
- Кардиомиопатия с сопутствующим нарушением функции левого желудочка.
- Дыхательная недостаточность.
- Лихорадка.
- Острая сосудистая недостаточность.
- Гипертиреоз.
- Использование ряда лекарственных препаратов (эуфиллина, блокаторов медленных кальциевых каналов, кофеина).
Опасна ли тахикардия
Синусоидная тахикардия – неправильная работа сердечной мышцы на износ. Такая нагрузка может спровоцировать развитие сердечной недостаточности, других нарушений ритма, снижение артериального давления. Патология нарушает кровоснабжение сердца, что повышает вероятность развития ишемической болезни, инфаркта. Особую опасность представляет возможность возникновения тромбоэмболии мозговых сосудов, легочной артерии, а на фоне инфаркта миокарда – фибрилляции желудочков, что приводит к внезапной смерти. Поэтому в армию с приступами тахикардии не берут.
Синусовая тахикардия у детей
- с момента рождения до 5 месяцев: от 140 до 160;
- 6 месяцев: от 130 до 135;
- 1 год: от 120 до 125;
- 2 года: от 110 до 115;
- 3-4 года: от 105 до;
- 5-7 лет: от 100 до 105;
- 8-9 лет: от 90 до 100;
- 10-11 лет: от 80 до 85;
- старше 12 лет: от 70 до 75.
Синусовая тахикардия у детей — это превышение частоты пульса ребенка указанных выше пределов на 10-60 %.
Таким образом, детская синусовая тахикардия всегда связана с понятием возрастной нормы частоты сердечных сокращений (ЧСС), например, у детей в возрасте до одного года нормой являются 120-140 ударов в минуту.
Виды синусовой тахикардии
- Физиологическая;
- Патологическая;
Существует несколько причин, способствующих возникновению физиологической тахикардии: подвижные игры, бег, занятия спортом, психоэмоциональные нагрузки,стресс, повышение температуры окружающей среды, обильная еда, недостаток кислорода. После того как заканчивается действие приведенных выше факторов (в течение 3-5 минут) ЧСС приходит в норму.
Патологическая тахикардия может возникнуть при инфекционном токсикозе, повышении температуры тела, передозировке лекарственных средств, заболевании внутренних органов, анемии. В состоянии покоя в этом случае ЧСС повышается умеренно, физические нагрузки также как и психоэмоциональные вызывают неадекватное усиление сердечного ритма. Вероятность возникновения такого рода синусовой тахикардии увеличивается у девочек в препубертатный период.
Лечение тахикардии у детей
Симптомами синусовой тахикардии в подростковом возрасте являются: учащенный пульс, сердцебиение, головокружение, в отдельных случаях боли в области сердца.
В том случае, когда пульс увеличивается во время занятий спортом, в душном помещении, из-за повышения температуры тела и затем после прекращения нагрузки нормализуется, то такое состояние не является признаком заболевания тахикардией.
Если на фоне повышения частоты сердечных сокращений у ребенка появляется боль в сердце, одышка, головокружение, то необходимо нанести визит к врачу. Поставить диагноз и назначить лечение тахикардии может только специалист (кардиолог или врач-терапевт) после обследования.
Существуют различные методы диагностики тахикардии сердца :
- Электрокардиограмма (ЭКГ) позволяет определить изменения, свойственные заболеваниям сердца.
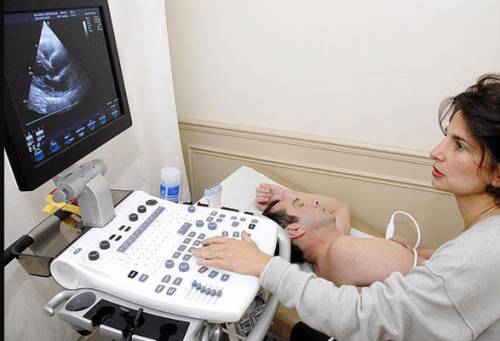
- УЗИ сердца оценивает состояние клапанов сердца и работу сердечной мышцы.
- Анализ крови на гормоны щитовидной железы дает возможность подтвердить либо исключить гормональные причины возникновения тахикардии.
- Электрокардиограмма по Холтеру – это фиксация работы сердца на протяжении одного дня. С помощью этого обследования специалист определяет работу вашего сердца при различных нагрузках.
- МРТ сердца назначают для выявления патологии сердца, вызывающие тахикардию.
- ЭФИ (электрофизиологическое исследование) сердца дает возможность изучить механизм тахикардии на основе распределения электрического импульса по сердечной мышце.
При диагнозе синусовая тахикардия лечение назначается в зависимости от причины ее возникновения, наличия сопутствующих заболеваний, а также возраста ребенка. Если причиной возникновения тахикардии является лихорадка, то после нормализации температуры тела сердечный ритм приходит в норму. В случае анемии применяются препараты железа. Не требует специального лечения и тахикардия, вызванная гипертиреозом. Она проходит после стабилизации уровня гормонов щитовидной железы.
Лечение тахикардии народными средствами возможно, если она возникла вследствие стресса. В этом случае можно пить успокаивающие травы: валериану, пустырник, мяту. Хорошим средством являются ванны перед сном с использованием успокаивающих масел при температуре 37°С.
Экстренная помощь (купирование приступа тахикардии)
В случае возникновения приступа тахикардии необходимо обеспечить доступ свежего воздуха. Для этого необходимо расстегнуть воротник на шее, подвести или поднести ребенка к окну. Рекомендуется также положить полотенце или другой охлажденный предмет на лоб. Можно попросить ребенка вдохнуть глубоко и затем задержать дыхание – это помогает снизить пульс. Если состояние ребенка не улучшилось, вызывайте скорую помощь.
В основном детская тахикардия проходит самостоятельно. Важную роль в этом играет определение и устранение причины болезни. Для профилактики тахикардии необходимо, чтобы ребенок регулярно занимался физкультурой. Родители должны следить за весом ребенка, так как лишний вес усиливает нагрузку на сердце, что в свою очередь способствует развитию различного рода заболеваний. Если у ребенка (в данном случае речь идет о подростке) диагностирована тахикардия, то необходимо снизить употребление кофе, отказаться от сигарет.
Желудочковая тахикардия. Предвестники, фон, причины и последствия
Предвестником желудочковой пароксизмальной тахикардии (ЖПТ) в большинстве случаев выступают желудочковые экстрасистолы, фоном:
- ИБС, органические поражения сердечной мышцы после ИМ;
- Постинфарктная аневризма;
- Миокардиты;
- Кардиомиопатиии; (постоянно-возвратная форма ЖПТ)
- Врожденный порок сердца и приобретенный (последствия ревматизма);
- Артериальная гипертензия (высокое АД);
- Пролапс митрального клапана (редко);
- Дигиталисная интоксикация (около 1,5-2 %)
Генетическая предрасположенность, пожилой возраст и мужской пол усугубляют ситуацию. Правда, иной раз, хоть и очень редко, ЖПТ может возникать у молодых, вполне здоровых молодых людей, не имеющих сердечной патологии. К таковым могут относиться люди, профессионально занимающиеся такими видами спорта, которые дают чрезмерные нагрузки и требуют большой самоотдачи. «Сердце спортсмена» чаще не выдерживает после усиленной тренировки, заканчивающейся «аритмической смертью».
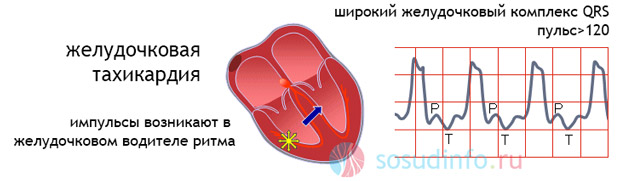
В основе возникновения желудочковой пароксизмальной тахикардии лежат исходящие из пучка Гиса импульсы. На ЭКГ – симптомы блокад ножек п. Гиса с ЧСС около 140-220 уд/мин, что сказывается на состоянии больного:
- Выраженные нарушения кровообращения;
- Падение артериального давления;
- Развитие сердечной недостаточности;
- Ишемия мозга.
Желудочковая пароксизмальная тахикардия, сопровождающая ишемическую болезнь сердца (без ИМ) может быть представлена двумя вариантами:
- Экстрасистолическая тахикардия (постоянно-возвратная) тахикардия Галавердена (140-240 уд/мин), которой сопутствуют экстрасистолы, идущие в паре или поодиночке;
- Спорадические короткие или затяжные пароксизмы (ЧСС – 160-240 уд/мин), возникающие с различной частотой (несколько раз в неделю или несколько раз в год).
Большого внимания кардиологов заслуживают префибрилляторные формы ЖТ. Хотя в группе риска находится любой больной с ИБС, есть еще более опасные формы, способные вызвать фибрилляцию желудочков, от которой очень легко можно умереть, поскольку она является терминальным нарушением сердечного ритма.
Симптомы и лечение желудочковой пароксизмальной тахикардии
Желудочковую пароксизмальную тахикардию можно узнать по характерному толчку в груди, который возникает внезапно. После него сердце начинает биться часто и сильно. Это первые признаки ЖПТ, остальные присоединяются спустя непродолжительное время:
- Набухают шейные вены;
- Повышается артериальное давление;
- Становится трудно дышать;
- Появляется боль в груди;
- Нарастают нарушения гемодинамики, последствием которых становится сердечная недостаточность;
- Возможно развитие обморока и кардиогенного шока.
Приступ ЖТ требует оказания экстренной помощи больному, но применять вагусные методы и вводить сердечные гликозиды при этой форме тахикардии не рекомендуется, потому что можно вызвать фибрилляцию желудочков и создать угрозу жизни больного.

Наилучшим выходом будет звонок в «скорую» с толковым объяснением диспетчеру цель вызова
Это очень важно. Наверное, многие люди замечали, что в иных случаях бригада приезжает за 3 минуты, а в других – в течение часа
Все просто: слегка повышенное артериальное давление может подождать, сердечный приступ – нет. Конечно, хорошо, если в такой момент кто-то с человеком будет рядом.
Если пациента с суправентрикулярной, а тем более с синусной, тахикардией иногда возможно оставить дома, то на ЖПТ это не распространяется. Лечить ее нужно только в стационарных условиях, поскольку стремительное разворачивание событий нередко заканчивается летальным исходом, то есть, больной может попросту умереть.
Лечебная тактика, направленная на купирование приступа ЖПТ заключается в применении лидокаина для внутривенного введения, его же применяют и в целях профилактики. При падении АД к лечению добавляют введение прессорных аминов (мезатон, норадреналин), что иной раз позволяет восстановить синусовый ритм. В случаях неэффективности медикаментозного лечения, проводят электроимпульсную кардиоверсию (попытка купирования приступа разрядом дефибриллятора), и это довольно часто имеет успех, при условии своевременно начатых реанимационных мероприятий.
ЖПТ, сформированную в результате отравления сердечными гликозидами, лечат препаратами калия (панангин – внутривенно) и таблетками дифенина, которые следует принимать по 0,1 г трижды в день после еды.
Седативные препараты и транквилизаторы
Седативные средства – это препараты растительного и химического происхождения с различными механизмами действия, вызывающие успокоение, нормализацию психоэмоционального состояния. Не вызывают снотворного эффекта, но при этом нормализуют сон.
- на растительной основе – экстракты корня валерианы, пустырника, комбинированные препараты «Фитосед», «Новопассит»;
- синтетические – Корвалол, Валокордин, Валидол.
Все седативные средства имеют различный состав и механизм действия. Поэтому побочные эффекты и противопоказания у препаратов этой группы различны. Некоторые из них, например, пустырник, может вызвать привыкание.
Транквилизаторы – оказывают седативное действие, купируют повышенную тревожность и фобии, способствуют нормализации сердечного ритма. Это синтетические лекарственные средства на основе бензодиазепинов.
Противопоказания к назначению бензодиазепинов:
- обструктивный бронхит;
- астма;
- миастения;
- апноэ;
- расстройства личности, прочие нарушения высшей психической деятельности;
- беременность;
- алкоголизм.
Побочные эффекты бензодиазепинов – это сонливость, снижение концентрации внимания и работоспособности, нарушение фертильности, эйфория и развитие депрессии.
Что выбрать при тахикардии? Ответ на этот вопрос может дать только кардиолог после обследования пациента. Назначать себе лечение при нарушении сердечного ритма, по крайней мере, неумно!
Лучшим является тот препарат, который подойдет именно вам. Не всегда это сильное средство последнего поколения. Возможно, сработает недорогой аналог модного и разрекламированного средства.
Обследуйтесь и принимайте назначенные врачом препараты в домашних условиях. Иначе, окажитесь в палате интенсивной терапии!