Болезнь жильбера: что это такое, как лечить
Содержание:
Что такое «синдром Жильбера»?
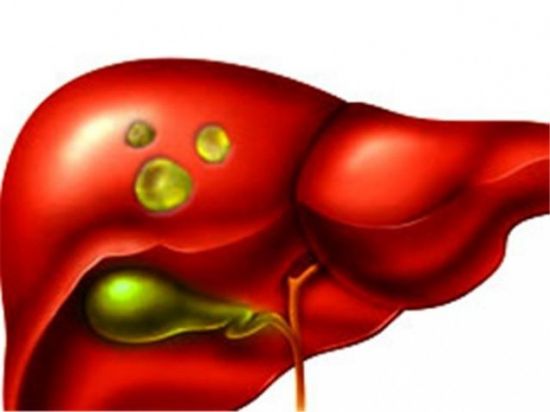
Синдромом Жильбера называют врождённое хроническое заболевание, при котором происходит нарушение утилизации свободного билирубина в клетках печени. У патологии имеется другое название. Его называют доброкачественной негемолитической семейной желтухой или конституционной гипербилирубинемией. В результате воздействия патологии в крови человека происходит накопление билирубина. Такое название получил желчный пигмент, образующийся при расщеплении белков. В норме переработка билирубина осуществляется в печени. Он выводится из организма вместе с желчью.
Синдром Жильбера развивается волнообразно. Периодически кожа и склеры глаз больного окрашиваются в желтый цвет. Дополнительно появляются другие симптомы. Патология не является смертельной. Пока заболевание находится в стадии ремиссии, она не приносит боли или дискомфорта. Однако в период обострения могут наблюдаться все симптомы патологических изменений в печени. Такое явление обычно присутствует при регулярном употреблении жирной, копченой, острой и соленой пищи, а также после приема алкогольных напитков.
Синдром Жильбера связан с деформацией гена. Патология может передаваться от родителей к детям. Заболевание не приводит к тяжелым изменениям в структуре печени. Однако она способна стать причиной образования камней в желчном пузыре или спровоцировать воспалительные процессы в желчных протоках.
Это интересно. Существует специалисты, которые не считают синдром Жильбера болезнью. Однако подобное мнение ошибочно. Дело в том, что при развитии патологии наблюдается нарушение синтеза фермента, которые принимают участие в обезвреживание токсинов. Если какой-либо орган теряет возможность выполнять часть своих функций, в медицине такое состояние называют болезнью.
При синдроме Жильбера кожа пациента может приобретать характерный желтый цвет. Так проявляется действие билирубина. Вещество является достаточно токсичным. При нормальном функционировании печени, орган осуществляет его уничтожение, в последующем выводя из организма. Если же наблюдается прогрессирование с синдромом Жильбера, пенетрация билирубина не происходит. Он попадает в кровь и в последующем распространяется по всему организму. Оказавшись во внутренних органов, вещество способно изменить их структуру. Это в своей очереди может стать причиной их дисфункции.
Наибольшую опасность несет попадания билирубина в мозг человека. Это может стать причиной возникновения и утраты ряда функции организма. Однако при синдроме Жильбера подобного не происходит. Исключением из правила является тот факт, когда патология осложнена другими заболеваниями печени. В этом случае предугадать путь билирубина в крови практически невозможно.
Синдром Жильбера является достаточно распространенным заболеванием. Статистика показывает, что патология значительно чаще выявляется у мужчин. Болезнь начинает развиваться в подростковом возрасте.
Предрасполагающие факторы развития
Как уже упоминалось, СЖ может передаваться от родителей к детям. Семейную негемолитическую желтуху выявляют у пациентов, которые унаследовали мутацию второй хромосомы от обоих родителей. В организме такого пациента содержится всего 20% глюкуронилтрансферазы, которая не может преобразовать несвязанный билирубин в связанную фракцию.

Неправильное питание может спровоцировать желтуху и другие симптомы СЖ
Примечательно, что у многих пациентов заболевание протекает по-разному. Во второй хромосоме всегда присутствует вставка из 2 лишних аминокислот, однако их количество может быть разным. Чем больше вставок, тем тяжелее протекает болезнь.
На синтез глюкуронилтрансферазы влияет андроген (мужской гормон), поэтому первые симптомы патологии проявляются у детей в пубертатный период (во время полового созревания и гормональных изменений). По этой же причине СЖ чаще выявляют у мужчин.
Генетический дефект приводит к тому, что снижается усвоение желчного пигмента, несвязанный билирубин повышен и откладывается в тканях. При незначительном увеличении количества свободного билирубина клинические проявления могут отсутствовать. Однако существуют факторы, которые провоцируют появление выраженных симптомов.
Причины синдрома Жильбера:
Конъюгационная желтуха новорожденных
- Регулярное злоупотребление алкоголем.
- Длительный приём некоторых медикаментов (анаболические стероиды, глюкокортикоиды, антибиотики, нестероидные противовоспалительные средства).
- Хирургическое вмешательство, травмы.
- Стрессовые состояния, длительное утомление организма, нервные расстройства.
- Неправильное питание, когда человек голодает, переедает или употребляет вредную пищу.
- Тяжёлые физические нагрузки.
- Инфекционные заболевания: грипп, острые респираторные болезни или гепатит вирусного происхождения.
Медики выделяют 2 формы синдрома: первая протекает на фоне не изменённых эритроцитов, а вторая способствует их разрушению.
Симптомы
Заболевание протекает с минимальными проявлениями желтухи или бессимптомно. Изменение цвета кожи, белков глаз, слизистых оболочек в желтый цвет – это основные внешние показатели болезни. Также отмечаются следующие симптомы синдрома Жильбера:
- бессонница;
- слабость;
- головокружение;
- быстрая утомляемость;
- снижение аппетита;
- горький привкус во рту;
- изжога;
- чувство переполненного желудка;
- нарушение стула;
- тошнота;
- вздутие живота.
Чаще всего симптомов синдрома Жильбера нет до того момента, пока количество билирубина не начинает зашкаливать, то есть болезнь в основном протекает в латентной форме и не выявляется. Но в период обострения ее можно определить по таким признакам:
- кожа приобретает желтый оттенок;
- желтеют склеры глаз и слизистые, что еще называют «печеночной маской»;
- под кожей век образуются желтые зернышки из соединительной ткани;
- также у некоторых пациентов наблюдаются проблемы с ЖКТ (тошнота, изжога, плохой аппетит, отрыжка, вздутие живота, понос или запор);
- при осложнении болезни больной может жаловаться на общее недомогание (слабость, боль в печени, металлический привкус во рту, отеки ног, снижение АД, отдышка, раздражительность, головокружение и головная боль, ослабленное дыхание, боль в мышцах, снижение веса, смена вкусовых ощущений);
- в редких случаях наблюдается печеночная недостаточность, что характеризуется рвотой, спутанностью сознания, тремором мышц, неукротимой жаждой, увеличением лимфоузлов. В таком состоянии больному нужна немедленная помощь врачей.
Роль билирубина
Коротко упомянем о роли билирубина для организма человека, что это такое доступным языком.
Билирубин – это краситель желтого цвета, что образуется при распаде гемоглобина после гибели красных кровяных клеток.
Для синдрома Жильбера характерна триада признаков, описанная еще автором, открывшим данное заболевание:
- «Печеночная маска» — желтушность кожных покровов и видимых слизистых оболочек;
- Ксантелазмы век – появление зернистости желтого цвета под кожей верхнего века;
- Периодичность симптомов – заболевание сменяется поочередно периодами обострения и ремиссии.
Один из самый первых и патогномоничных симптомов это желтуха. Может появиться желтушность склер или кожи, когда количество билирубина в крови повышается.
Симптомы могут усиливаться и становиться более очевидными в сочетание с: другой болезнью, инфекцией, обезвоживанием, стрессом или менструацией. Хотя уровень билирубина вряд ли когда-нибудь может достичь опасных цифр, желтуха является одним из важных и тревожных симптомов.
Желтушность кожных покровов (слева- норма, справа — патология)
У 1/3 пациентов симптомы патологии полностью отсутствуют или проявляют себя минимальными клиническими признаками. В большинстве случаев патологическое состояние проявляется желтухой (окрашивание кожных покровов, белков глаз, слизистых оболочек в желтый оттенок).
Обычно гипербилирубинемия Жильбера начинает проявляться в юношеском возрасте, чаще всего этот синдром проявляется у мужчин. Так как заболевание имеет наследственный характер, то и родители ребенка (или один из них) тоже страдают этим синдромом.
Основные симптомы — пожелтение кожи и белков глаз. Эти явления непостоянны, так как желтуха проявляет себя периодически, но имеет хронический характер.
Также к симптомам холемии можно отнести:
- боль в районе поджелудочной;
- дискомфорт в животе (изжога);
- привкус металлического характера;
- отказ от еды, отсутствие аппетита;
- тошнота из-за сладкой пищи;
- диарея, вздутие живота, жидкий стул.
Люди с недугом Жильбера могут испытывать характерные признаки обычного гриппа, например, вялость, сонливость, тахикардию, дрожь в теле (без присутствия повышенной температуры), ломоту конечностей.
И нервные явления, по типу депрессии, навязчивых состояний (скорее всего, от страха перед патологией). Этот недуг может сопровождать калькулезный холецистит (особый вид холецистита с наличием камней в желчном пузыре).
Различают 2 варианта синдрома Жильбера: «врожденный» — проявляющийся без предшествующего инфекционного гепатита (большинство случаев) и манифестирующий после перенесенного острого вирусного гепатита. Причем постгепатитная гипербилирубинемия может быть связана не только с наличием синдрома Жильбера, но и с переходом инфекции в хроническую форму.
Причины синдрома Жильбера
Синдром Жильбера — болезнь, обусловленное наличием генетической мутации в ферменте, называемом уридиндифосфат-глюкуронилтрансферазы (УДФГТ).
Это фермент, присутствующий в печени, в нормальных условиях позволяет превращать билирубин из токсичной (неконъюгированной или непрямой) формы в нетоксичную (конъюгированную или прямую) форму: другими словами, этот фермент позволяет связывать билирубин с глюкуроновой кислотой, что делает его водорастворимым и облегчает его прохождение через желчные протоки для попадания вместе с желчью в кишечник, где он выполняет основную функцию в эмульсии пищевых жиров.
Из-за генетической мутации в изоформе фермента UGT1A количество уридиндифосфат-глюкуронилтрансферазы (УДФГТ) уменьшается, и, следовательно, способность печени конъюгировать билирубин и выводить его из организма также уменьшается: из этого следует, что токсическое количество билирубина в крови увеличивается.
Синдром Жильбера является врожденным заболеванием, но, хотя он уже присутствует во время рождения, состояние не проявляется клинически до тех пор, пока человек не достигнет половой зрелости. Фактически, у подростков, после изменения гормональной структуры, происходит повышенная физиологическая продукция билирубина.
Передача этого заболевания является наследственной: вероятность заражения увеличивается, если оба родителя имеют мутированный ген фермента и передают его ребенку. Фактически, необходимы две мутировавшие копии гена для клинического проявления болезни (аутосомно-рецессивная передача).
Также было отмечено, что у 40% пациентов, страдающих болезнью Жильбера наблюдается умеренное снижение средней жизни эритроцитов (у здорового субъекта — 120 дней), клеток, содержащих гемоглобин, из которого происходит билирубин; в остальных случаях они представляют нарушение в транспортировки билирубина в печень.
Поэтому вполне вероятно, что синдром Жильбера является многофакторным заболеванием, т.е. имеет совокупность нескольких причин, которые пока не до конца известны, и способствуют клиническому развитию болезни.
Лечение
Необходимость лечения синдрома Жильбера препаратами или инвазивными способами определяется для каждого больного индивидуально. Главную роль в принятии решения специалистом играет состояние пациента, уровень билирубина в крови, частота рецидивов и наличие сопутствующих симптомов, ухудшающих качество жизни.
Лечится ли эта болезнь?

На данный момент ответ на вопрос, лечиться ли синдром Жильбера, остается отрицательным. Нарушение обмена билирубина сохраняется у больного пожизненно, однако при соблюдении определенного образа жизни носит доброкачественный характер.
Течение заболевания не связано с прогрессирующими изменениями работы печени и не снижает продолжительность жизни.
Клинические рекомендации
В зависимости от уровня билирубина больному могут быть прописаны следующие клинические рекомендации:
- до 60 мкмоль/л:
- фототерапия – освещение кожных покровов кварцевой лампой;
- диета – подбор рациона с исключением вредных для работы печени продуктов;
- прием сорбентов – веществ, которые способны снять интоксикацию организма.
- выше 80 мкмоль/л:
- медикаментозная терапия в домашних условиях;
- стационарное лечение – при значительных показаниях уровня билирубина в крови, что негативно отражается на качестве жизни пациента;
- строгая диета – рацион крайне ограничен.
Длительность курса лечения – индивидуальна.
Препараты
Обострение симптоматики синдрома Жильбера купируется следующими медикаментами:
- Фенобарбиталом или Зиксорином – препаратами, снижающими уровень непрямого билирубина;
- Корвалолом – при синдроме Жильбера назначается, если существует непереносимость Фенобарбитала. Он обладает менее сонливым действием. Среди аналогов Корвалола можно выделить Барбовал, Валокордин;
- Урсосаном – гепатопротектором, назначающимся для защиты печени от различных негативных факторов;
- препаратами, которые обладают профилактическим действием при рисках развития желчнокаменной болезни;
- различными сорбентами;
- Мотилиумом, Домперидоном и т. д. – препаратами, нормализующими перистальтику кишечника;
- желчегонными средствами.
Не лишним будет при рецидиве синдрома и прием пищеварительных ферментов.
 Назначать лечение должен врач
Назначать лечение должен врач
Как снизить билирубин при этой болезни?
Помимо медикаментозной терапии, снизить билирубин при синдроме Жильбера можно путем исключения факторов, которые способны вызвать стремительное развитие патологии. Для этого следует:
- Избегать стрессовых ситуаций и чрезмерных физических нагрузок.
- Не допускать истощения организма, путем голодания, бессонных ночей и т.д.
- Максимально снизить прием препаратов, содержащих ацетилсалициловую кислоту.
- Исключить употребление вредных для печени веществ.
- Стараться не допускать переохлаждения организма, своевременно лечить вирусные инфекции и проявления хронических заболеваний.
Лекарства
Фото: magicworld.su
Как известно, основным препаратом, используемым при синдроме Жильбера является фенобарбитал, который снижает уровень билирубина в крови. На фоне приема препарата могут развиваться следующие побочные эффекты: головокружение, нарушение координации движений, раздражительность, тремор рук, сонливость, «кошмарные» сновидения, изредка галлюцинации, тошнота, рвота, нарушение зрения. Курс приема, как правило, составляет 2 – 4 недели, поскольку длительное использование препарата может привести к развитию зависимости
Кроме того, важно точно следовать рекомендациям врача, в частности самостоятельно не корректировать суточную дозу препарата, поскольку избыточное потребление фенобарбитала может привести к отравлению. Для отравления фенобартиталом характерны следующие симптомы: головная боль, головокружение, нистагм, атаксия, выраженная сонливость, одышка, снижение артериального давления, тахи- или брадикардия, сужение зрачков, цианоз, олигурия, спутанность сознания
Также стоит отметить, что разовое употребление 2 – 10 г препарата приводит к летальному исходу.
Поскольку у фенобарбитала имеется масса нежелательных эффектов, в некоторых случаях назначаются комбинированные препарата, которые в своем составе содержат фенобарбитал в низкой дозировке. К таким препаратам относятся:
- корвалол – в своем составе содержит: фенобарбитал, этилбромизовалерианат и масло листьев мяты перечной;
- валокордин – в своем составе содержит: фенобарбитал, этилбромизовалерианат, масло листьев мяты перечной и масло хмеля шишек.
К группе гепатопротекторов относятся:
- эссенциальные фосфолипиды (Эссенциале Форте, Антралив, Фосфоглив), которые содержат фосфатидилхолин и ненасыщенные жирные кислоты. Действие данных препаратов направлено на восстановление клеточной стенки гепатоцитов, которые в большей степени состоят из фосфолипидов. Помимо этого, эссенциальные фосфолипиды усиливают дезинтоксикационную функцию печени, препятствуют появлению соединительной ткани в паренхиме печени, а также обладают антиоксидантными свойствами. Эссенциальные фосфолипиды следует принимать не менее полугода, чтобы достичь ожидаемый эффект. Однако стоит отметить, что данные представители гепатопротекторов могут спровоцировать застой желчи, в связи с чем рекомендуется тщательно наблюдать за данным явлением;
- аминокислоты (Гепа-мерц, Гептрал). Участвуют в синтезе фосфолипидов, которые являются структурным компонентом клеточной стенки гепатоцитов, обладают регенерирующим и дезинтоксикационным эффектом. Препараты данной группы рекомендуется использовать с помощью внутривенного введения, поскольку при пероральном приеме аминокислоты метаболизируются и доходят до печени в незначительном количестве;
- урсодезоксихолевая кислота (Урсофальк, Урсодез, Урдокса). Стимулирует вывод желчи из печени, благодаря чему достигается гепатопротективный эффект. Препарат не используется во время кормления грудью, поскольку известно, что урсодезоксихолевая кислота способна проникать в грудное молоко;
- ингибиторы перекисного окисления липидов (Тиогамма, Берлитион). Действие препаратов направлено на ускоренное выведение из клеток печени молочной кислоты, которая оказывает токсическое действие. Данные препараты могут назначаться как в форме инъекций, так и в форме таблеток;
- витамины (В1 (тиамин), В6 (пиридоксин), В12 (цианокобаламин), Е (токоферол)). Облегчают обменные процессы в печени, тем самым способствуют восстановлению ее клеток. Как правило, не используются в качестве монотерапии, а дополняют другие гепатопротекторы.
Также существуют комбинированные препараты, которые в своем составе содержат несколько активных веществ, относящихся к разным группам гепатопротекторов. К таким препаратам относятся: Фосфонциале, Резалют Про, Сирепар, Гепатрин.
Желчегонные препараты используется при появлении желтушного окрашивая склер и кожных покровов. Данные препараты усиливают желчеобразование или способствуют выведению желчи в двенадцатиперстную кишку. В настоящее время фармакологический рынок представляет массу различных представителей желчегонных препаратов, выбор конкретного осуществляется врачом и зависит от клинической ситуации.
Диагностика
Обнаружить патологию и назначить необходимое лечение сможет только врач по результатам комплексной диагностики. Пациенту необходимы следующие лабораторные и инструментальные исследования:
- Анализ на билирубин. В норме концентрация общего билирубина в крови составляет 8,5-20,5 ммоль/литр. У людей с синдромом Жильбера билирубин увеличивается из-за непрямого.
- Общий анализ крови. При синдроме Жильбера в крови увеличивается содержание незрелых эритроцитов до 100-110 гр/литр, у больного появляется анемия легкой степени.
- Биохимический анализ крови. Сахар в крови в норме или незначительно снижен, булки крови, щелочная фосфатаза, АЛТ и АСТ — в пределах нормы, тимоловая проба — отрицательная.
- Общий анализ мочи. Обычно показатели в пределах нормы. Если в моче обнаруживают уробилиноген и билирубин, можно говорить о патологии печени.
- Оценка свертываемости крови. Как правило, протромбиновый индекс и протромбиновое время в норме.
- Маркеры вирусных гепатитов. При синдроме Жильбера отсутствуют.
Благодаря анализам крови можно обнаружить заболевание на ранней стадии, даже если отсутствуют симптомы. Чтобы результаты исследований были максимально точными, необходимо правильно подготовиться к сдаче биоматериала
Так, пациенту важно учитывать следующие рекомендации:
Анализ проводится утром. Кровь нужно сдавать натощак, последний раз можно поесть за 12 часов до сдачи биоматериала. Пациенту нельзя пить даже чай, кофе и другие напитки. Однако можно пить воду без газа.
За несколько дней до сдачи крови нужно отказаться от жирной и вредной пищи, фаст-фуда.
Не рекомендуется нервничать, перенапрягаться и переутомляться за несколько дней до исследования. В противном случае результаты могут быть искаженными. Следует минимизировать стресс, отказаться от значительных физических нагрузок.
За несколько дней до сдачи крови отменяют прием лекарств
Особенно важно отказаться от препаратов, воздействующих на билирубин.
Важно понимать, что общие исследования крови не смогут точно выявить синдром Жильбера. Результаты анализов лишь подтвердят, что в печени происходят патологические процессы
В связи с этим необходимо пройти дополнительные исследования, если общие анализы показали, что есть проблемы со стороны печени. Так, на наличие семейной желтухи могут указывать:
- увеличение референсных значений гемоглобина в крови;
- увеличение концентрации билирубина;
- увеличение референсных значений незрелых эритроцитов.
При этом показатели СОЭ, количество лейкоцитов и тромбоцитов остаются неизменными.

При одновременном течении с синдромами Дабина-Джонсона и Ротора диагностика дает следующие результаты:
- Незначительное увеличение печени.
- Отсутствие билирубинурии.
- Не отмечается повышение копропорфиринов в моче.
- Снижение активности глюкуронилтрансферазы.
- Селезенка не увеличена.
- Боли в правом подреберье либо отсутствуют, либо редкие, ноющие.
- Нормальная холецистография.
- Биопсия печени может показать отложение липофусцина, жировую дистрофию. Часто отклонений от нормы нет.
- Нормальная бромсульфалеиновая проба, иногда наблюдается небольшое снижение клиренса.
- Повышение концентрации билирубина в крови (преимущественно непрямого).
Для подтверждения диагноза врачи могут назначить специальные пробы:
- Голодание. Пациенту нужно воздержаться от пищи на двое суток или ограничиться лишь низкокалорийными блюдами (до 400 ккал в сутки). Данная проба провоцирует резкое (в 2-3 раза) увеличение свободного билирубина. Несвязанный билирубин определяют натощак в первый день голодания и спустя двое суток. Если билирубин увеличился на 50-100%, проба считается положительной.
- Проба с фенобарбиталом. Пациент принимает фенобарбитал по 3 гр. в сутки в течение 5 дней. Благодаря этому снижается концентрация несвязанного билирубина.
- Проба с никотиновой кислотой. Больному внутривенно вводится инъекция никотиновой кислоты (50 мг). Это провоцирует увеличение несвязанного билирубина в крови в 2-3 раза за 3 часа.
- Проба с рифампицином. Пациенту вводят 900 мг вещества, из-за чего увеличивается непрямой билирубин.
Помимо вышеперечисленных проб, обнаружить синдром Жильбера можно с помощью чрезкожной пункции печени. Полученные биоматериал не содержит признаков цирроза печени или гепатита в хронической форме.
Профилактические меры
Большую часть болезней значительно проще предотвратить, чем потом вылечить
Это же можно сказать про синдром Жильбера, который крайне важно держать под контролем, чтобы потом не пришлось столкнуться с негативными последствиями. Как уже можно было понять, синдром Жильбера появляется из-за дефекта наследуемого гена, поэтому предотвратить появление болезни невозможно
Связано это с тем, что родители могут быть исключительно носителями, то есть, они сами не страдают от болезни, но при этом способные её передавать.
При синдроме Жильбера человек должен побеспокоиться о профилактике, чтобы не допустить прогрессирования патологии. С этой целью нужно принять специальные меры, которые позволят продлить период ремиссии. В первую очередь необходимо будет исключить те факторы, которые негативно влияют на состояние здоровья при синдроме Жильбера.
В частности человеку потребуется придерживаться следующих рекомендаций:
Не употреблять алкогольные напитки при синдроме Жильбера.
Не нагружать себя чрезмерным физическим трудом, чтобы не ухудшить самочувствие.
Правильно питаться, это крайне важно при наличии синдрома Жильбера. В частности не следует употреблять консерванты, острую и жирную пищу, пряную еду
Стоит отдать предпочтение натуральным продуктам, которые будут положительно влиять на организм при синдроме Жильбера.
Обязательно нужно постоянно принимать пищу в определённое время, это будет залогом хорошего самочувствия. Не должно быть длительных перерывов между едой, потому как человек не должен страдать от жажды или голода, если у него имеется синдром Жильбера.
Каждый человек должен понимать, чем опасен синдром Жильбера. Сам по себе он не представляет угрозы для человека, потому как не склонен к осложнениям
При синдроме Жильбера человеку важно точно определить, что именно с данной патологией приходится иметь дело. По этой причине потребуется дифференцировать один вид желтухи от остальных
Если не лечить синдром Жильбера, тогда периоды осложнений не заставят себя ждать. Следовательно, только от человека зависит, как он станет себя чувствовать. Можно однозначно сказать, что хоть при болезни Жильбера и нет риска летального исхода, но в любом случае необходимо держать своё состояние под контролем. Полезно будет наблюдаться у врача и при необходимости своевременно принимать меры для улучшения самочувствия. Полезно будет при наличии синдрома Жильбера использовать не только медикаменты, но и народные средства. В такой ситуации человек сможет чувствовать себя здоровым, а заболевание не ухудшит качество жизни.
Лечение синдрома Жильбера
Перед тем, как назначить лечение врач осуществит сбор анамнеза, а затем проведет осмотр. Если выявлено подозрение на синдром Жильбера, пациента направят на сдачу анализов. Лабораторных исследований, позволяющих подтвердить или опровергнуть присутствие патологии, довольно много. Обычно используются следующие диагностические тесты:
- Тест с никотиновой кислотой. 40 мг вещества вводят пациенту внутривенно. Если наблюдается возрастание процента билирубина, считается, что тест дал положительный результат.
- Голодание. Забор 1 пробы билирубина осуществляется в утренние часы натощак перед проведением теста. 2 берется через 48 часов. В этот промежуток времени человек получает с питанием не больше 400 калорий в сутки. Если у пациента присутствует заболевание, количество билирубина за этот промежуток времени возрастет на 50-100%.
- Проба с фенобарбиталом. Если у пациента присутствует синдром Жильбера, после приема данного препарата в течение 5 дней наблюдается снижение уровня билирубина в крови.
Существуют и другие тесты. Пациенты могут попросить сдать анализ мочи на присутствие билирубина. Дополнительно проводится общий и биохимический анализ крови. Иногда выполняется молекулярная диагностика ДНК или исследованиях крови на наличие вирусного гепатита. Иногда пациенту назначается анализ на стеркобилин. Если у человека имеется синдром Жильбера, вышеуказанные продукты распада билирубина в кале не обнаруживается. Еще одним исследованием, применяющимся в сложившейся ситуации, выступает коагулограмма. Исследование позволяет оценить уровень свертываемости крови. В ряде ситуаций может потребоваться прохождение УЗИ и компьютерной томографии брюшной полости. Некоторых пациентов направляют на биопсию печени и эластографию. Последние исследования предполагает изучение печеночной ткани на выявление фиброза.
На основании полученных данных врач назначает лечение. Примечательно, что период ремиссии заболевания может продолжаться в течение нескольких лет или даже всю жизнь. В этом случае специальная терапия не проводится. В этой ситуации все действия будут направлены на то, чтобы не допустить обострение. Пациент должен соблюдать соответствующую диету, придерживаться определенного режима отдыха, исключить слишком высокие нагрузки, не переохлаждаться, избегать перегрева и бесконтрольного употребления лекарственных средств.
Если у пациента развилась желтуха, лечение будет включать в себя прием лекарственных средств. Дополнительно назначается диета. Из медикаментов могут быть использованы следующие категории препаратов:
- Желчегонные. Иногда используется трава с аналогичным действием. Медикаменты позволяют ускорить движение желчи в печени.
- Барбитураты. Помогают снизить концентрацию билирубина в крови.
- Лекарственные средства, позволяющие предотвратить развитие холецистита и желчекаменной болезни.
- Энтеросорбенты. Способствует выведению билирубина из кишечника.
- Гепатопротекторы. Позволяют поддерживать функцию печени в норме.
Если с заболеванием столкнулся подросток, вместо сильнодействующих барбитуратов назначают другие медикаменты. Лекарственные средства применяются в небольших дозах. Преимущественно их использование осуществляется перед сном. Дело в том, что медикаменты способны вызвать сонливость. Дополнительно возможно использование физиотерапии. При наличии патологии применяют фототерапию, во время которой при помощи специальных синих ламп происходит воздействие на кожу. В результате осуществляется разрушение накопившуюся билирубином. Тепловые процедуры в области живота и печени недопустимы.
При необходимости возможно проведение симптоматического лечения. Для этого пациенту назначают средства, позволяющие избавиться от рвоты, тошноты, и других расстройств пищеварительной системы. В обязательном порядке назначаются витамины группы Б и других категорий. Попутно выполняется санация всех имеющихся в организме очагов инфекций и терапия патологии желчевыводящих путей. Если уровень билирубина достиг критической отметки, назначается переливание крови и введение альбумина. Лечебное питание предусматривает использование меню стола номер пять.