Синдром титце
Содержание:
- Рентген
- Классификация
- Симптомы Синдрома Титце:
- Причина синдрома Титце
- Симптомы
- Симптомы синдрома Титце
- Диагностика и дифференциальная диагностика синдрома Титце
- Симптомы реберного хондрита
- Причины и факторы риска
- Симптоматика
- Online-консультации врачей
- Лечение синдрома Титце
- Причины синдрома Титце
- Лечение
- Диагностика
- Лечение синдрома Титце
- Что такое синдром Титце?
- Симтомы синдрома Титце
- Суть проблемы
- Диагностика
- Что это такое
Рентген
Признаки болезни, оцениваемые врачом и пациентом, являются субъективными – для их подтверждения необходимо рентгенологическое подтверждение. Подобные клинические симптомы обострения характерны для травм – и вывихов. Поэтому с помощью выполнения снимка удаётся исключить более тяжёлую патологию:
- В острый период наблюдается изменение контуров поражённого соединения между ребром и грудиной – отмечается утолщение краёв хряща, а также уменьшение ширины суставной щели.
- Костная ткань в области воспаления становится менее плотной – в её толще видны небольшие круглые дефекты.
- При длительном течении болезни формируются дефекты хрящевой ткани – изменяется форма краёв ребра, а также на нём появляются небольшие зазубрины.
Сейчас, в дополнение к рентгену, активно используется магнитно-резонансная томография, которая лучше всего позволяет оценить состояние мягких тканей. Она отражает симптомы заболевания даже при первом обострении – на снимке будут видны признаки воспаления.
Классификация

Заболевание наблюдается преимущественно в молодом возрасте. Однако описаны случаи болезни и у детей, лиц пожилого возраста. У мужчин и женщин различий заболеваемости по частоте выявить, как правило, не удается, хотя встречаются сообщения о повышенной частоте заболевания у лиц, занимающихся тяжелым физическим трудом.
У 80% пациентов патологический процесс локализуется с одной стороны, обычно слева. Наиболее часто встречаются поражения II реберного хряща — до 54-60%, в 15-30% отмечается вовлечение в патологический процесс II и III реберных хрящей. В 1,3-10% отмечается поражение грудинно-ключичного сочленения. Остальные реберные хрящи затрагиваются не более чем у 10% пациентов.
Симптомы Синдрома Титце:
Морфологические изменения локализуются в хряще ребра, который бывает гипертрофирован или необычно искривлен. Гистохимически патологических изменений в нем не отмечается, но иногда наблюдается небольшой отек или неспецифическое хроническое воспаление в окружающих хрящ тканях. Синдром развивается как у мужчин, так и у женщин, чаще в возрасте 30- 40 лет.
Характерно появление острой или постепенно нарастающей боли в верхней части грудной клетки, обычно с одной стороны. Иногда этому предшествует небольшая травма. Боль может быть весьма интенсивной, иррадиировать в плечо или руку, усиливаться при движении.
При осмотре в области пораженного реберного хряща определяется выраженная болезненность и четкая плотная веретенообразная припухлость размером 3-4 см, что подтверждает диагноз. Ни при одном другом заболевании (РА, спондилоартри ты, фиброзит и пр.), при котором могут поражаться костно хондральные сочленения, не обнаруживается подобной плотной припухлости реберного хряща.
Причина синдрома Титце
Причина синдрома Титце не до конца понятна, хотя она может быть связана с:
- инфекцией верхних дыхательных путей, такие как синусит и ларингит;
- сильным кашлем, который напрягает область груди;
- травмой груди;
- физическим напряжением из-за напряженных упражнений.
Как уже говорилось, точная причина не известна (т.е. идиопатическая). Некоторые исследователи предполагают, что множественная микротравма передней стенки грудной клетки может вызвать развитие синдрома. Иногда развитию заболевания может предшествовать хронический, чрезмерный кашель, рвота, травма или прочь. негативное воздействие на грудную клетку, вирусные или бактериальные инфекции или операция на грудную область.
Симптомы
Пациенты жалуются на сильную боль острого или ноющего характера, локализующуюся в области грудины, в верхнем отделе грудной клетки. Чаще всего боль беспокоит с одной стороны, она усиливается, если пациент кашляет, чихает, изменяет положение тела. Очень часто боль может отдавать в плечо, в руку. По длительности болевой синдром различен – иногда боль может быть кратковременной, неожиданно возникать и быстро исчезать, а в других случаях она присутствует постоянно с изменением интенсивности. Некоторые пациенты терпят болезненность годами, их состояние может нормализоваться, а потом наступает ухудшение.
При осмотре пациента врачи отмечают плотную припухлость в месте поражения, размер опухоли обычно варьируется от трех до четырех сантиметров. Опухоль болезненная, если на нее надавить. В периоды обострения заболевания пациенты стараются щадить пораженную сторону, часто характерными движениями закрывают область боли.
Внешне болезнь себя проявляет вяло. Кожа над пораженным местом не гиперемирована, признаки воспаления отсутствуют, лимфатические узлы не увеличиваются в размерах. Только лишь некоторые пациенты могут отмечать покраснение и местное увеличение температуры. Анализы мочи и крови специфических результатов не дают.
Наряду с местными симптомами болезнь может влиять и на общую симптоматику. Так, у пациентов отмечается снижение аппетита, усталость, уменьшение массы тела, раздражительность, одышка, чувство тревоги.
Симптомы синдрома Титце
При формировании заболевания наблюдается фиброзно-кистозная перестройка хряща, его искривление с незначительной гиперплазией (увеличением объема), а также накопление в нем солей кальция. Симптомы синдрома Титце обычно не бывают ярко выраженными, к основным из них относят:
- Боли, локализующиеся в верхнем участке грудной клетки, как правило, односторонние и нарастающие при движении, кашле, глубоком дыхании, могут также иррадиировать в руку, шею или плечо;
- Болевой синдром, усиливающийся при переохлаждении и при нажатии на больное ребро в месте его присоединения к грудине;
- Наличие плотной и четкой припухлости, имеющей размеры 3-4 см, расположенной в зоне воспаленного реберного хряща, и вызывающей выраженные болезненные ощущения при пальпации.
Также симптомом синдрома Титце иногда может быть небольшая отечность, покраснение и местное повышение температуры на участке кожи над пораженной областью. Болевой синдром, сопровождающий заболевание, бывает кратковременным или длительным, хроническим, при этом обострения могут чередоваться периодами ремиссий.
Диагностика и дифференциальная диагностика синдрома Титце
Диагноз синдрома Титце выставляется главным образом на основании клинических данных, после исключения других заболеваний, которые могли стать причиной появления болей в грудной клетке. И одним из основных симптомов, подтверждающих диагноз, становится наличие характерной четкой и плотной припухлости, не выявляемой больше ни при одном заболевании.
В ходе дифференциальной диагностики исключают острую травму, заболевания сердечно-сосудистой системы и внутренних органов, которые могли вызвать подобную симптоматику, в том числе – различные инфекционные заболевания и уже упомянутые злокачественные новообразования. При необходимости пациента направляют на анализы крови, МРТ, КТ, УЗИ и другие исследования.
При рентгенологическом исследовании в динамике удается обнаружить нерезкие изменения структуры хряща. На начальных этапах патология не определяется. Через некоторое время становится заметным утолщение и преждевременное обызвествление хряща, появление костных и известковых глыбок по его краям. Еще через несколько недель на передних концах костной части пораженных ребер появляются небольшие периостальные отложения, отчего ребро немного утолщается, а межреберное пространство – суживается. На поздних стадиях обнаруживается слияние хрящевых и костных отрезков ребер, деформирующий остеоартроз реберно-грудинных сочленений и костные разрастания.
Рентгенография при синдроме Титце не имеет самостоятельного значения в момент постановки диагноза, поскольку первые изменения на рентгенограммах становятся заметны лишь спустя 2-3 месяца с начала заболевания. Однако это исследование играет большую роль при исключении всевозможных злокачественных опухолей, как первичных, так и метастатических.
В сомнительных случаях показана компьютерная томография, которая позволяет выявлять изменения, характерные для синдрома Титце на более ранних стадиях. Также в ходе дифференциальной диагностики со злокачественными новообразованиями может выполняться сканирование Tc и Ga и пункционная биопсия, при которой определяются дегенеративные изменения хряща и отсутствие элементов опухоли.
Особую настороженность из-за своей широкой распространенности у взрослых больных вызывают возможные сердечно-сосудистые заболевания и в первую очередь – ишемическая болезнь сердца. Для ИБС характерны кратковременные боли (в среднем приступ стенокардии длится 10-15 минут), в то время как при синдроме Титце боли могут сохраняться на протяжении часов, дней и даже недель. В отличие от синдрома Титце, при ишемической болезни болевой синдром купируется препаратами из группы нитроглицерина. Для окончательного исключения сердечно-сосудистой патологии выполняется ряд анализов и инструментальных исследований (ЭКГ и проч.).
Синдром Титце также приходится дифференцировать от ревматических заболеваний (фиброзита, спондилоартрита, ревматоидного артрита) и местных поражений хрящей и грудины (костохондрита и ксифоидалгии). Для исключения ревматических болезней выполняется ряд специальных анализов. О костохондрите свидетельствует отсутствие гипертрофии реберного хряща, о ксифоидалгии – усиливающиеся при надавливании боли в области мечевидного отростка грудины.
В ряде случаев синдром Титце по своей клинической картине может напоминать межреберную невралгию (и для того, и для другого заболевания характерны длительные боли, усиливающиеся при движениях, чихании, кашле и глубоком дыхании). В пользу синдрома Титце свидетельствует менее выраженный болевой синдром, наличие плотной припухлости в области реберных хрящей и отсутствие зоны онемения по ходу межреберного промежутка.
Изменения в биохимическом составе крови, общих анализах крови и мочи при синдроме Титце отсутствуют. Иммунные реакции в норме.
Симптомы реберного хондрита
К сожалению, синдром Титце не имеет ярко выраженных клинических признаков, поэтому выявить данное нарушение зачастую бывает проблематично. Как уже было сказано, патология отличается длительным течением с периодами обострений и ремиссий.
Основные симптомы дебюта или обострения синдрома Титце:
- болевые ощущения в передней области грудной клетки, которые носят чаще всего острый характер, но возможен и ноющий характер болевого синдрома;
- усиление боли при движениях и глубоком дыхании;
- также боль усиливается при нажатии на пораженный хрящ ребра;
- припухлость или отек в области воспаления;
- появление крепитации при движениях в области поврежденной хрящевой ткани.
 Боль в области грудины – основной признак реберного хондрита
Боль в области грудины – основной признак реберного хондрита
У некоторых пациентов появляются дополнительные симптомы:
- беспокойство, раздражительность, страх;
- учащенное сердцебиение;
- нарушение сна;
- развитие одышки;
- отсутствие аппетита;
- повышение температуры;
- покраснение в области повреждения реберного хряща.
Как правило, обострение длится от нескольких часов до нескольких дней. Если болезнь прогрессирует, пациенту становится трудно лежать на боку, осуществлять любые движения верхними конечностями и туловищем. Также боль усиливается при кашле, чихании, смехе.
Симптомы синдрома Титце стихают сами по себе. Но если боль интенсивная и мешает повседневной деятельности человека, то нужно лечение. Кстати, применение нестероидных противовоспалительных средств является своеобразным диагностическим тестом. В случае уменьшения или исчезновения боли после приема таблетки НПВС с большой вероятностью следует подозревать синдром Титце.
Причины и факторы риска
Определить истинные причины развития синдрома Титце на сегодняшний день так и не удалось. Александр Титце считал, что воспаление реберных хрящей развивается из-за нерационального питания и, как следствие, из-за нарушения обменных процессов в организме, которые приводят к дистрофическим изменениям хрящевой ткани.
На данный момент специалисты разработали 3 теории возможного происхождения болезни:
Травматическая теория
Заключается в том, что постоянное микротравмирование хрящевой ткани реберных хрящей у людей определенного рода занятий (спортсмены, работники физического труда) или перенесенные серьезные повреждения грудной клетки, операции на органах грудной полости провоцируют аномальный процесс регенерации надхрящницы. Хрящевые клетки, которые при этом образуются, отличаются от нормальных, кроме того, они образуются в избыточном количестве.
Это сопровождается развитием асептического воспаления, а также сдавливания или раздражения рядом лежащих нервных волокон, что и становится причиной развития симптомов синдрома Титце и боли.
Данная теория на сегодня получила много клинических подтверждений, поэтому она занимает ведущее место в этиологии этой болезни.

Спортсмены находятся в группе риска развития синдрома Титце из-за частого травмирования
Инфекционно-аллергическая теория
В данном случае развитие реберного хондрита связывают с перенесенными инфекциями, особенно поражениями органов дыхания. Вследствие таких инфекций нарушается нормальная работа иммунной системы организма, что приводит к формированию своеобразного аллергического процесса. При этом антитела, которые образуются, обладают способностью поражать хрящевую ткань ребер.
Алиментарно-дистрофическая теория
Согласно этой теории дистрофические нарушения в хрящевой ткани развиваются из-за дисметаболических процессов, которым способствует нарушение рационального питания. В частности, синдром Титце может быть одним из проявлений дефицита в организме кальция, витаминов В, С, D. На данный момент эта теория практически не рассматривается специалистами в качестве этиологии реберного хондрита.

Дефицит витаминов и микроэлементов может провоцировать развитие синдрома Титце
К основным факторам риска развития синдрома Титце относятся:
- ежедневные физические нагрузки, которые задействуют плечевой пояс и грудную клетку;
- частые повреждения и микротравмы структур грудной клетки;
- ушибы и переломы скелета грудной клетки;
- недуги органов дыхания, особенно хронического характера;
- перенесенные инфекционные заболевания;
- аутоиммунные процессы и системные заболевания соединительной ткани;
- артрозы и артриты в анамнезе;
- склонность к аллергическим реакциям;
- нарушения обменных процессов в организме;
- эндокринологическая патология.
Симптоматика
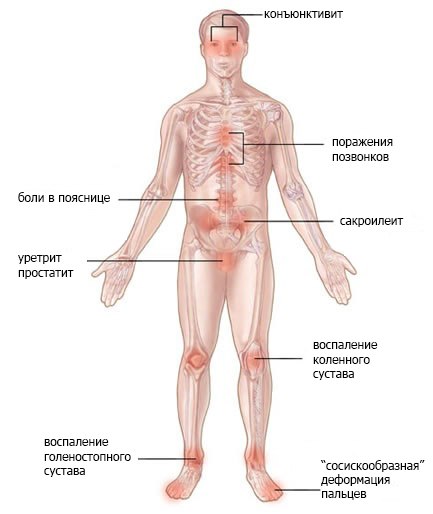
возможные симптомы синдрома Рейтера
Поражение органов мочеполовой системы
У мужчин уретрит протекает малосимптомно, вяло и длительно. Он проявляется следующими признаками:
- дизурией,
- поллакиурией,
- ощущением переполненного мочевого пузыря,
- отсутствием удовлетворения после мочеиспускания,
- гиперемией и склеиванием губок наружного отверстия уретры,
- болью при половом акте,
- снижением полового вличения, эректильной дисфункцией, половой слабостью,
- зудом и жжением после мочеиспускания,
- болью внизу живота.
По степени выраженности клинических явлений уретрит может быть затяжным, хроническим или острым, гнойным.
У женщин обычно возникает жжение и зуд во влагалище, режущая боль при мочеиспускании, поллакиурия, боль во время коитуса, нарушение менструального цикла, появление маточных кровотечений, в мазке и моче обнаруживают лейкоцитоз.
Поражение глаз
Глазная симптоматика появляется вслед за уретритом. Патология протекает в форме воспаления конъюнктивы, стекловидного тела, сетчатки, роговицы. Конъюнктивит обычно двухсторонний, слабовыраженный, проходящий в течение 2-3 дней. Встречаются более затяжные формы.

Больного беспокоят симптомы поражения глаз:
- боль и дискомфорт,
- слезотечение,
- слизистые или гнойные выделения,
- ухудшение зрения,
- отек верхнего века,
- инъекция склер,
- зуд и жжение в глазах,
- гиперемия глаз,
- боязнь яркого света.
Поражение суставов
Воспаление суставов – основное проявление синдрома Рейтера, которое появляется через два месяца после уретрита. Обычно воспаляются 1-2 сустава, а в более редких и тяжелых случаях – множество суставов с развитием асептического полиартрита. В первую очередь поражаются суставы, которые несут на себе самую большую нагрузку.
Для артрита характерно острое начало. Кожа над пораженным суставом краснеет, становится горячей и отечной. Возникает артралгия, деформация суставов, нарушается их функция, частично атрофируются мышцы.
У больных асимметрично поражаются суставы ног по «лестничному» принципу: голеностоп, колено, бедро.
Симптомы воспаления суставов:
- боль,
- асимметричность суставов,
- гиперемия или синюшность кожи над суставом,
- гипертермия и отечность кожи в области воспаления,
- сглаженность поверхности сустава,
- скованность в движениях по утрам,
- ограничение объема движений в суставе.
Поражение суставов стопы приводит к формированию плоскостопия и сосискообразной дефигурации пальцев. Патологические изменения в костях развиваются крайне редко.
Прочие симптомы

- Поражение кожи при болезни Рейтера проявляется эритемой и папулами на ладонях, трещинами на подошвах, шелушением и ороговением кожных покровов, полиморфными высыпаниями на лице и шее. Эритематозные пятна часто трансформируются в пустулы и бляшки, покрытые корками.
- Признаками поражения слизистых оболочек являются: эрозии на слизистой рта, у мужчин – баланит или баланопостит с явлениями гиперкератоза, у женщин — вульвит с множественными эрозиями.
- Поражение ногтевых пластинок отличается их утолщением, ломкостью и пожелтением.
- Воспаление и дисфункция внутренних органов возникает при тяжелой форме синдрома Рейтера. Развивается паховая лимфаденопатия — безболезненное увеличение лимфоузлов. Поражение сердца протекает по типу тахикардии и экстрасистолии. У больных отмечаются невралгии и невриты, менингиты и энцефалиты, вегетативные нарушения — раздражительность и бессонница. Если данный недуг не лечить, могут развиться тяжелые осложнения.

Патогномоничные симптомы болезни Рейтера сопровождаются проявлениями интоксикации и астенизации организма: субфебрильной температурой, недомоганием, утомляемостью, похудением.
Болезнь Рейтера рассматривается специалистами как хроническая рецидивирующая патология, проявления которой приступообразно возникают и исчезают спустя 2-3 месяца. Синдром Рейтера редко приводит к смерти больных.
Online-консультации врачей
| Консультация неонатолога |
| Консультация эндоскописта |
| Консультация вертебролога |
| Консультация нефролога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация онколога |
| Консультация детского невролога |
| Консультация специалиста банка пуповинной крови |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация оториноларинголога |
| Консультация психиатра |
| Консультация андролога-уролога |
| Консультация общих вопросов |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация маммолога |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Лечение синдрома Титце
Как правило, синдром Титце не требует никакого лечения и полностью проходит самостоятельно спустя несколько часов-суток. Но в случаях, когда выражен болевой синдром и присутствуют другие симптомы патологии, может понадобится специфическая терапия.
Консервативное лечение
Незаменимым стандартом консервативной терапии реберного хондрита является применение нестероидных противовоспалительных средств – Диклофенак, Пироксикам, Индометацин, Мелоксикам, Целекоксиб, Эторикоксиб, Кетопрофен, Нимесулид. Данные препараты могут применяться в виде таблеток, растворов для инъекций, мазей, гелей, пластырей для локального применения. Также специалисты рекомендуют дополнить лечение согревающими препаратами для местного применения – Капсикам, Финалгон, Фастум-гель и пр.
Курс терапии составляет, как правило, от 3 до 7 дней. В это время пациент должен соблюдать и режим – полный физический покой, избегание переохлаждений.
Хорошим дополнением к лекарственной терапии является физиотерапевтическое лечение. Чаще всего у таких пациентов положительный эффект наблюдается при применении:
- лазеролечения,
- электрофореза,
- фототерапии,
- дарсонвализации.
Если болевой синдром не удается купировать описанными методами, то прибегают к межреберным блокадам с применением местных анестетиков, глюкокортикостероидных гормонов.
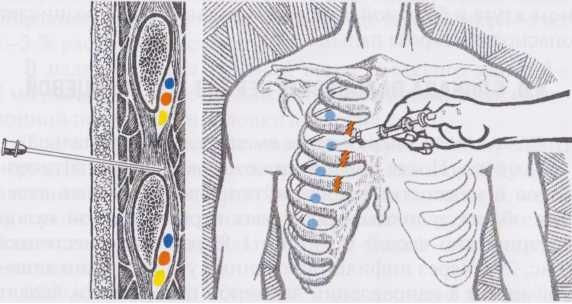
Межреберная блокада позволяет устранить даже очень интенсивную боль при синдроме Титце
Хирургическое вмешательство
Оперативное вмешательство – это крайняя мера лечения для пациентов с синдромом Титце. Применяют операцию только в случае неэффективности всех прочих методик терапии. Суть операции заключается в поднадкостничной резекции поврежденных реберных хрящей.
Причины синдрома Титце
Точные причины появления патологии хрящевых участков ребер на сегодняшний день до конца не выяснены. Но в анамнезе больного всегда выявляются негативные факторы, давшие толчок к развитию заболевания. Так, синдром Титце может быть вызван:
- Систематическими тяжелыми и умеренными физическими нагрузками на плечевой пояс и грудную клетку;
- Микротравмами, появляющимися вследствие регулярных травм и ушибов грудной клетки (у спортсменов, занимающихся единоборствами);
- Тяжелыми инфекционными заболеваниями;
- Аллергическими поражениями;
- Болезнями дыхательных путей;
- Дефектами метаболизма в соединительной ткани (при артрозе, артрите, коллагенозе и т. д.).
Также причинами синдрома Титце может быть понижение иммунологических свойств организма при аутоиммунных заболеваниях и хирургическое вмешательство в области грудной клетки, провоцирующее нарушение кровообращения и инфицирование тканей.
Лечение
Большинство врачей полагает, что полностью вылечить костохондрит допустимо лишь посредством оперативного вмешательства. Однако поднадкостничная резекция является исключительным случаем, так как реберный хондрит несильно беспокоит пациентов на протяжении долгих лет.
Часть из них не подозревают о наличии у себя синдрома Титце, поскольку какие-либо характерные проявления отсутствуют. Непосредственно потому терапия заболевания будет сведена к использованию самых популярных консервативных методик:
- Местное лечение с применением разнообразных мазей и гелей, которые обладают антивоспалительным действием.
- Аппликации с димексидом.
- Физиотерапевтические процедуры и рефлексотерапия.
- Новокаиновые блокады в межреберных нервах.
- Использование анестетических средств в виде уколов со стероидом в место расположения неприятных ощущений.
- НПВС и анальгетические препараты.
Лекарственное лечение
Терапия рассматриваемой патологии предполагает использование различных лекарственных средств, которые подобраны, отталкиваясь от специфики клинических проявлений, индивидуальных особенностей больного. Врач назначает употребление следующих препаратов:
- НПВС либо анальгетические средства (Кетопрофен, Индометацин, Мовалис). Помогают уменьшить дискомфорт в груди.
- В стационарных условиях травматологи проводят местные новокаиновые блокады, парахондральные уколы Гидрокортизона, стероидов и анестетических препаратов в пораженные участки (к примеру, Дипроспан либо Кеналог).
- Комплексы витаминов и биогенные стимуляторы (Апилак, Бефунгин, Кальципотриол). Помогают укрепить иммунитет.
- Средства для внешнего применения — мази, кремы и гели с НПВС (Капсикам, Финалгон, Фастум-гель). Такое лечение синдрома Титце не устраняет припухлость в области груди, однако снижает отечность и болезненные ощущения.

Физиотерапевтические процедуры
Во время терапии больным запрещена повышенная физическая нагрузка, спортивные занятия. Исключением являются лечебные гимнастические упражнения, которые направлены на достижение лечебного эффекта.
Лечение проводится в стационарных условиях, поскольку госпитализация при указанной патологии не нужна. Больному рекомендовано посещать медучреждения в целях прохождения физиопроцедур.
При терапии синдрома Титце назначаются:
- УВЧ-терапия;
- иглорефлексотерапия;
- электрофорез (с использованием Гидрокортизона);
- дарсонвализация;
- УЗ-терапия;
- магнитотерапия;
- лечебная гимнастика;
- массажные процедуры.
Народные средства
Народная медицина считается составляющей комплексного лечения заболевания. Большинство рецептов помогают устранить болезненные ощущения и прочие симптомы патологического процесса. Применяются следующие рецепты:
- Лечебные ванны. Проводят с применением ромашковой настойки. Чтобы ее приготовить 300 г сырья растения заливаются 5 л кипящей воды, затем настаиваются по меньшей мере 60 минут. Средство процеживается и выливается в ванну, которая наполнена подогретой водой. Проводится процедура каждый день по 20 минут.
- Овечья шерсть. При наличии рассматриваемой патологии больному рекомендовано греть грудную клетку. В этих целях применяется специальный шерстяной пояс. Его требуется приложить к сухому кожному покрову на 4-5 часов либо оставить на ночь.
- Отвары из лекарственных трав. В лечебных целях благоприятно употреблять отвары из зверобоя, шалфея, чабреца, можжевельника. Данные ингредиенты улучшат местный кровоток, усилят аппетит. До употребления необходимо узнать рекомендации лечащего специалиста, чтобы предотвратить неблагоприятные последствия.
- Растирки. Возможно растирать грудную клетку при помощи свиного либо медвежьего жира. После нанесения рекомендовано наложить на пораженный участок сухую ткань и накрыться одеялом для усиления согревающего эффекта.

Оперативное вмешательство
Операция необходима в той ситуации, когда прочие терапевтические методики не дали положительных изменений. Хирургическое вмешательство проводят нечасто, поскольку в основном, заболевание устраняют с помощью консервативного лечения.
Манипуляция предусматривает осуществление реберной резекции – операции, во время которой участок ребра вырезают. Подобное требуется, чтобы удалить воспаленные участки ткани хряща. Хирургическое вмешательство с учетом тяжести, характера патологии, выраженности воспалительного процесса производится под общим либо под местным наркозом.
Диагностика
Для уточнения вида заболевания при появлении перечисленных симптомов нужно посетить невролога, травматолога-ортопеда или вертебролога. Врач пальпирует болезненную зону, уточняет клиническую картину, выясняет, есть ли хронические патологии, в том числе, нарушение метаболизма и инфекционные заболевания.
Понадобится комплекс диагностических мер:
биохимический анализ крови
Важно выявить неспецифическое воспаление, узнать показатели лейкоцитов, СОЭ, уровень С-реактивного белка; обязательный элемент диагностики – рентген грудного отдела позвоночника; точную информацию о состоянии хрящевой ткани дает МРТ
Лечение синдрома Титце
Лечение осуществляется ортопедами или травматологами. Больные находятся на амбулаторном наблюдении, госпитализация, как правило, не требуется.
Пациентам назначают местное лечение с использованием мазей и гелей, содержащих нестероидные противовоспалительные препараты. Применяются также компрессы с димексидом. При выраженном болевом синдроме прописывают НПВП и обезболивающие препараты для приема внутрь.
При стойких болях в сочетании с признаками воспаления, которые не удается купировать приемом анальгетиков и нестероидных противовоспалительных препаратов, хороший эффект обеспечивает введение траумель С, новокаина с гидрокортизоном и гиалуронидазы в пораженную область.
Кроме того, применяется физиотерапевтическое лечение, рефлексотерапия и мануальное воздействие.
Крайне редко, при упорном течении заболевания и неэффективности консервативной терапии требуется оперативное лечение, которое заключается в поднадкостничной резекции ребра. Хирургическое вмешательство проводится под общим или под местным обезболиванием в условиях стационара.
Что такое синдром Титце?
Синдром Титце — это воспаление хряща (жесткой, гибкой ткани), которая соединяет ребра с грудиной. Эта область хряща известна как костохондральный сустав.
Когда костохондральный сустав воспаляется, это вызывает чувство болезненности и (в случае синдрома Титце) отек ребер и хряща вокруг грудины.
Воспаление — это естественная реакция организма на инфекцию, раздражение или травму. Неизвестно, почему костохондральный сустав воспаляется, но в некоторых случаях это связано с респираторными инфекциями и чрезмерным кашлем.
Неизвестно, сколько людей страдают от синдрома Титце в России, но считается, что это заболевание встречается редко. Синдром Титце чаще встречается у молодых людей.
Симтомы синдрома Титце
Синдром Титце обычно диагностируют, исключая другие состояния, которые вызывают боль в груди.

Задача состоит в том, чтобы отличить его от других причин боли в груди, например:
- Острый коронарный синдром — боль в руке (ах) или челюсти, тошнота, потливость, одышка.
- Перикардит — плевритовая боль, изменения ЭКГ.
- Сердечная недостаточность — одышка, базальная крепитация, повышенное яремное венозное давление (JVP).
- Пневмония — кашель, лихорадка, рентген признаки.
- Тромбоэмболия легочной артерии (ПЭ) — плевритная боль, одышка, тахипноэ, снижение насыщения кислородом при пульсоксиметрии.
- Расслоение аневризмы грудной аорты — внезапная разрывная боль, разница артериального давления между руками.
- Перелом ребра — в анамнезе травма или кашель, болезненность при пальпации, могут быть синяки.
- Желудочно-кишечные причины боли в груди — например, эзофагит, рефлюкс, язвенная болезнь желудка.
Чем синдром Титце отличается от костохондрита?
Костохондрит иногда называют синдромом Титце, который на самом деле не является синонимом костохондрита, поскольку отличается от него наличием отека над пораженными суставами. Синдром Титце более локализован, тогда как костохондрит имеет тенденцию быть более диффузным.
Причина возникновения костохондрита и синдрома Титце неизвестна; однако у некоторых пациентов были описаны предшествующие инфекции верхних дыхательных путей и сильный кашель.
Оба состояния встречаются у мужчин и женщин, а также у взрослых и детей. У 70% пациентов с синдромом Титце он односторонний, поражен только один сустав. Костохондрит может поражать более одного ребра.
Синдром Титце обычно поражает верхние ребра, особенно второе или третье ребра. Костохондрит может поражать любой из костохондральных суставов, но чаще всего поражаются ребра со второго по пятое.
Костохондрит: течение варьируется, но симптомы обычно проходят в течение недель или месяцев, в большинстве случаев симптомы проходят в течение года.
Синдром Титце: боль, как правило, проходит в течение нескольких недель, а некоторые остаточные отеки сохраняются в течение более длительных периодов времени. Тем не менее, течение заболевания варьирует от спонтанной ремиссии до стойких симптомов в течение многих лет.
Также стоит почитать:
Суть проблемы
Реберный хондрит (синдром Титце) начинается с воспаления соединительной ткани на участке между реберными хрящами и грудиной, причем длительное время симптомы могут оставаться незаметными либо же вовсе отсутствовать. Примерная локализация зоны поражения выглядит следующим образом:
- хрящевая зона II ребра: около 60% случаев;
- хрящевая зона III-IV ребер: 30%;
- хрящевая зона I, V и VI ребер: 10%.
Примерно в 4/5 всех случаев хондрита наблюдается одностороннее поражение, которое сопровождается незначительной припухлостью и болью, распространяющейся в грудную клетку или руку. Четко выраженных гендерных различий не выявлено, а в условную возрастную группу риска попадают подростки (12-14 лет) и взрослые люди 20-40 лет.
Диагностика
Синдром Титце, как несложно заметить исходя из «обширности» и «уникальности» его клинических проявлений, представляет немалую проблему для врача. Специфических лабораторных исследований, как и гарантированно эффективных методов диагностики, не существует, отчего лечение скрытого хондрита вряд ли окажется эффективным.
Стандартная рентгенография зачастую не показывает каких-либо патологических изменений, а МРТ или КТ практически не назначаются, так как очередь на бесплатную диагностику в наших реалиях значительно превышает возможности установленного оборудования. В определенных случаях выявить хондрит удается при пункционной биопсии, но такую процедуру сложно назвать безболезненной, потому ее проводят только при наличии соответствующих показаний. За рубежом уже довольно давно ведутся разработки специфических лабораторных тестов, но перспективы их широкого внедрения, увы, довольно туманны.
Исходя из этого, приходится констатировать, что при лечении хондрита врачи вынуждены в основном опираться на данные физикального исследования, субъективные жалобы пациентов и немногочисленные косвенные данные, а сам диагноз «синдром Титце» должен ставиться только после исключения более вероятных патологий:
- МФБС (миофасциальный болевой синдром) межреберной или малой грудной мышц;
- реберно-грудинный синдром;
- скрытый перелом ребра;
- синдром «скользящего ребра»;
- травматическое смещение в точке соединения ребра и хряща;
- костная мозоль;
- межреберная невралгия;
- ИБС (ишемическая болезнь сердца);
- первичная опухоль ребра;
- метастазирование опухоли, локализованной в других тканях и органах.
Что это такое
Синдром Титце (или реберный хондрит) – это воспалительное поражение одного или нескольких реберных хрящей. Данная патология впервые была описана в 1921 году немецким врачом А. Титце.
Все передние концы ребер заканчиваются реберными хрящами, посредством которых они соединяются с грудиной и друг с другом. Основная функция этих хрящевых образований – это крепление ребер к грудине и обеспечение эластичности стенок грудной клетки. Первые 7 пар хрящей прикрепляются непосредственно к грудине, следующие 3 пары сочленяются с хрящом ребра, расположенного выше, а 2 последние пары заканчиваются слепо в стенке брюшной полости.
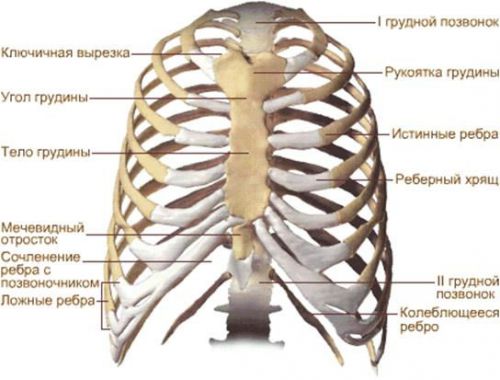 Схематическое строение грудной клетки
Схематическое строение грудной клетки
Согласно международной классификации болезней 10 пересмотра (МКБ-10) реберный хондрит имеет шифр М94.0 (синдром хрящевых реберных соединений – Титце).
Недуг встречается довольно редко, обычно поражает детей старшего возраста и подростков, также взрослых до 40 лет. Мужчины и женщины болеют одинаково часто.