Болезнь иценко кушинга (гиперкортицизм). причины, симптомы, современная диагностика и лечение заболевания
Содержание:
- Симптомы синдрома Иценко-Кушинга
- Бывает ли гиперкортицизм у детей?
- Симптоматика
- Причины синдрома Кушинга
- Какая диета при болезни Иценко-Кушинга?
- Кардиомипатия
- Лечение
- Признаки, указывающие на причины синдрома Кушинга
- Лечение синдрома Кушинга
- Осложнения
- Методы лечения
- Классификация
- Какой врач лечит Синдром Кушинга?
- Диагностика
- Лечение
- Осложнения
- Прогноз
- Профилактика
- Симптомы и признаки синдрома Кушинга
Симптомы синдрома Иценко-Кушинга
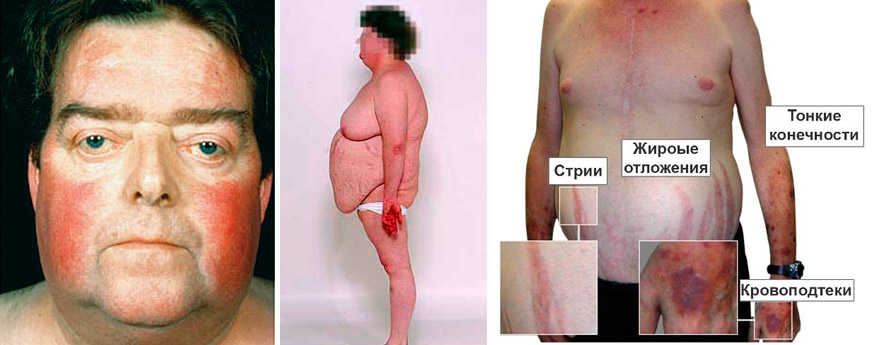
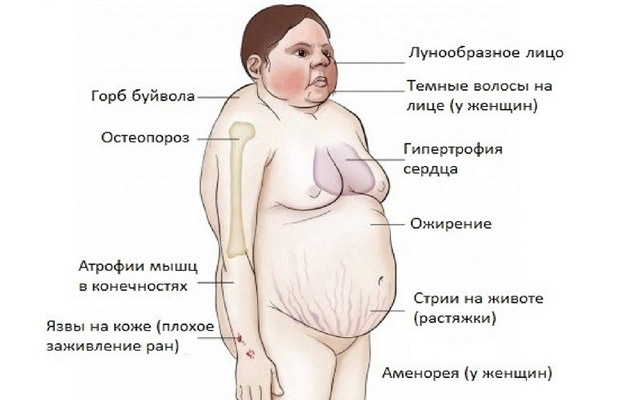
Отмечается избирательная локализация жира на лице (лунообразное лицо), груди, животе, шее, над VII шейным позвонком («климактерический горбик») в сочетании с относительно тонкими конечностями. Лицо багрово-красного цвета, кожа сухая, шелушащаяся, многочисленные акне. Характерны широкие дистрофические полосы растяжения, как правило, багрово-синюшного цвета на коже живота, бедер, плеч, молочных желез. В клинической картине — артериальная гипертензия, сахарный диабет, гирсутизм в сочетании с поредением волос на голове, остеопороз и компрессионные переломы, мышечная слабость, ломкость капилляров, плохое заживление ран, снижение устойчивости к инфекциям.
Бывает ли гиперкортицизм у детей?
синдром Кушингаувеличение и повышение активностимедикаментозный гиперкортицизмПоследствиями гиперкортицизма у детей могут быть следующие нарушения:
Искривление костей. Гормоном, создающим основные проблемы в организме при синдроме Кушинга, является кортизол. Под его влиянием из костей начинает вымываться кальций (развивается остеопороз). Из-за этого костная ткань теряет свою прочность. Очаги роста, которые есть в костях у детей и подростков, исчезают, а сами кости становятся более хрупкими. Первыми страдают обычно плоские кости (кости черепа, тазовые кости) и лишь в тяжелых случаях – трубчатые (кости конечностей). В разгар заболевания нередки случаи переломов костей. Из-за плохого усвоения кальция такие переломы заживают медленно, а кости могут срастись неправильно. Поэтому у людей, страдавших в детстве от гиперкортицизма, могут обнаруживаться видимые косметические дефекты, связанные с искривлением костей. Задержка роста. Задержка роста также связана с остеопорозом, описанным выше. Проблема заключается в том, что расти перестают не только плоские и трубчатые кости, но и позвонки. Без срочного эффективного лечения они могут менять свою форму, сжиматься, вызывая боли, связанные с ущемлением спинномозговых нервов. Так как полноценное лечение гиперкортицизма и нормализация обменных процессов в организме обычно требует определенного времени (месяцы, иногда и годы, в зависимости от причины, вызвавшей синдром Кушинга), дети начинают сильно отставать в росте от сверстников. Патологическое ожирение. Под влиянием кортизола происходит перераспределение жировой клетчатки в организме. Ребенок начинает набирать вес (несмотря на отставание в росте). Ожирение может остаться после нормализации уровня гормонов и представлять определенные проблемы в будущем. Мышечная ткань при этом постепенно атрофируется, из-за чего конечности становятся несколько тоньше. Проблемы с кожей. Избыток кортикостероидов может вызывать у подростков сухость кожи, ее шелушение, способствовать появлению угревой сыпи. В тяжелых случаях развиваются и более серьезные инфекционные процессы (пиодермия и др.). Как правило, эти заболевания не представляют серьезной опасности для здоровья или жизни, но могут отразиться на психологическом состоянии ребенка и, тем более, подростка. Психоэмоциональные расстройства. Отчасти их появлению способствуют косметические дефекты, которые сопровождают течение болезни. С другой стороны, при гиперкортицизме происходит и прямое воздействие гормонов на центральную нервную систему. У ряда больных развивается угнетенное состояние, депрессия, иногда и мысли о суициде (характернее для подростков). В этих случаях вмешательства психолога в процесс лечения недостаточно
Важно снизить уровень гормонов, так как без этого психологическая помощь не возымеет должного эффекта. Нарушения полового созревания
У пациентов с гиперкортицизмом часто начинается избыточное и раннее оволосение. Причем волосы растут по мужскому типу. При высокой концентрации гормонов и отсутствии лечения возможно развитие гирсутизма. Этот синдром заключается в росте у девушек волос по мужскому типу (на верхней губе, подбородке, груди, спине). Может наблюдаться гипертрофия (увеличение) половых органов — клитора и полового члена. При этом само половое созревание нередко задерживается или, наоборот, ускоряется.
мочекаменная болезнь
Симптоматика
Клинические проявления синдрома Кушинга разнообразны и специфичны. При патологии развивается дисфункция нервной, половой и сердечно-сосудистой систем.
- Первый признак недуга — патологическое ожирение, характеризующееся неравномерным отложением жира по телу. У больных подкожно-жировая клетчатка максимально выражена на шее, лице, груди, животе. Их лицо становится похожим на луну, щеки приобретают пурпурный, неестественный румянец. Фигура больных становится неправильной формы — полное туловище на тонких конечностях.
- На коже туловища появляются полосы или растяжки багрово-синюшного цвета. Это стрии, появление которых связано с перерастяжением и истончением кожи в тех местах, где в избытке откладывается жир. К кожным проявлениям синдрома Кушинга также относятся: угревая сыпь, акне, гематомы и точечные геморрагии, участки гиперпигментации и локального гипергидроза, медленное заживление ран и порезов. Кожа у пациентов приобретает «мраморный» оттенок с выраженным сосудистым рисунком. Она становится склонной к шелушению и сухости. На локтях, шее и животе кожный покров изменяет свою окраску, что связано с избыточным отложением меланина.
- Поражение мышечной системы проявляется гипотрофией и гипотонусом мышц. «Скошенные ягодицы» и «лягушачий живот» обусловлены атрофическими процессами в соответствующих мышцах. При атрофии мышц ног и плечевого пояса больные жалуются на болевые ощущения в момент подъема и приседания.
- Половая дисфункция проявляется нарушением менструального цикла, гирсутизмом и гипертрихозом у женщин, снижением полового влечения и импотенцией у мужчин.
- Остеопороз — снижение плотности костной ткани и нарушение ее микроархитектоники. Подобные явления возникают при тяжелом расстройстве метаболизма в костях с преобладанием катаболизма над процессами костеобразования. Остеопороз проявляется артралгией, спонтанными переломами костей скелета, искривлением позвоночника – кифосколиозом. Кости начинают истончаться и болеть. Они становятся хрупкими и ломкими. Пациенты сутулятся, а больные дети отстают в росте от своих сверстников.
- При поражении нервной системы у больных возникают различные расстройства от заторможенности и апатии до депрессии и эйфории. У больных возникает бессонница, психозы, возможны попытки суицида. Нарушение работы ЦНС проявляется постоянной агрессией, злостью, беспокойством и раздражительностью.
- К общим симптомам патологии относятся: слабость, головные боли, быстрая утомляемость, периферические отеки, жажда, частое мочеиспускание.
Синдром Кушинга может протекать в легкой, средней или тяжелой форме. Прогрессирующее течение патологии характеризуется нарастанием симптоматики за год, а постепенное развитие синдрома — за 5-10 лет.
У детей синдром Кушинга диагностируется крайне редко. Первым признаком заболевания также является ожирение. Истинное половое созревание задерживается: у мальчиков обнаруживают недоразвитие половых органов – яичек и полового члена, а у девочек возникает дисфункция яичников, гипоплазия матки, отсутствуют менструации. Признаки поражения нервной системы, костей и кожного покрова у детей такие же, как и у взрослых. Тонкую кожу легко поранить. На ней появляются фурункулы, вульгарные угри, лишаеподобные высыпания.
Беременность у женщин с синдромом Кушинга наступает редко из-за выраженной половой дисфункции. Ее прогноз неблагоприятный: наступают преждевременные роды, самопроизвольные аборты, прерывание беременности на раннем сроке.
При отсутствии своевременной и адекватной терапии синдром Кушинга приводит к развитию тяжелых осложнений:
- декомпенсированной сердечной недостаточности,
- острого нарушения мозгового кровообращения,
- сепсиса,
- тяжелой формы пиелонефрита,
- остеопороза с переломами позвоночника и ребер,
- адреналового криза с помрачением сознания, падением давления и прочими патологическими признаками,
- бактериального или грибкового воспаления кожи,
- сахарного диабета без нарушения функций поджелудочной железы,
- мочекаменной болезни.
Причины синдрома Кушинга
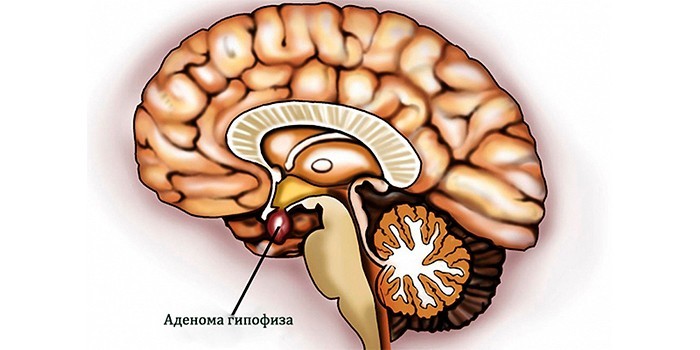
Главный фактор возникновения патологии – гиперсекреция АКТГ, которую вызывает микроаденома гипофиза (чаще – доброкачественная опухоль передней доли). Выделяют две группы причин, провоцирующих синдром:
- экзогенные (связаны с внешним воздействием);
- эндогенные (порождены расстройством функций организма).
Экзогенные факторы
К внешним причинам развития гиперкортицизма относятся:
- продолжительное применение стероидных кремов, противоастматических средств;
- неправильная дозировка гормональных препаратов;
- длительное лечение глюкокортикостероидами;
- хронический алкоголизм;
- использование спортсменами стероидов для набора массы тела;
- черепно-мозговые травмы.
Эндогенные причины
Повышенную выработку кортикостероидов вызывают такие патологии:
- гиперпластические процессы и опухоли коры надпочечников (кортикостеромы);
- аденома гипофиза;
- злокачественные новообразования в эндокринных железах, легких, яичниках, печени, вырабатывающие адренокортикотропный гормон;
- воспаления головного мозга (менингит, энцефалит);
- гормональные расстройства при беременности, менопаузе;
- наследственные факторы;
- психические нарушения.
Какая диета при болезни Иценко-Кушинга?
кортизол и другиеОпределенной диеты следует придерживаться в случае следующих осложнений:
- Остеопороз и уролитиаз (камни в почках). Оба этих осложнения связаны с вымыванием кальция из костной ткани (деминерализация) и его скоплением в почечных лоханках после фильтрации крови. Для нормализации уровня кальция рекомендуется не употреблять насыщенные жирные кислоты (основные источники – маргарин, масло, майонез). Увеличить же следует долю продуктов, содержащих витамин D, так как именно он способствует усвоению кальция. Такими продуктами являются яйца, кисломолочные продукты, сыр. Употребление творога, молока и других продуктов, богатых кальцием, будет иметь неоднозначное действие. С одной стороны, это может укрепить кости, с другой – ускорить образование камней в почках.
- Ожирение. Избыток кортизола влияет на образование жировой ткани и электролитный баланс, способствуя отекам. Для облегчения состояния рекомендуется уменьшить количество потребляемого натрия (прежде всего, соль), животных жиров, а в тяжелых случаях и жидкости (до 1,5 – 2 л в сутки).
- Язвенная болезнь. Диета при язвенной болезни, вызванной гиперкортицизмом (повышенным уровнем кортикостероидов), не отличается от диеты при язвах другого происхождения. Рекомендовано частое дробное питание. При выборе продуктов следует ориентироваться на стол номер 1, 1а и 1б по Певзнеру. Он исключает сдобные, соленые, кислые, копченые или жирные блюда, так как они стимулируют выделение желудочного сока и усугубляют течение болезни. Также нельзя употреблять крепкие чай, кофе, алкоголь. В период обострения рекомендуется отварное мясо, каши, нежирные супы и другая легкая пища.
- Сердечная недостаточность. При сердечной недостаточности целью диеты является нормализация объема циркулирующей крови. Для облегчения симптомов следует «разгрузить» сердце, которое не справляется со своей работой. Пациентам необходимо следовать лечебному столу номер 10 по Певзнеру. Прежде всего, ограничивают потребление соли (до 1,5 — 2 г в сутки) и воды (до 1 – 1,5 л в сутки).
- Стероидный диабет. Стероидный диабет возникает из-за нарушений в выработке инсулина и нечувствительности тканевых рецепторов к действию этого гормона. Основные принципы диетотерапии при данном заболевании соответствуют столу номер 9 по Певзнеру. В рационе пациента должно быть несколько повышено содержание белков (100 – 110 г), но уменьшена доля углеводов (не более 200 г) и жиров (не более 40 г).
вымывание кальция, нарушения электролитного баланса, образование язвы и повышение уровня сахара
Кардиомипатия
Гиперкортицизм, сопровождающий заболевание Кушинга, может явиться причиной других патологий, известных медицинским работникам под общим названием . Под этим термином объединены нарушения, которые влияют на сердечную мышцу, что не позволяет ей выполнять свое природное предназначение.
Причинами кардиомипатии, по мнению Кушинга, являются:
- эффекты катаболического характера, появляющиеся под воздействием стероидов, которые негативно влияют на миокард;
- электролитные сдвиги;
- артериальная гипертензия.
Внешне рассматриваемая патология проявляется в виде сбоев сердечных ритмов и сердечной недостаточности. В худшем случае все может завершиться смертью пациента.
Лечение
Медикаментозное лечение
Больным назначают ингибиторы надпочечникового синтеза глюкокортикостероидов – «Кетоконазол», «Метирапон», «Митотан», «Мамомит».
Симптоматическое лечение:
- гипотензивные препараты – «Эналаприл», «Капотен», «Бисопролол»,
- диуретики – «Фуросемид», «Верошпирон», «Маннитол»,
- сахароснижающие средства – «Диабетон», «Глюкофаж», «Сиофор»,
- сердечные гликозиды – «Коргликон», «Строфантин»,
- иммуномодуляторы – «Ликопид», «Исмиген», «Имунал»,
- седативные средства – «Корвалол», «Валокордин»,
- поливитаминные комплексы.
Оперативное вмешательство
Хирургическое лечение синдрома Кушинга заключается в проведении следующих видов операций:
-
Адреналэктомия — удаление пораженного надпочечника. При доброкачественных новообразованиях проводят парциальную адреналэктомию, при которой удаляют только опухоль с сохранением органа. Биоматериал отправляют на гистологическое исследование с целью получения сведений о типе опухоли и ее тканевом происхождении. После выполнения двусторонней адреналэктомии больному придется принимать глюкокортикоиды пожизненно.
- Селективная транссфеноидальная аденомэктомия – единственный эффективный метод избавления от проблемы. Новообразование гипофиза удаляют нейрохирурги через нос. Больные быстро реабилитируются и возвращаются к своему обычному образу жизни.
- Если опухоль, продуцирующая кортизол, размещена в поджелудочной железе или других органах, ее удаляют путем проведения малоинвазивного вмешательства или классической операции.
- Деструкция надпочечников — еще один метод терапии синдрома, с помощью которого удается уничтожить гиперплазию желез путем введения склерозирующих веществ через кожный покров.
Лучевая терапия при аденоме гипофиза оказывает благоприятное влияние на данную область и позволяет снизить производство АКТГ. Проводят ее в том случае, когда хирургическое удаление аденомы невозможно или противопоказано по состоянию здоровья.
При раке надпочечников в легкой и средней форме показана лучевая терапия. В тяжелых случаях удаляют надпочечник и назначают «Хлодитан» с другими лекарственными средствами.
Протонотерапию на область гипофиза назначают больным при неуверенности врачей в наличии у них аденомы. Протонная терапия — особый вид радиотерапии, при котором ускоренные ионизирующие частицы воздействуют на облучаемую опухоль. Протоны повреждают ДНК раковых клеток и вызывают их гибель. Метод позволяет с максимальной точностью нацелиться на опухоль и уничтожить ее на любой глубине тела без существенного ущерба для окружающих тканей.
Признаки, указывающие на причины синдрома Кушинга
Болезнь Кушинга
Для болезни Кушинга характерна типичная клиническая картина: большая распространенность среди женщин, начало в возрасте от 20 до 40 лет и медленное прогрессирование. Гиперпигментация и гипокалиемический алкалоз наблюдаются редко. Признаки избытка андрогенов включают угревую сыпь и гирсутизм. Секреция кортизола и надпочечниковых андрогенов повышена лишь в умеренной степени.
Синдром эктопической секреции АКТГ (рак)
Этот синдром встречается преимущественно у мужчин и особенно часто в возрасте от 40 до 60 лет. Клинические проявления гиперкортизолемии обычно ограничиваются мышечной слабостью, артериальной гипертонией и нарушением толерантности к глюкозе. Нередко имеются признаки первичной опухоли. Характерны гиперпигментация, гипокалиемия, алкалоз, потеря веса и анемия. Гиперкортизолемия развивается быстро. Уровни глюкокортикоидов, андрогенов и ДОК в плазме обычно повышены в равной и значительной степени.
Синдром эктопической секреции АКТГ (доброкачественные опухоли)
У меньшего числа больных с синдромом эктопической секреции АКТГ, обусловленным более «доброкачественными» процессами (особенно карциноидом бронхов), типичные признаки синдрома Кушинга прогрессируют медленнее. Такие случаи трудно отличить от болезни Кушинга, обусловленной гипофизарной аденомой, и первичную опухоль удается обнаружить далеко не всегда. Частота гиперпигментации, гипокалиемического алкалоза и анемии непостоянна. Дополнительные трудности диагностики связаны с тем, что у многих больных динамика АКТГ и стероидов неотличима от таковой при типичной болезни Кушинга.
Аденомы надпочечников
Клиническая картина при аденомах надпочечников обычно ограничивается признаками избытка только глюкокортикоидов. Андрогенные эффекты (такие как гирсутизм) отсутствуют. Заболевание начинается постепенно, и гиперкортизолемия выражена в легкой или умеренной степени. Уровни андрогенов в плазме, как правило, несколько снижены.
Рак надпочечников
Рак надпочечников характеризуется острым возникновением и быстрым нарастанием клинических проявлений избытка глюкокортикоидов, андрогенов и минералокортикоидов. Уровни кортизола и андрогенов в плазме резко повышены. Часто обнаруживается гипокалиемия. Больные жалуются на боли в животе, при пальпации выявляются объемные образования, и нередко уже имеются метастазы в печени и легких.
Лечение синдрома Кушинга
Болезнь Кушинга
Цель лечения болезни Кушинга заключается в удалении или деструкции аденомы гипофиза с тем, чтобы устранить гиперсекрецию гормонов коры надпочечников, не создавая при этом гормональной недостаточности, которая потребовала бы постоянной заместительной терапии.
Возможности воздействия на аденому гипофиза в настоящее время включают ее микрохирургическое удаление, различные формы лучевой терапии и медикаментозное подавление секреции АКТГ. Воздействия, направленные на гиперкорти-золемию как таковую (хирургическая или фармакологическая адреналэктомия), используются реже.
Синдром эктопической секреции АКТГ
Полного излечения этого синдрома обычно можно добиться лишь при относительно «доброкачественных» опухолях (таких как карциноид бронхов и тимуса или феохромоцитома). Особенно трудные случаи связаны с тяжелой гиперкортикозолемией при злокачественных метастазирующих опухолях.
Выраженная гипокалиемия требует заместительного введения больших доз калия и спиронолактона, блокирующего минералокортикоидные эффекты.
Применяются и средства, блокирующие синтез стероидных гормонов (кетоконазол, метирапон и аминоглутетимид), но развивающийся при этом гипокортицизм требует, как правило, заместительной стероидной терапии. Кетоконазол в суточных дозах 400-800 мг (дробно) обычно хорошо переносится больными.
Реже используется митотан, поскольку он действует медленнее и вызывает тяжелые побочные реакции. Митотан часто приходится вводить несколько недель.
В случаях невозможности коррекции гиперкортизолемии проводят двустороннюю адреналэктомию.
Опухоли надпочечников
- Аденомы. Односторонняя адреналэктомия в таких случаях дает прекрасные результаты. При доброкачественных или мелких опухолях надпочечников используют лапароскопический подход, что значительно сокращает сроки госпитализации. Поскольку длительная гиперсекреция кортизола ингибирует функцию гипоталамо-гипофизарной системы и второго надпочечника, у таких больных сразу после операции возникает надпочечниковая недостаточность, требующая временной заместительной терапии глюкокортикоидами.
- Рак надпочечников. Результаты лечения больных при раке надпочечников значительно хуже, так как к моменту диагностики часто уже имеются метастазы (обычно в забрюшинном пространстве, печени и легких). а) Хирургическое лечение. Хирургическая операция редко приводит к полному излечению, но резекция опухоли, уменьшая ее массу, снижает секрецию стероидов. Сохранение неподавляемой секреции стероидов в ближайшем послеоперационном периоде указывает на неполноту удаления опухоли или наличие ее метастазов. б) Медикаментозное лечение. Средством выбора является митотан. Его назначают внутрь в суточных дозах 6-12 г (в 3-4 приема). Почти у 80% больных эти дозы сопряжены с побочными эффектами (диареей, тошнотой и рвотой, депрессией, сонливостью). Снижения секреции стероидов удается добиться примерно у 70% больных, но размеры опухоли уменьшаются только в 35% случаев. При неэффективности митотана применяют кетоконазол, метирапон или аминоглутетимид (порознь или в сочетании). Лучевая и обычная химиотерапия при раке надпочечников неэффективны.
Узелковая гиперплазия надпочечников
В случаях АКТГ-зависимой макроузловой гиперплазии надпочечников проводят то же лечение, что и при классической болезни Кушинга. При АКТГ-независимой гиперплазии (как в случаях микро- и некоторых случаях макроузловой гиперплазии) показана двусторонняя адреналэктомия.
Осложнения
Заболевание имеет довольно тяжелые осложнения. Последствия:
- стероидная форма диабета;
- гипокалиемия и гипернатриемия;
- артериальная гипертензия;
- сепсис;
- пиелонефрит, хроническая почечная недостаточность, нефросклероз;
- мочекаменная болезнь, образование оксалатных и фосфатных камней в почках;
- надпочечниковый криз;
- остеопороз в тяжелой стадии, для которого характерны множественные переломы, в том числе позвоночника и ребер.
Синдром Кушинга приводит к дистрофическим процессам во всех мышечных тканях, страдает даже сердечная мышца. Развивается кардиомиопатия, аритмия, сердечная недостаточность и инсульт.
Больные с кушингоидным синдромом склонны к инфекционным заболеваниям, так как кортизол угнетает защитные силы организма. Пациенты часто страдают от гнойно-воспалительных и грибковых поражений кожи.
Больной нуждается в экстренной медицинской помощи при возникновении таких признаков:
- боль в животе;
- тошнота, рвота;
- артериальная гипертензия;
- превышение натрия;
- нарушение сознания;
- метаболический ацидоз.
Это признаки надпочечникового криза. Без экстренной медицинской помощи шансы выжить минимальны.
Методы лечения
Определить эффективный метод лечения сможет только лечащий врач. Для этого ему необходимо предоставить результаты комплексной диагностики. Чаще всего терапия синдрома Кушинга у женщин заключается:
- Приеме медикаментозных препаратов, которые препятствуют выработке АКТГ либо же кортикостероидов.
- Лучевой терапии – процедуре, которая позволяет снизить активность работы гипофиза.
- Хирургическом вмешательстве по удалению опухоли гипофиза. Также избавиться от такого образования можно при помощи низких температур. Для этого используют жидкий азот, которым обрабатывается вся поверхность опухоли.
- Адреналэктомии – операции по иссечению одного либо двух надпочечников. К ней прибегают при длительном отсутствии результатов при медикаментозной терапии.
Чтобы избавиться от синдрома Кушинга-Иценко, применяется комплекс сразу нескольких методов. Наиболее популярным является сочетание приема медикаментозных препаратов и хирургического вмешательства. Вторым по распространенности считается комплекс медикаментозного и лучевого воздействия.
Чтобы восстановить гормональный фон, используется симптоматическое лечение. Для нормализации артериального давления назначается Эналаприл. Также на время лечения нужно придерживаться принципов правильного питания и контролировать концентрацию глюкозы.
https://youtube.com/watch?v=ohI0LLV1_-s
Классификация
Синдром Кушинга по характеру клинических проявлений бывает легкой, средней и тяжелой степени тяжести. В зависимости от течения, может быть прогрессирующим (симптомы проявляются за 6-12 месяцев) или постепенным (симптоматика нарастает в течение нескольких лет).
При вялотекущем развитии синдрома первые симптомы могут появиться спустя 2-10 лет.
Какой врач лечит Синдром Кушинга?
Лечением болезни Иценко-Кушинга занимается эндокринолог. Обращаться к специалисту нужно немедленно, как только появились первые признаки.
Диагностика
Патологию диагностируют при помощи таких методик:
- общий и биохимический анализы крови и мочи;
- тесты или пробы на гормоны;
- МРТ головного мозга;
- рентгенография позвоночника;
- КТ или МРТ органов грудной клетки и брюшной полости.
Иногда диагностика проводится с участием невролога, гастроэнтеролога, кардиолога, уролога и нефролога.
Во время лабораторного исследования при синдроме Кушинга удается выявить такие нарушения:
- повышение уровня белка в плазме, кортизола, АКТГ и ренина;
- белок, эритроциты и повышенное выделение кортизола в моче;
- снижение активности щелочной фосфотазы, уровня альбумина, калия, фосфатов;
- увеличение уровня натрия и хлора.
Дифференциальная диагностика проводится с целью выявления болезнь это или синдром. При диагностировании применяются пробы с дексаметазоном и метопироном. При отсутствии реакции речь идет о синдроме. Если экскреция 17-ОКС изменяется, тогда диагностируется болезнь Иценко.
Лечение
Наиболее эффективным методом является облучение и оперативное вмешательство. При опухолях проводится удаление новообразований или надпочечников. После оперативного лечения для профилактики хронической надпочечниковой недостаточности проводится заместительная гормональная терапия.
При отсутствии опухоли гипофиза используется лучевая терапия гипоталамо-гипофизарной области. На начальной стадии прибегают к медикаментозной терапии. Лечение медикаментами болезни Иценко-Кушинга предполагает применение препаратов, уменьшающих выработку гормонов – Резерпин, Митотан, Аминоглютетимид.
В лечении болезни Иецнко-Кушинга применяются симптоматические препараты. Лекарственная терапия выглядит так: сахароснижающие средства, мочегонные и седативные препараты, антидепрессанты, биостимуляторы и иммуномодуляторы, витамины. Применяются бисфосфонаты и другие лекарства для лечения остеопороза, препараты калия и кальция
Важно восстановить белковый, минеральный и углеводный обмен
Осложнения
Заболевание имеет довольно тяжелые осложнения. Последствия:
- стероидная форма диабета;
- гипокалиемия и гипернатриемия;
- артериальная гипертензия;
- сепсис;
- пиелонефрит, хроническая почечная недостаточность, нефросклероз;
- мочекаменная болезнь, образование оксалатных и фосфатных камней в почках;
- надпочечниковый криз;
- остеопороз в тяжелой стадии, для которого характерны множественные переломы, в том числе позвоночника и ребер.
Синдром Кушинга приводит к дистрофическим процессам во всех мышечных тканях, страдает даже сердечная мышца. Развивается кардиомиопатия, аритмия, сердечная недостаточность и инсульт.
Больные с кушингоидным синдромом склонны к инфекционным заболеваниям, так как кортизол угнетает защитные силы организма. Пациенты часто страдают от гнойно-воспалительных и грибковых поражений кожи.
Больной нуждается в экстренной медицинской помощи при возникновении таких признаков:
- боль в животе;
- тошнота, рвота;
- артериальная гипертензия;
- превышение натрия;
- нарушение сознания;
- метаболический ацидоз.
Это признаки надпочечникового криза. Без экстренной медицинской помощи шансы выжить минимальны.
Прогноз
Прогноз при синдроме Кушинга благоприятный, если лечение начато до появления тяжелых осложнений. При соблюдении всех рекомендаций врача возможно полное выздоровление.
Запущенные формы синдрома Кушинга даже при длительном лечении приводят к нарушению работы разных систем и органов. При отсутствии терапии летальность составляет 40-50%.
Если причиной нарушения стала злокачественная кортикостерома, пятилетняя выживаемость только в 20-25% случаев. Остальные 75% пациентов живут не более года.
Профилактика
Пациенты, которые перенесли синдром Кушинга, должны регулярно наблюдаться у эндокринолога, кардиолога, невролога, гинеколога и других специалистов. Необходимо избегать физических нагрузок, соблюдать режим дня, высыпаться. Нужно укреплять иммунитет, чтобы часто не болеть ОРВИ.
Синдром Кушинга может развиваться стремительно, поэтому нельзя терять время. Последствия, как и причины появления Иценко-Кушинга небезобидные.
Симптомы и признаки синдрома Кушинга
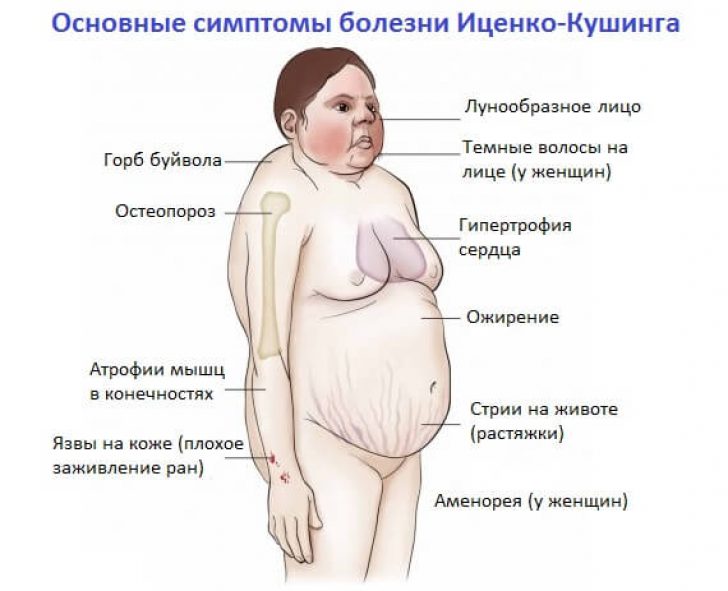
Говоря о симптомах Кушинга следует отметить, что они будут полностью зависеть от той причины, которая собственно вызывает нарушение работы коры надпочечников. Основные симптомы следующие.
Визуальные симптомы, которые обнаруживаются при осмотре пациента:
- Область щёк имеет тёмно-красный (тёмно-бордовый) цвет.
- Растяжки на животе – следует дифференцировать от послеродовых растяжек у женщин.
- Лунообразное лицо. Форма лица становится округлой, отмечается дойной подбородок и выступающая вперёд верхняя губа.
- Гинекомастия. Характерный (специфический) признак синдрома Кушинга у мужчин, при котором наблюдается форма груди по женскому типу.
- Жировые отложения на животе и на задней части плеча.
- Конечности довольно тонкие (тонкая область голени на фоне выраженных бёдер и живота).
- Тонкая кожа и тяжёлая переносимость лёгких ранений кожи.
Скелетно-мышечные симптомы:
- Миопатия.
- Патологические переломы.
- Остеопороз (выявляется при экзогенном синдроме Кушинга в результате приёма глюкокортикоидов).
- Асептический некроз головки плечевой или бедренной кости.
- Отставание костного мозга.
Гастроэнтерологические симптомы:
- Пептические язвы.
- Желудочно-кишечные кровотечения.
- Панкреатит – выявляется при экзогенном синдроме Кушинга в результате приёма глюкокортикоидов.
- Ожирение печени.
Неврологические симптомы:
- Атеросклеротический или эмболический инсульт.
- Доброкачественная внутричерепная гипертензия (Pseudotumorcerebri) — выявляется при экзогенном синдроме Кушинга в результате приёма глюкокортикоидов.
- Спинальный липоматоз с компрессией спинного мозга или нервных корешков.
Сердечно-сосудистые симптомы:
- Неконтролируемая гипертензия.
- Инфаркт миокарда.
Офтальмологические симптомы:
- Катаракта (выявляется при экзогенном генехе, например, в результате приёма глюкокортикоидов).
- Глаукома (выявляется при экзогенных причинах).
Гематологические симптомы:
- Увеличение числа нейтрофилов.
- Уменьшение лимфоцитов и эозинофилов.
- Оппортунистические инфекции.
Эндокринные симптомы:
- Непереносимость глюкозы
- Гиперлипидемия.
- Аменорея.
Дерматологические симптомы:
- Пигментированные полосы.
- Тонкая кожа.
- Экхимозы.
- Угри.
- Облысение у женщин.
- Круглое лицо.
Лечение синдрома Кушинга

Начальная стабилизация
Начинать лечение следует с купирования тяжёлых сопутствующих осложнений, таких как инфаркт миокарда и инсульт.
Лечение в отделении неотложной помощи:
- Лечение для снижения уровня кортизола следует применять бромокриптин, кетоконазол, аминоглутамид, метапирон. Используется редко, при серьёзных симптомах. Проводиться лечение под руководством эндокринолога
- Внутривенная регидратация и понижение уровня глюкозы при гипергликемии.
- Препараты, снижающие кровяное давление, при гипертензии.
Окончательное лечение:
- Ятрогенный синдром Кушинга: как можно быстрее снижать дозы стероидов; если возможно, дополнительно вводить кальций, витамин Д и эстроген.
- Если причина синдрома Кушинга — аденома/рак надпочечников: резекция надпочечников с медикаментозной терапией при неоперабельных метастазах.
- Эктопический очаг продуцирования АКТГ: резекция опухоли (если возможно) с медикаментозной терапией при неоперабельных метастазах
Лекарственное лечение синдрома Кушинга: Гидрокортизон: 100-200 мг(в педиатрии: 1-2 мг/кг) внутривенно струйно.
Прогноз при синдроме Кушинга
Прогноз условно неблагоприятный. Дело всё в том, что прогноз зависит напрямую от причины заболевания. Если это доброкачественная кортикостерома, то прогноз будет довольно «хороший», и иногда удаётся сохранить работоспособность хотя бы одного надпочечника. При злокачественных кортикостеромах, а также при эктопическом АКТГ-синдроме прогноз намного хуже: 20-25% пациентов умирают в течение 5 лет.
При отсутствии лечения синдрома Кушинга причиной смерти бывают инфекционные процессы, инсульт, инфаркт миокарда. Средняя продолжительность жизни при синдроме Кушинга: 14-15 месяцев.
- Терапевт.
- Эндокринолог.
Вадим Дементьев, врач-хирург, специально для Mirmam.pro