Все доступные методы лечения диабетической ретинопатии
Содержание:
Показания к медикаментозной терапии
Для выбора метода лечения проводится полное офтальмологическое обследование. Если при осмотре глазного дна обнаружен отек зрительного нерва, микроаневризмы артерий, но нет прорастания в сетчатую оболочку новых сосудов и обширных кровоизлияний, то эта стадия является начальной. Она названа непролиферативной и при ней может быть проведено комплексное медикаментозное лечение.
Основные группы препаратов:
- инсулин: интенсифицированная схема введения при 1 типе диабета, сочетание с сахароснижающими таблетками при 2 типе;
- средства для коррекции обменных нарушений, витамины;
- ангиопротекторы (защищают сосуды от повреждения);
- гипотензивные средства при повышенном давлении крови;
- антиагреганты (тормозят образование тромбов);
- инъекции медикаментов, препятствующих росту сосудов.
А здесь подробнее о диабетической ретинопатии.
Препараты в таблетках при непролиферативной ретинопатии
Для длительного применения показаны:
- средства для нормализации содержания холестерина, триглицеридов: статины «Вазилип», «Зокор», фибраты «Липофен», «Трайкор». Они одновременно способны тормозить формирование новых сосудов в сетчатке, защищать ткани от повреждения свободными радикалами, сохранять структуру нейронов, уменьшать степень воспаления;
- витамины в сочетании с антиоксидантами: комплексы с группой В («Нейровитан»), витамин Е, липоевая кислота («Тиогамма»), «Мексидол», экстракт черники, «Антоциан Форте»;
- гипотензивные средства: ингибиторы АПФ («Лизиноприл», «Пренеса») рекомендуются для поддержания артериального давления на уровне не выше 130/85 мм рт. ст. При назначении для профилактики сосудистых осложнений снижают риск ретинопатии на 30% и в два раза замедляют ее прогрессирование;
- ангиопротекторы («Танакан», «Доксиум») улучшают состояние сетчатки, снижают отечность, повышают остроту зрения, способствуют рассасыванию точечных кровоизлияний.

Сосудорасширяющие средства применяют с осторожностью, так как они могут стимулировать переход жидкой части крови и эритроцитов из просвета сосуда в сетчатку глаза. Это приводит к усилению отечности и кровоточивости, ухудшающих зрение
Из-за риска кровоизлияний также реже стали назначать антиагреганты «Аспирин»и «Курантил» при ретинопатии.
Капли
Применяются только в комплексном лечении, так как поражение глаз является системным сосудистым нарушением, которое невозможно вылечить местными средствами. Чаще всего используют «Эмоксипин». Он укрепляет стенки сосудов, снижает их проницаемость, препятствует формированию тромбов, защищает сетчатую оболочку от повреждений, помогает рассасыванию кровоизлияния. Его также рекомендуют для повышения устойчивости к кислородному голоданию.
 Как правильно закапывать глаза
Как правильно закапывать глаза
После операций или лазерной коагуляции офтальмолог может рекомендовать антибактериальные капли «Тобрадекс». Если диабетическая ретинопатия привела к формированию вторичной глаукомы, то для снижения внутриглазного давления используют «Тимолол». Для осмотра глазного дна и при лазеротерапии расширяют зрачок «Тропикамидом».
Уколы
Фактор роста эндотелия запускает процесс прорастания новых сосудов. Для того, чтобы остановить этот процесс, который приводит к резкому снижению зрения, кровоизлияниям, в сетчатку вводят ингибиторы этого фактора. На начальной стадии они еще и снижают отечность диска глазного нерва. «Айлия», «Авастин» и «Луцентис» вводят внутрь стекловидного тела (интравитреально).
Курс инъекций препарата «Вессел Дуэ Ф» улучшает текучесть крови, укрепляет сосудистые стенки, нормализует артериальное давление. Эффективен на ранних и поздних стадиях ретинопатии, но при новообразованных сосудах назначается после лазерной коагуляции.
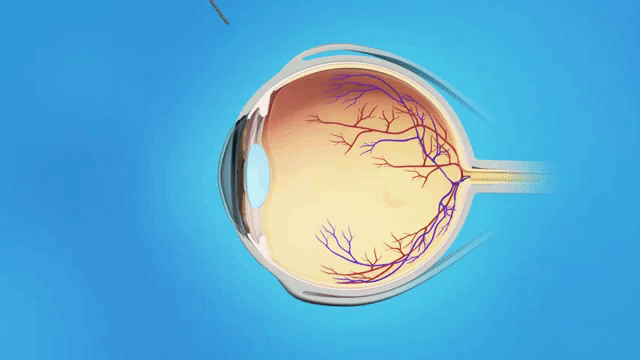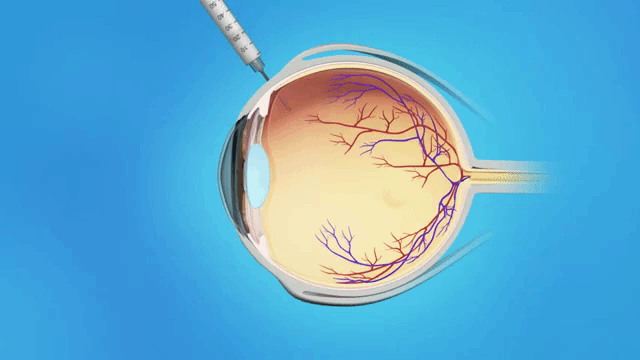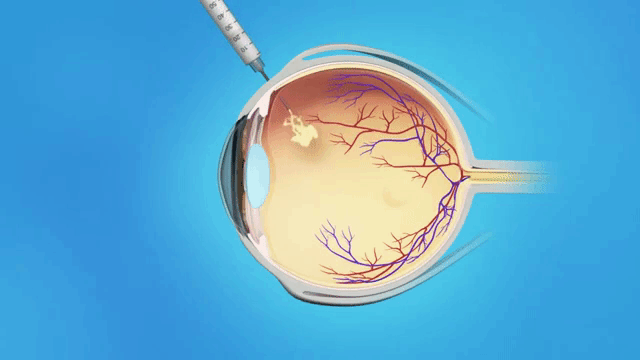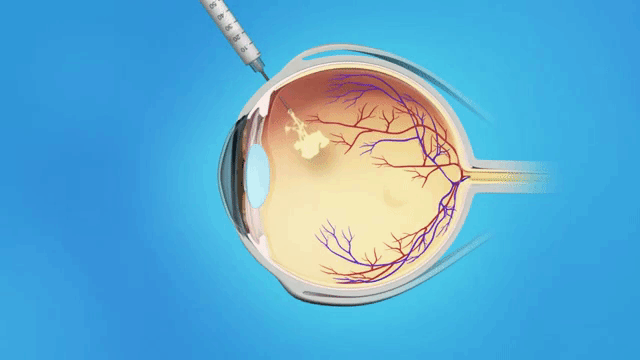 Интравитреальная инъекция
Интравитреальная инъекция
«Ретиналамин» представляет собой экстракт из сетчатки свиней. Он стимулирует клетки сетчатой оболочки, улучшает их взаимодействие с нейронами, помогает восстановлению поврежденной ткани, защищает стенки сосудов от разрушения. Вводится внутримышечно и за глазное яблоко.
Сущность патологии
Ретинопатия – это аномальные деформации сетчатки глаза, вызванные разрушением ретинальных сосудов. Нарушение кровотока в сетчатке ока вызывает ее изменение, что впоследствии имеет риск привести к дистрофии нерва.
В результате человек может полностью лишиться зрения. Опасность аномалии заключается в его безболезненном протекании, что затрудняет своевременную диагностику.
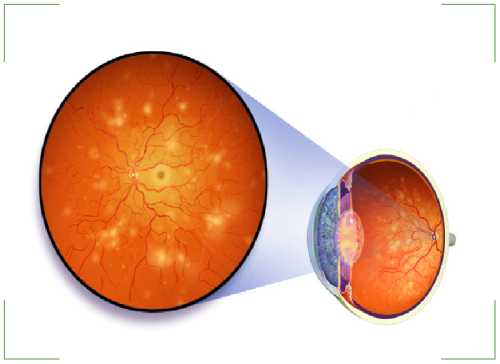
В понятие ретинопатии входит достаточно много офтальмологических заболеваний глаз. Аномалия затрагивает зрительную систему пациента от младенчества до старости, вне зависимости от половой принадлежности. Ретинопатия в основном спровоцирована наличием иных неполадок в работе человеческого организма, однако бывают случаи спонтанного развития аномалии.
| Ранее заболевание характеризовалась как неожиданное наступление слепоты, проявившееся вследствие получения травм черепа. |
Причины
Значительное поражение сетчатки, диагностируемое специалистами как ретинопатия, может возникнуть по нескольким причинам:
- наличие хронических заболеваний;
- тяжелое заболевание или значительное переутомление;
- травма.
Причины развития первичных форм не установлены. Причинами развития вторичных ретинопатий являются осложнения, возникшие в ходе следующих проблем со здоровьем:
- гипертонической болезни;
- системного атеросклероза;
- патологий кровеносной системы;
- почечной недостаточности;
- травм грудной клетки или глазного яблока;
- сахарного диабета;
- токсикоз.
Причиной развития ретинопатии в новорожденных специалисты считают недоразвитие у детей, которые родились преждевременно, глазной сетчатки. Офтальмологи связывают данную проблему с процессом выхаживания малышей в специальных боксах.
Симптоматика
Ретинопатия в зависимости от ее типа и формы имеет свои признаки. Центральная серозная форма проявляется в виде уменьшения охватываемой оком зрительной области, непроизвольным искажением габаритов объектов, проявления невидимых участков в кругозоре, снижения функций аппарата зрения.
| В случае использования линз с небольшим плюсом, качество способности четкого видения объектов заметно улучшается. |
Симптомами ретинопатии острой задней многофокусной формы являются нарушение центрального зрения, наличие слепых зоне в кругозоре. По мере прогрессирования патологии проявляются повреждения вен и отек глазного нерва.
Признаки гипертонической ретинопатии:
- Уплотнение стенок сосудов глазного дна;
- Ухудшение способности четкого видения предметов и объектов;
- Отслойка сетчатки;
- Скотомы;
- Венозные деформации ока.
| Таже симптоматика проявляется при атеросклеротической форме заболевания. |
Диабетическая ретинопатия первоначально дает о себе знать путем ухудшения остроты зрения, проявлением тумана перед взором, пятнами перед глазами. Пациент испытывает дискомфортные ощущения при чтении и работе с мелкими предметами.
| На третьей стадии развития заболевания наступает полная потеря способности видеть. |
Иные симптомы диабетической формы:
- Кровоизлияние в зрительном органе;
- Деформация яблока ока;
- Увеличение глиальных клеток.
Ретинопания, вызванная патологиями в кровеносной системе, проявляется в образовании тромбов в венах, расположенных в сетчатки ока и ее отслойки, расширении сосудов, отеков ДЗН.
Травматическая форма заболевания имеет свои симптомы:
- Кровоизлияние;
- Ухудшение способности видеть;
- Спазм артериол;
- Помутнение сетчатки.
Посттромботическая ретинопатия дает о себе знать снижением качества зрения и острой гипоксией сетчатки, а также кровоизлияниями в этой области.
| При несвоевременном лечении патология приводит к полной потере зрения. |
Противопоказания при лечении
Использование каких-либо методик лечения ретинопатии исключено в следующих случаях:
- наличие инфекционного заболевания (вирусного или бактериального заражения);
- высокая температура;
- острая фаза хронического заболевания;
- некоторые заболевания, снижающие свертываемость крови;
- постоперационный период;
- плохие результаты анализов, указывающие на необходимость предварительного лечения основного заболевания;
- реабилитационный период после тяжелого заболевания;
- неблагоприятный исход лечения.
Помимо общих противопоказаний, лечение каждого вида ретинопатии имеет свои противопоказания, которые в обязательном порядке учитывает офтальмолог. Например, противопоказаниями к лечению диабетической ретинопатии являются:
- наличие кровоизлияний в стекловидном теле, что делает невозможным визуализацию сетчатки;
- нестабильное состояние пациента по причине обострения основного заболевания.
Методика лечения определяется в зависимости от стадии диабетической ретинопатии.
Что это такое?
Диабетическая ретинопатия — офтальмологическая болезнь. Это заболевание сетчатки глаза, а именно ее кровеносных сосудов. У людей с сахарным диабетом зачастую провоцируется ненормально высоким уровнем гликемии.
Справка! Наша сетчатка представляет слой чувствительной к лучам света ткани, расположенный на задней области яблока. Попадая в нее, лучи света собираются, после чего эта информация передается в мозг, где тот интерпретирует изображение.
Повышенная гликемия изменяет структуру стенок сосудов. Следствие такого воздействия проявляется в том, что они становятся более проницаемыми. В конечном итоге нарушения приводят к значительной потере остроты зрения, восстановить которое невозможно.
Особенности маршрутизации при РП в России
Лазеркоагуляцию в России делают только в больших офтальмологических центрах. Например, в Башкирии для прохождения этой процедуры направят в Уфу, где в офтальмологическом отделении республиканской детской клинической больницы – всего пять коек.
Поскольку введение ингибиторов в регионах в России до сих пор не делают, иногда вместо этой процедуры детей направляли сразу на викрэктомию. Это неправильно.
Но для того, чтобы ингибиторы ввести (они вводятся однократно) ребенка нужно направить в Москву.
Для этого заведующий офтальмологическим отделением, где лежит ребенок (в регионе) должен связаться с заведующим отделением в московской ДГКБ им. З.А. Башляевой (Тушинская больница), или НПЦ специализированной помощи детям им. В.Ф. Войно–Ясенецкого (центр в Солнцево).
Координаты врачей родителям подскажут в фонде «Провидение». Москвичам введение ингибиторов при РН могут провести также в Морозовской детской больнице.
Для госпитализации потребуется свидетельство о рождении ребенка, направление и медицинский полис. Все процедуры по лечению РН проводятся по ОМС бесплатно.
Главное – успеть вовремя, то есть как можно раньше, в первые два месяца жизни малыша.
Но некоторые дети к моменту, когда им показано введение ингибиторов, еще находятся на ИВЛ или на дохаживании. Их придется перевозить в Москву на спецмашине в сопровождении врача, либо санавиацией.
Подобные услуги в ОМС не входят. В любом случае ребенок должен прибыть на процедуру, как только врачи разрешат транспортировку.
Если лечение провести правильно и в срок, зрение ребенка в большинстве случаев восстановится. Более того, известны случаи, когда дети, перенесшие лазеркоагуляцию, к семи-восьми годам имеют стопроцентное зрение. Хотя, если ребенок перенес РН четвертой–пятой стадии, зрение, как правило, снижается.
С другой стороны, близорукость, астигматизм, косоглазие, поражение зрительных путей у недоношенных встречается чаще, чем у детей, рожденных в срок. Но с ретинопатией недоношенных это не связано.
Главный миф ретинопатии недоношенных: «Потому что не капали капельки»Ирина Асташева, врач-офтальмолог, к.м.н., доцент кафедры офтальмологии РНИМУ имени Н.И. Пирогова: «Никаких специальных капель от ретинопатии недоношенных, которые оказывали бы профилактическое, либо лечебное воздействие, не существует.
В настоящее время внедряется в практику препарат, воздействие которого аналогично лазеркоагуляции, и еще по одному лекарству завершаются клинические испытания. Но этих лекарств пока нет на российском рынке.
После любой офтальмологической операции назначают антибактериальные капли. Если их не применять, – возможно инфицирование глаза. После лазеркоагуляции антибактериальные препараты капают, как правило, дня три. После викрэктомии – дней десять, это определяет врач, который проводил операцию. Как правило, все время, когда необходимо применение таких препаратов, ребенок еще находится в больнице».
Причины возникновения патологии?
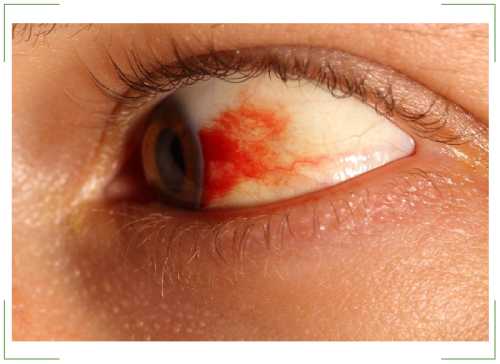
Процесс развития заболевания заключается в нескольких этапах. Первоначально происходит деформация и разрушение сосудов ока за счет повышенного содержания в крови глюкозы.Как следствие органы зрительной системы перестают получать кислород и полезные минералы и вещества в необходимом объеме.
Реакцией организма на нехватку элементов становится производство новых капилляров, которые ввиду отрицательного давления способствуют разрушению мелких кровеносных сосудов (микроаневризмов). В итоге начинается растягивание и попадание крови и жидкости в другие слои сетчатки.
| Образование новых аномальных капилляров с медицинской точки зрения носит название пролиферация. |
Причинами развития диабетической ретинопатии являются:
- Длительное течение сахарного диабета;
- Повышенное артериальное давление;
- Болезни почек;
- Метаболический синдром;
- Лишний вес.
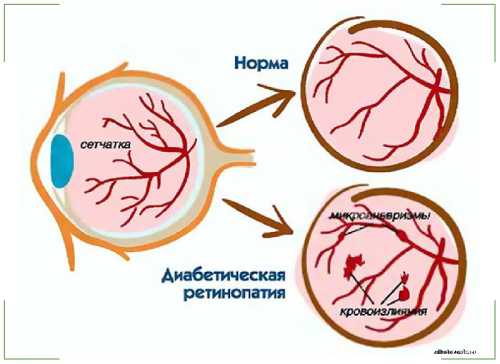
Сопутствующими факторами, влияющими на развитие заболевания, могу быть:
- Курение;
- Употребление алкоголя;
- Наследственный фактор;
- Беременность;
- Изменение работы сердечно-сосудистой системы вследствие возраста.
| В зависимости от длительности течения заболевания эндокринной системы, возрастает вероятность развития диабетической ретинопатии. |
Эпидемиология
ДР является самой частой причиной слепоты среди трудоспособного населения развитых стран, а риск развития слепоты у пациентов с СД в 10-20 раз выше, чем в общей популяции. На момент диагностики СД-1 ДР не обнаруживается практически ни у кого из пациентов, спустя 5 лет заболевание выявляется у 8 % пациентов, а при тридцатилетнем стаже диабета — у 98 % пациентов. На момент диагностики СД-2 ДР выявляется у 20-40 % пациентов, а среди пациентов с пятнадцатилетнем стажем СД-2 — у 85 %. При СД-1 относительно чаще встречается пролиферативная ретинопатия, а при СД-2 — макулопатия (75 % случаев макулопатии).
Лечение
Полностью вылечить ретинопатию при диабете невозможно, диагноз ставится пожизненно, так как ретинопатия – осложнение сахарного диабета. Поэтому важна своевременная профилактика и диагностика как сахарного диабета, так и начинающихся проблем со зрением.
Диагноз «сахарный диабет» и «диабетическая ретинопатия» – не приговор. Соблюдая все правила питания, медикаментозное лечение, ведя здоровый образ жизни, можно сохранить зрение, избежать операций и слепоты. Но это требует большого желания, а также самодисциплины, так что все в ваших руках.
Диабетическая ретинопатия имеет четыре направления лечения: снижение уровня сахара, нормализация артериального давления, восстановление обмена веществ, борьба и профилактика осложнений. Для достижения поставленных целей используют консервативный подход – это диета, медикаментозное лечение, народные средства, хирургические методы.
Диетотерапия
Диета и правильное питание – это половина успеха лечения сахарного диабета или его осложнений. Основная цель лечебного питания – обеспечение стабильности, равномерности в поступлении углеводов и их соответствие выполняемой физической нагрузке. При диабетической ретинопатии питание должно быть полностью сбалансированным.
Продукты, которые строго противопоказаны:
- быстрые, легкоусвояемые углеводы (сахар, кондитерские изделия, мед, фрукты, соки);
- алкоголь;
- продукты с высоким содержанием жиров (майонез, масло, сало, сливки);
- копченое;
- жареное;
- соленое;
- острое.

Медикаментозная терапия
При лечении диабетической ретинопатии из-за глубокого анатомического расположения сетчатки капли в глаза практически неэффективны. Чаще используется таблетированная форма препаратов, инъекции, которые вводятся возле глаза или в само глазное яблоко, внутримышечные, внутривенные уколы или капельницы.
Основные лекарственные средства, используемые при лечении диабетической ретинопатии:
- Ангиопротекторы – препараты, улучшающие состояние сосудов сетчатки («Пентоксифиллин», «Доксиум», «Ангинин», «Пармидин»).
- Антикоагулянты – снижают образование тромбов («Этамзилат», «Дицинон», «Фраксипарин», «Гепарин», «Флексал»).
- Ноотропные препараты для улучшения состояния нервных клеток («Церебролизин», «Пирацетам», «Трентал»).
- Противовоспалительные препараты («Ибупрофен», «Дексаметазон», «Преднизолон»).
- Блокатор фактора VEGF – это один из принципиальных препаратов при запущенной стадии диабетической ретинопатии, с пролиферацией неполноценными сосудами. Это препарат способствует устранению образования новых сосудов и исчезновению уже сформировавшихся. Единственным недостатком является его высокая стоимость. Не все пациенты имеют возможность его приобрести, а вводить его необходимо периодически, но постоянно. «Пегаптаниб» или «Макуген» (стоимость 50 000 рублей), «Ранибизумаб» или «Луцентис» (стоимость 47 000 рублей).
- Витамины группы В, С, Е, Р.
- Препараты, улучшающие обмен веществ в сетчатке: «Фосфаден», «Эмоксипин», «Тауфон».
- Если необходимо – антибактериальная терапия.
Смотрите видео о лечении диабетической ретинопатии без операции:
Народные, домашние методы
Предупреждаем, лечение народными средствами диабетической ретинопатии должно быть согласовано с вашим врачом-офтальмологом и не в ущерб основной медикаментозной терапии. Самолечение может только усугубить или осложнить заболевание.
Популярна в народной медицине обычная крапива. Ее употребляют в пищу сырой, с салатами, делают из нее сок или отвары, настаивают со сборами. На втором месте липовый чай, очень эффективно снижает уровень сахара в крови.
Хирургическое лечение
К хирургическим методам относится лазерная коагуляция сетчатки. Вид операции зависит от зоны сетчатки, которая подвергается коагуляции и типу проводимой операции, а именно бывает:
- фокальная;
- панретинальная;
- по типу решетки.
Какую из видов коагуляции и в какой области ее провести, решает ретинальный хирург, который будет делать операцию.
Суть операции в локальном воздействии лазера на определенные места сетчатки с целью формирования посткоагуляционного рубца и прекращения кровотечения, уменьшения отека. Также лазерная коагуляция используется в профилактике отслойки сетчатки.
Осложнением этой операции является отрицательный эффект в виде уничтожения зрительных клеток в местах воздействия лазера, они просто выжигаются, формируя слепые пятна на сетчатке. Так что операция не панацея, и разумнее не доводить ситуацию до оперативного вмешательства.
Смотрите видео о лечении заболевания при помощи лазера:
К методам исследования глазного дна относятся:
метод офтальмоскопии при расширенных
зрачках. С помощью офтальмоскопа
исследуется состояние сетчатки
последовательно от центра до периферии
по всем меридианам, тщательно осматривается
диск зрительного нерва, макулярная
область, разветвления крупных сосудов.
Обязательным условием является
проведение офтальмоскопии квалифицированным
специалистом, которым может быть не
только офтальмолог, но и специально
подготовленный эндокринолог.
фотографирование глазного дна с помощью
стандартной или немидриатической
камеры (Canon, Япония). Этот метод дает
возможность получить документальную
информацию о состоянии глазного дна.
Данный вид обследования может проводиться
не только офтальмологами, но и другим
медицинским персоналом с последующей
расшифровкой снимков специалистом
флюоресцентная ангиография (ФАГ)
позволяет объективно регистрировать
циркуляцию флюоресцина в ретинальных
и хореоретинальных сосудистых системах,
что важно для диагностики функциональных
и органических изменений в структурах
глазного дна. ФАГ помогает выявить
«протекающие» капилляры
В процессе исследования необходимо
выявить изменения сетчатки, указывающие
на наличие ретинопатии с риском
прогрессирующего поражения и слепоты,
свидетельствующие о вероятности
неблагоприятного исхода на протяжении
следующего года. Основной задачей
является выявление больных, которым
лечение показано для предупреждения
потери зрения.
Классификация диабетической
ретинопатии
В настоящее время
в большинстве стран используется
классификация диабетической ретинопатии,
предложенная E. Kohner и M. Porta. Согласно
данной классификации выделяют следующие
основные формы (стадии) диабетической
ретинопатии:
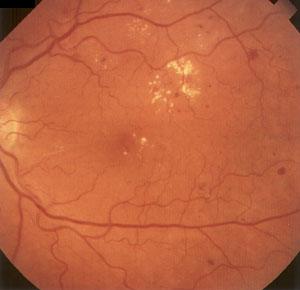
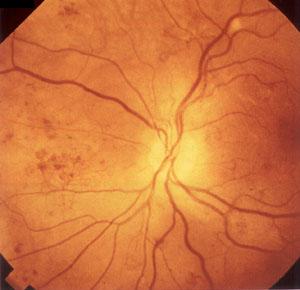
1. Непролиферативная ретинопатия
(ДР 1)
характеризуется наличием в
сетчатке патологических изменении в
виде микроаневризм, кровоизлияний,
отека сетчатки, экссудативных очагов
(рис.1). Кровоизлияния имеют вид небольших
точек или пятен округлой формы, темного
цвета, локализуются в центральной зоне
глазного дна или по ходу крупных вен в
глубоких слоях сетчатки. Также возникают
кровоизлияния штрихообразного вида.
Твердые и мягкие экссудаты локализуются,
в основном, в центральной части глазного
дна и имеют желтый или белый цвет, четкие
или расплывчатые границы. Важным
элементом непролиферативной диабетической
ретинопатии является отек сетчатки,
локализующийся в центральной (макулярной)
области или по ходу крупных сосудов.
Рис. 1
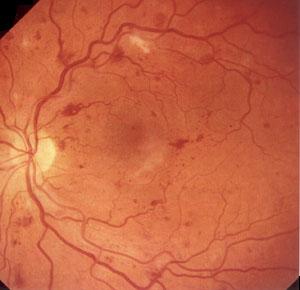
 2.
2.
Препролиферативная ретинопатия (ДР
II)
характеризуется наличием венозных
аномалий (четкообразность, извитость,
петли, удвоение и/или выраженные колебания
калибра сосудов), большим количеством
твердых и «ватных» экссудатов,
интраретинальными микрососудистыми
аномалиями (ИРМА), множеством крупных
ретинальных геморрагий (рис.2).
Рис.
2
 3.
3.
Пролиферативная ретинопатия (ДР III)
характеризуется неоваскуляризацией
диска зрительного нерва и/или других
отделов сетчатки, кровоизлияниями в
стекловидное тело, образованием фиброзной
ткани в области преретинальных
кровоизлиянии (рис.З). Новообразованные
сосуды весьма тонкие и хрупкие. В
следствие этого часто возникают новые
и повторные кровоизлияния. Образованные
витриоретинальные тракции приводят к
отслойке сетчатки. Новообразованные
сосуды радужной оболочки (рубеоз) часто
являются причиной развития вторичной
(рубеозной) глаукомы.
Рис. 3
 Основные
Основные
принципы лечения диабетической
ретинопатии
Лечение диабетической
ретинопатии рассматривается как
неотъемлемая часть лечения больного в
целом и основано на следующих принципах:
-
выявление поражения сетчатки (скрининг)
и последующее динамическое наблюдение
за ее состоянием (мониторинг); -
оптимальная компенсация углеводного
и липидного обмена, контроль артериального
давления, нормализация функции почек
и т.д.; -
лечение поражения сетчатки.
Скрининг диабетической
ретинопатии
В задачу скрининга
входит выявление больных с повышенной
степенью риска в отношении развития
диабетической ретинопатии (например,
при сочетании ретинопатии с беременностью,
артериальной гипертонией, хронической
почечной недостаточностью), которые
нуждаются в тщательном наблюдении.
Диагностика
 Врач офтальмолог быстро сможет выявить патологию на ранних стадиях
Врач офтальмолог быстро сможет выявить патологию на ранних стадиях
Врач ставит диагноз «Диабетическая ретинопатия» на основании анамнеза заболевания, собранных жалоб пациента и результатов обследований.
Вначале пациент проходит физикальное обследование, а затем инструментальное. Что проводит врач:
- Проверку остроты зрения (визометрию) при помощи таблиц, на которых нанесены буквы (для взрослых) или картинки (для детей).
- Определение зрительных полей (периметрию) — определение зрительного пространства, которое охватывается одним глазом, находящимся в неподвижном состоянии.
- Диафаноскопию — просвечивание светом глазного яблока для выявления таких патологий, как отслойка сетчатки, рубцовых изменений и прочего.
- Измерение внутриглазного давления.
- Исследование глазного дна под пятнадцатикратным увеличением при помощи офтальмоскопа.
- Биомикроскопию глаза, которая позволяет исследовать под увеличением структуры глаза. Она включает в себя:
-
биомикроскопию переднего глазного отрезка и стекловидного тела;
-
биомикроскопию глазного дна при помощи Гольдмановской линзы;
-
биомикроскопию с широким зрачком.
-
При помутнении хрусталика или стекловидного тела дополнительно проводят ультразвуковую диагностику глаза, электрофизиологические исследования глазного дна и сетчатки. Важнейшим инструментальным исследованием, позволяющим оценить нарушение микроциркуляции в сосудах глаза и выявить ишемию сетчатки с появлением новых сосудов, является флюоресцентная ангиография, возможной альтернативой которой служит оптическая когерентная томография.
Помимо этих исследований проводят оценку факторов риска развития и прогрессирования диабетической ретинопатии. Для этого врач даёт направление на:
- клинический анализ крови;
- клинический анализ мочи;
- биохимический анализ крови (оценка уровня глюкозы в крови, гликозилированного гемоглобина, липопротеидов низкой плотности, общего холестерина и триглицеридов);
- электрокардиограмму;
- ультразвуковое исследование сердца и кардиальных сосудов;
- суточное мониторирование пульса и артериального давления по Холтеру;
- ультразвуковая диагностика почек и почечных сосудов.
Такая полная диагностика позволяет на ранних стадиях выявить диабетическую ретинопатию и вовремя начать лечение.
Симптомы диабетической ретинопатии
Скорее всего вы не сможете заметить диабетическую ретинопатию на ранних стадиях, поскольку она, как правило, не имеет каких-либо очевидных симптомов, пока не достигнет более поздних стадий. Тем не менее ранние признаки заболевания можно распознать путем фотографирования сетчатки во время скрининга диабетической ретинопатии.
Немедленно свяжитесь со своим врачом если вы испытываете:
- постепенно ухудшающееся зрение
- внезапное ухудшение зрения
- плавающие объекты в вашем поле зрения
- размытое или неоднородное зрение
- боль в глазах или покраснение
Эти симптомы не обязательно означают, что у вас диабетическая ретинопатия, но очень важно в кратчайшие сроки провериться у врача