Основы безопасности жизнедеятельности11 класс
Содержание:
- Как определяются ИППП в крови?
- Хламидиоз
- С какой частотой можно проводить профилактическое лечение и можно ли заменить им другие методы профилактики венерических болезней?
- Какие анализы положительные в инкубационный период венерологических заболеваний?
- Когда точно стоит посетить врача
- Вирусные ИППП
- Причины, способствующие заражению ИППП
- ЗППП, вызывающие цистит
- Причины, способствующие заражению ИППП
- Лечение
- Осложнение ЗППП: выкидыши
- Осложнение ЗППП стриктуры уретры
- Диагностика ИППП
- Признаки отдельных венерических заболеваний у женщин
Как определяются ИППП в крови?
Анализ крови имеет ограниченное значение в диагностике ИППП.
Это основной метод выявления ВИЧ и вирусных гепатитов, но они хоть и передаются половым путем, к числу венерических болезней всё же не относятся.
Среди истинных ИППП наибольшее значение исследование крови имеет при сифилисе.
Эта инфекция часто протекает в скрытой форме.
На момент обращения пациента симптомов часто нет.
Отсутствуют высыпания, из которых можно было бы взять материал для прямого выявления бактерии – возбудителя сифилиса.
Поэтому используется анализ крови на антитела.

Диагноз может быть установлен, если два разных анализа показали положительные результаты.
Хламидиоз
Хламидиоз — заболевание, вызванное хламидиями, является одним из самых распространенных среди инфекций, передаваемых половым путём.
Возбудитель – хламидия трахоматис, является внутриклеточным паразитом. Она обитает только внутри живой клетки, подобно вирусу, однако по своему строению напоминает бактерии. Такая двойная ее природа и способность паразитировать внутри клеток является причиной того, что лечить хламидиоз очень трудно.
Хламидиозом болеют люди любого возраста. Заболевание передается половым, воздушно-капельным или контактным путем. Хламидиоз у женщин может стать причиной бартолинита, цервицита, уретрита, сальпингоофорита и пр.
У мужчин может стать причиной уретрита, простатита, проктита и т.д.
Симптомы урогенитального хламидиоза у женщин отмечаются в 1/3 случаев заболевания:
- слизисто — гнойные выделения из цервикального канала и/или влагалища;
- боли в нижней части живота; при мочеиспускании;
- кровянистые выделения после полового акта и между менструациями;
- хронические тазовые боли;
- бесплодие.
Симптомы урогенитального хламидиоза у мужчин отмечаются в 2/3 заболевания:
- слизистые и слизисто-гнойные выделения из уретры;
- болезненные ощущения при мочеиспускании;
- боли в нижней части живота с иррадиацией в область промежности;
- нарушение эрекции.
Кроме того, в зависимости от локализации патологического процесса у лиц обоего пола могут отмечаться выделения и дискомфорт в аноректальной области, гиперемия слизистой оболочки конъюнктивы, слезотечение, артралгия, гиперемия слизистой оболочки стенки глотки. Но чаще, данное заболевание протекает без каких-либо симптомов, его трудно диагностировать лабораторно. Все это затрудняет процесс лечения, без которого возможны серьезные осложнения.
Инфекция может передаться от матери к ребенку в процессе родов. Отмечено, что более половины детей, рожденных от матерей с хламидийной инфекцией, страдают от конъюнктивита и пневмонии. У беременных женщин с хламидийной инфекцией могут быть следующие осложнения:
- внематочная беременность
- самопроизвольный аборт
- неразвивающаяся беременность
- преждевременные роды
- слабая родовая деятельность
- лихорадка в родах
- гестоз
- многоводие
- аномалии плацентации
- преждевременная отслойка плаценты
- внутриутробная гипоксия плода
Как правило, хламидиоз у беременных протекает бессимптомно. На наличие инфекции может указать цервицит и псевдоэрозия шейки матки.
Диагностика хламидиоза.
Лабораторные следования: бактериологическое исследование; прямая иммунофлюоресценция с моноклональными антителами; иммуноферментный анализ (ИФА); РНК-, ДНК- гибридизация; метод амплификации нуклеиновых кислот, полимеразная цепная реакция, лигазная цепная реакция.
Больных с урогенитальным хламидиозом следует обследовать на другие ЗППП!
Лечение.
Эффективное лечение урогенитального хламидиоза способствует профилактике тяжелых осложнений и инфицирования половых партнеров и новорожденных.
Лекарственными средствами выбора служат антибиотики, активные в отношении хламидии трахоматис.
При своевременном выявлении и адекватном лечении прогноз благоприятный.
Через 2 недели после прохождения курса лечения хламидиоза пациент проходит клинико-лабораторный контроль. Женщины проходят контрольное исследование во время 1-2 ближайших менструальных циклов. У мужчин наблюдение продолжается еще в течение 3-4 месяцев.
Хламидиоз — заболевание, которое часто никак себя не проявляет. Поэтому многие больные даже не подозревают о наличии хламидийной инфекции и не проходят обследование и лечение. В настоящее время около 70% женщин с инфекцией шейки матки и 50% мужчин с уретральной инфекцией страдают от этого заболевания.
Чтобы предотвратить распространение заболевания, на присутствие в организме хламидий проверяют всех женщин перед родами и прерыванием беременности. Пары, приходящие в клинику по планированию семьи, обследуются на хламидийную инфекцию. В случае ее обнаружения — лечение хламидиоза проходят оба партнера.
Профилактика.
Основным методом профилактики является исключение случайных связей и использование барьерных методов контрацепции.
С какой частотой можно проводить профилактическое лечение и можно ли заменить им другие методы профилактики венерических болезней?
Антибактериальные средства, применяемые при медикаментозной профилактике, не смотря на их эффективность имеют ряд побочных эффектов и при многократном повторном применении могут не только сенсибилизировать организм (развивается аллергическая реакция на них) или вызвать развитие дисбактериоза кишечника и влагалища, но и привести к снижению чувствительности возбудителей ЗППП, что резко снизит эффективность такого лечения и увеличит риск осложнений.
К профилактическому лечению следует относиться как к крайней мере предупреждения венерических заболеваний, а для повседневной профилактики лучше презерватива и разборчивости в связях пока ничего не придумали.
Какие анализы положительные в инкубационный период венерологических заболеваний?
Пациенты редко идут сдавать анализы на половые инфекции, если у них нет никаких симптомов.
Но иногда это всё же случается.
Анализы могут сдавать:
- после случайной интимной связи без презерватива
- с определенной периодичностью при активной и разнообразной половой жизни
- перед беременностью или в рамках диагностики бесплодия
Бывает так, что инфекция обнаружена, а симптомов нет.
Это означает одно из двух:
- заражение было недавним, венерологическое заболевание диагностировано ещё в инкубационный период
- субклиническое течение инфекции (возможно, симптомы есть, но они могут быть определены только объективно)
Не всегда отсутствие жалоб означает отсутствие симптомов.
Если пациент ничего не чувствует и не испытывает дискомфорта, не факт, что у него ещё продолжается инкубационный период.
Вполне вероятно, что симптомы уже есть, но они могут быть выявлены лишь при объективном осмотре.
Это может быть покраснение половых органов, налеты, сыпь и т.д.
Если же обследование действительно проводится в инкубационный период, то далеко не все методы могут выявить существующее заболевание, которое ещё не имеет симптомов.
В это время наиболее чувствительным тестом остается серологический анализ крови на иммуноглобулины класса М.

Они могут определяться в крови уже через неделю после инфицирования.
При этом инкубационный период многих венерологических заболеваний длится от 3 недель и более.
Иммуноглобулины М – это антитела, которые появляются первыми после инфицирования.
Они могут образоваться ещё на той стадии, когда не началось выделение возбудителя во внешнюю среду, и обнаружить его при помощи прямых диагностических методов не всегда возможно.
Второй по чувствительности метод – это ПЦР.
Из уретры или других репродуктивных органов берется соскоб.
Его исследуют на наличие ДНК возбудителя при помощи реакции амплификации нуклеиновых кислот.
После окончания инкубационного периода чувствительность этого способа диагностики близок к 100%.
Потому что ПЦР может выявлять ДНК патогена даже в минимальном количестве.

Но в инкубационный период всё же присутствует риск ложного результата.
Чем меньше времени прошло с момента инфицирования, тем выше риск отрицательных анализов при реально существующей инфекции.
Тем не менее, у большинства пациентов, которые заразились более 2 недель назад, ПЦР становится положительной.
В том числе в случаях, когда клинические проявления венерологического заболевания отсутствуют.
Бактериологический посев очень редко используется для скрининговой диагностики венерических инфекций.
В основном методику применяют при наличии симптомов.
Тест гораздо менее чувствительный, чем ПЦР.
Чтобы живая культура бактерий выросла на среде, микроорганизмов должно быть много.
Поэтому в инкубационный период результаты посева часто бывают отрицательными.
Особенно низкой чувствительностью отличается культуральная диагностика хламидиоза.
При бессимптомном течении вероятность обнаружения хламидий при помощи посева стремится к нулю.
Наконец, наименее чувствительный тест из числа часто используемых – это бактериоскопия.
Она позволяет диагностировать только манифестные формы венерологических заболеваний.
При использовании этого метода из уретры или влагалища берут мазок.
Его окрашивают и исследуют под микроскопом.
В поле зрения могут попадать патогенные бактерии.
Но они попадают туда, только если содержатся в клиническом материале в высокой концентрации.
В инкубационный период она низкая.
Поэтому бактерии и простейшие при микроскопии не обнаруживаются.
Сифилис в инкубационном периоде может быть обнаружен только при помощи серологических тестов, направленных на выявление в крови иммуноглобулинов М.
Для ранней диагностики ВИЧ и вирусных гепатитов используют ПЦР крови.
Анализ назначают после установленного контакта с клиническим материалом, содержащим вирусы.
Например, если медработник укололся иглой, которой делали инъекцию ВИЧ-позитивному пациенту.
Когда точно стоит посетить врача
В некоторых случаях экстренная профилактика ЗППП у мужчин и женщин все же не дает результата, как и другие предпринятые меры. В таком случае возникает вопрос, когда обращаться за помощью доктора. В первую очередь посетить врача придется в том случае, если появились симптомы, характерные для ЗППП.
Среди этих симптомов в первую очередь сыпь в области половых органов, появление болей при половых контактах или при опорожнении мочевого пузыря, жалобы на нетипичные выделения. Любой из симптомов может стать поводом для того, чтобы прийти на врачебную консультацию и получить рекомендации. Они помогут избавиться от возбудителя инфекционного процесса в организме.
Профилактика ЗППП у женщин и мужчин играет в современном мире весомую роль из-за обширного распространения заболеваний этой группы. Каждый человек, ведущий активную сексуальную жизнь, должен знать о методах, которые помогут ему защитить себя. Ведь предотвратить ИППП гораздо проще, чем потом заниматься лечением болезней этой группы или справляться с различными осложнениями этих недугов.
Для профилактики ЗППП обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Вирусные ИППП
К заболеваниям вирусного происхождения, которые передаются преимущественно половым путем, относят:
- папилломавирус
- герпес
- контагиозный моллюск
Меньшее эпидемиологическое значение имеет половой путь заражения для:
- цитомегаловируса
- инфекционного мононуклеоза
- ВИЧ
- вирусных гепатитов В и С
Среди вирусных инфекций только контагиозный моллюск является относительно безобидным вирусом.
Остальные патологии очень неприятны или опасны.
Герпес вызывает появление болезненных пузырьков на коже генитальной зоны.
Эта инфекция может постоянно рецидивировать.
На фоне иммунодефицита она вызывает тяжелые осложнения, в том числе со стороны центральной нервной системы.
Папилломавирус вызывает образование папиллом.
Некоторые его типы провоцирует развитие онкологических заболеваний.
Чаще всего это цервикальный рак.
До 90% случаев этого злокачественного новообразования у женщин ассоциированы с вирусом папилломы.
Другие виды опухолей, которые возникают реже:
- новообразования головы и шеи (опухоли гортани, глотки, ротовой полости)
- плоскоклеточный рак кожи
- рак полового члена
Очень опасен вирус гепатита С, так как он приводит к циррозу печени и гепатоцеллюлярной карциноме (раку печени).
О ВИЧ и вовсе говорить не приходится: это смертельно опасное, неизлечимое заболевание.
При естественном течении заканчивается летальным исходом через несколько лет после заражения по причине резкого угнетения иммунитета и развития сопутствующих инфекций.
Причины, способствующие заражению ИППП
Итак, мы рассмотрели основные способы заражения этими болезнями.
Несмотря на большое их количество, чаще всего ИППП передаются именно через интимный контакт.
Но это происходит далеко не всегда.
Не каждый половой акт завершается инфицированием.
Произойдет ли передача инфекции, зависит от множества факторов.
Рассмотрим основные причины, способствующие заражению ИППП.
Для инфицирования должны быть соблюдены два условия.
С одной стороны, необходимо выделение возбудителя из половых органов.
То есть, бактериовыделение или вирусовыделение, в зависимости от того, чем болен человек.
А выделяется возбудитель не всегда.
Достаточное для заражения количество бактерий или вирусов выделяется, если:
- имеется отделяемое мочеполовых органов;
- есть сыпь;
- выражены клинические симптомы;
- инфицирование произошло достаточно давно, чтобы возбудитель достиг высокой концентрации.
Может не быть выделения микроорганизмов, если нет симптомов, человек получает лечение, либо в данный момент ИППП находится в состоянии ремиссии.
При сифилитической инфекции человек минимально заразен, если нет высыпаний и первичной сифиломы.
Шансы инфицировать партнера минимальные в третичном периоде заболевания.
К числу основных причин заражения ИППП также относится восприимчивость партнера.
Бактерии или вирусы должны попасть в тех участки тела, к которым возбудители имеют тропность (сродство).
Они также должны преодолеть резистентность (сопротивляемость) организма.
Нередки случаи, когда микроорганизмы попадают на половые органы, но инфицирования не происходит.
К примеру, женщины могут переносить трихомонад и заражать ими своих половых партнеров.
При этом сами они не инфицируются, микроорганизмы элиминируются из влагалища в течение ближайших часов или суток.
Риск ИППП после контакта с источником инфекции зависит от:
- состояния иммунитета;
- целостности кожи или слизистой оболочки;
- вирулентности возбудителя;
- используемых препаратов или косметических средств.
Повышают вероятность заражения длительные или многократные половые контакты, поврежденная или воспаленная слизистая.
Снижают риск используемые спермициды, антисептики, хороший иммунитет и неповрежденная слизистая урогенитального тракта.
У женщин вероятность заражения ниже при низкой рН вагинальной среды.
У обоих полов риск снижается при проведении туалета половых органов и мочеиспускания сразу после секса.
ЗППП, вызывающие цистит
Большинство половых инфекций не вызывают цистит.
Потому что возбудители этих заболеваний не приспособлены для паразитирования в мочеполовой системе.
Но они являются кофактором возникновения воспалительных процессов мочевого пузыря.
Это означает, что инфицированность ЗППП повышает риск присоединения другой инфекции.
Та, в свою очередь, может провоцировать цистит.
Чаще это осложнение возникает у женщин.
У них возможно распространение инфекции восходящим путем с поражением почек.
Циститы могут развиваться на фоне:
- хламидиоза;
- уреаплазмоза;
- трихомониаза;
- гонореи.
У мужчин может диагностироваться простатоцистит.
Это форма воспалительного процесса мочевого пузыря, когда он переходит на его стенку с простаты.
Изначально воспаляется уретра.
Дальше инфекция поднимается и поражает предстательную железу.
Присоединяется вторичная бактериальная флора (как правило, грамотрицательная – кишечная палочка и другие возбудители).
Затем воспалительный процесс может поражать стенку мочевого пузыря.
При этом развивается характерная клиника цистита.
Появляются боли в надлобковой области, позывы к мочеиспусканию и т.д.
Но в моче определяются нормальные показатели.
Нет значительного лейкоцитоза, гноя и других признаков.
Это связано с тем, что стенка мочевика воспаляется не изнутри, а снаружи.
Причины, способствующие заражению ИППП
Основные факторы риска половых инфекций следующие:
- большое количество половых партнеров
- оральная контрацепция (часто подразумевает отказ от использования презерватива)
- низкий социальный статус
- употребление алкоголя, наркотиков
- аборты, половые инфекции в анамнезе
У человека, у которого выявлена одна инфекция, вероятность обнаружить ещё минимум одного возбудителя достигает 60%
Поэтому лиц с выявленными ЗППП часто обследуют на все часто встречающиеся заболевания этой группы.
В том числе в случаях, когда нет симптомов, указывающих на присутствие других возбудителей в урогенитальном тракте.
Лечение

Лечение ИППП подразумевает индивидуальный и комплексный подход к каждому пациенту. Основные методы лечения включают следующие виды терапии:
- антибактериальную;
- иммуностимулирующую;
- противовирусную;
- физиотерапию;
- витаминотерапию.
Эффективное лечение невозможно без сочетания нескольких его видов. Оно должно быть направлено на коррекцию состояния всего организма, а не только половых органов. Местное лечение дает только кратковременный результат и, как правило, не избавляет от инфекции на 100%.
Стойкого терапевтического эффекта можно добиться с помощью комплексной медикаментозной терапии. При этом назначаются местные антибактериальные средства (свечи, кремы, гели или мази) и пероральные лекарственные препараты для приема внутрь. Иногда могут понадобиться инвазивные методы лечения — инъекции или капельницы.
Перед тем, как принимать какие либо лекарства, необходимо сдать анализы на восприимчивость к антибиотикам. Современная фармакология предлагает огромный выбор антибиотиков против ИППП разной формы выпуска и ценовой категории. Но не все они одинаково эффективны — подбирать препараты необходимо исходя с индивидуальных факторов. Поэтому категорически нельзя заниматься самолечением.
Правильно подобранное лечение антибиотиками и противовирусными препаратами длится от 7 до 10 дней. В случае, когда заболевание принимает хроническую форму, терапия продлевается до 21 дня. Как правило, на время лечения больному показан половой покой. Иногда может назначаться повторный курс терапии, но схема лечения изменяется.
Обязательно необходимо лечение обоих партнеров, иначе повторного заражения не избежать. Не стоит стесняться венерических заболеваний — заразиться ими легко и в группе риска находиться каждый человек, живущий половой жизнью. Главный метод профилактики — доверительные сексуальные отношения, отказ от беспорядочной половой жизни и применение средств барьерной контрацепции. Даже после полного излечения, необходимо сдать контрольный мазок и проходить регулярные обследования.
Осложнение ЗППП: выкидыши
ЗППП влияют не только на вероятность наступления беременности.
Если она всё же наступает, то повышается риск самопроизвольного аборта.
Он может быть связан с непосредственным инфицированием эмбриона.
Чаще всего к выкидышам приводят вирусные инфекции:
- герпес;
- цитомегаловирус.
Реже это хламидиоз или другие бактериальные ЗППП.
Трихомониаз и кандидоз не повышают риск самопроизвольного аборта.
Во втором триместре причиной выкидыша может стать истмикоцервикальная недостаточность.
Она развивается в результате выраженного воспалительного процесса шейки матки.
Это чаще случается при бактериальных инфекциях или трихомониазе.
Осложнение ЗППП стриктуры уретры
При длительном течении уретрита, а также в результате лечебных манипуляций могут сформироваться стриктуры уретры.
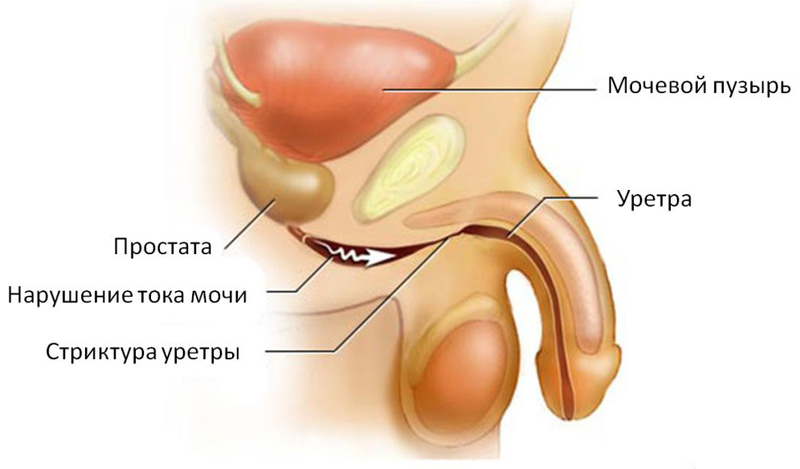
Чаще они диагностируются у мужчин.
Это локальные сужения мочеиспускательного канала.
Они затрудняют прохождение мочи.
К появлению стриктур чаще всего приводит хламидиоз или гонорея.
Реже – трихомониаз и другие инфекции.
Иногда это результат лечебных процедур.
Выполняемые трансуретрально диагностические и лечебные процедуры несут в себе риск травматизации стенки уретры.
В результате травмы формируются рубцы.
Они сужают уретру, препятствуя нормальному току мочи.
Существуют разные способы лечения.
Но долговременный эффект можно получить только после хирургического вмешательства.
Суженную часть уретры удаляют.
Затем её концы сшивают.
Диагностика ИППП
В странах с высоким уровнем дохода широко используются точные диагностические тесты на ИППП. Они представляют особый интерес для диагностики бессимптомных инфекций. Однако обеспеченность стран с низким и средним уровнем дохода диагностическими тестами остается на очень низком уровне. В тех странах, где тесты есть, они зачастую стоят слишком дорого и недоступны на местах; при этом нередко пациентам приходится слишком долго ждать результатов (или возвращаться за ними в диагностическое учреждение). В итоге оказывается затрудненным последующий контроль, а медицинская помощь или лечение не предоставляются в полном объеме.
В настоящее время единственными недорогими экспресс-тестами на ИППП являются тесты на сифилис и ВИЧ. Экспресс-тест на сифилис уже используется в некоторых странах с ограниченными ресурсами. Сегодня также доступен быстрый параллельный тест на ВИЧ/сифилис, при котором берется только один образец крови из пальца и применяется простой тест-картридж. Этот тест отличается надежностью, дает результаты через 15-20 минут и может быть использован при минимальной подготовке. Благодаря появлению экспресс-тестов на сифилис повысились показатели диагностики беременных женщин. Тем не менее, в большинстве стран с низким и средним уровнем дохода все еще необходимы дополнительные усилия для обеспечения того, чтобы диагностику на сифилис проходили все беременные женщины.
Разрабатывается ряд экспресс-тестов на другие ИППП, что позволит улучшить диагностику и лечение ИППП, особенно в странах с ограниченными ресурсами.
Признаки отдельных венерических заболеваний у женщин
Рассмотрим проявления отдельных патологий.
А именно – тех, которые наблюдаются чаще всего или относятся к классическим венерическим инфекциям.
- Сифилис.
Изначально на коже или слизистой появляется уплотнение.
Оно имеет хрящевидную консистенцию.
Затем сверху этого уплотнения образуется язва.
Она безболезненная, красного цвета, покрыта серым налетом сверху.
Он может закрывать язву не полностью.
Тогда образуется красный ободок вокруг неё.
Эрозия существует около 1 месяца.
Затем она исчезает, а через несколько недель на теле появляется сыпь.
Морфологические элементы могут быть разными.
Это мелкие пятна, папулы, иногда даже пустулы.
Последние появляются при тяжелом течении сифилиса.
Сыпь возникает не только на половых органах, но и по всему телу.
- Гонорея.
Главным проявлением гонококковой инфекции является уретрит.
Правда, у женщин болезнь протекает более чем в 50% случаев без субъективных симптомов.
Признаки инфекции могут быть обнаружены лишь при осмотре.
Если гонорея протекает остро, она проявляется гнойными выделениями из уретры и влагалища.
У женщин на фоне гонококковой инфекции может развиваться псевдоабсцесс бартолиновой железы.
Её протоки закупориваются, секрет не может выходить во внешнюю среду.
Он накапливается внутри, расширяя полость.
Образуется киста с жидким содержимым.
При инфицировании находящегося внутри секрета формируется настоящий абсцесс.
Он проявляется сильной болью, покраснением, иногда лихорадкой.
- Трихомониаз.
Воспаляется в основном влагалище.
Появляются обильные выделения.
На цвет они могут быть желтыми или зелеными, часто пенятся, имеют неприятный запах.

Трихомонады выделяют протеазы.
Благодаря этим ферментам они внедряются глубоко в ткани.
Протеазы растворяют верхние слои кожи и слизистой.
Они повреждают кровеносные сосуды, поэтому при осмотре врач обнаруживает очаги кровоизлияний.
Патогномоничным симптомом трихомониаза считается «клубничная шейка матки».
Она сильно покрасневшая, с мелкими петехиальными кровоизлияниями.
Поэтому выглядит при осмотре как клубника.
- Хламидиоз.
Для хламидий характерна скудная клиническая симптоматика.
Поражается чаще всего шейка матки.
В то же время хламидиоз – одна из самых опасных инфекций.
Она чаще других венерических заболеваний провоцирует бесплодие.
Потому что часто инфицирует маточные трубы.
Сальпингоофорит хламидийной этиологии проявляется схваткообразными болями.
Выделения часто с примесью крови.
Из-за рубцовых процессов может сформироваться двусторонняя непроходимость маточных труб.
Хламидиоз вызывает бесплодие или повышает риск внематочной беременности.
Он нередко провоцирует формирование спаек внутри матки, деформирующих её полость.
- Половой герпес
При генитальной герпетической инфекции основным симптомов остается сыпь.
Болезнь развивается остро, часто с системными проявлениями (лихорадка, недомогание).
Появлению сыпи предшествует продромальный синдром.
Женщина ощущает легкое покалывание или зуд в том месте, где спустя сутки появятся пузырьки.
Течение герпеса рецидивирующее. 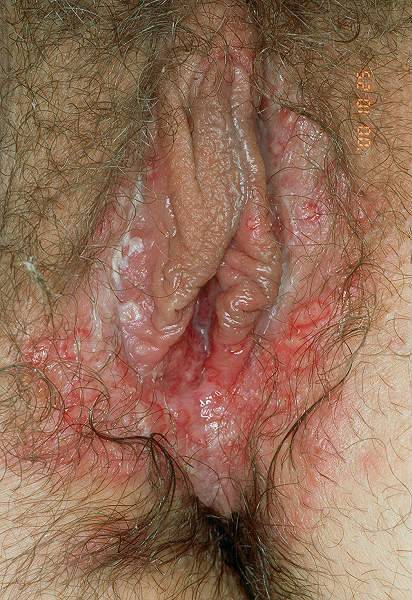
После первичного эпизода воспаления вирус остается в организме навсегда.
Он может вызывать воспалительные процессы в будущем.
- Урогенитальный микоплазмоз.
Уреаплазмы и микоплазмы обычно не вызывают выраженных симптомов.
Могут возникать признаки уретрита, проявляющиеся прозрачными выделениями и зудом.
Инфекция опасна для беременных женщин, так как повышает риск невынашивания беременности.