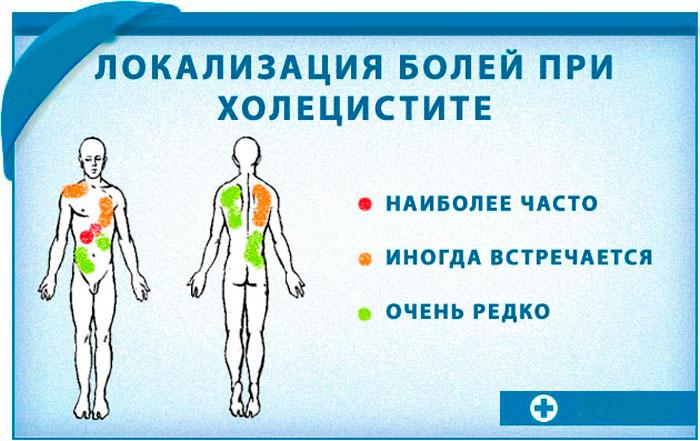
Хронический остеомиелит
Содержание:
- Поражение челюсти
- Инфекция ноги
- Классификация заболевания
- Хирургическое лечение
- Инфецирование после удаления зуба
- Одонтогенный остеомиелит
- С какими заболеваниями может быть связано
- Лечение остеомиелита
- Инфицирование ног
- Остеомиелит верхней челюсти
- Лечение остеомиелита
- Общие сведения
- Хронический остеомиелит
- Место локализации воспаления
- Терапия при гематогенной форме остеомиелита
- Как и чем лечить разные виды остеомиелита
- Описание патологии
- Классификация остеомиелита
- К каким докторам обращаться, если у Вас остеомиелит
- Повреждение челюсти
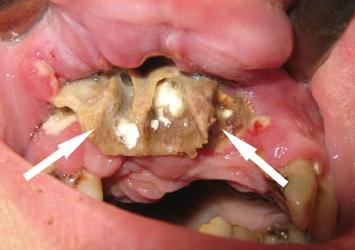
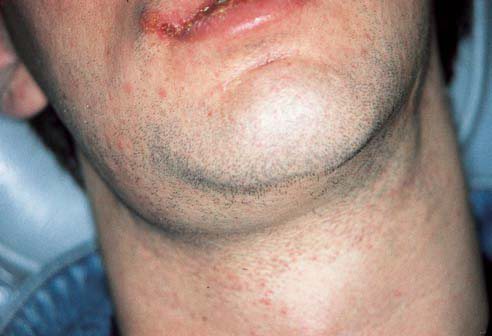
Поражение челюсти
Очаги хронической инфекции часто расположены в ротовой полости: плохо излеченные кариозные зубы, тонзиллиты, гаймориты приводят к попаданию микроорганизмов в область верхней или нижней челюсти. Так развивается остеомиелит, которому способствуют травмы лица, осложненные пункции гайморовых пазух или экстракции зуба. Клиника одонтогенного остеомиелита включает следующие симптомы:
- сильная боль в пораженной зоне;
- резкий отек слизистой рта и кожи над пострадавшей челюстью;
- повышение температуры;
- асимметрия лица;
- слабость, резкая утомляемость.
У больного нарушается функция жевания, так как зачастую сложно открыть рот. Меняется речь, присоединяются головные боли. Интоксикация нарастает, а процесс склонен к быстрому распространению при отсутствии помощи. Поэтому симптомы и лечение оценивает врач-стоматолог с целью принятия решения о ведении больного.
Поражение кости требует хирургической санации челюсти, которая выполняется путем открытого доступа через ротовую полость. Дальнейшая тактика — иммобилизация шиной с последующим рентгенологическим контролем за изменениями в костной ткани. Назначается консервативная терапия антибиотиками с расширенным спектром действия. Особенно часто используются Метронидазол в сочетании с цефалоспоринами 3-4 поколений. Дополнительно назначаются фторхинолоны или Рифампицин. Можно помочь больному и народными средствами. Для этого используется полоскание фито-антисептиками, которые входят в состав ромашки, календулы или эвкалипта. Состав можно приготовить самостоятельно, но предпочтительнее использовать в разведении готовые аптечные настойки этих растений.
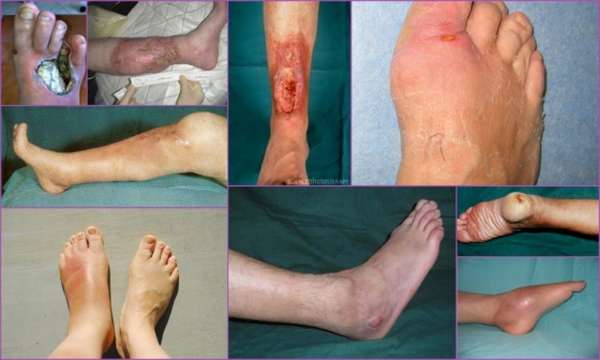
Инфекция ноги
Патология большого пальца ноги встречается редко. Провоцирует процесс подагра, травматические повреждения этой зоны. Остеомиелит протекает по типу хронического поражения с периодическими обострениями и формированием гнойного свища. Это связано с недостаточным кровоснабжением зоны, особенно у лиц старшей возрастной группы.
Так на рентгене может выглядеть инфекционное осложнение.
С целью предупреждения распространения инфекции одним из методов лечения является радикальное удаление пораженной фаланги. Такой подход обусловлен низким эффектом антибиотикотерапии даже на фоне применения препаратов, улучшающих кровоснабжение конечности. Вышележащие отделы ноги характеризуются более качественным кровотоком, поэтому лечение назначают согласно стандартному протоколу ведения больных.
Классификация заболевания
Острый гематогенный остеомиелит
Этот вид недуга ноги, пальцев, локтевой кости и других участков опорно-двигательного аппарата начинается из-за попадания бактерии в кровь. По продолжительности течения недуг подразделяют на 3 стадии:
- острый длится до 4-х недель,
- подострый занимает временной промежуток 1—3 месяца и излечивается либо перерождается в хроническую форму,
- хронический, длительностью от 3-х месяцев до 10-ти лет и более.
Классификация остеомиелита, что передается через кровь, подразделяется на несколько форм болезни, которые приведены в таблице:
| Форма | Особенности | Сроки излечения |
| Обрывная | Наиболее легкая степень недуга | 2—3 месяца |
| Активизируется иммунная защита | ||
| Характеризуется быстрым восстановлением | ||
| Затяжная (подострая стадия) | Выздоровление происходит медленно | 6—8 месяцев |
| Хроническая | Периодичность ремиссий и рецидивов | От 8-ми месяцев и больше |
| Образуются некрозные участки | ||
| Появление свищей | ||
| Развитие мышечной атрофии и нарушение обмена белков | ||
| Молниеносная | Характеризуется выбросом большого количества эндотоксина (продукт распада стафилококка) | В случае предотвращения смерти индивидуальны |
| Резкое падение артериального давления | ||
| Возможен летальный исход |
Посттравматический остеомиелит
Возникает из-за попадания патогенной микрофлоры извне через образовавшуюся рану при колото-резаных, огнестрельных, послеоперационных ранениях, а также при открытом переломе со смещением. Продолжительность и последствия заболевания зависят от вида бактерии, своевременной санации раны и оказания квалифицированной медицинской помощи.
Хронический остеомиелит
Существует несколько видов недуга, которые можно определить следующим образом:
- Антибиотический. Вызван неконтролируемым приемом антибиотиков, в результате чего патогенные микроорганизмы оказываются устойчивыми к препаратам.
- Абсцесс Броди. Имеет вялотекущую форму на фоне сильной иммунной защиты. Проявляется болезненностью при нажатии на место поражения.
- Склерозирующий. Характеризуется болью по ночам, повышением температуры до субфебрильных отметок и образованием омертвевших участков тканей.
- Альбуминозный. Возникает из-за слабости бактерии преобразовать скопившуюся костную жидкость в гной. Скопление посторонних веществ провоцирует отечность.
Хирургическое лечение
Остеомиелит является гнойным заболеванием кострой структуры, при котором формируются секвестры и абсцессы. По этой причине хирургическое вмешательство – это обязательная составляющая комплексной терапии. Дома такую болезнь вылечить невозможно, так что человек с таким состоянием должен пройти лечение в условиях гнойного хирургического отделения.
При оперативном корректировании на фоне остеомиелита:
- проводится локальная трепанация посредством выполнения фрезевых щелей и наложения системы дренирования;
- вскрывается абсцесс;
- выполняется секвестрэктомия и открытая санация области инфицирования;
- проводится удаление костной ткани и накладывается аппарат Илизарова;
- выполняют открытый остеосинтез с использованием пластины из металла;
- меняется часть кости на искусственный материал.
Какая операция будет проведена — принимает решение врач, учитывая особенности патологического процесса. При острых случаях обычно достаточно провести простую трепанацию, если же заболевание приобрело хроническое течение, может потребоваться радикальная оперативная помощь.
Инфецирование после удаления зуба
Одна из разновидностей болезни — остеомиелит челюсти. Он возникает при попадании инфекции контактным путем после экстракции зуба, сопровождается выраженным болевым синдромом с невозможностью выполнять жевательные функции. Проблема требует немедленного лечения, так как резко нарушается качество жизни пациента.
Основные принципы терапии включают:
- хирургическую санацию очага в челюсти;
- применение антибиотиков;
- иммобилизацию путем наложения шины;
- щадящий режим питания;
- дезинтоксикацию.
Последовательность лечебных мероприятий начинается с хирургической помощи, затем накладывается иммобилизация, параллельно назначаются консервативные мероприятия. После снятия шин лечение меняется: снижается доза антибактериальных препаратов, прекращается местное антисептическое воздействие, расширяется режим питания, присоединяется физиотерапевтическая помощь. В течение двух недель наступает полное выздоровление.
Одонтогенный остеомиелит
Одонтогенный остеомиелит – это инфекционный процесс воспалительно-аллергической природы, характеризующийся наличием инфекционного процесса в челюсти или в зубе.
По течению одонтогенный остеомиелит бывает острый и хронический. По распространенности различают: ограниченный, очаговый и разлитой.
Причинами воспаления также считается наличие хронических очагов инфекции.
При остром течении одонтогенного остеомиелита у больного отмечается сильная локализованная боль в челюсти, на стороне пораженного зуба. Боль может отдавать по ходу тройничного нерва (в глаз, ухо и висок). При поражении нижней челюсти пациент отмечает онемение губы, затрудненное движение нижней челюстью и болезненность при глотании. Общее состояние пациентов с одонтогенным остеомиелитом ухудшено. Отмечается вначале головная боль, слабость, повышение температуры тела до 39-40°С. Несколько позже присоединяются и местные симптомы одонтогенного остеомиелита.
Во время осмотра больного определяется отечность мягких тканей. Инфильтрат с выраженным болевым синдромом при пальпации. Слизистая переходной складки гиперемерована и отечна, на протяжении нескольких зубов утолщен альвеолярный отросток.
При рентгенологическом исследовании отмечаются характерные изменения для некоторых форм периодонтита. Типичные для остеомиелита признаки можно увидеть на рентгенограмме через несколько недель. На снимке они выглядят как нечеткости в области костной ткани с очагами некроза.
Лечение одонтогенного остеомиелита в острой фазе проводится исключительно в условиях стационара. Проводится хирургическая санация гнойного очага, дренирование и ликвидация причинного зуба. После хирургического лечения, проводится антибактериальная терапия, включающая использование антибиотиков широкого спектра действия. Совместно с антибиотикотерапией проводят десенсибилизирующую, противовоспалительную и симптоматическую терапию. Хороший эффект дает физиолечение на пятый день после начала лечения одонтогенного остеомиелита.
С какими заболеваниями может быть связано
Остеомиелит может возникать на фоне следующих заболеваний и нарушений:
- остеопороз,
- декомпрессионная болезнь,
- серповидно-клеточная анемия,
- миелопролиферативные заболевания,
- болезнь Гоше,
- системная красная волчанка,
- болезнь Крона,
- тромбозы,
- артериальная эмболия и васкулиты,
- фурункулез, карбункулез.
Также в основе остеомиелита лежит фактор травматизма. Но далеко не каждое повреждение целостности кости завершается остеомиелитом. Для развития заболевания необходимо два фактора — тяжелое инфицирование раны и повреждение кровоснабжения в поврежденном участке, чему перечисленные заболевания только способствуют.
Гематогенный остеомиелит становится пусковым механизмом возникновения таких тяжелых осложнений, как сепсис, метастатические гнойники в легких печени плевре, почках. Осложнением гематогенного остеомиелита также оказываются патологические переломы, вывихи в результате разрушения суставных концов.
Осложнения хронического посттравматическго остеомиелита:
- амилоидоз,
- деформации костей,
- тугоподвижность и анкилоз суставов,
- патологические переломы,
- малигнизация стенок свищей.
Лечение остеомиелита
Это заболевание лечится только в условиях стационара. Гематогенная форма – в хирургическом отделении, а посттравматический остеомиелит – в травматологии. Ведь таким пациентам часто требуется очищение раны от гнойного содержимого и постоянное наблюдение врача. Лечение остеомиелита должно быть комплексным. Оно проводится с помощью лекарственных препаратов и местной обработки раны. В некоторых случаях требуется секвестрэктомия – удаление некротизированных участков кости.
Задачей терапии является снятие боли, воспаления и интоксикации организма, повышение иммунитета, а также уничтожение инфекции. Лечение чаще всего длительное, не менее 20-30 дней, а иногда затягивается на 2-3 месяца. На этот период желательно иммобилизировать пораженную конечность.
Во время лечения важно обеспечить неподвижность поврежденной конечности и постоянное очищение гнойного очага
Медикаментозная терапия
При своевременном обращении к врачу иногда бывает достаточно консервативных методов лечения. Прежде всего применяются антибактериальные препараты. Так как заболевание вызывается бактериальным заражением, с ним невозможно справиться, не уничтожив инфекцию. Обычно назначаются несколько препаратов сразу, и лечение продолжается не меньше месяца.
При такой длительной антибактериальной терапии нарушается микрофлора кишечника, поэтому обязательно применять пробиотики и пребиотики. Для профилактики дисбактериоза лучше всего подходят Линекс, Бифиформ, Хилак Форте
Важно также повышать защитные силы организма. Делать это можно с помощью иммунотропной терапии или витаминно-минеральных комплексов
Дополнительно назначают препараты, улучшающие кровообращение – Трентал или Пентоксифиллин. Иногда применяются спазмолитики, которые помогают улучшить проходимость сосудов.
При посттравматическом остеомиелите очень важно местное лечение раны. Необходимо очистить рану от гноя, предотвратить размножение бактерий и ускорить заживление
Эффективны повязки с диоксидиновой мазью или с Левомеколем, промывание Хлоргексидином или перекисью водорода.
Физиотерапия
Электрофорез, фонофорез или магнитотерапия в основном назначаются в восстановительный период заболевания. Они, как и лечебная физкультура, помогают восстановить подвижность конечности, укрепить мышцы, улучшить кровоснабжение и питание пораженных тканей. Но для очищения крови от токсинов с первого дня лечения может проводиться плазмофорез или ультрафиолетовое облучение крови.
 В комплексном лечении остеомиелита можно использовать народные средства
В комплексном лечении остеомиелита можно использовать народные средства
Народные методы лечения
Дополнительно к назначенной врачом терапии можно использовать народные методы. Они помогут ускорить выздоровление и избежать осложнений. Лучше всего применять их при поражении ног, например, большой берцовой кости. Есть несколько самых эффективных рецептов:
- смазывать кожу над пораженным местом соком алоэ;
- 30 штук измельченных грецких орехов нужно залить литром водки и настоять, эту настойку использовать для компрессов;
- а настой перегородок этих орехов на воде принимают внутрь по столовой ложке 3 раза в день;
- настойку почек и цветов сирени на водке можно пить по 30-40 капель и использовать для компрессов.
Хирургическое лечение
Вскрытие и очищение очагов инфекции является обязательным условием успешного выздоровления. Выполняется иссечение свищей, потом их промывание и дренирование. При наличии омертвевших участков кожи проводится секвестрэктомия. Удаление гнойного очага обязательно для предотвращения распространения инфекции. Самая сложная операция проводится при посттравматическом или огнестрельном остеомиелите. При этом, кроме гноя, удаляются обломки костей, отмершие ткани, восстанавливается внешний вид кости.
 Часто требуется хирургическое вмешательство для удаления гноя и участков некротизированной кости
Часто требуется хирургическое вмешательство для удаления гноя и участков некротизированной кости
Диета
Питание больного очень важно для успешного излечения. Оно должно быть полноценным, легкоусваиваемым
Лучше приемы пищи разделить на мелкие порции, но есть 5-6 раз в день. В рацион обязательно нужно включить свежие овощи и фрукты, молочные продукты, нежирное мясо, яйца. Особенно важно, чтобы с пищей в организм больного поступало больше кальция, железа и белка.
Инфицирование ног
Любую кость нижней конечности может поразить инфекционный агент. Зачастую воспалительный очаг обнаруживается в области голени либо бедра. Если инфицирована голень, оценку симптоматики и назначение терапии проводит травматолог.
Консервативное лечение подразумевает использование таких антибиотиков:
- Цефтазидима;
- Цефепима;
- Левофлоксацина;
- Тобрамицина;
- в серьёзных ситуациях – Ванкомицина.
При остеомиелите ног чаще всего применяют не один антибиотик, а эффективное сочетание, выбор которого обусловлен чувствительностью определенного патогена, спровоцировавшего развитие патологии. Терапию и восстановление должен контролировать доктор до того момента, пока человек окончательно не вылечится.
Остеомиелит верхней челюсти
Верхнечелюстной остеомиелит – частый недуг, характеризующийся несколькими путями инфицирования:
- Лимфогенный путь – попадание инфекции через лимфатическую систему;
- Гематогенный путь – попадание инфекции через плазму. Возможно инфицирование во время укола, при переливании крови;
- Риногенный (контактный) путь – попадание инфекции из ротовой полости. Возможно при воспалении с охватом слизистой оболочки пазух верхней челюсти при рините, при попадании инфекции через надкостницу по железистым протокам;
- Возможность заражения новорожденного в процессе родов при наложении щипцов или через инфицированные половые органы матери. Возможно инфицирования ребенка при кормлении, если у матери имеется мастит. При несоблюдении гигиены ребенка возможно инфицирование через соски и игрушки, особенно в период прорезывания зубов.
Особую опасность несет данный недуг для грудничков. Верхнечелюстной остеомиелит у детей проявляется вторично, в виде гнойника на фоне сепсиса. Реже сепсис появляется на фоне острой респираторно-вирусной инфекции.
Лечение остеомиелита
Когда нужна операция при остеомиелите?
Показаниями к операции при остеомиелите являются:
- межмышечная флегмона;
- поднадкостничная флегмона;
- гнойный артрит;
- атипические формы;
- секвестр;
- длительно существующие свищи;
- многократные рецидивы заболевания.
Питание при остеомиелите
Практические рекомендации по питанию при остеомиелите следующие:
- Пища должна быть богата белком, кальцием и железом.
- Для наилучшего усвоения рекомендуется дробное питание небольшими порциями 5 – 6 раз в день.
- В обязательном порядке как минимум один раз в сутки человек дожжен потреблять мясо, яйца, творог, молоко, яблоки и бананы.
- Фрукты должны составлять треть рациона.
- Количество жидкости, выпиваемое в сутки, должно превышать 2,5 литра.
- При наличии сопутствующего заболевания обмена веществ диета должна составляться врачом-диетологом или с участием специалиста, лечащего данное заболевание.
Физиопроцедуры при остеомиелите
Наиболее эффективными физиопроцедурами при остеомиелите являются:
- Электрофорез со слабыми растворами антибиотиков в течение 7 – 10 дней с момента операции.
- Ультрафиолетовое облучение в солярии, стимулирующее кальциево-фосфорный обмен, проводится в течение 10 дней, начиная спустя 2 – 3 недели после операции.
- УВЧ (ультравысокочастотная терапия) с 10 – 14 дня после операции. 10 – 15 процедур ежедневно или через день.
Лечебная физкультура
Общие сведения
Остеомиелит представляет собой гнойно-некротический процесс, который возникает в костном мозге, кости и окружающих мягких тканях. Вызывается он микобактериями или патогенными бактериями. При таком заболевании расплавляются и разрушаются кости, в результате чего развиваются свищевые ходы и абсцессы. Возникает болезнь как осложнение после травм скелета или при поражении опорно-двигательного аппарата.
Патологическому процессу может подвергаться любая кость, но чаще диагностируется остеомиелит:
- кости стопы;
- голени;
- плечевой кости;
- бедренной кости;
- костей черепа;
- локтевого сустава;
- ребер;
- подвздошной кости.
В большинстве случаев заболевание развивается у детей, мужчин и пожилых людей, что объясняется особенностями иммунного статуса и частыми травмами.
Хронический остеомиелит
Если своевременно начать лечение пациентов с острым остеомиелитом, то процент восстановления пораженной зоны костной ткани будет больше ее разрушения. Очаг некроза будет полностью замещен новой костью, что можно считать наступившим периодом выздоровления. Если же улучшений не происходит, тогда острая форма остеомиелита переходит в хроническую.
Не ранее, чем на 4-ой недели острого остеомиелита наблюдается секвестрация (омертвение определенного участка кости, который окружен видоизмененной костной тканью). На втором месяце заболевания секвестры отслаиваются, а на участке разрушенной кости возникает свободная полость.
Место локализации воспаления
Развитие остеомиелита связано с особенностями кровообращения и питания костных тканей. Чаще всего нарушение венозного оттока крови и поражение сосудов случается в нижних конечностях. Потому воспалительный процесс затрагивает в основном ноги. Могут поражаться кости бедра или голени. В верхних конечностях чаще всего страдает плечо. Немного реже остеомиелит встречается в локтевой или лучевой кости, позвоночнике или челюсти. Самыми редкими местами развития инфекционно-воспалительного процесса являются кости ребер, или стопы, грудина, пальцы руки, лопатки или глазницы.
Вследствие особенностей кровообращения в костях часто инфекция локализуется под суставными хрящами, образуя эпифизарный остеомиелит. Ведь в этих местах скорость кровотока замедляется, поэтому больше возможности развития некроза. Так появляется, например, остеомиелит пяточной кости.
 При несвоевременном лечении зубов может развиться остеомиелит челюсти
При несвоевременном лечении зубов может развиться остеомиелит челюсти
Терапия при гематогенной форме остеомиелита
Передача бактерий через кровь всегда чревата формированием последствий септической природы. Одно из таких заболеваний – остеомиелит гематогенного типа, зачастую встречающийся у пациентов детского возраста либо с ослабленным иммунитетом. Главное требование для быстрого излечения человека, которому диагностирован сепсис, своевременно оказать хирургическую помощь и назначить консервативное лечение.
Главной методикой при оперативном лечении гематогенной формы остеомиелита острого течения является местная фрезевая трепанация с установкой дренирования. Правила оказания помощи заключаются в следующем: налаживают выведение гнойного содержимого, назначают эмпирическую антибиотикотерапию.
Чтобы точно определить бактерию, спровоцировавшую заболевание, на диагностику отправляют гной из ранки, а также кровь больного.
Как и чем лечить разные виды остеомиелита
Лечение ранней стадии острого остеомиелита проводится терапевтическим методом.
Лечение остеомиелита медикаментозно
Цель терапии – уничтожение инфекционного агента.
- Антибиотики – Цефазолин, Ко-тримоксазол, Линезолид и другие. Препараты назначают индивидуально, основываясь на результатах бактериологических посевов. При лечении гематогенной формы болезни нередко сочетают несколько средств. Продолжительность антибактериальной терапии от 20-30 дней, при гематогенной форме – 1,5 месяца и больше.
- Иммуномодуляторы – Амиксин, Тималин и другие. Курс лечения определяется индивидуально, продолжительность терапии от 10 дней до нескольких месяцев. Иммуномодуляторы необходимы для поддержки и укрепления иммунной системы, повышения сопротивляемости организма к инфекции.
- Диуретики – Лазикс или Фуросемид. Быстро устраняют отеки. Часто назначаются при лечении остеомиелита после удаления зуба. Схема лечения определяется врачом, учитывается состояние пациента.
- Кристаллоиды – Трисоль, физиологический раствор, Нормосоль и другие. Вводятся внутривенно 5 дней для устранения симптомов и нормализации состояния.
Лечение хронического остеомиелита
Терапия при хроническом остеомиелите проводится в периоды обострения. Схема лечения не отличается от использующейся при острой форме болезни. В периоды ремиссии проходят поддерживающую терапию иммуномодуляторами.
Хронический остеомиелит лечат и в домашних условиях, но с разрешения специалиста. Незначительное ухудшение состояния – повод для госпитализации. Часто при болезни деформируется кость, происходит укорочение больной ноги, возникают свищи, долго не заживающие и периодически наполняющиеся гнойным экссудатом. В таких случаях поднимают вопрос о проведении операции.
Хирургическое лечение остеомиелита
Оперативное вмешательство назначается при:
- межмышечной и надкостничной флегмоне;
- гнойном артрите;
- атипической форме патологии;
- обширных свищах, не поддающихся терапевтическому лечению;
- частых и тяжелых рецидивах.
Операции по удалению гнойного очага почти всегда проворят в стоматологии. Процедуру выполняют под местной анестезией. Врач делает разрез десны и ниже расположенных тканей, очищает пораженный участок кости. Остеомиелит после удаления зуба лечит врач челюстно-лицевой хирургии, при необходимости привлекается пластический хирург.
Операции проводятся двумя методами.
- Разрез тканей в месте очага для удаления гноя из мышечных волокон, надкостницы, сухожилий. Врач разрезает мягкие ткани, не вскрывая кость.
- Остеоперфорация. В кости делают отверстие, через которое проводят санацию полости. В конце закрепляют дренажное устройство, обеспечивающее отток экссудата из очага. Операция чаще применяется при остром остеомиелите, когда необходимо срочно удалить очаг.
Для лечения хронического остеомиелита выполняют компрессионно-дистракционный остеосинтез по Илизарову: пораженный участок кости удаляют, ее концы соединяют, ось конечности фиксируют кольцами и спицами. Когда кость начинает срастаться, с помощью вертикальных стержней кольца постепенно раздвигают, вытягивая конечность.
Особенности лечения остеомиелита у детей
Хирурги предпочитают проводить щадящие операции, позволяющие сохранить функциональность костного аппарата. Специалисты выбирают пункционный метод, подходящий для лечения малышей до 6 лет.
Проведение операции у детей заключается в «прокалывании» кости специальной иглой, отсасывании гноя и промывании очага антибактериальными препаратами.
При терапевтическом лечении остеомиелита на конечности накладывается фиксирующий гипс, снимается нагрузка. Так удается предотвратить распространение инфекции и ее проникновение в мягкие ткани.
Описание патологии
Что такое остеомиелит – это инфекция костного мозга, поражающая все элементы костей. Название болезни происходит от трех греческих слов: osteo – кость, myelo – мозг и itis – воспаление. Код остеомиелита по МКБ 10 (Международной классификации болезней 10 пересмотра) – М86.
Патогенез остеомиелита: после попадания возбудителя в костный канал развивается воспалительный процесс. Он сопровождается выделением гноя и некрозом тканей (вследствие скопления лейкоцитов, выделяющих литий, разлагающий кость).
Гной и некротизированные ткани кости с поврежденного участка переносятся вместе с кровью и лимфой, провоцируя дальнейшее распространение инфекции. В результате чего развивается интоксикация всех внутренних органов, проявляющаяся повышением температуры и сильной болью.
Чаще всего диагностируется:
- Остеомиелит голени,
- Остеомиелит стопы,
- Остеомиелит пяточной кости,
- Остеомиелит позвоночного столба,
- Остеомиелит большого пальца ноги.
У взрослых в 16% случаев открытые переломы перерастают в посттравматический остеомиелит. Представители сильного пола в большей степени подвержены патологии, нежели женщины. Чаще всего диагностируют остеомиелит у детей и пожилых пациентов. Дети и подростки страдают от гематогенного остеомиелита, а пожилые пациенты – от спицевого или послеоперационного остеомиелита тазобедренного сустава.
Классификация остеомиелита
Международная классификация десятого пересмотра, одобренная ВОЗ, выделяет следующие формы остеомиелита:
- Течение болезни до 2-х недель;
- Отсутствие непосредственной травмы кости;
- Предположительное распространение инфекции через кровь.
- Симптомы остеомиелита сохраняются дольше месяца;
- Поражается только одна кость;
- Если есть свищевой канал, диагноз дополняется фразой «с дренированным синусом».
- Симптомы остеомиелита сохраняются дольше месяца;
- Поражается больше одной кости (часто остеомиелит развивается в одинаковых костях).
Как правило, если в прошлом больной не переносил остеомиелит, трудно определить форму при первичном обследовании. Часто, диагноз приходится изменять в истории болезни (например, подострый или острый остеомиелит на хронический). Нередко такими терминами называют стадии одного процесса.
Помимо европейских классификаций, в России используются дополнительные критерии для уточнения диагноза:
Тип бактерий, которые привели к развитию болезни:
- Гнойные (протеи, синегнойная палочка, стрепто- стафилококки);
- Анаэробные (Клостридиальныя/неклостридиальная);
- Специфические (Туберкулезная/Бруцеллезная палочка и так далее).
Классификация Черни-Маддера (тип поражения кости):
- Медуллярный (I) – поражение преимущественно костного мозга;
- Поверхностный (II) – ведущим признаком этого типа является выраженное разрушение поверхностного (компактного вещества) слоя кости;
- Очаговый (III) – равномерное поражение всех слоев кости, с одной стороны (только части поперечника). Опорная функция сохранена;
- Диффузный (IV) – поражение всего поперечника кости, с потерей ее стабильности.
Последняя классификация определяет локализацию поражения. Это может быть одна/несколько костей. Чаще всего (в 72%) поражаются длинные трубчатые кости конечностей (большеберцовая, плечевая и так далее). Симптомы болезни во многом определяются именно этим моментом.
К каким докторам обращаться, если у Вас остеомиелит
- Травматолог
- Хирург
После начала лечения острые общие симптомы и симптомы интоксикации значительно уменьшаются и на первый план выступают местные симптомы, то есть боль в конечности, отек в месте поражения кости. Больной щадит конечность, предохраняет от движений и фиксирует ее в полусогнутом положении, при котором расслабляются мышцы-антагонисты и уменьшается острота боли. В области отека повышенная температура кожи и даже поверхностная пальпация вызывает обострение боли.
Постоянная боль приводит к нарушению сна.
Интенсивность боли в суставе нарастает с накоплением в суставной полости воспалительной жидкости (синовита). Во время пункции сустава получают гнойную синовиальную жидкость.
Рентгенологический контроль позволяет подтвердить клинический диагноз и выявить характер остеомиелитического очага. Но следует помнить, что в случае острого начала рентгенологические проявления в пораженной кости можно обнаружить не ранее чем через 2-3 недели от начала заболевания, а выраженность их зависит от тяжести воспалительного процесса и площади поражения кости.
В начале заболевания на рентгенограммах отмечается потеря костью губчатой и кортикальной структур с последующим формированием очага остеопороза с деструкцией, над которым возникает утолщение надкостницы.
Кроме параклинических методов диагностики значительное место отводится пункции кости, которая имеет не только диагностическое, но и лечебное значение, ведь перфорация кости приводит к снижению внутрикостного давления и уменьшению боли. При травматическом остеомиелите рентгенологическое исследование следует проводить в динамике заболевания, поскольку вначале деструктивные изменения в костной структуре не оказываются, а в дальнейшем они возникают.
На рентгенограмме — остеопороз, нарастающий некроз концов отломков, периостальные наслоения выше места перелома.
Повреждение челюсти
Зоны хронического инфицирования нередко локализуются во рту. Такое явление обычно наблюдается на фоне не до конца вылеченных зубов с кариесом, тонзиллита, гайморита. Это происходит, когда бактерии проникают в верхний или нижних челюстной ряд. Так происходит формирование остеомиелита. Его развитию благоприятствует травма лица, осложнения после проведенной пункции околоносовых полостей либо удаление зубов.
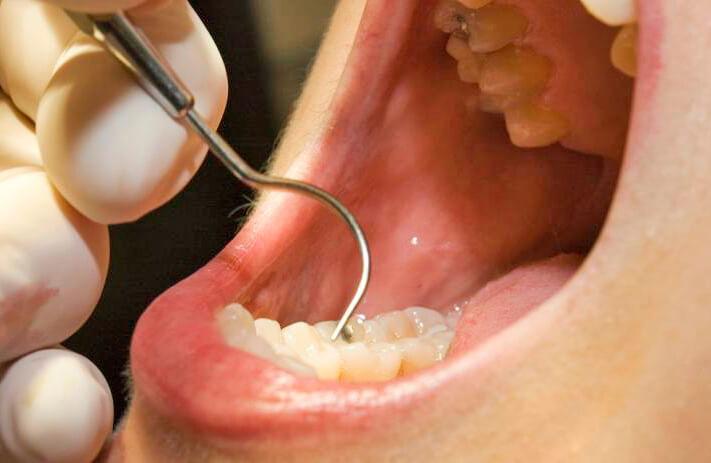
При челюстном остеомиелите пациент предъявляет жалобы на наличие:
- сильной боли в области поражения;
- резкой отёчности слизистых во рту и кожных покровов в области поврежденной челюсти;
- повышенной температуры;
- асимметричности лица;
- слабости, повышенной утомляемости.
У пациента наблюдается нарушение жевательной функции, поскольку чаще всего трудно открывать рот. Происходят изменения речевой функции с присоединением головных болей, нарастание интоксикации. Если помощь своевременно не оказана, инфекция быстро распространяется. По этой причине дантист проводит оценку клинической картины и назначенной терапии, чтобы решить, как в дальнейшем улучшить состояние пациента.
Повреждение костной структуры нуждается в хирургической помощи, которую проводят открытым способом через рот. Затем проводят иммобилизацию с помощью шины и рентгенологический контроль перемен, происходящих в кости. Назначают антибиотикотерапию препаратами расширенного спектра воздействия.
Чаще всего пользуются Метронидозолом с добавлением цефалоспоринов 3-4 поколения. В виде дополнительной терапии прописывают лечение фторхинолонами либо Рифампицином.
Как дополнительная помощь рекомендованы средства нетрадиционной медицины. Пациенту нужно полоскать рот растворами с антисептическим эффектом, содержащими ромашку, календулу либо эвкалипт. Средство можно изготовить собственноручно, но лучше отдать предпочтение готовым аптечным настойкам на основе данных трав.