Менингит: негативные последствия и методы их минимизации
Содержание:
Клинические проявления и виды менингита
Характер течения заболевания и клинические проявления во многом зависят от возбудителя, вызвавшего заболевание. Поэтому отдельно выделяют следующие виды менингита:
- менингококковый вид – самый быстроразвивающийся тяжело протекающий вид;
- пневмококкоый вид менингита;
- гемофильный вид;
- стафилококковый вид;
- паротитный вид;
- туберкулезный вид;
- энтеровирусные виды менингита;
- другие виды менингита.
Несмотря на разные виды возбудителей, у всех видов менингита имеются общие клинические признаки. Для них характерны менингеальный синдром, воспалительные изменения в спинномозговой жидкости и общие симптомы инфекции.
Начальные признаки менингита у взрослых проявляются таким образом:
- резко поднимается температура тела
- больные жалуются на сильную головную боль по всей голове
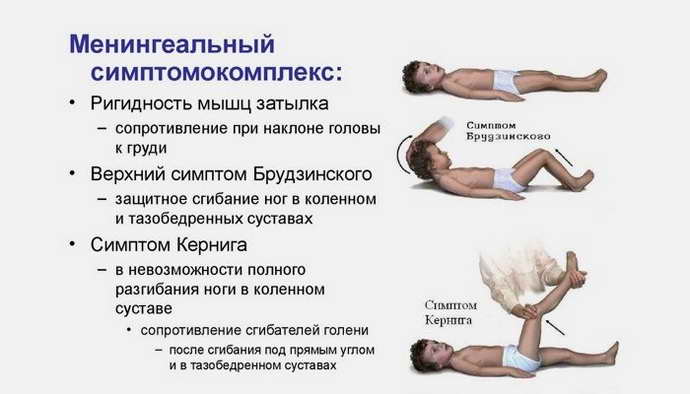
- наблюдается ригидность мышц затылка (боли при наклонах головы, невозможно наклонить голову вперед);
- тошнота, чаще всего бывает рвота, которая не приносит облегчения;
- потеря аппетита;
- может быть диарея;
- в некоторых случаях появляется розовая или красноватая сыпь, при надавливании на высыпания наблюдается их исчезновение, но через несколько часов они проявляются в виде маленьких синяков;
- пациенты испытывают слабость;
- иногда возникают галлюцинации, возбужденное состояние или напротив – вялость.

Инфекционный процесс развивается очень быстро, и клиническая картина ухудшается. Только хронический менингит развивается постепенно, характеризуется размытым началом. Общие основные клинические симптомы менингита у взрослых характеризуются следующим образом.
Головная боль при менингите – основной клинический синдром. Она имеет нарастающий характер и локализуется по всей голове. Голова болит настолько сильно, что даже взрослый человек ее не может вытерпеть. Головная боль при менингите имеет свои отличительные черты от головных болей другой этиологии.
Боли постоянные, возникает чувство распирания внутри черепной коробки. Они усиливаются при наклонах головы в стороны. Яркий свет и громкие звуки вызывают усиление болей. Это происходит вследствие раздражения мозговых оболочек, действия токсических веществ, возрастания внутричерепного давления.

Проявляются такие симптомы как: лихорадка, повышение температуры тела до 40С°, озноб, мышечные боли, светобоязнь, боязнь звуков, боязнь тактильных прикосновений. Все это вызывает усиление мышечных и головных болей, спутанность сознания, бред, вялость, может наступить кома.

Из-за сильного воспалительного процесса наблюдается увеличение лимфатических узлов, при пальпации они болезненные. Может наблюдаться косоглазие при вовлечении в воспалительный процесс глазных нервов. Пальпация междубровного участка под глазами дает болезненные ощущения. Этот участок – место выхода тройничного нерва.
Положительные симптомы Брудзинского. Приведение головы к грудной клетке вызывает непроизвольное, рефлекторное сгибание нижних конечностей в коленях и тазобедренных суставах. Надавливание на лонное сочленение (лобковый симфиз) так же вызывает рефлекторное сгибание нижних конечностей в коленях и тазобедренных суставах.
Положительный симптом Кернига. При сгибании одной нижней конечности происходит рефлекторное сгибание второй нижней конечности из-за сильного напряжения мышц конечностей.
Положительная реакция при проверке симптома Пулатова. Постукивание по волосистой части головы вызывает болезненные ощущения.
Положительная реакция при проверке симптома Менделя. Болезненные ощущения при надавливании на область наружного слухового прохода.
В случаях, когда патологический процесс располагается у основания головного мозга, могут повредиться черепно-мозговые нервы. Рассмотрим, как проявляется менингит в таких случаях. Дополнительно к основным симптомам присоединяются жалобы:
- больные наблюдают, что у них резко ухудшилось зрение;
- вместе с этим может снизиться и слух;
- наблюдается нистагм – колебательные движения глазных яблок, колебания происходят непроизвольно;
- наблюдается опущение век – птоз;
- косоглазие;
- больные могут предъявлять жалобы на то, что у них двоится в глазах.
Далее воспалительный процесс может настигнуть само вещество головного мозга. Тогда у больных появляются парезы и параличи мимических мышц, путается сознание. Больные находятся в состоянии возбуждения, появляются галлюцинации.
Профилактика
Зная, как можно заболеть менингитом, можно позаботиться о профилактике заболевания, что позволит избежать опасных последствий в виде осложнений и длительного лечения антибиотиками. К примеру, поскольку зачастую вирусный менингит передается воздушно-капельным путем и вследствие несоблюдения правил гигиены, то профилактические мероприятия заключаются в:
- исключении контактов с больными гриппом, ОРВИ, паротитом;
- тщательной обработке продуктов питания;
- очищении воды.
Другие универсальные профилактические меры, которые эффективны от вирусных, бактериальных, гнойных, туберкулезных, серозных менингитов:
Если вы контактировали с больным либо кто-то в близком окружении заболел инфекцией, следует незамедлительно госпитализировать человека и минимизировать общение с ним
Кроме того, важно в этот период особенно тщательно соблюдать правила личной гигиены.
Если в месте вашего жительства началась вспышка болезни, рекомендуется как можно реже посещать общественные места, а после возвращения домой тщательно мыть руки с мылом.
Если патология поражает людей в казарме или общежитии, то при покидании своей комнаты нужно надевать на лицо медицинскую маску.
Обязательной профилактической мерой является своевременное лечение зубных болезней, патологий ЛОР-органов.
В жилых, офисных помещениях нужно регулярно уничтожать грызунов и насекомых, которые могут быть переносчиками инфекции.
При подозрениях, что у вас был контакт с больным менингитом бактериального типа, следует обратиться к врачу, который может подобрать антибактериальные препараты для профилактики заболевания.
Во время путешествия по экзотическим странам, где часто встречаются грибковые инфекции, врачи могут посоветовать принимать противогрибковые средства в целях профилактики. Переносчиками болезни в данных случаях могут выступать насекомые и животные, поэтому лучше избегать контакта с ними.
Профилактической мерой, кроме того, будет иммунотерапия
Врач может назначить закапывание Интерферона в течение недели. Поддержать собственную иммунную систему стоит регулярными занятиями спортом, придерживаясь сбалансированного питания.
Лечение менингита
При менингите лечение у детей и взрослых должно иметь комплексный характер и проводиться в стационаре. Для уточнения диагноза, а также выявления возбудителя менингита, выполняется спинномозговая пункция.
Лечебные мероприятия при менингококковой инфекции включают этиотропную, патогенетическую и симптоматическую терапию.
- В основе лечения менингита лежит антибактериальная терапия. Препарат назначается с учетом выявленного возбудителя заболевания, вводится внутривенно. Использование лекарств будет осуществляться не менее недели после того, как у человека нормализуется температура. Для уничтожения менингококка чаще всего используются антибиотики группы пенициллинов или их полусинтетических аналогов (амоксициллин).
- Противовоспалительные и антигистаминные препараты назначаются для облегчения симптоматики заболевания, снижения риска развития осложнений, в том числе аллергической реакции на какой-либо антибиотик
- В случае развития отека головного мозга проводится дегидратация с помощью диуретиков (мочегонные средства). При применении диуретиков следует учитывать, что они способствуют вымыванию кальция из организма.
В зависимости от клинической формыменингита, тяжести течения менингококковой инфекции, комбинация препаратов и терапевтические подходы различные. После завершения лечения в стационаре необходимо продолжение лечения в амбулаторных условиях. В случае правильного и своевременного лечения вероятность наступления летального исхода составляет не более 2%.
Диагностика
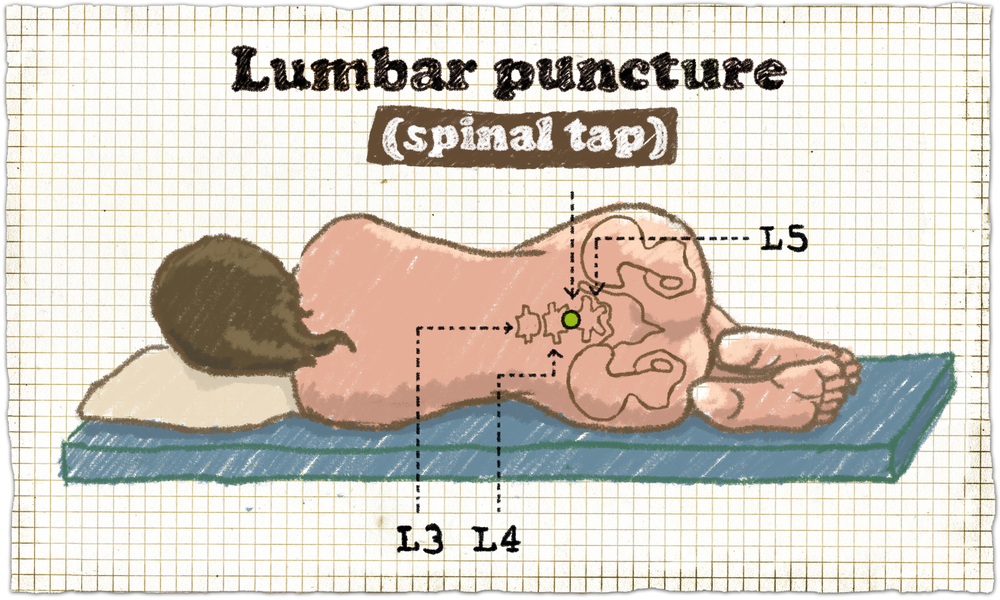
Диагностическая люмбальная пункция – достоверный метод диагностики менингита. Она позволяет решить вопрос, есть ли инфекционный процесс в спинномозговой жидкости, а, значит, и в мягкой мозговой оболочке. Пункция проводится только в условиях стационара.
Больного укладывают на бок с поджатыми к животу ногами и максимально согнутой головой. Пункцию проводят между остистыми отростками 3-го и 4-го поясничных позвонков. После обработки дезинфекционным раствором и местной анестезии специальной пункционной иглой осуществляют прокол в глубину в определенном направлении. В момент попадания в субарахноидальное пространство прекращается ощущение сопротивления движению иглы, она как бы «проваливается». После этого из иглы извлекают внутреннюю часть (мандрен). Появляется спинномозговая жидкость, вытекающая по каплям. Ликвор собирают в стерильную пробирку и отправляют в лабораторию. Врач-лаборант определяет количественные и качественные показатели ликвора. Их сопоставляют с нормальными величинами и делают вывод о природе патологического процесса.
В норме ликвор стерилен, прозрачный и бесцветный, содержит в 1 мкл до 5 клеток крови (все лимфоциты и не более одного нейтрофила), содержание белка составляет 0,2-0,33 г/л, а сахара – половину от содержания в крови.
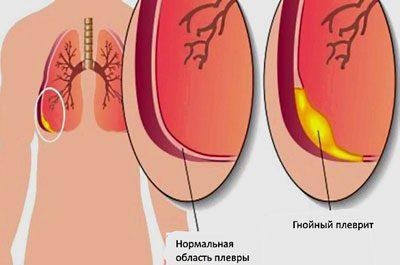
Изменения ликвора при менингитах заключаются в помутнении ликвора, появлении окрашивания, увеличении содержания клеток крови (нейтрофилов и лимфоцитов), повышении содержания белка, изменении концентрации глюкозы. При гнойных и серозных менингитах эти изменения существенно отличаются, что используется при диагностике.
При серозном менингите количество клеток увеличивается в десятки-сотни раз, белок повышается незначительно. Среди клеточных элементов преобладают лимфоциты. Спинномозговая жидкость обычно остается прозрачной или опалесцирует (имеет оттенок перламутра при рассматривании на просвет).
При гнойном менингите количество клеток увеличивается в сотни, в тысячи раз, значительно повышается белок. Среди клеточных элементов преобладают нейтрофилы. Сам ликвор мутный, становится желто-зеленым, густым. Для гнойного менингита характерно резкое снижение уровня глюкозы. Кроме того, содержание сахара резко снижается при туберкулезном и грибковом менингите.
Подобное исследование ликвора относится к простым лабораторным методам, проведение которых возможно в любой больнице.
Кроме того, с целью поиска инфекционного агента, вызвавшего менингит, ликвор «сеют» на питательную среду. Выросшие колонны микроорганизмов идентифицируют, определяют их чувствительность к антибиотикам, что позволяет более точно подбирать лечение. Однако для роста микроорганизмов необходимо время, обычно около недели. Иногда у больного нет возможности так долго ждать результат. В таких случаях с целью быстрого определения возбудителя менингита возможно проведение иммунологических экспресс-методов: метода встречного иммунофореза и метода флюоресцирующих антител, метода ПЦР (полимеразная цепная реакция). Эти исследования позволяют в течение нескольких часов идентифицировать возбудителя, и, соответственно, правильно подобрать лечение.
Менингит – опасное и непредсказуемое заболевание, требующее обязательной госпитализации и постоянного наблюдения медицинского персонала. При малейшем подозрении на менингит необходимо экстренное обращение за медицинской помощью в кратчайшие сроки, и тогда болезнь отступит и не оставит после себя осложнений.
Уральский государственный медицинский университет, учебный фильм на тему «Менингококковый менингит»:
Классификация
Воспаление мозга протекает в молниеносной, острой, подострой и хронической форме. Молниеносное течение прогрессирует за несколько часов, часто приводя к летальному исходу. Острая и подострая формы характеризуются стандартным для болезни течением. Хронический вариант сопровождается вялым развитием, чередующимся с периодами обострения.
Менингоэнцефалиты дифференцируют и по качеству спинальной жидкости: серозная, геморрагическая, гнойная. Состав и оттенок ликвора указывает на характер воспалительного процесса.
Если делать прививку живой вакциной в момент ослабления иммунных сил, возбудитель может проникнуть через энцефалический барьер, в результате чего возникнет энцефалитный менингит.
Проявления болезни варьируются в зависимости от вида менингоэнцефалита. Различают бруцеллёзный, гриппозный геморрагический, ветряночный, амёбный, герпетический, вирусный и гнойный тип. Грибковый менингоэнцефалит диагностируется реже.
Гриппозный геморрагический
Развивается как осложнение после перенесённого гриппа. Тяжело протекает.
Симптоматика выражается в резком повышении температуры, эпилептических припадках, ознобе, спутанности сознания. Эта форма сложно лечится, обычно вызывает серьёзные осложнения.
Герпетический
Форма может проявляться как отдельное заболевание либо протекать наряду с инфекцией вирусного характера. Опасность этого вида заключается в отсутствии клинических проявлений на начальном этапе развития. Наблюдаются яркие симптомы интоксикации, мозг отекает, сопровождаясь гибелью нейронов.
Этот вид часто диагностируется у младенцев. Инфицирование происходит во внутриутробном периоде либо в процессе родоразрешения. Болезнь способна проявиться даже у людей, имеющих антитела к вирусным штаммам.
Вирусный
Возникает вследствие укуса инфицированного клеща либо после употребления молока заражённых коз и коров. Частота диагностирования возрастает весной и летом, когда насекомые наиболее активны.
Изначально признаки проявляются в повышении температуры, интенсивной боли в голове, рвоте. Через неделю симптоматика дополняется поражением центральной нервной системы, что выражается в неврологических расстройствах.
Амёбный
Редкий вид патологии, характеризуется высокой летальностью. Инфекция в виде мельчайших амёб (простейших) проникает в верхние отделы респираторного тракта. Заражение происходит в водоёмах с пресной водой, посредством питья водопроводной воды.
Возбудитель может находиться на грибах, фруктах, в почве. Инкубационный период длится около 2 недель.
Бруцеллёзный
Повреждается мягкая оболочка головного мозга, что влияет на возникновение гранул бруцеллёзного типа. Появляются параличи, наблюдаются психоневрологические нарушения. Требуется продолжительное лечение.
Гнойный
Развитие гнойного менингоэнцефалита происходит в результате вторжения в организм стафилококков, бактерий, менингококков, гемофильной палочки. Обычно патогены проникают в организм через слизистую носоглотки.
Инфекционные агенты повреждают кору головного мозга и мозговые структуры. Риск развития патологии возрастает при иммунодефицитном состоянии, черепно-мозговых травмах, операциях на голове.

Туберкулёзный
Эта форма проявляется вследствие вторичного воспаления мозговых оболочек. Диагностируется у людей с разными видами туберкулёза, а также у детей до года. Заболевание сопровождается систематическими болями в голове, слабостью, раздражительностью, снижением аппетита и качества сна.
Ветряночный
Появляется как осложнение перенесённой ветряной оспы у маленьких детей. Протекает в тяжёлой форме. Выражается в развитии судорожных припадков, боли в голове, лихорадки, головокружения.
Что такое менингит?
Менингит – инфекционное воспалительное заболевание оболочек спинного и/или головного мозга.
Основными симптомами менингита являются – головная боль, высокая температура тела, нарушения сознания, повышенная свето- и звукочувствительность, онемение шеи.
Основными причинами развития менингита являются вирусы, бактерии и грибки. Часто, данная болезнь становится осложнением других инфекционных заболеваний, и нередко заканчивается летальным исходом, особенно, если ее причиной являются бактерии и грибки.
Основой лечения менингита является антибактериальная, противовирусная или противогрибковая терапия, в зависимости от возбудителя болезни, и только в условиях стационара.
Менингит у детей и мужчин встречается наиболее часто, особенно численность заболевших возрастает в осенне-зимне-весенний период, с ноября по апрель. Этому способствуют такие факторы, как колебания температур, переохлаждения организма, ограниченное количество свежих фруктов и овощей, недостаточная вентиляция в помещениях с большим количеством людей.
Ученые также заметили 10-15 летнюю цикличность этого заболевания, когда число пациентов особенно возрастает. Причем, в странах с плохими санитарными условиями проживания (Африка, Юго-Восточная Азия, Центральная и Южная Америка), количество больных менингитом обычно в 40 раз выше, чем у жителей Европы.
Как передается менингит?
Как и многие другие инфекционные заболевания, менингит может предаваться достаточно большим количеством путей, но наиболее частыми из них являются:
- воздушно-капельный путь (через кашель, чиханье);
- контактно-бытовой (несоблюдение правил личной гигиены), через поцелуи;
- орально-фекальный (употребление немытых продуктов, а также прием пищи немытыми руками);
- гематогенный (через кровь);
- лимфогенный (через лимфу);
- плацентарным путем (заражение происходит при родах);
- через попадание внутрь организма загрязненной воды (при купании в загрязненных водоемах или употребление грязной воды).
Инкубационный период менингита
Инкубационный период менингита, т.е. от момента заражения до первых признаков болезни, зависит от типа конкретного возбудителя, но в основном, он составляет от 2 до 4 дней. Однако, инкубационный период может составлять и как несколько часов, так и 18 дней.
Методы диагностики менингита
Диагностика менингита – достаточно сложный и трудоемкий процесс
Ведь важно не только установить диагноз, но и выяснить степень развития, вид менингита, его локализацию и возбудителя, который стал причиной начала воспалительного процесса в оболочках головного мозга. К методам диагностики менингита относятся:
- Анализ жалоб пациента:
- как давно появились симптомы менингита;
- не отмечались ли в недавнем прошлом укусы клещей – некоторые виды этого насекомого являются разносчиками возбудителя менингита;
- не было ли пребывания пациента в странах, в которых имеются комары-разносчики менингококковой инфекции (например, страны Средней Азии).
- Осмотр больного по неврологическому состоянию:
пребывает ли пациент в сознании и на каком уровне оно находится – реагирует ли на обращенную к нему речь, а если нет реакции на оклик, то проверяют реакцию на болевое раздражение;
имеются ли признаки раздражения мозговых оболочек – к ним относятся напряжение затылочных мышц и головная боль с чувством распирания и светобоязнь;
присутствуют ли очаговые неврологические симптомы – речь идет о симптомах поражения конкретных участков головного мозга: припадки судорожного характера с прикусыванием языка, слабость в конечностях, речь нарушена, есть ассиметрия лица
Обратите внимание: подобные признаки свидетельствуют о распространении воспалительного процесса с мозговых оболочек непосредственно на головной мозг (энцефалит).
- Лабораторное исследование крови больного – анализ выявляет признаки воспалительного очага в организме: например, обязательно будет увеличена скорость оседания эритроцитов.
- Люмбальная пункция. Процедура проводится только специалистом и с использованием специальной длинной иглы – ею делается прокол через кожу спины на поясничном уровне (субарахноидальное пространство) и забирается для анализа немного ликвора (максимум 2 мл). В его составе может находиться гной или белок, что является признаком воспалительного процесса в мозговых оболочках.
- Компьютерная томография или магнитно-резонансная томография головы – врач может послойно изучить мозговые оболочки и выявить признаки их воспаления, к которым относятся расширение желудочков мозга и сужение субарахноидальных щелей.
- Полимеразная цепная реакция. Это анализ, в ходе которого исследуется ликвор или кровь, что дает возможность специалистам определить возбудителя болезни и подобрать действительно эффективное лечение.
Пути проникновения инфекции в организм
- Инфекционные агенты могут проникнуть в мозговые оболочки различными путями, но чаще всего первичный очаг воспаления, и как следствие входные ворота для инфекции, локализируется в носоглотке. Далее инфекция вместе с кровотоком перемещается в оболочки мозга. Как правило, распространение инфекции по организму посредством кровотока характерно при наличии хронических очагов инфекции (синусит, отит, холецистит, фурункулез, пневмония и пр.).
- Также существует контактный путь внедрения инфекционного возбудителя в мозговые оболочки. Такой вариант развития менингита может произойти при нарушении целостности костей черепа и проникновении гноя в полость черепа в результате остеомиелита на фоне гнойных синуситов, воспаления глазного яблока и орбиты, а также при врожденных пороках развития ЦНС, после люмбальных пункций, при дефектах мягких тканей головы и при кожных свищах.
- В редких случаях инфекция может распространиться на мозговые оболочки через лимфатические сосуды полости носа.
Данным заболеванием могут страдать пациенты любого возраста, но чаще всего менингит развивается у детей, причиной этого является несовершенство гематоэнцефалического барьера (функция организма, задача которой защита нервной системы человека от чужеродных веществ) и недостаточное развитие иммунитета.
Немаловажную роль в развитии менингита играют предрасполагающие факторы, к числу которых относятся: инфекционные заболевания, черепно-мозговые травмы, внутриутробные патологии плода, вакцинация и пр.
При проникновении патогенных микроорганизмов в центральную нервную систему происходит поражение мягких оболочек головного и спинного мозга. В большинстве случаев патологический процесс распространяется на мягкую и паутинную оболочки, но также возможно поражение твердой мозговой оболочки, корешков черепно-мозговых и спинномозговых нервов и верхних отделов головного мозга.
Воздействие воспалительного процесса на мозговые оболочки может спровоцировать множество осложнений со стороны большинства органов и систем, в частности надпочечниковую, почечную, дыхательную и сердечную недостаточность, а в некоторых случаях приводит к летальному исходу.
Виды менингита
Существуют разные классификации заболевания, одну из них, в зависимости от того, какая мозговая оболочка поражена воспалительным процессом, мы уже рассмотрели. Также выделяют следующие виды менингита:
Воспаление может быть серозным (чаще всего связано с вирусными инфекциями) или гнойным (бактериальные инфекции).
В зависимости от причины заболевания:
- Бактериальные. Чаще всего бывают вызваны бактериями-менингококками. Но причиной могут стать и другие бактерии, например, встречается сифилитический менингит.
- Вирусные. Менингит может вызвать вирус краснухи, эпидемического паротита (свинки), ветряной оспы и др.
- Грибковые. У людей со сниженным иммунитетом вызывают инфекцию грибки рода кандида (в данном случае это одна из форм кандидоза).
- Протозойные. В качестве причины могут выступать некоторые паразиты, например, токсоплазмы.
- Смешанные. Например, если к вирусной инфекции присоединяется бактериальная.
Болезнь может развиваться с разной скоростью. В зависимости от этого критерия, выделяют молниеносное, острое, подострое, хроническое течение. Патология способна протекать в легкой, среднетяжелой и тяжелой форме.
Осложнения менингита
Бактериальный менингит оказывает крайне тяжелое влияние на тело и нервную систему человека. Считается, что у четверти людей с менингококковой инфекцией (сочетание менингита и заражения крови) в дальнейшем наблюдаются осложнения.
Тяжесть осложнений и их продолжительность у разных пациентов могут отличаться. Обычно, чем тяжелее инфекция, тем выше вероятность осложнений. Осложнения более распространены после бактериального менингита и редки после вирусного менингита.
Возможные осложнения включают:
- частичную или полную потерю слуха;
- проблемы с памятью и концентрацией внимания;
- проблемы с координацией и равновесием;
- затруднения в учебе, которые могут быть временными или постоянными;
- эпилепсию — состояние, сопровождающееся повторяющими судорогами;
- церебральный паралич — общий термин для ряда синдромов, которые затрагивают движение и координацию;
- проблемы с речью;
- частичную или полную потерю зрения.
Потеря слуха
Поскольку потеря слуха — наиболее распространенное осложнение менингита, людям, выздоравливающим после болезни, как правило, делают проверку, позволяющую оценить остроту слуха. Такой тест должен быть выполнен до выписки из больницы или в течение 4-х недель после выздоровления.
Дети и молодые люди должны предоставить результаты своей проверки слуха педиатру. Это должно произойти в течение 4–6 недель после выписки из больницы. Если качество слуха сильно пострадало, то вам, возможно, понадобятся кохлеарные имплантаты (маленькие приборы, вставляемые в уши для улучшения слуха).
Гангрена
Если бактерии попадают в кровяное русло, они могут выделять токсины, которые разрушают здоровую ткань. Если повреждение тканей значительно, то они отмирают, и развивается гангрена. Мертвая ткань должна быть удалена при хирургической обработке. В самых серьезных случаях может возникнуть необходимость ампутировать целую часть тела, например:
- палец руки или ноги;
- конечность.
Интенсивная терапия (реанимация)
Само по себе лечение в условиях реанимации в течение нескольких недель может также иногда вызывать осложнения. Наиболее распространенные проблемы, наблюдаемые у выписанных из реанимационного отделения пациентов, включают:
- ощущение слабости и усталости;
- ослабление голоса;
- чувство подавленности.
Прочитайте больше о восстановлении после интенсивной терапии для получения дополнительной информации о проблемах, с которыми вы можете столкнуться, и возможных методах их решения.
Психологические эффекты
Наличие менингита может стать тяжелым психологическим испытанием, особенно для маленьких детей. Поведение и эмоции многих людей после болезни могут измениться. Возможны следующие психологические эффекты:
- появление навязчивости и потребность в опеке и излишнем внимании со стороны близких (например, ребёнок может проявлять беспокойство если рядом не оказалось мамы);
- энурез (ночное недержание мочи);
- нарушение сна;
- кошмары;
- капризность;
- агрессия или раздражительность;
- чувство удрученности и подавленности;
- приступы гнева;
- развитие страха перед врачами и больницами.
Эти эффекты должны пройти со временем, по ходу выздоровления, но некоторым людям, возможно, понадобится дополнительное лечение, чтобы справиться с психологическими последствиями менингита. Обязательно обратитесь к врачу, если поведение вашего ребенка после болезни вызывает беспокойство, или если у вас есть психологические сложности.
Возбудители менингита
В зависимости от вида возбудителя менингиты бывают вирусными, бактериальными, грибковыми. Некоторые простейшие (например, амеба и токсоплазма) тоже могут вызвать менингит.
Развитие вирусного менингита может сопровождать течение широко известных инфекций – ветряной оспы, кори, краснухи, эпидемического паротита (свинки), поражение мозговых оболочек встречается при гриппе, при инфекциях, вызванных вирусами герпеса. У ослабленных больных, у стариков, у младенцев встречаются менингиты, вызванные грибками (понятно, что в этих ситуациях именно недостаточность иммунитета играет ведущую роль в возникновении болезни).
Особое значение имеют менингиты бактериальные. Любой гнойный очаг в организме – пневмония, инфицированный ожог, ангина, разнообразные абсцессы и т. п. – может стать причиной менингита, при условии, что возбудитель попадет в кровь и с током крови достигнет мозговых оболочек. Понятно, что всем известные возбудители гнойных процессов (стафилококки, стрептококки, синегнойные палочки и т. д.) и будут в этом случае возбудителем менингита. Одним из самых страшных является менингит туберкулезный – почти забытый, он сейчас встречается все чаще и чаще.
В то же время существует микроорганизм, вызывающий менингиты наиболее часто (60-70% всех бактериальных менингитов). Неудивительно, что он так и называется – менингококк. Заражение происходит воздушно-капельным путем, менингококк оседает на слизистых оболочках носоглотки и может вызвать состояние, очень сходное с обычной респираторной вирусной инфекцией: небольшой насморк, покраснение горла – менингококковый назофарингит. Я не зря употребил словосочетание «может вызвать» – дело в том, что попадание менингококка в организм довольно редко приводит к возникновению болезни, ведущая роль здесь принадлежит совершенно особым индивидуальным сдвигам в иммунитете. Легко объяснимы в этой связи два факта: первый – опасность развития менингита при контактах, например, в детских учреждениях составляет 1/1000, и второй – частое обнаружение менингококка в носоглотке у совершенно здоровых лиц (от 2 до 5% детей являются здоровыми носителями). Неспособность организма к тому, чтобы локализовать микроб в носоглотке, сопровождается проникновением менингококка через слизистую оболочку в кровь. С током крови он попадает в мозговые оболочки, глаза, уши, суставы, легкие, надпочечники и в каждом из этих органов может возникнуть очень опасный воспалительный процесс. Очевидно, что поражение мозговых оболочек сопровождается развитием менингококкового менингита.
Иногда менингококк попадает в кровь быстро и в огромных количествах. Возникает менингококковый сепсис, или менингококкемия – самая, пожалуй, страшная из всех детских инфекционных болезней. Микроб выделяет яды (токсины), под их воздействием происходит множественная закупорка мелких сосудов, нарушается свертываемость крови, на теле появляются множественные кровоизлияния. Иногда уже через несколько часов после начала болезни происходит кровоизлияние в надпочечники, резко падает артериальное давление и человек погибает.
Существует удивительная по своему драматизму закономерность в возникновении менингококкемии, которая состоит в следующем. Дело в том, что при проникновении микроба в кровь он начинает реагировать с определенными антителами, пытающимися менингококк уничтожить. Доказано, что существует перекрестная активность ряда антител, – то есть если в большом количестве имеются антитела, например, к стрептококку, пневмококку, стафилококку – то эти антитела способны оказывать тормозящее воздействие на менингококк. Вот и получается, что дети болезненные, имеющие хронические очаги инфекций, перенесшие воспаление легких и множество других болячек, менингококкемией не болеют почти никогда. Страшность менингококкемии как раз и состоит в том, что в течение 10-12 часов может погибнуть абсолютно здоровый и никогда ранее не болевший ребенок!