Возникновение кольпита у женщин его симптомы и способы лечения
Содержание:
Чем и как лечить кольпит у женщин
Как снизить действие этого заболевания на организм до того, как установят диагноз?
Только один препарат следует принимать для облегчения симптомов заболевания, крайне беспокоящих женщин, это «Флуомизин».
Средство не влияет на результаты анализов и способно за короткие сроки устранить вредные и неприятные воздействия заболевания на женский организм.
Излечение заболевания проводит и контролирует специалист.
К плохим последствиям может привести независимое лечение кольпита подозрительными средствами и методами.
Прежде чем выбрать то либо другое лекарство или метод лечения, доктор проведет конкретные диагностические действия, которые позволят найти фактор начала заболевания.
В согласовании с этим будет выработана методика исцеления.
В первую очередь применяют этиотропное исцеление, которое заключается в действии на конкретного возбудителя заболевания.
У доктора имеются бактерицидные, антимикотические. гормональные и антивирусные средства. Время от времени потребуется применение фармацевтических средств в комплексе.
Для исцеления от кольпита употребляют:
- Кетоконазол, как крем. Курс исцеления до 5 дней;
- Нистатин в виде вагинальных суппозиториев. Лечение 2 недели;
- Дифлюкан в виде таблеток. Принимается один раз;
- Флагил, срок 10 дней;
- Ампициллин, курс 7дней;
- Цефалексин, 7дней.
Местное исцеление состоит в применении разных антисептических средств назначают вагинальные свечки, к примеру, Йодоксид либо Бетадин , а еще промывания и спринцевания с растворами борной кислоты, перманганатом калия, содой. Процедуры надо исполнять не менее 14 дней.
Не считая местного исцеления, нужна терапия сопутствующих заболеваний.
Без ликвидации причины заболевания болезнь будет повторяться.
В качестве гормонозамещающих средств употребляют Овестин, Эстрокад.
В случае заболевания диабетом нужен неизменный контроль процента глюкозы в крови, следить за весом.
При воспалительном процессе у детей вызванным скарлатиной либо корью, нужна бактерицидное излечение.
Когда докторам получается уничтожать инициирующую причину, то надежда на совершенное излечение от кольпита считается вполне осуществимой.
До исцеления надо придерживаться следующего:
- Отказ от половой жизни при прохождении терапии. Доказательство уничтожения воспаления необходимо подтвердить лабораторным исследованием;
- Так как специфичное заболевание может быть и у полового партнера, есть риск повторного инфицирования после восстановления половой жизни, то ему тоже нужно пройти курс излечения;
- Гигиеническая обработка два раза в день с помощью антисептических средств;
- На время излечения надлежит блюсти диету. Отказаться от соленых и острых блюд. В меню принципиально применять кисломолочные напитки;
- Некоторые лекарства предполагают отказ от горячительных напитков, к примеру, Флагил.
Когда прохождение курса излечения будет завершено женщине нужно возобновить обычную микрофлору влагалища методом репродукции природного биоценоза в слизистой кожице.
С данной целью употребляются различные вещества, в том числе:
- Ацилак;
- Вагилак;
- Бификол;
- Бифидумабактерин;
- Лактобактерин.
Внимание особое надо уделять исцелению кольпита у беременных дам. Они оказываются более уязвимой группой пациенток, так как у них ослабляются не только природные защитные силы организма, но и идет гормональная перестройка
Они оказываются более уязвимой группой пациенток, так как у них ослабляются не только природные защитные силы организма, но и идет гормональная перестройка.
Поэтому в том числе и неспецифический кольпит в данный период угрожает осложниться инфекцией.
Стратегию исцеления в предоставленном случае имеет возможность найти только доктор.
Почаще только беременной женщине советуют пройти курс бактерицидного излечения и поддержать иммунитет физиотерапевтическими упражнениями. Из лекарств гинекологи применяют:
- Ваготил,
- Пимафуцин,
- Тержинан.
Но и их надлежит использовать с особенной осмотрительностью. Отдается предпочтение местному исцелению, которое считается более безвредным для грядущего малыша.
Причины
Причины кольпита могут быть самыми разнообразными. Причины возникновения кольпита связаны с тем, что во влагалище возникают благоприятные условия для развития болезнетворных микроорганизмов. Такие условия возникают вследствие различных факторов, среди которых можно выделить:
- ухудшения в микроциркуляции кровяной жидкости в малом тазу;
- нарушения в гормональной среде;
- дефицит витаминных и минеральных веществ;
- атаки возбудителей заболеваний на фоне ослабленной иммунной системы;
- развитие аллергических реакций;
- различные травмы поверхности наружных половых органов (например, микроповреждения во время интимной близости либо во время осмотра гинекологом);
- ухудшение кровоснабжения тканей;
- наличие массивных кровотечений, к примеру, после родов или аборта.
Перечисленные причины заболевания определяют развитие патологии. В преимущественном количестве ситуаций такой недуг не передается половому партнеру. Чаще всего его появление обусловлено ослабленностью иммунной системы либо гормональными нарушениями в женском организме. Итогом становится уменьшение полезной микрофлоры во влагалище, оно заселяется патогенной микрофлорой.
В период критических дней тоже уменьшается количество полезных микроорганизмов. Но такие колебания являются временными, после прекращения критических дней обычно это количество возвращается в норму.
Существуют также определенные факторы, которые благоприятны для возникновения патологии:
- несбалансированное питание, частые голодания либо соблюдение неправильной диеты;
- отсутствие полноценной личной гигиены;
- длительный курс лечения с помощью антибактериальных препаратов;
- чрезмерно частые подмывания, использование агрессивных средств по уходу за интимными органами, которые вымывают полезную микрофлору, делают слизистые и ткани влагалища уязвимыми к проникновению болезнетворных агентов;
- использование внутриматочной спирали либо спермицидного геля для предохранения;
- наличие других заболеваний гинекологической сферы (к примеру, развитие миомы, эндометриоза);
- дефицит витамина А, который положительно сказывается на состоянии поверхности и структуры слизистой оболочки;
- патологические процессы в органах эндокринной системы, нарушения функций щитовидной и поджелудочной железы, надпочечников;
- ослабленность иммунной системы вследствие различных причин, которые вызывают уязвимость организма к всевозможным болезнетворным организмам;
- продолжительный прием гормональных антивоспалительных препаратов;
- болезни крови и нарушения в функции системы кроветворения.
Вследствие перечисленных факторов появляется благоприятная среда для размножения патогенных микробов, вот отчего бывает воспалительный и инфекционный процесс во влагалище, нарушается бактериальный фон.
Основные принципы лечения вагинитов
Вагинит необходимо лечить комплексно при помощи препаратов для наружного применения и приема внутрь;
при специфическом вагините используются только антибактериальные препараты, эффективные в отношении соответствующих инфекций, согласно результатам лабораторных анализов; без приема антибиотиков их не вылечить;
любой курс лечения вагинита необходимо закончить до конца, так как неполное излечение приводит к развитию хронического процесса и выработке устойчивости (резистентности) инфекций к антибактериальным препаратам;
важно соблюдать все правила интимной гигиены, носить натуральное не узкое белье;
во время лечения желательно исключить половые акты, особенно не защищенные презервативом;
курс лечения необходимо получить одновременно и женщине, и ее половому партнеру, это позволит предупредить развитие повторных случаев вагинита, в том числе и хронического его течения;
во время лечения необходимо воздержаться от употребления алкоголя, полезно будет придерживаться правильного питания, с исключением жирной, жаренной, копченой, острой пищи, ограничить употребление соли и сахара;
рацион питания должен включать большое количество некислых овощей и фруктов, кисломолочных продуктов;
также рекомендуется избегать переохлаждений;
в комплексе назначают витаминные препараты, при необходимости препараты, повышающие защитные силы организма (иммуностимуляторы, иммуномодуляторы, противовирусные средства, лактобактерии для кишечника и прочее) и препараты, корректирующие гормональные нарушения.
Лекарственные препараты для наружного применения при вагинитах
микрофлору1.Вагинальные свечи или суппозитории.гинекологиименструациизуд2.Вагинальные таблетки3.Вагинальные капсулы4.Средства для спринцеваний5.Тампоныматкидисплазии6.Крем и гель в аппликаторах7.Гигиенические средства для подмыванийромашкукалендулу
Правила использования вагинальных препаратов
- Лечение вагинита должно быть назначено врачом гинекологом, а не самой женщиной по рекомендации интернета или фармацевта.
- Каждый препарат имеет свои особенности введения, показания и противопоказания, все подробно описано в инструкции.
- Перед введением медикаментов во влагалище нужно подмыться (или, если назначил доктор, провести спринцевание) и тщательно вымыть руки, чтобы дополнительно не занести инфекцию.
- Вагинальные препараты вводятся во влагалище при помощи пальцев или специального аппликатора, который может быть предоставлен производителем.
- Различные лекарства во влагалище вводятся в положении лежа на спине с приподнятыми и раздвинутыми ногами (как на гинекологическом кресле), при этом свечу или таблетку проталкивают во влагалище как можно глубже. После такой процедуры нужно полежать хотя бы 15-20 минут, а если препарат рекомендован 1 раз в сутки, то его лучше ввести перед сном.
- После применения многих вагинальных суппозиториев нельзя подмываться мылом или гелем для интимной гигиены, может возникнуть сильный зуд или снижение эффективности введенного препарата.
- При использовании вагинальных препаратов необходимо пользоваться ежедневными прокладками, так будет гигиенично и удобно, так как многие препараты после использования вытекают.
Антисептики для спринцевания
- Хлоргексидин 0,05% раствор;
- Цитеал – разводят концентрированный раствор водой 1:10;
- Перекись водорода – 10-15 мл 3% водного раствора перекиси разводят на 1 литре теплой воды;
- Фурацилин – 1 таблетка на 100,0 мл теплой воды;
- Ваготил – 10-15 мл на 1 литр воды;
- Протаргол 1% водный раствор;
- Содовый раствор -1 чайная ложка пищевой соды на 250,0 мл воды.
Антисептикииспользуют только в начале терапии на протяжении 2-4 дней, и только по назначению гинеколога.не рекомендуется использовать спринцевания более 2-3 раз в сутки.Спринцевания
- отвар ромашки;
- отвар шалфея;
- отвар календулы;
- спиртовой раствор хлорофиллипта – 10 мл разводят в 1 литре воды;
- другие противовоспалительные растительные средства.
Последствия и результаты кольпита
Неимение актуального медикаментозного лечения хоть какого вида кольпита угрожает суровыми последствиями для организма женщины.
Среди вероятных и не очень благоприятных результатов особенно опасны следующие:
- Заболевания в острой форме может видоизмениться в хроническое вялотекущее. Постоянное воспаление во влагалище тяжело поддается медикаментозному действию, и беспокоит женщину рецидивами;
- Заболевание поражает мочеполовую систему. Кольпит имеет возможность активизировать уретриты и цистит;
- Эрозия шейки матки, эндометрита, цервицита, сальпингоофорита;
- Все специальные кольпиты, когда надо было невылеченные, в результате имеют все шансы привести к бесплодию либо трудностям с зачатием и вынашиванием малыша. Часто хронические кольпиты считаются факторами внематочной беременности;
- Синехия у девочек, которая выражается в сращении половых губ меж собой;
- Возникновение кровоточащих участков на влагалищных стенах, через которые распространяются разные инфекции;
- Инфекция, которая может появиться после посещений гинеколога и операций.
Причины
В норме естественная микрофлора влагалища представлена преимущественно молочно-кислыми бактериями. Кислая реакция секрета предохраняет гениталии от проникновения и размножения посторонних микроорганизмов. Факторы, пагубно влияющие на микрофлору, снижающие местный иммунитет слизистых половых органов и сопротивляемость организма в целом, провоцируют усиленный рост условно-патогенных микроорганизмов и развитие воспаления.
К факторам, увеличивающим риск развития неспецифического вагинита, относятся:
- аллергические реакции на гигиенические и контрацептивные средства (тампоны, презервативы, свечи и т.п.);
- химические, механические или термические травмы слизистой гениталий (при проведении медицинских манипуляций: миниаборт, медаборт, введение внутриматочных спиралей, спринцевание и т.д.);
- острые и хронические заболевания внутренних органов, ведущие к снижению иммунных реакций организма (в том числе воспалительные процессы в яичниках, матке и маточных трубах);
- инфекции с половым путем передачи (трихомониаз, хламидиоз, микоплазмоз, уреаплазмоз);
- нарушения в работе эндокринной системы (ожирение, сахарный диабет, гипофункция яичников);
- чрезмерное употребление лекарственных средств, в том числе длительные курсы лечения антибиотиками;
- анатомические изменения влагалища (снижение тонуса и опущение его стенок, зияние половой щели);
- нарушения питания и атрофические процессы в слизистой оболочке влагалища при сосудистых нарушениях и в период менопаузы;
- несоблюдение правил личной гигиены.
В детском возрасте развитию кольпита способствуют: проникновение инфекции во влагалище с кровотоком (при ангине, скарлатине), аллергические реакции организма, а также попадание инородных предметов во влагалище. Обычно воспаление носит острый характер и связано с инфекционными заболеваниями организма в целом. В пожилом возрасте снижение гормонального фона приводит к изменениям в слизистой оболочке гениталий, она истончается, становится сухой, возникают микротравмы и воспаление.
Виды
Виды кольпита отличаются возбудителем, который его вызывает, а также формой. По видам разделяют острый и хронический кольпит. Симптоматика их отличается своей выраженностью и длительностью. Так в период обострения признаки патологического процесса ярко выражены – боль, неприятные выделения, зуд, жжение (такие проявления тоже отличаются по типу возбудителя). А при хроническом они менее выражены, но длятся дольше – в некоторых случаях до нескольких лет. Хроническая форма характеризуется периодами обострений и ремиссий.
Поскольку симптомы и возбудитель отличаются, это значит, что медицинские мероприятия будут направлены в первую очередь на устранение микроба, вызвавшего патологию.
Самые распространенные виды: микотический, трихомонадный, гарднереллезный, гонорейный, кандидозный, стрептококковый, стафилококковый, хламидийный.
Специфический
Кольпит специфический или первичный развивается прямо в структуре слизистых оболочек влагалища. Возникает такой вагинальный недуг, когда инфекционные агенты проникают во время половой близости, поэтому различают трихомонадный, микотический, гонорейный, дрожжевой, гарднереллезный и другие типы (в зависимости от возбудителя).
Также спровоцировать его развитие может микротравма во время осмотра гинеколога или при интимном контакте (например, если иммунитет в данный момент ослаблен, ему сложно противостоять атакам болезнетворных микроорганизмов из внешней среды). Поэтому в лечении обязательно должны присутствовать антибактериальные препараты, средства для повышения естественной резистентности организма.
Неспецифический
Неспецифический кольпит развивается на фоне проникновения воспалительного процесса из полости влагалища и матки либо при проникновении инфекционных реакций во влагалище из вульвы. При таком виде болезни стадиями являются: серозная, слизистая и гнойная. При хламидийной инфекции гнойный катар формируется практически сразу. Дрожжевой вид отличается отечностью, покраснением поверхности эпителия, на нем возникают белесые вкрапления, которые быстро перерастают в обширные пятна. Грибковый кольпит характеризуется сильным зудом и жжением, выделением творожной субстанции из полости влагалища.
Трихомонадный тип отличается обильными пенистыми выделениями, гиперемией слизистых оболочек. При обострении гонорейного вагинита появляется отечность, воспаление слизистой оболочки, особенно такие симптомы выражены в участке задней стенки, это сопровождается обильными гнойными выделениями, кровоточивостью, жжением, распиранием.
Аллергический и атрофический
Аллергический кольпит развивается вследствие негативного влияния на слизистые оболочки наружных гениталий каких-либо раздражителей. Такими аллергенами могут стать вещества, содержащиеся в составе мазей, презерватива. Под воздействием определенного аллергена происходит активизация биохимических реакций в структурах, на фоне которых возникает отечность и воспалительный процесс на слизистых оболочках.
Кольпит атрофический чаще всего развивается у женщин в преклонном возрасте, когда происходят климактерические изменения в организме. В этот период концентрация гормональных веществ резко уменьшается, итогом становится снижение уровня лактобактерий на поверхности слизистых оболочек. Но такая форма недуга может также появляться и у тех женщин, которые находятся в среднем или даже в молодом возрасте. Причины того – длительное употребление некоторых гормональных медикаментозных средств, оперативные вмешательства с целью удаления матки и яичников.
Показания и противопоказания
Показателем выздоровления для пациентки служит диагностика. Пройдем обследование и убедимся, что кольпит отступил.
Что показано во время лечения:
- Терапевтический курс проходят оба партнера. Мужчины не болеют сами, зато являются переносчиками заболеваний. Пролечиться нужно обоим.
- Используем антисептики при гигиенических процедурах.
- Включаем в рацион больше кисломолочных продуктов.
- Девочек подмываем с антисептиками после каждого акта мочеиспускания и дефекации. Следим за личной гигиеной. Белье стираем и тщательно проглаживаем.
От чего стоит отказаться:
- Исключаем отношения интимной близости. Даже презервативы являются раздражающим фактором.
- Устраняем из рациона все источники воздействия на слизистую: соленую и острую пищу.
- Исключаем спиртосодержащие напитки.
После пройденного курса необходимо применять препараты, позволяющие полностью восстановить микрофлору влагалища. В этих целях назначают дополнительные лекарственные средства: Ацилак, Бификол, Лактобактерин.
Специалисты рекомендуют пройти санаторно-курортное лечение. Терапия в санаториях предусматривает различные ванны и грязи для улучшения состояния женских органов.
Профилактика
Контролировать состояние микрофлоры – значит периодически посещать доктора. Кольпит может возвращаться в виде рецидивов.
Профилактические мероприятия:
- раз в полугодие сдаем мазок на флору;
- полностью отказываемся от вредных привычек;
- соблюдаем диету – реже употребляем соленое и острое;
- принимаем витамины осенью и зимой – укрепляем иммунитет;
- дважды в день проводим гигиенические процедуры;
- принимаем душ, используя мыло для интимной гигиены с подходящим pH;
- по возможности отказ от ежедневных прокладок.
Женщинам рекомендуется покупать белье из хлопка. Если есть шелковые и трусики-танго в гардеробе, используйте их, но только по мере необходимости
Натуральные ткани позволяют телу дышать, что немаловажно в профилактике недуга
Кандидозный кольпит
Кандидозный кольпит (также молочница) – повреждение слизистой влагалища, вызванное дрожжевым грибком из рода Candida. Особенно распространён среди женщин репродуктивного возраста. Обычно такой вид кольпита появляется из-за пониженного иммунитета, инфекционных заболеваний, долгосрочного приёма гормональных или антибактериальных лекарств, у больных диабетом или неполноценно питающихся при переизбытке углеводов. Также подтолкнуть развитие кандидоза могут сильный стресс, изменение pH влагалища и плохая экология.
Симптомы данной болезни различаются в зависимости от того, какую форму принимают патологические процессы.
Если у женщины присутствует грибок Candida, но нет симптомов и дискомфорта, то это кандиданосительство. Эта форма заболевания легко определяется при лабораторных анализах. Носительство может передаться ребёнку во время прохождения по родовым каналам матери.
Если симптомы ярко выражены, то кольпит острый кандидозный. Женщины отмечают жжение и зуд во влагалище, ухудшающееся во время полового акта, после посещения туалета и принятия тёплой ванны.
Хронический кандидозный кольпит может периодически возвращаться. Он бывает приблизительно у 2-3% женщин репродуктивного возраста. Самые типичные симптомы проявляются за неделю до менструации или после секса.
По теме: Лечение вагинальной молочницы
Неспецифический кольпит возникает из-за дисбаланса вагинальной микрофлоры. Её провоцируют случайные патогены, такие как:
- кишечная палочка,
- стафилококк,
- стрептококк,
- протей и другие.
Они обычно живут в небольшом количестве в любом здоровом организме, однако при неблагоприятных условиях патогенная микрофлора начинает активизироваться и быстро размножаться.
Ослабленная иммунная и эндокринная системы значительно облегчают микробам задачу. Выделения становятся пенистыми, водянистыми, с кровью или гноем.
Влагалище краснеет и опухает, появляются зуд и жжение, ухудшающиеся при мочеиспускании и во время полового акта.
Лечение кольпита
Нередко при первых проявлениях кольпита пациентки не спешат обратиться за адекватной помощью, а пытаются избавиться от болезни сами, приобретая в аптеке разрекламированные свечи от кольпита или следуя рекомендациям подруг. Все кольпиты имеют схожие клинические признаки, что существенно затрудняет самостоятельный верный выбор лекарства для его лечения.
Между тем, исчезнувшие после самолечения активные симптомы болезни не означают излечение, в это время инфекция продолжает развиваться, и может перейти в хроническую форму.
Чтобы ликвидировать инфекционное воспаление при кольпитах требуется уничтожить патогенную микрофлору, которая его спровоцировала, а для этого следует предварительно провести необходимые анализы. Лабораторные исследования выносят заключение о типе инфекции и указывают антибактериальное средство для ее полного уничтожения.
Терапия кольпита вне зависимости от формы и этиологии заболевания преследует две важные задачи.
Первая из них направлена на устранение возбудителей инфекции. Кольпиты любого происхождения вне зависимости от формы (острая, подострая, хроническая) болезни на первом этапе лечатся с участием антибиотиков. Исключение делается для детей с легким течением болезни в случае ее неспецифического происхождения.
Во время беременности к лечению кольпита антибиотиками следует относиться очень осторожно из-за возможных негативных последствий для плода. В первом триместре кольпиты беременных лечат антибиотиками крайне редко
Арсенал антибактериальных средств чрезвычайно велик и позволяет составить для пациентки индивидуальную программу лечения. Так как большинство кольпитов вызывают микробные ассоциации, состоящие из микроорганизмов с разными патогенными свойствами, целесообразно назначать антибиотики широкого спектра, которые позволяют воздействовать не на один микроб, а на всех возбудителей одновременно. Их применяют местно в форме вагинальных суппозиториев, мазей, гелей, кремов и растворов.
Антибактериальные свечи от кольпита имеют ряд преимуществ: метод доступен для использования в любых удобных для пациентки условиях, антибиотик вводится непосредственно в очаг воспаления, минуя пищеварительный тракт, сокращается время от момента введения лекарства до начала лечения, снижается риск осложнений.
В лечении бактериального кольпита чаще используются:
— вагинальные капсулы Полижинакс, Микожинакс;
— суппозитории Тержинан, Бетадин;
— вагинальные таблетки Мератин-комби;
При трихомониазе назначаются вагинальные свечи Метронидазол, Имидазол, Флагил и подобные.
Кандидозные кольпиты требуют применения антибиотиков с антигрибковым действием, относящихся к препаратом полиенового ряда:
— свечи Нистатин, Натамицин и подобные;
— вагинальные таблетки Клотримазол, Канестен и подобные;
— влагалищный крем Кандид, Миконазол.
Параллельно с местной антибиотикотерапией проводится противовоспалительное лечение с помощью спринцеваний влагалища с растворами Хлоргексидина, Мирамистина, марганцовки.
При кандидозном кольпите или при остром кольпите с густыми слизисто-гнойными выделениями для спринцевания используют раствор пищевой соды (готовится из расчета: 1 столовая ложка на литр теплой кипяченой воды). Он нейтрализует кислую среду во влагалище и хорошо «вымывает» гной из его полости.
Хороший противовоспалительный эффект на слизистую влагалища оказывают растворы и отвары для спринцеваний и ванночек из лечебных трав: календулы, чистотела, шалфея, ромашки, эвкалипта. Однако заменять фитотерапией классическое лечение кольпита не следует.
Симптоматическое лечение кольпита направлено на устранение болей и зуда, стимуляцию иммунитета и ликвидацию местных аллергических реакций.
Первый этап лечения завершается через десять дней. После лабораторного подтверждения отсутствия инфекции и исчезновения жалоб пациентки приступают к решению второй задачи – восстановлению физиологического микробиоценоза влагалища. С помощью препаратов, содержащих живые, способные вегетировать, бифидо и лактобактерии, влагалище «заселяется» нормальной микрофлорой. В течение десяти дней используются Бифидумбактерин, Бификол, Лактобактерин, Ацилак и им подобные.
Эффективность проведенного лечения оценивается спустя две недели. Если во влагалище не обнаружены признаки инфекции и восстановлена нормальная микрофлора, терапия признается успешной.
Причины возникновения кольпита
Кольпит — это воспалительный процесс, локализирующийся на слизистой оболочке влагалища. Наиболее распространен среди женщин репродуктивного возраста, а в силу определенных обстоятельств развивается и в пожилом возрасте. В норме микрофлора влагалища у здоровой женщины представлена в основном влагалищными палочками Додерлейна и крайне незначительным количеством условно-патогенной микрофлоры, размножение которой и подавляется действием влагалищных палочек. Они вырабатывают молочную кислоту, оказывающую губительное действие на патогенную микрофлору. Однако количество и активность палочек Додерлейна может быть угнетена с дальнейшим преобладанием патогенной инфекции и развитием на ее фоне воспаления стенок влагалища. Процесс может быть и обратным, то есть к первичному воспалению присоединяется инфекция, усугубляя его же.
Основной причиной возникновения коьлпита в преобладающем числе случаев называют инфекционную микрофлору с дальнейшим распространением воспаления, чаще всего это:
- трихомонады,
- грибы рода Candida,
- вирус генитального герпеса,
- цитомегаловирус,
- микоплазма и уреаплазма,
- стафилококки и стрептококки,
- кишечная флора, в частности проникновение во влагалище кишечной палочки,
- условно-патогенные возбудители — эшерихии, протей, гемофильная вагинальная палочка и пр.
Однако воспаление может развиваться и в ответ на механическое повреждение влагалища (далее с присоединением бактериальной), и в ответ на воздействие аллергена. Примером может быть кольпит вследствие грубого полового акта или вследствие использования аллергенных спермицидов или интимной косметики.
Факторами развития воспаления принято считать:
- инфекционную микрофлору в мочеполовой системе и кишечнике, откуда она легко может распространиться и на влагалище;
- нарушение микрофлоры влагалища (в т.ч. активизация условно-патогенных микроорганизмов), например, вследствие длительного приема антибиотиков;
- ослабление общего и местного иммунитета;
- гормональные сбои — болезни яичников, ожирение, менопауза, сахарный диабет;
- микротравмы слизистой оболочки влагалища;
- нарушение стандартных принципов интимной гигиены;
- развитие аллергии в ответ на использование интимной косметики, контрацептивов, вагинальных свечей (аллергический кольпит);
- изменения в доступе органических веществ к слизистой в любом, а чаще в пожилом возрасте (атрофический или возрастной кольпит).
Зависимо от этиологии и симптоматики кольпиты разделяют на специфические и неспецифические, острые и хронические:
- специфический кольпит — вызвана половыми инфекциями, стенки влагалища отличаются кровоточивостью при прикосновении;
- неспецифический кольпит — имеет инфекционную этиологию, ему чаще свойственна острая форма течения с характерным выделением слизи, зудом, покраснением и т.д.;
- острая форма — преимущественно единичные, но максимально беспокойные случаи кольпита, характеризуются ощутимой болью и дискомфортом, зудом и активным выделением из влагалища слизи, а порой и гноя с кровью;
- хроническая форма — часто рецидивирующий кольпит с незначительными клиническими проявлениями; зуд и нагноение могут возникать реже, но все же именно они указывают на осложняющуюся патологию;
Клиническая картина кольпита не может оставаться незамеченной как больной, так и ее доктором. Характерными симптомами оказываются:
- слизисто-гнойные, а порой и с примесями крови выделения;
- зуд и покраснение наружных половых органов;
- гиперемия слизистой оболочки влагалища;
- боль или дискомфорт при мочеиспускании и половом акте;
- периодическая боль внизу живота;
- общее ухудшение самочувствие и снижение работоспособности, слабостью
В ходе очного осмотра видит повреждения, отечность и гиперемию эпителия во влагалище, а более детальная диагностика позволяет подтвердить или опровергнуть подозрения на кольпит.
Кольпит: лечение и профилактика
Выбирая, чем лечить кольпит, врач всегда учитывает возраст пациентки, характер течения болезни, результаты анализов и возможные аллергические реакции. Так как кольпит провоцируется нарушением микрофлоры влагалища, в первую очередь назначается лечение для устранения дисбаланса. Обычно это препараты для местного применения.
Если результаты анализов показывают, что возбудителями болезни стали болезнетворные бактерии, врач может назначить терапию антибиотиками, проводящуюся по результатам посева на чувствительность микроорганизмов к лекарствам. В дополнение к этому назначаются специальные антисептические средства для подмывания и спринцевания, а также свечи.
Обязательным условием успешного лечения является соблюдения диеты, направленной на восстановление микрофлоры влагалища. Для этого рекомендуют принимать в пищу кисломолочные продукты: творог, ряженку, кефир, йогурт, а также продукты, богатые витаминами А и Е, — капуста брокколи, шпинат, чернослив, морская капуста. В то же время нужно отказаться от соленых, острых, жирных блюд, а также от алкоголя и курения, поскольку все это негативно влияет на течение болезни.
Внимание. Не рекомендуем пользоваться народными средствами
Лечебный процесс должен строго контролироваться врачом. Хорошие результаты дает физиотерапия.
Часто гинеколог для лечения кольпита назначает комбинированные препараты, которые устраняют зуд и одновременно уничтожают патогенную микрофлору. Эти лекарства выпускаются в разнообразных формах — крема, таблетки, свечи, капсулы, растворы, однако выбор средства остается за врачом.
Профилактика кольпита
Для исключения рецидивов кольпита врачи рекомендуют придерживаться здорового образа жизни, соблюдать правила личной гигиены, которые заключаются в следующем:
-
Два раза в день омывать половые органы средствами, не содержащими агрессивных отдушек и аллергенов.
-
Носить белье из натуральных материалов (предпочтительнее, из хлопка).
-
Не вытирать насухо половые органы после подмывания, чтобы дополнительно не сушить слизистую оболочку.
-
Регулярно менять полотенца для интимной гигиены.
-
Использовать надежные средства контрацепции.
Атрофический кольпит у женщин что это такое:
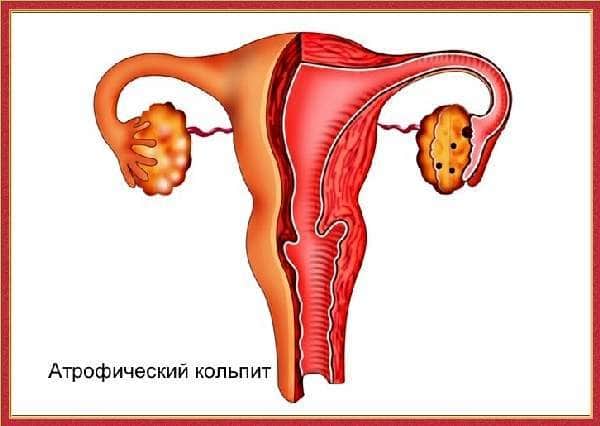
Выраженная его форма мучает женщину во время менопаузы по причине нехватки эстрогена (женского гормона).
Мучительный зуд, сухие слизистые влагалища, кровянистые выделения, боль, невозможность наслаждаться близостью с любимым человеком.
- Болезнь связана с дефицитом эстрогена (женского гормона) у женщин.
- На этой почве начинается снижением кровообращения во влагалище.
- Начинаются ишемические изменения тканей.
Очень хорошо принимать для его лечения витамины – антиоксиданты Триовит (по 2 таблетки три раза/день).
В его составе:
- Витамин Е.
- Витамин С.
- Бета – каротин.
- Селен.
Происходит восстановление, защита мембраны клеток стенок влагалища от свободных радикалов. Особенно это поможет тем, кому гормонотерапия категорически противопоказана.
Кому гормональное лечение не противопоказано назначают Овестин (таблетки, свечи). Очень хорошо помогают в данном случае свечи Овестин.
Мучительный зуд, сухость, боли уходят. Не часто женщине разрешается заместительная гормональная терапия в виде приема гормонов. Для такого лечения много противопоказаний.