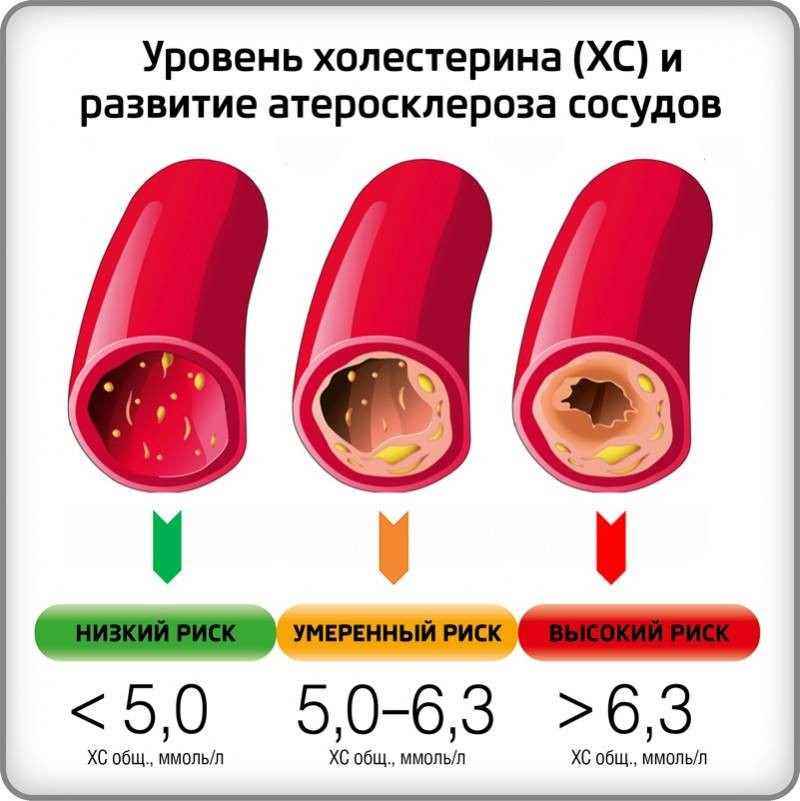
Норма холестерина в крови у женщин и мужчин
Содержание:
- Таблица: содержание ТГ / TRIG (триглицеридов)
- Холестерин – норма у мужчин по возрасту, таблица
- Как сдается анализ?
- Препараты для снижение холестерина
- Что такое холестерин и зачем нужен
- Мнение диетологов
- Как снизить холестерин в крови
- Диета при повышенном холестерине у женщин после 40 лет
- Характерные признаки
- Литература
- Основные симптомы
- Виды холестерола
- О чем свидетельствует повышенный уровень жиров и как уменьшить количество вредного жира?
- Как нормализовать холестерин использую диету
- Какая норма холестерина в крови у женщин?
- Причины повышения холестерина в крови у женщин
- Последствия изменения уровня холестерина
- Уровень холестерина. Нужно ли снижать холестерин
Таблица: содержание ТГ / TRIG (триглицеридов)
Триглицериды – представляют собой органические вещества (производные глицерина), исполняющие в организме человека, самые важные структурные и энергетические функции (по сути, являясь основным компонентом клеточной мембраны, а также эффективным накопителем энергии в жировых клетках). Синтезируются в печени и поступают через пищу. Анализ на ТГ необходим для диагностики: атеросклероза (с учетом соотношения холестериновых фракций ЛПНП и ЛПВП), сахарного диабета (II Типа), острого панкреатита, «ожирения» печени, гипертиреоза, синдрома мальабсорбции и др. заболеваний. В зависимости от их пониженных или избыточных значений.
Холестерин – норма у мужчин по возрасту, таблица
Если сравнивать показатели мужчин и женщин, то в пределах 50 лет они выше у сильного пола. Для более зрелого возраста картина меняется на обратную. У женщин из-за гормональных изменений при климаксе отмечены повышенные значения. Норма холестерина в крови у мужчин – ммоль/л – в зависимости от прожитых лет представлена таблицей:
|
Возраст |
Общий показатель |
ЛПВП |
ЛПНП |
|
20-25 |
3,17-5,6 |
0,79-1,62 |
1,82-4,26 |
|
30-35 |
3,58-6,57 |
0,73-1,62 |
2,03-4,28 |
|
40-45 |
3,92-6,93 |
0,71-1,63 |
2,26-4,80 |
|
50-55 |
4,1-7,16 |
0,73-1,83 |
2,32-5,11 |
|
60-65 |
4,13-7,14 |
0,77-1,9 |
2,16-5,43 |
|
После 70 |
3,74-6,86 |
2,25-5,31 |
0,86-1,94 |
Как сдается анализ?

Исследование на концентрацию холестерина в крови у женщин выполняется в ходе проведения биохимического анализа с определением липидного профиля. Данное исследование включает определение концентрации общего холестерина и его фракций, к которым относятся:
- Липопротеиды очень низкой плотности (ЛПОНП) – представляют собой сложные соединения, содержащие в своем составе белки, свободные жиры и холестерин.
- Липопротеиды низкой плотности (ЛПНП) – относятся к атерогенной фракции, так как содержат в себе значительное количество холестерина, который откладывается на стенках сосудов с формированием атеросклеротической бляшки.
- Липопротеиды высокой плотности (ЛПВП) – содержат в себе значительное количество фосфолипидов, поэтому способствуют замедлению процесса откладывания холестерина на стенках артериальных сосудов.
Исследование крови для определения концентрации общего холестерина и его фракций выполняется на специальном биохимическом анализаторе. Для этого в условиях манипуляционного кабинета кровь забирается из локтевой вены в объеме 5-10 мл. Манипуляцию выполняет медицинский персонал с обязательным соблюдением рекомендаций асептики и антисептики, направленных на предотвращение бактериального инфицирования пациента. Для повышения достоверности результатов исследования перед сдачей крови следует выполнить несколько несложных подготовительных рекомендаций, к которым относятся:
Сдача крови для исследования должна проводиться натощак, для чего оно обычно выполняется утром
После сна допускается прием несладкого чая или минеральной воды без газа.
Последний прием пищи должен быть минимум за 8 часов до проведения анализа (легкий ужин, при котором исключается прием жирной жареной пищи и алкоголя).
В день исследования рекомендуется избегать физических и эмоциональных нагрузок, которые могут повлиять на результаты анализа.
Курящим женщинам желательно отказаться от курения за несколько часов до сдачи крови.
В случае приема лекарственных средств об этом важно предупредить лечащего врача, так как некоторые их них могут влиять на уровень общего холестерина и его фракций в крови.. Выполнение таких подготовительных рекомендаций, а также проведение исследования на современном биохимическом анализаторе позволят получить максимально достоверный и объективный результат определения холестерина в крови у женщин
Выполнение таких подготовительных рекомендаций, а также проведение исследования на современном биохимическом анализаторе позволят получить максимально достоверный и объективный результат определения холестерина в крови у женщин.
Препараты для снижение холестерина
На настоящий день для снижения холестерина используются следующие группы препаратов:
| Группа | Действие | Международное название | Торговое название |
| Статины | Снижают ЛПНП и триглицериды | «Симвастатин»; «Аторвастатин»; «Розувастатин»; «Флувастатин»; «Ловастатин»; «Правастатин» | «Симвастол», «Вазилип»; «Аторис», «Липримар»; «Роксера»; «Мертенил»; «Лескол»; «Мевакор»; «Липостат»; |
| Смолы, связывающие желчные кислоты | Уменьшают ЛПНП | «Холестирамин»; «Колестипол»; «Колесевелам» | «Квестран»; «Колестид»; «ВелХол» |
| Ингибиторы абсорбции холестерина | Снижают ЛПНП и триглицериды, повышают ЛПВП | «Эзетемибе» | «Зетия» |
| Фибраты | Снижают триглицериды, повышают ЛПВП | «Фенофибрат»; «Гемфиброзил» | «Лофибра»,«Трикор»; «Допид» |
| Комбинированные (статин+ ингибитор абсорбции холестерина) | Снижают ЛПНП и триглицериды, повышают ЛПВП | «Эзетемибе+«Симвастатин» | «Виторин» |


Препараты 1-й линии – статины. Самый старый представитель – «Симвастатин». Его применение оправдано, когда нужно немного понизить уровень холестерина плюс у него невысокая стоимость, он не дает создавать новые отложения холестерину, но и не уменьшает старые. Для уменьшения бляшек требуется доза, которая токсична для печени.
Наиболее эффективными и безопасными считаются «Розувастатин» и «Аторвастатин». Они проверены практикой миллионов врачей и сотнями клинических исследований, доказано уменьшают объем атеросклеротических бляшек.
Из новых препаратов можно отметить «Ловастатин» и «Правастатин», они тоже эффективно борются с проблемой, но не имеют большой доказательной базы и многих лет опыта использования.
Прием статинов требует обязательного контроля со стороны работы печени. Для этого ежемесячно или 1 раз в 2 месяца сдается кровь на печеночные фракции (АЛТ, АСТ). Параллельно контролируется уровень холестерина и липидный спектр.
Узнайте о норме холестерина в крови из видео:
Данная статья проверена действующим квалифицированным врачом Виктория Дружикина и может считаться достоверным источником информации для пользователей сайта.
Список литературы
1. https://scardio.ru/rekomendacii/rekomendacii_rko_close/
2. https://scardio.ru/rekomendacii/rekomendacii_esc_close
Оцените, насколько была полезна статья
Что такое холестерин и зачем нужен
Холестерин – это жир, который продуцируется печенью и достаточно важен для того, чтобы организм мог нормально функционировать. Этот жир находится в мембране каждой нашей клетки и исполняет ряд важных функций, среди которых:
- транспортировка плазмы крови по организму;
- препятствие кристаллизации углеводородов в клеточных мембранах.
Кроме того, холестерин отвечает за проницаемость мембран, то есть исполняет важную защитную функцию, участвует в выработке половых гормонов – мужских андрогенов и женских эстрогенов, помогает надпочечникам в выработке гормонов – кортизола, альдостерона и кортикостерона. Также холестерин помогает изолировать нервные волокна, трансформирует солнечное излучение в витамин Д, а также играет очень важную роль в формировании желчи.
Мнение диетологов
Эталоном здорового питания в мире считается средиземноморская диета с большим количеством овощей, фруктов, бобовых, орехов, пряностей, оливкового масла, умеренным содержанием рыбы и постного мяса. Врачами установлено, что процент больных атеросклерозом и другими заболеваниями, связанными с высоким уровнем холестерина среди питающихся таким образом самый низкий.
Вы придерживаетесь диеты сейчас?
ДаНет
Переходя на здоровый рацион, нельзя впадать в крайность, питаясь одними овощами и обезжиренными продуктами. Следует помнить, что недостаток полезных липидов приводит к увеличению выработки плохого холестерина внутри организма
Для достижения цели меню нужно регулировать грамотно, а в пожилом возрасте уделять ему наиболее пристальное внимание. Скрытое голодание, которое скрывается под маской многих «лечебных» диет, может привести к истощению нервной системы, сердечным нарушениям, прогрессированию остеопороза
Как снизить холестерин в крови
Нормализация повышенного холестерола осуществляется с помощью комплексной терапии. Для улучшения жирового обмена женщинам необходимо придерживаться следующих рекомендаций:
- правильное питание с ограничением жиров и быстрых углеводов;
- борьба с гиподинамией – малоподвижным образом жизни;
- отказ от вредных привычек (курение, алкоголь);
- медикаментозная профилактика болезней сердечно-сосудистой системы;
- лечение заболеваний, увеличивающих уровень холестерина (сахарный диабет, почечная недостаточность, болезни печени).
Комплексный подход к снижению холестерина позволит нормализовать липидограмму даже без использования медикаментозных средств.
Медикаментозное лечение
Медикаментозное лечение повышенного уровня холестерина направлено на улучшение работы сосудистой системы и предотвращение образования бляшек и тромбов в сосудах и капиллярах. Основные препараты, применяющиеся с этой целью:
- Фибраты – медикаменты, снижающие уровень триглицеридов (жира) и увеличивающие концентрацию «хорошего холестерина» (гемфиброзил, клобифрат, фенобират). Фибраты назначаются для предотвращения инфаркта и панкреатита.
- Никотиновая кислота – витамин группы В, способствующий снижению количества «плохого холестерола» (ниацин).
- Статины – препараты, снижающие количество липопротеидов низкой плотности. Действие статинов направлено на печень, в результате чего образование холестерина значительно снижается (флуватстатин натрия, симвастатин, атровастатин кальция и т.д.).
- Ингибиторы всасывания – средства, способствующее всасыванию холестерола в кишечнике, а не в печени, в результате чего снижается уровень ЛПНП в крови (эзетимиб).
Медикаментозные средства назначаются при значительном превышении уровня холестерина, а также при высокой угрозе развития атеросклероза и заболеваний сердца. В более легких случаях для нормализации жирового обмена женщинам достаточно придерживаться диеты, снизить вес и заниматься спортом.
Диета при повышенном холестерине у женщин после 40 лет
Диета, соблюдение которой направлено на снижение содержания холестерина, должна основываться на сбалансированном и разнообразном меню, позволяющем избегать срывов и употребления запрещенных продуктов. Рекомендуется самостоятельное приготовление пищи — так удастся контролировать объем порций и отслеживать состав блюд.
Важным пунктом диеты, понижающей холестерин, является отказ от фаст-фуда, который насыщен консервантами и вкусовыми усилителями. Подобная пища провоцирует неконтролируемый аппетит и приводит к набору веса.
Готовить пищу следует на пару, в тушеном или запеченном виде. Данные методы обработки позволяют сохранить максимальное количество полезных элементов. При повышенном холестерине жареной продукции лучше избегать.
Рацион диеты при высоком холестерине должен включать в себя продукты, содержащие клетчатку, легкоусвояемые белки и сложные углеводы. Рекомендуется употребление следующих видов продуктов:
Овощи — капуста различных сортов, тыква, помидоры, огурцы, баклажаны и кабачки
Если превышение уровня холестерина значительно, то необходимо с осторожностью употреблять картофель и свеклу. Ягоды и фрукты (клюква, черника, малина, яблоки, цитрусовые, арбузы и др.) очищают сосуды, разжижают кровь и улучшают пищеварительные процессы
Из ягод и фруктов можно приготовить вкусные десерты, морсы и соусы. В случае отсутствия аллергии можно также разнообразить рацион ананасами и маракуйей.
Нежирное мясо (птица, говядина) необходимы в качестве источника белка.
Рыба и морепродукты. Оптимальным вариантом является чередование постных сортов рыбы с жирными с добавкой в меню таких морепродуктов, как креветки, мидии и кальмары. Для обогащения рациона йодом и цинком полезны водоросли.
Молочные продукты (без добавок и низким содержанием жира) — домашние йогурты, творог, ряженка и кефир. Данный вид продуктов содержит кальций, который особенно необходим женщинам после 40 лет.
Жиры. Для нормального функционирования женского организма, а также хорошего состояния кожи, после 40 лет требуется определенное количество жиров. При повышенном холестерине необходимо заменить сливочное масло на продукцию растительного происхождения — оливковое или льняное масло. Растительные масла добавляются в готовые блюда (не рекомендуется использоваться жиры при готовке)
Важно отметить, что при избытке холестерина в организме следует полностью отказаться от пищи, содержащей транс-жиры.
При гиперхолестеринемии запрещаются копченые блюда, разносолы, сало, жирные виды мяса, субпродукты, сметана, сливки, маргарин, сладости (изготовленные промышленным путем), майонез, кетчуп и жирные соусы, а также блюда в панировке.
Характерные признаки
Накопление холестерина в организме является постепенным, в связи с чем признаки значительного превышения его уровня могут не проявляться на протяжении длительного периода времени. Зачастую гиперхолестеринемия выявляется при наличии некоторых симптомов, характерных для атеросклероза:
- головные боли, головокружение, повышенное артериальное давление;
- ощущение сдавленности в сердце и печени;
- проблемы со сном или сонливость;
- слабость, быстрая утомляемость;
- вялое состояние конечностей, нарушение терморегуляции организма.

Развитие гиперхолестеринемии сопровождается также такими признаками, как появление желтых или оранжевых пятен в области век, полос сероватого оттенка на роговице. Возможно образование вздутий и бугров на различных участках тела.
Литература
- Paramjit S Tappia; Yan-Jun Xu; Naranjan S Dhalla. Reduction of Cholesterol and Other Cardiovascular Disease Risk Factors by Alternative Therapies, 2013
- Anne Harding. Menopause Causes Cholesterol Jump, Study Shows, 2012
- Рабочая группа Европейского общества кардиологов (ЕОК) и Европейского общества атеросклероза (ЕОА) по лечению дислипидемий. Рекомендации европейского общества кардиологов и европейского общества атеросклероза по лечению дислипидемий, 2012
- Maria Luz Fernandez, Ana Gabriela Murillo. Postmenopausal Women Have Higher HDL and Decreased Incidence of Low HDL than Premenopausal Women with Metabolic Syndrome, 2016
Ирина Костылева
Основные симптомы

Повышенное содержание холестерина в крови проявляется патологическими отложениями жиросодержащих клеток и нарушениями работы желудочно-кишечного тракта. Как правило, симптомы повышенного холестерина проявляются следующим образом
- ксантомы – жировые опухоли, возникающие локально или по всему телу (под кожей и во внутренних органах) и имеют плоскую, узелковую или сухожильную формы;
- ксантелазмы – жировые опухоли желтого цвета, возникающие на верхнем веке, преимущественно, у женщин;
- липоидная дуга роговицы – серая линия на краю роговицы, вызванная отложениями холестерина;
- липидная инфильтрация сетчатки – отложение молекул жира не сетчатке глаз;
- нарушение толерантности к глюкозе – скрытый, латентный сахарный диабет, определяется с помощью анализов;
- панкреатит;
- боль в грудине, возникающая вследствие сужения коронарных артерий сердечной мышцы;
- тупая боль в ногах, варикоз.
В группу повышенного риска входят женщины с так называемым абдоминальным ожирением, когда лишние жировые отложения концентрируются в области живота по типу «яблоко». При этом по мене увеличения объема талии возрастает возможность развития атеросклероза (более 88 сантиметров).
Виды холестерола
Холестерин не обладает способностью растворения в воде. Чтобы иметь возможность свободного перемещения в крови, органическое соединение начинает соединяться с транспортными белками, что приводит к образованию липопротеидов (особых сложных соединений). Полученные соединения с лёгкостью перемещаются по кровеносным сосудам.
Соединения в зависимости от объёма холестерина, который содержится в них, подразделены на несколько видов:
- липопротеиды низкой плотности (ЛПНП);
- липопротеиды высокой плотности (ЛПВП).
Липопротеиды низкой плотности относятся к плохому холестерину. Повышение уровня ЛПНП способствует образованию холестериновых бляшек, препятствующих кровотоку. Сосуды сужаются и приобретают гибкость. Блокировка сосудов бляшками провоцирует возникновение сердечно-сосудистых патологий.
Липопротеиды высокой плотности относятся к хорошему холестеролу. Они способствую устранению бляшек, которые возникли на фоне избытка ЛПНП. Если липопротеиды высокой плотности находятся в организме в достаточном количестве можно не беспокоиться о повышении риска патологий сердечной мышцы.
Подобная классификация является условной, так как структурные характеристики и состав холестерола всегда идентичны. Главное, к какому белку-транспортиру присоединилось органическое соединение.
Соединение способно раствориться в жирах, а в ткани и крови оно может содержаться во взвешенном состоянии. Одна из групп соединений формирует ЛПВП, а вторая – липопротеиды низкой плотности, которые впоследствии выпадают в осадок, откладываются на сосудистых стенках с внутренней стороны. ЛПНП не могут полноценно растворяться.
Количество холестерола низкой плотности и возникновение патологий сердечно-сосудистой системы взаимосвязаны. Сгустки соединений, оседающие на сосудистых стенках, сужают просвет сосудов. Вследствие этого возникает:
- повышение артериального давления;
- нарушение кровотока;
- нарушение снабжения кислородом и питательными элементами мозговых тканей и внутренних органов.
Плохой холестерол, застаивающийся в протоках и желчном пузыре, оставляет осадки на стенках органов, что приводит к образованию твёрдых отложений. Хороший холестерол положительно воздействует на организм и неспособен загрязнить сосуды, выпасть в осадок.
Липопротеиды высокой плотности нейтрализуют негативное воздействие плохого органического соединения, препятствуют образованию сгустков и растворяют переизбыток триглицеридов. Сколько должен быть показатель плохого и хорошего холестерина? Единица измерения холестерина – ммоль/л.

На протяжении жизни женщины уровень её органического соединения колеблется в пределах 3–7 ммоль/л. Плохой холестерол при этом не должен превышать 5,7 ммоль/л. Нормальным показателем считается 1,8–2,8 ммоль/л. Отклонения от нормы после 30 лет может возникнуть на фоне:
- нарушений обменного процесса;
- курения;
- нарушений функционирования щитовидной железы;
- несбалансированного питания;
- неблагоприятной наследственности.
О чем свидетельствует повышенный уровень жиров и как уменьшить количество вредного жира?
Если холестерин не в норме, следует сдать дополнительные анализы на выявление патологий:
- сердца;
- печени и почек;
- щитовидной железы.
Это лишь общий список заболеваний, которые провоцирует повышенный уровень жиров у женщин.
У женщин в крови норма жиров зависит не только от возраста. Когда интерпретируются результаты лабораторных исследований, учитывается дополнительные факторы, провоцирующие снижение или повышение липидов, например:
- Сезонность. В разное время года уровень органического соединения у женщин снижается или повышается. Зимой концентрация возрастает примерно на 2-5%. Данное отклонение не считается у женщин патологией. Это физиологически нормальный показатель.
- Менструальный цикл. Женский организм в первой половине цикла продуцирует большое количество гормонов. Отклонение от нормальных показателей в этот период может достигать 9 %. Это норма холестерина у женщин после 40, 50 лет.
- Патологии. При стенокардии, артериальной гипертензии (во время приступов), ОРЗ существенно понижается липидный уровень в крови. Данное состояние может сохраняться сутки, месяц. Снижаются показатели у женщин на 13-15%.
- Онкологические заболевания. При наличии злокачественных образований существенно снижается концентрация уровня липидов. Это объясняется активным ростом аномальных клеток. Для их роста требуется много жира.
- Наследственность. У некоторых людей на генетическом уровне количество холестерина может быть немного понижено или повышено. Это не считается патологией.
- Неправильное питание. Употребление вредных продуктов питания – жареной, слишком жирной пищи приводит к повышению уровня липидов. Зажаренная корочка на картошке, шашлыках – не что иное, как вредный холестерин, откладывающийся в кровеносных сосудах. То же самое происходит при отсутствии в рационе клетчатки.
- Прием лекарственных препаратов. Употребление специфических стероидных и прогестиновых медикаментов; антибактериальных средств; специальных препаратов (употребляемых, к примеру, спортсменами для увеличения мышц) приводит к отклонению от нормы показателей жиров. Кроме этого многие лекарства нарушают функции печени, тем самым снижая выработку полезного жира.
- Сидячий образ жизни. Сегодняшний темп жизни у женщин приводит к застоям крови, что обеспечивает рост уровня вредных липидов.
Какая норма холестерина у женщины лучше спросить у специалиста, который изучит общее состояние организма, наличие второстепенных патологий.
Как повлиять на уровень холестерина в крови
Первоначально следует сократить потребление жира, пересмотреть рацион питания. Употреблять в пищу меньше жирного мяса, жареной пищи, например:
- Альтернатива жирным мясным блюдам – мясо курицы, кролика, телятины, перепелов.
- Жареные продукты лучше заменить отварными и приготовленными на пару. Обязательное условие – ввести в рацион питания большое количество овощей и фруктов, зелени.
- Растительному маслу предпочесть оливковое.
- Яичные желтки содержат вредный холестерин. Употреблять их можно не более 1 раза в неделю.
- Включить бобовые. Содержат пектиновые молекулы, которые связывают холестерин в крови и выводят его из организма.
- Овсяная каша снижает уровень жира.
- Морковь. Содержит пектин, который убирает вредный холестерин.
- Физические упражнения. Никому еще не навредил спорт. Не нужно переусердствовать. Достаточно два раза в день выполнять гимнастику или два раза в неделю посещать бассейн, тренажерный зал, бегать по утрам и вечерам. Гимнастика уменьшает накопившиеся в кровесосудах жировые отложения – холестерин. Норма у женщин по возрасту восстановится спустя месяц занятий спортом.
- Чеснок. Польза его обусловлена наличием большого количества витаминов, микроэлементов и макровеществ, которые связывают не только жиры, но и свободные радикалы.
Женщины, которые считают себя здоровыми, и не чувствуют никаких недомоганий, очень редко задаются вопросом, о состоянии сосудов, уровне холестерина.
Анализ крови на холестерин сдается практически в каждой больнице. Для этого берется забор крови из локтевой вены – около 6 мл. Перед сдачей анализа не нужно принимать пищу за 12 часов, ограничить физические нагрузки. Существуют и домашние приборы для измерения уровня холестерина. Их следует приобрести женщинам, находящимся в группе риска. Только таким образом можно будет предупредить негативные последствия для организма.
ВЫ ВСЕ ЕЩЕ ДУМАЕТЕ ЧТО ПОЛНОСТЬЮ ВЫЛЕЧИТЬСЯ НЕВОЗМОЖНО?
Как нормализовать холестерин использую диету

Для нормализации показателей врачи рекомендуют:
- Уменьшить потребление насыщенных жиров. Их много в красном мясе, особенно свинине, жареной говядине, цельных молочных продуктах (жирный творог, сливки, масло, сыр), кокосовом, пальмовом маслах. Насыщенные жирные кислоты имеют бедную питательную ценность, хорошо повышают уровень ЛПНП. К их достоинствам можно отнести способность повышать хороший холестерин, понижать триглицериды.
- Отказаться от транс-жиров. Они образуются при обработке растительных масел. Наиболее распространенный источник транс-липидов – маргарин и содержащие его продукты (готовая выпечка, кондитерские изделия). Их главная опасность – способность одновременно снижать уровень хорошего холестерина, повышать концентрацию плохого.
- Увеличить потребление растворимой клетчатки – овощи, зелень, цельнозерновые каши, фрукты, бобовые. Пищевые волокна способны уменьшить всасываемость холестерина пищеварительным трактом, что благоприятно сказывается на липидном профиле пациента.
- Омега-3 жирные кислоты – природные гиполипидемические средства, нормализующие уровень стерола, нейтральных жиров. Таких ненасыщенных жиров много в жирной рыбе (сельдь, скумбрия, макрель, анчоус, лосось), семенах льна, грецких орехах.
- Блюда, приготовленные во фритюре, фаст-фуд – редко содержат полезные питательные элементы, наверняка богаты транс-жирами, простыми углеводами.
- 1,5-2 л воды в день. Иначе организму придется синтезировать больше холестерина для защиты клеточных мембран от ее недостатка.
Женщинам пожилого возраста, рекомендуется добавить в свой рацион продукты, нормализующие показатели липидного обмена:
- Орехи. 35 г грецких, миндальных орехов или арахиса достаточно, чтобы снизить уровень ЛПНП на 5%. Кроме того, они богаты полноценными белками, ненасыщенными жирными кислотами, которые защищают сердце от воздействия неблагоприятных факторов.
- Растительные масла (подсолнечное, оливковое, рапсовое). Состоят преимущественно из полиненасыщенных жирных кислот. Имеют высокую питательную ценность, помогают понижать пищевой стерол.
- Соя. Для снижения показателя ЛПНП на 5-6% достаточно съедать 25 г соевого протеина. Это 60 г тофу, 300 г соевого молока или 50 г соевого мяса.
- Овсяные, ячменные, ржаные хлопья. Прекрасный источник клетчатки. Диетологи рекомендуют для большей питательности, вкуса добавлять в них ягоды, фрукты. Как заправку использовать нежирный кефир, йогурт, ряженку.
- Жирные сорта рыбы. Доказано: две порции рыбы/неделю позволяют снизить риск развития сердечно-сосудистых заболеваний за счет поступления правильных жиров, белков.
Какая норма холестерина в крови у женщин?
Ученые доказали, что количество жирных кислот может изменяться с возрастом. Постоянный контроль поможет выявить отклонения от нормы и принять меры, чтобы не возникло осложнений.
Узнать количество холестерина в крови можно при сдаче анализов.
Результаты бывают такими:
- Общий;
- ЛПНП;
- ЛПВП.
Для каждого возраста есть своя норма. У молодых граница показателей ниже. У беременных девушек она тоже отличается, так как уровень телец возрастает. Делится показатель количества телец в крови на плохой и хороший.
Таблица. Допустимая норма содержания холестерина в крови по возрастам.
| Возраст | Общий показатель | ЛПНП | ЛПВП |
|---|---|---|---|
| 20 | 3.16-5.59 | 1.48-4.12 | 0.85-2.04 |
| 25 | 3.32-5.75 | 1.81-4.04 | 0.96-2.15 |
| 30 | 3.37-5.96 | 1.84-4.25 | 0.93-1.99 |
| 35 | 3.63-6.27 | 1.94-5.45 | 0.88-2.12 |
| 40 | 3.81-6.53 | 1.92-4.51 | 0.88-2.28 |
| 45 | 3.94-6.86 | 2.05-4.82 | 0.88-2.25 |
| 50 | 4.20-7.38 | 2.28-5.21 | 0.96-2.38 |
| 55 | 4.45-7.69 | 2.31-5.44 | 0.96-2.35 |
| 60 | 4.43-7.85 | 2.59-5.80 | 0.98-2.38 |
| 65 | 4.48-7.25 | 2.38-5.72 | 0.91-2.48 |
| 70 | 4.45-7.77 | 2.49-5.34 | 0.85-2.38 |
Большое количество холестерина в крови у женщины вредно для организма, но учитывая это он помогает организму выполнять такие функции:
- Формирование клеток;
- Обмен витаминов;
- Производство желчи;
- Изоляция клеток нервов;
- Выработка витамина Д;
- Укрепление иммунитета.

Ученые доказали, что количество жирных кислот может изменяться с возрастом.
Для беременных
Состав крови в период вынашивания плода изменяется и имеет свои особенности. Кровь циркулирует в такой период быстрее и разносит по организму в два раза больше питательных веществ, чем обычно.
Это связано с тем, что все органы и системы работают в нагрузку, а потому им требуется больше питательных веществ.
| Возраст | Общие | ЛПНП | ЛПВП |
|---|---|---|---|
| 20 | 3.3-5.5 | 1.5-4.10 | 0.87-2.11 |
| 30 | 3.3-5.6 | 1.5-4.15 | 0.87-2.13 |
| 40 | 3.3-5.7 | 1.5-4.17 | 0.87-2.15 |
Для женщины в начале беременности нормальный показатель – 3.5-5.6 ммоль. Потом количество холестерина может увеличиваться.
Его уровень у каждой будет разным, так как это зависит от особенностей организма и протекания самой беременности.
После 40 лет
Для женщин такого возраста количество телец в крови в норме составляет 3.8-6.2 ммоль на литр. Обычно в 40 женщина не испытывает проблем с уровнем холестерина.
Когда повышается уровень холестерина, у нее будут проявляться симптомы атеросклероза:
- Желтые пятна на лице;
- Боли в нижних конечностях;
- Стенокардия.
Потому важно в таком возрасте умеренно употреблять жиры. Это позволит предотвратить инсульт

Также нужно заниматься спортом и отказаться от вредных привычек.
После 50 лет
В таком возрасте норма составит 4-7 ммоль. Когда холестерин находится в этом промежутке, то не стоит беспокоиться о здоровье. Допускаются небольшие отклонения от нормы, так как в этот период организм женщины изменяется.
Если отклонения большие, то стоит обратиться к доктору.
Важно в этом возрасте следить и за тем, чтобы холестерин не падал. При уменьшении его количества тоже потребуется помощь врачей
Это может стать признаком появления:
- Анемии;
- Сепсиса;
- Цирроза.
После 60 лет
Для женщин в этом возрасте нормальный показатель холестерина 4.5-7.6 ммоль на литр. Идеально будет, когда такой показатель продержится до 65. Затем может норма измениться.
После 60 женщины должны постоянно контролировать количество телец в крови. Повышение уровня холестерина может стать причиной заболевания сердца.
Своевременное выявление отклонений поможет начать вовремя терапию. Это даст возможность предотвратить появление осложнений в будущем.

После 60 женщины должны постоянно контролировать количество телец в крови.
Причины повышения холестерина в крови у женщин
Повышение холестерина в крови выше нормы называется гиперхолестеринемия. Оно является полиэтиологическим патологическим состоянием, развитие которого провоцирует значительное количество различных факторов:
- Возраст женщины – у лиц более старшего возраста на фоне снижения уровня эстрогенов повышается концентрация общего холестерина и его фракций в крови.
- Генетическая предрасположенность, определяющая особенности течения метаболизма холестерина в организме.
- Склонность к ожирению, при котором повышается уровень различных жиров, включая холестерин.
- Малоподвижный образ жизни, способствующий не только повышению уровня холестерина и фракций в крови женщины, но также и более быстрому его откладыванию в стенках артериальных сосудов.
- Патологическое изменение функциональной активности печени, клетки которой (гепатоциты) отвечают за синтез липопротеидов низкой и высокой плотности, а также холестерина.
- Изменение гормонального фона женщины, которое может иметь физиологическое (беременность) и патологическое происхождение.
- Курение и злоупотребление алкоголем, которые изменяют функциональное состояние печени, а также приводят к повреждению стенок артериальных сосудов, способствуя более быстрому откладыванию холестерина в них.
- Длительный прием некоторых лекарственных средств, являющихся производными половых гормонов (оральный контрацептивы) или глюкокортикостероидов.
- Органическая патология внутренних органов, приводящая к нарушению метаболизма липидов, включая холестерин и его фракции.
Данные причины повышения уровня общего холестерина и его фракций в крови женщин обязательно учитываются врачом во время определения лечебно-диагностической тактики.
Последствия изменения уровня холестерина
Повышенные показатели холестерола в крови женщин влечет за собой ряд негативных последствий. Среди них выделяют:
- Повреждение артерий. В результате может развиваться ишемическая болезнь.
- Сужение сосудов. Из-за того, что на их стенках скапливается холестерин, проход становится уже и происходит закупорка.
- Образование тромбов, которые мешают крови насыщать кислородом сердечную мышцу.
- Стенокардия и атеросклероз.
- Инсульт может случиться в связи с тем, что кровь плохо поступает в головной мозг.

Атеросклероз
Недостаток липидов также негативно отражается на женском организме и может спровоцировать различные патологии:
- дисфункция системы пищеварения;
- сахарный диабет;
- сбои психоэмоционального фона;
- бесплодие.
Если человек становится вялым, быстро устает, замечает за собой резкие перепады настроения, ему следует обратиться к врачу и сдать необходимые анализы. После осмотра и получения результатов специалист сможет озвучить причину и назначить наиболее эффективное лечение.
Уровень холестерина. Нужно ли снижать холестерин
После того как мы определились с целевыми значениями ЛНП, операция «Холестерин» вступает в свою завершающую фазу. Нам предстоит понять, нужно ли снижать холестерин лекарствами или же достаточно изменением питания повлиять на те самые 20%.
Давайте посмотрим на эту таблицу. На первый взгляд она выглядит замысловато, однако в действительности все не так сложно. По горизонтали находим свой уровень «плохого» холестерина (ЛНП), по вертикали — категорию сердечно-сосудистого риска.
Что делать в зависимости от уровня холестерина и вычисляемого риска
| Риск SCORE (%) | Уровень ХС-ЛНП | ||||
| 1,8 до | 2,5 до | 4,0 до | > 5,0 ммоль/л | ||
| Снижения уровня липидов не требуется | Снижения уровня липидов не требуется | Оздоров-ление образа жизни | Оздоров-ление образа жизни | Оздоров-ление образа жизни, возможно назначение лекарств, если не достигнут целевой уровень | |
| > 1% до | Оздоров-ление образа жизни | Оздоров-ление образа жизни | Оздоров-ление образа жизни, возможно назначение лекарств, если не достигнут целевой уровень | Оздоров-ление образа жизни, возможно назначение лекарств, если не достигнут целевой уровень | Оздоров-ление образа жизни, возможно назначение лекарств, если не достигнут целевой уровень |
| > 5% до | Оздоров-ление образа жизни, возможно назначение лекарств | Оздоров-ление образа жизни, возможно назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств |
| > 10%, или очень высокий риск | Оздоров-ление образа жизни, возможно назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств |
Категория очень высокого риска:
Перенесенный инфаркт миокарда, операции на сердце и сосудах.
Несколько факторов риска, при оценке по таблице SCORE суммарный риск > 10%.
Категория высокого риска:
Ишемическая болезнь сердца, выраженный атеросклероз сонных артерий, сахарный диабет.
Несколько факторов риска, при оценке по таблице SCORE суммарный риск 5–9%.
Категория умеренного риска:
Несколько факторов риска, при оценке по таблице SCORE суммарный риск 1–4%.
Семейная история ранних сердечно-сосудистых заболеваний (начало ИБС или другого сосудистого заболевания у ближайших родственников по мужской линии < 55 лет, по женской — < 65 лет).
Категория низкого риска:
Один фактор риска, при оценке по таблице SCORE суммарный риск < 1%.
Дальше все просто. Смотрим, что написано в клетке на пересечении уровня плохого холестерина и категории риска. Под «оздоровлением образа жизни» имеется в виду изменение питания, снижение веса и отказ от курения. Если рекомендуется «назначение лекарств», то нужно начинать прием статинов.
О диете при высоком холестерине и приеме статинов мы расскажем в следующий раз.