Что такое инфекционный или бактериальный эндокардит и в чем опасность, лечение и прогноз
Содержание:
- Когда нужно идти к врачу?
- Симптомы
- Медикаментозное лечение
- ЛЕЧЕНИЕ
- ДИАГНОСТИКА
- Классификация эндокардитов
- Лечение
- Лечение и терапия
- Этиология современного иэ
- Диагностика эндокардита
- Гистологическое обоснование наследственной телеангиэктазии
- Что такое узелки Ослера?
- Диагностика
- Причины возникновения патологии
- Симптомы
Когда нужно идти к врачу?
Красноватые шишки на пальцах рук и ног, кровотечение под ногтями и другие признаки узелков Ослера должны быть быстро устранены. Если кожные изменения и боль не проходят сами по себе, требуется консультация врача. Пострадавшим следует проконсультироваться со своим семейным врачом, который часто может определить узелки Ослера с помощью визуальной диагностики. При необходимости должны быть инициированы дальнейшие диагностические мероприятия, например, биопсия и процедуры визуализации, чтобы иметь возможность без сомнения определить заболевание. Люди, у которых уже есть эндокардит, должны сообщить своему врачу о узелках.
Если симптомы возникают после кожной инфекции или другого кожного заболевания, также требуется консультация врача. Пациенты могут посетить дерматолога или терапевта. Лечение обычно медикаментозно, и больные могут проводить его дома. Во время терапии необходимо поддерживать тесный контакт с врачом.
Если возникнут побочные эффекты или другие осложнения, необходимо сообщить об этом врачу. Узелки Ослера должны быстро исчезнуть при раннем лечении. Дальнейшие посещения врача обычно не требуются. Однако ослабленная кожа склонна к дальнейшим инфекциям, поэтому следует регулярно консультироваться с дерматологом, по крайней мере, в первые несколько недель после выздоровления.
Симптомы
Инфекционный эндокардит может заявить о себе ярко и отчетливо, а может на первых порах беспокоить лишь утомляемостью, шумами в сердце, общей слабостью, а более грозные симптомы нарастают постепенно. К ним относятся:
— лихорадка;
— озноб;
— обильное выделение пота;
— болезненность мышц и суставов;
— потеря веса;
— изменение цвета кожи (становится сероватой, слегка желтоватой);
— сыпь на слизистых.
Узелки Ослера появляются после вышеуказанных симптомов. Одни специалисты считают их характерным и обязательным признаком инфекционного эндокардита, другие, наоборот, сравнительно редким его проявлением, при котором заболевание проходит в подострой форме.
Медикаментозное лечение

У каждого пациента разные симптомы узелковый периартериит. Лечение, соответственно, назначается индивидуально. Однако общие методы терапии для всех едины.
Пациенты должны хорошо понимать, что заболевание тяжелое и положительного эффекта можно достигнуть лишь при продолжительной непрерывной, комплексной терапии. Как правило, лечение осуществляется совместными усилиями ревматолога, нефролога, у детей — педиатра и других специалистов.
Наиболее действенными являются следующие препараты:
- Глюкокортикостероидные гормоны. «Преднизолон», «Триамфиналон», «Декортин» назначают в больших дозах, которые снижают, исходя из терапевтических результатов. Препараты обладают противовоспалительным, иммунодепрессивным, противоаллергическим действием.
- Цитостатики. При одновременном применении противоопухолевых препаратов и глюкокортикоидов эффективность лечения увеличивается до 84 %. Наиболее часто назначаемые препараты: «Циклофосфат», «Азатиоприн», «Хлорбутин».
- Ангиопротекторы назначают для уменьшения агрегации тромбоцитов, снижения лейкоцитарной активности («Трентал», «Дипиридамол»).
- При выявлении инфекции проводят антибактериальную терапию. Препараты подбираются индивидуально, исходя из резистентности инфекционного агента.
- Болевые синдромы устраняют с помощью анальгетиков, НПВС, спазмолитиков.
ЛЕЧЕНИЕ
- Посевы крови (2-3 раза) и госпитализация при подозрении на эндокардит для внутривенного введения антибиотиков.
- Эмпирическое назначение антибиотиков.
- Направленные на стрептококков при поражении нативного клапана: пенициллин G 12-18 млн. единиц в сутки каждые 4 часа и гентамицин 1,5 мг/кг каждые 8 часов.
- Направленные на стафилококки при внутривенном употреблении наркотиков: нафциллин 2 г каждые 4 часа и гентамицин; применение ванкомицина вместо нафциллина, при подозрении на резистентную к метициллину инфекцию (наличие в анамнезе).
Направленные на метициллин-резистентный стафилококк при эндокардите протезированного клапана:
- ванкомицин 30 мг/кг в стуки через каждые 8 часов и гентамицин.
- Смена антибиотика в зависимости от результатов посева крови.
- Лечение грамположительной инфекции бета-лактамными антибиотиками: на сегодняшний день не рекомендуется добавление аминогликозидов.
- Обсуждение консультации с хирургами для хирургического удаления инфицированной ткани, в особенности, если имеет место:
- Тяжелая степень застойной сердечной недостаточности с митральной или аортальной регургитацией.
- Лихорадка и/или бактериемия сохраняется в течение 7-10 дней, несмотря на адекватную антибактериальную терапию, возникают абсцессы или вовлекаются ткани вокруг клапана, обнаружены грибы. Эмболии рецидивируют на фоне адекватной антибактериальной терапии или высок риск эмболии из-за размера вегетации более 10 мм. Антикоагулянты и аспирин не показаны при инфекционном эндокардите и противопоказаны при наличии церебральных осложнений или аневризм.
РЕКОМЕНДАЦИИ
Бактериальный эндокардит — тяжелое жизнеугрожающее заболевание, требующее длительного применения антибиотиков и постоянного мониторинга.
Информировать пациентов с высоким риском развития эндокардита о важности профилактического приема антибиотиков перед некоторыми процедурами. Согласно рекомендациям 2007 г
Американской кардиологической ассоциации:
Профилактический прием антибиотиков назначается только пациентам с максимальным риском:
- Пациентам с протезированными клапанами сердца.
- Пациентам с анамнезом бактериального эндокардита.
- Пациентам после трансплантации сердца и валь-вулопластики.
- Пациентам с врожденными пороками сердца: неоперированный врожденный порок сердца с цианозом, операция протезирования при врожденном пороке сердца в последние шесть месяцев, состояние после операции по поводу врожденного порока сердца с оставшимся дефектом в месте протезирования или прилежащим к области протезирования.
- Профилактический прием антибиотиков в настоящее время не рекомендуется пациентам с пролапсом митрального клапана.
о Профилактический прием антибиотиков назначается только при следующих процедурах:
- Любое стоматологическое вмешательство, затрагивающее ткани десны или периапикальную зону зуба или перфорирующие слизистую полости рта.
- Вмешательства на дыхательных путях, включая иссечение или биопсию слизистой дыхательных путей, такие как тонзилэктомия и аденоидэктомия.
- Вмешательства на инфицированной коже, костях или мышцах.
- Профилактика эндокардита на сегодняшний день не рекомендуется пациентам, которым выполняются манипуляции на органах желудочно-кишечного тракта и мочеполовой системы.
Назначается режим с однократным приемом за 30-60 минут до процедуры:
ДИАГНОСТИКА
- Критерии Дьюка охватывают сочетание данных анамнеза, осмотра, лабораторные показатели и результаты эхокардиографии. Чувствительность этих критериев составляет около 80%.
- Диагноз считается достоверным, если у пациента есть два больших, один большой и три малых или пять малых критериев.
- Диагноз считается вероятным у пациентов с одним большим и одним малым или тремя малыми критериями.
Большие критерии:
- Entcrocouus6V j первичного очага.
- Микроорганизмы, полученные при предшествующих посевах крови.
- Coxiella burnetti или титр антител IgG к Coxiella 1:800.
- Поражение эндокарда, визуализируемое при эхо-кардиографии в виде вегетации, абсцессов или впервые выявленной дисфункции протеза клапана.
- Впервые выявленная регургитация на клапане.
Малые критерии:
- Предрасположенность (например, врожденный или приобретенный порок сердца, внутривенное введение наркотиков, эндокардит в анамнезе).
- Лихорадка > 38 °С.
- Клинические симптомы: артериальные эмболии, септические инфаркты легких, микотические аневризмы, внутричерепные кровоизлияния, красные пятна Джейнуэя .
- Гломерулонефрит, узелки Ослера, пятна Рота или положительный ревматоидный фактор
- Положительный посев крови, не отвечающий требованиям большого критерия.
Классификация эндокардитов
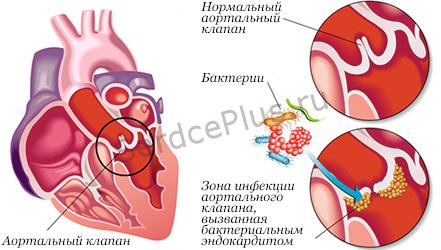
Инфекционный (он же септический или бактериальный) эндокардит — развивается под влиянием патогенной микрофлоры.
Острый септический эндокардит
Острый бактериальный эндокардит — относится к осложнениям общего сепсиса. От подострой формы эта версия заболевания отличается мало, за исключением того, что возникает под влиянием острого септического состояния, либо хирургической операции на сосудах и полостях сердца или тяжелых травмах.
Более острое течение этого вида эндокардита делает его опасным. Чаще всего пациент сразу же отправляется в амбулаторию и проходит в течение недели цикл обследований.
Сложность лечения относительно невысока, но ранняя диагностика заболевания имеет слишком важное значение
Подострый бактериальный эндокардит
Подострый инфекционный эндокардит — систематический процесс, относящийся к категории инфекционно-воспалительных. Происходит нарушение иммунитета, поражаются клапана сердца.
Чаще всего страдают оба клапана, но бывают течения только в ортальном или только в митральном клапанах. Развивается заболевание медленно. Отсутствие гнойного очага ухудшает возможности диагностики и выявления болезни на ранней стадии.
Самый популярный возбудитель — зеленящий стрептококк, на его счету 80% случаев заболеваний. Реже причиной болезни оказывается кишечная палочка, или протей.
Неинфекционный тромбоэндокардит
К этой категории воспалительных заболеваний эндокарда относятся: минимальный, абактериальный, дегенеративный борадавчатый и другие формы эндокардитов.
Причинами развития эндокардита такого типа могут быть отравления и общая ослабленность организма.
Ревматический эндокардит
Ревматизм может быть причиной эндокардита, что в дальнейшем приводит к развитию пороков сердца. Воспалительный процесс распространяется на соединительную ткань клапанов, сухожильные хорды, пристеночный эндокард.
Ревматический эндокардит подразделяют на четыре отдельных типа заболевания:
- Острый бородавчатый — такой эндокардит характеризуются повреждением эндотелиальной ткани в глубоких слоях. Название «бородавчатый» происходит из-за характерных серо-коричневых образованиях (бугорках-бородавках). При отсутствии лечения, наросты растут и объединяются в скопления — острый полипозный эндокардит.
- Возвратно-бородавчатый — тоже, что и остро бородавчатый эндокардит, только образования возникают на уже поражённых склерозом клапанах.
- Простой (диффузный) — происходит только набухание ткани без глубокого поражения эндотелия (вальвулит Талалаева). Лечение требуется начать как можно скорее, поскольку в начале заболевания высока вероятность восстановления нормального строения эндокарда. В запущенных случаях переходит в фибропластический тип эндокардита.
- Фибропластический — является следствием любого из вышеперечисленных форм эндокардита. Если заболевание переходит в данную форму, то пациенту грозят серьёзные осложнения и стойкие патологические изменения эндокарда.
Эндокардит Леффера
Заболевание приводит к утолщению или сужению камер сердца. Очень часто миокард так же поражается воспалительным процессом, что приводит к сердечной недостаточности.
Стадии заболевания:
- Острая (некротическая) — воспаление распространяется на желудочку и верхнюю часть сердечной мышцы. Образуются целые очаги отмерших клеток, которые возникают даже в сосудах внутренних органов и кожи. Данная стадия протекает около 1-1,5 месяцев.
- Тромботическая — поражается эндокард левого желудочка, часть мышечных волокон гипертрофируется, остальная напротив атрофируется. Развивается склероз.
- Фиброз — сужение камер и рубцевание сухожильных хорд способствуют развитию порока сердца. Патологические изменения затрагивают не только эндокард, но и рядом расположенные сосуды.
Эндокардит у детей
Встречается редко. В 85% случаев это инфекционный эндокардит. Среди симптомов отмечается острый токсикоз, тяжёлые поражения эндокарда, а также закупорка сосудов.
Воспалительный процесс затрагивает всю внутреннюю оболочку сердца. В целом, картинка похожа на симптомы взрослых, но из-за того, что организм детей ещё не сформирован, всё происходит более хаотично.
Лечение
Чем раньше начато лечение, тем больше шансов на его успех. Проводится оно в условиях стационара, продолжается длительное время.
Основа лечения инфекционного эндокардита – антибиотикотерапия. Применяются антибиотики бактерицидного действия, вводятся они парентерально, не менее 4 – 6 недель, до получения стойкого эффекта. Используются следующие основные группы: ингибитор-защищенные пенициллины, цефалоспорины, тиенамициды, аминогликозиды, фторхинолоны, хинолоны и некоторые другие. Часто используется комбинация антибиотиков разных групп. Назначаются эти препараты с учетом чувствительности выделенного возбудителя. При грибковом и вирусном эндокардите используются соответствующие противогрибковые и противовирусные средства.
При неэффективности антибиотикотерапии рассматриваются показания для хирургического лечения. К таким показаниям относятся:
- сохранение лихорадки и продолжающееся выделение возбудителя из крови (положительная гемокультура) в течение 2 недель адекватной антибиотикотерапии;
- прогрессирующая недостаточность кровообращения при рациональной антибиотикотерапии;
- нарушение функции протеза у больных с эндокардитом протезированного клапана;
- эмболии периферических сосудов.
При развитии иммунных нарушений (миокардита, нефрита, васкулита) необходимо назначение глюкокортикостероидов .
.
Применяются антикоагулянты прямого действия во всех случаях, кроме грибкового эндокардита.
При развитии недостаточности кровообращения ее лечение проводится по принятым схемам, включающим периферические вазодилататоры, диуретики, ингибиторы ангиотензинпревращающего фермента. При нарушениях ритма назначают антиаритмические препараты.
Лечение и терапия
Лечение узелков Ослера зависит от причины. Пока это не будет окончательно прояснено, болезненные изменения кожи будут повторяться. Если у вас эндокардит, мы рекомендуем обратиться к терапевту. Системная красная волчанка лечится мазью или кортизоном, в зависимости от стадии.
Однако мазь не наносится непосредственно на участки кожи с узелками Ослера, так как ингредиенты адаптированы для лечения ревматических заболеваний. Диссеминированную гонококковую инфекцию лечат пенициллином или антибиотиками, в зависимости от возбудителя. При условии, что причина образования узелков установлена и меры лечения успешно начаты, узелки Ослера обычно заживают без дальнейшего медицинского вмешательства.
В процессе дальнейшего заживления кожа постепенно сама сбрасывает верхний слой кожи. Этот процесс длится несколько дней и обычно безболезнен для пациента. В это время следует избегать царапин или умышленного трения поверхности кожи.
Раздражающие кожу или химические продукты, например, из бытовой химии, не должны контактировать с кожей без защиты. При желании в качестве поддержки можно использовать средства по уходу за кожей без добавления спирта. Следует избегать действий, оказывающих давление на пораженные участки кожи.
Желательно защищать руки, руки и ноги на несколько дней. Ношение резиновых перчаток рекомендуется только при выполнении напряженных действий.
Этиология современного иэ
1
Группа микроорганизмов Haeтophilusaprophilus,
Haeтophilusparaprophilus,
Actiпobacillusactiпiтyceteтcoтitaпs,
Cardiobacteriuт
hoтiпis,
Eikeпella
соrrodeпs,
Кiпgellakiпgea,
Острый инфекционный
эндокардит (ОИЭ) —
воспалительное поражение
эндокарда, вызванное высоковирулентными
микроорганизмами, протекающее с
выраженными инфекционно-токсическими
(септическими) проявлениями,
характеризующееся быстрым разрушением
створок клапана и развитием острой
сердечной недостаточности (СН), редкостью
иммунных осложнений, которые не успевают
развиться из-за скоротечности заболевания;
частым формированием гнойных отсевов
в различных органах и тканях, высокой
летальностью.
ОИЭ может развиваться
первично, как основная болезнь или как
«вторая» болезнь, как осложнение сепсиса
и, как правило, развивается у лиц с
неизмененными клапанами сердца.
Подосmрый
инфекционный эндокардиm (ПИЭ) —
это
самостоятельное
заболевание (нозологическая форма),
вызываемое различными инфекционными
агентами (бактерии, вирусы, патогенные
грибы, риккетсии), которое характеризуется
прямым внедрением возбудителя в ткань
эндокарда (клапанного, прuстеночного)
u эндотелий магистральных сосудов,
закономерным развитием бактериемии,
иммунопатологического процесса,
тромбоэмболических u других осложнений.
Пролонгированный
характер течения ПИЭ наблюдается при
маловирулентном возбудителе (энтерококке,
эпидермальном стафилококке, гемофилюсе
и др.), определенных соотношениях
патогенности возбудителя и реактивности
организма или при недостаточной
эффективности проводимой антибактериальной
терапии. В ряде случаев остро начинающееся
заболевание, вызванное золотистым
стафилококком и пневмококком, под
влиянием антибактериальной терапии
может приобрести подострое течение.
Высокий риск
развития ИЭ.
-
Протезированные
клапаны сердца, исключая биопротезы и
гомологичные трансплантаты. -
Ранее
перенесенные ИЭ. -
Сложные
врождённые пороки сердца синего типа
(тетрада Фалло и др.). -
Наличие
системных легочных шунтов или соустий
после хирургических операций.
Средний риск
развития ИЭ.
-
Большинство других
врождённых пороков сердца. -
Приобретённые
клапанные пороки сердца. -
Гипертрофическая
кардиомиопатия. -
Проляпс митрального
клапана с регургитацией и/или утолщением
створок.
Низкий риск развития
ИЭ.
1.Вторичный дефект
межпредсердной перегородки.
2. ИБС.
3. Ранее перенесенная
операция аорто-коронарного шунтирования.
4. Проляпс митрального
клапана при наличии его тонких створок
и отсутствии регургитации на клапане.
Диагностика эндокардита
Анамнез и физикальное обследование
Необходимо расспросить пациента о существующих пороках сердца, перенесенных оперативных вмешательствах на клапанах сердца в течение последних 2 месяцев; ревматической лихорадке, эндокардите в анамнезе; перенесенных инфекционных заболеваниях в последние 3 месяца; обратить внимание на кожные проявления — бледность (признаки анемии), экхимозы
Офтальмологические проявления – пятна Рота (кровоизлияния в сетчатку с белым центром, пятна Лукина-Либмана (петехии на переходной складке конъюнктивы); транзиторная, чаще односторонняя слепота или нарушение полей зрения.
Важнейший признак инфекционного эндокардита – появление или изменение характера шумов в сердце в результате поражения клапанов сердца.
При формировании аортального порока – сначала систолический шум у левого края грудины и в V точке (точка Боткина-Эрба), в результате стеноза устья аорты за счет вегетаций на полулунных клапанах, затем появляются признаки аортальной недостаточности – нежный протодиастолический шум над аортой и в V точке, усиливающийся в положении стоя и лежа на левом боку. По мере разрушения клапанов интенсивность диастолического шума нарастает, II тон на аорте слабеет.
Симптомы поражения ЦНС проявляются в виде спутанности сознания, делирия, парезов и параличей в результате тромбоэмболий, менингоэнцефалита.
При остром инфекционном эндокардите выявляются признаки выраженной сердечной недостаточности – двусторонние влажные хрипы, тахикардия, добавочный III тон сердца, отеки нижних конечностей.
У половины больных – сплено- или гепатомегалия, нередко можно заметить иктеричность склер и легкую желтушность кожных покровов; лимфаденопатия. Возможно развитие тромбоэмболических инфарктов различных органов (легких, миокарда, почек, селезенки).
Наблюдаются в 30-40% случаев распространенные миалгии и артралгии с преимущественным вовлечением плечевых, коленных и иногда мелких суставов кистей и стоп. Миозиты, тендиниты и энтезопатии, септические моно- или олигоартриты различной локализации встречаются редко.
Лабораторные и инструментальные исследования:
общий анализ крови при остром инфекционном эндокардите – нормохромная нормоцитарная анемия, со сдвигом лейкоцитарной формулы влево, тромбоцитопения (20% случаев), ускоренное СОЭ.
В биохимическом анализе крови диспротеинемия с увеличением уровня гамма-глобулинов, повышение ЦРБ в 35-50%.
Общий анализ мочи: макро- и микроскопическая гематурия, протеинурия, при развитии стрептококкового гломерулонефрита – эритроцитарные цилиндры.
Посев крови является объективным подтверждением инфекционной природы эндокардита при выявлении возбудителя, позволяет определить чувствительность инфекционного агента к антибиотикам.
В 5-31% случаев при ИЭ возможен отрицательный результат. Эффективны при ИЭ серологические методики.
ЭКГ – на фоне ИЭ при миокардите или абсцессе миокарда – нарушение проводимости, реже пароксизмы предсердной тахикардии или фибрилляции предсердий.
ЭхоКГ – проводится всем пациентам с подозрением на ИЭ не позднее 12 ч после первичного осмотра пациента. Чреспищеводная ЭхоКГ более чувствительна для выявления вегетации, чем трансторакальная ЭхоКГ, однако обладает большей инвазивностью.
Рентгенография грудной клетки – при инфекционном эндокардите правых отделов сердца наблюдают множественные или «летучие» инфильтраты в легких.
Гистологическое обоснование наследственной телеангиэктазии
В норме сосудистая стенка состоит из слоёв:
- Эндотелиальный.
- Эластический.
- Мышечный.
- Фиброзный.
В каждом виде сосуда выраженность отдельно взятого слоя разная. Например, в артериальных сосудах, которые выдерживают большое кровяное давление мышечный и эластический слой наиболее выражены. Вены представлены в равной степени фиброзным, эластическим и мышечным слоями. Артериола имеет только мышечный слой, а венула фиброзный. Капилляр является самым незащищённым сосудом нашего организма, ведь он имеет только эндотелий.
В основе формирования заболевания лежит несостоятельность мышечного и эластического слоя всех кровеносных сосудов организма. Сосуды состоят практически из одного эндотелия и окружены рыхлой соединительной тканью. Именно в местах анастомозов между венулами и капиллярами появляются самые слабые участки, которые расширяются под давлением крови.
Слабость стенки сосуда приводит к появлению:
- Телеангиэктазия – стойкое расширение мелких сосудов, которое не имеет воспалительную природу.
- Артериовенозные шунты – прямое сообщение вен и артерий без включения более мелких сосудов. Такая патология приводит к нарушению трофики тканей в участке, который кровоснабжается за счёт этих сосудов.
- Аневризма – стойкое мешковидное расширение сосуда в одном месте.
Именно формирование телеангиэктазии в месте перехода капилляра в венулу и является характерным признаком болезни. Обычно ещё развивается патология и эндотелиального слоя сосуда, что сопровождается накоплением лейкоцитов и гистиоцитов вокруг сосудов. Также нарушается образование сосочков кожи и потовых желёз и волосяных фолликулов.
Повышенный риск кровотечений у больных Рандю-Ослером вызван ломкостью сосудов, но в 1998г учёными Endo, Mamiyaи Niitsu было замечено нарушение образования тромбоцитов. Так как процент таких больных был слишком мал, этот факт не стали вносить в диагностический критерий болезни, но сбрасывать его со счетов не стали.
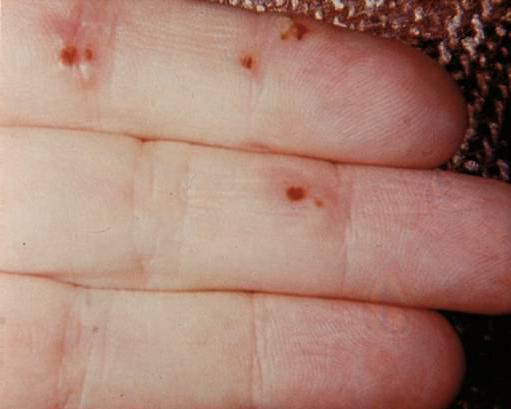
Что такое узелки Ослера?
esoxx — stock.adobe.com
Узелки Ослера были названы в честь канадского врача сэра Уильяма Ослера. Как первый автор, он впервые описал аномалии кожных изменений своих пациентов около 1900 года. Узелки еще называют Пятна Ослера потому что они похожи на участки кожи. Узелки — болезненные изменения кожи.
Боль возникает, как только на пораженный участок кожи оказывается давление. Узелки Ослера имеют размер от булавочной головки до горошины. Особенность узелков в том, что они обычно появляются в количестве нескольких сотен одновременно. Их цвет синевато-красный. Узлы диагностируются на пальцах рук и ног.
Кроме того, они могут возникать на ладони в подушечке большого пальца или мизинца. Кожные изменения вызваны кровотечением в дерме. Это дерма, которая находится под верхним слоем кожи, эпидермисом. Узелки Ослера — частый побочный эффект бактериального воспаления сердца.
У пациентов пораженные участки кожи разного размера часто обнаруживаются на нескольких пальцах одновременно. Характерно, что посреди узелковых пятен часто бывает белый участок кожи. Когда начинается лечение, узелки обычно исчезают через несколько дней.
Диагностика
ИЭ подозревают, если у человека есть лихорадка с ознобом, в сердце есть шумы, меняется форма пальцев, увеличивается селезенка, находят изменения в моче, фиксируют эмболию
Важное значение имеет выделение возбудителя заболевания, чтобы подтвердить диагноз и выбрать противомикробные препараты
Нельзя сказать, что диагностика ИЭ простая. У человека может не быть лихорадки, если есть СН или выраженная почечная недостаточность. Также лихорадки часто не наблюдают у тех, кто принимает антибиотики или антипиретики. Врачи могут не зафиксировать сердечный шум, он отсутствует примерно у 15% лиц с ИЭ.
Анализ крови
Больше чем у 50% пациентов находят умеренно выраженную нормохромную анемию, особенно при подострой форме инфекционного эндокардита. Почти у 100% больных СОЭ выше нормы, значение иногда достигает 70-80 мм/ч. Даже при эффективной терапии СОЭ будет повышена на протяжении от 3 до 6 месяцев. При нормальной СОЭ нельзя отбрасывать диагноз ИЭ. Типичным проявлением болезни является со сдвигом лейкоцитарной формулы влево, при этом хотя количество лейкоцитов может находиться в пределах нормы или быть сниженным. Часто увеличивается концентрация сиаловых кислот и диспротеинемия с увеличением уровня у-глобулинов.
Для ИЭ характерны такие изменения крови как иммунные комплексы. Их концентрация зависит от длительности болезни, выраженности внесердечных признаков, о которых писали выше. Типично обнаружение СРБ. При адекватном лечении он нормализуется раньше СОЭ.
Анализ мочи
При анализе мочи находят протеинурию и микрогематурию, причиной чего может быть повышение температуры или появление тромбоэмболии. Если развивается гломерулонефрит, в моче находят выраженную стойкую протеинурию и гематурию. При инфекционном эндокардите вероятно прогрессирование нефрита с развитием почечной недостаточности.
Гемокультура
При подостром течении ИЭ бактериемия постоянная. Чтобы обнаружить ее, лучше всего 3 раза провести забор крови из вены в объеме 16-20 мл с интервалом 1 ч между первой и последней венепункциями. Когда будет выявлен возбудитель эндокардита, определяют чувствительность его к антибиотикам.
Примерно у 50; больных кровь при терапии антибиотиками бывает стерильной. Такое может быть также, если возбудителями ИЭ являются грибы и хламидии, а также некоторые бактерии. Чтобы получить результаты, иногда увеличивают время инкубации, применяют серологические исследования с реакцией непрямой иммунофлюоресценции.
Электрокардиография
ЭКГ обнаруживает в 4-16 случаях из 100 нарушения проводимости. Они появляются как результат абсцесса миокарда или очагового миокардита на фоне ИЭ. Если есть эмболическое поражение венечных артерий, можно обнаружить на ЭКГ изменения, как при инфаркте миокарда, то есть будет выражен зубец 0.
Эхокардиография
ЭхоКГ выявляет вегетации, размер который от 4-5 мм. Также вегетации можно выявить, причем более успешно, при чреспищеводной ЭхоКГ. ЭхоКГ позволяет обнаружить перфорацию створок, абсцессы, разрыв синуса Вальсальвы. Этот метод актуален за динамикой процесса и эффективностью проводимой терапии.
Причины возникновения патологии
Этиология заболевания доподлинно не установлена. Наиболее распространенной причиной возникновения узелкового периартериита (симптомы — косвенное тому подтверждение) является аллергия. Наиболее часто гиперергическая реакция сосудов возникает на пенициллины, препараты йода, сульфаниламиды, аминазин, ртуть, введение чужеродных сывороток. При исследовании биоматериала на биопсию в период обострения заболевания, в базальных мембранах сосудистых петель обнаруживаются антитела к аллергенам иммуноглобулины IgG, IgA, IgM.
Также есть все основания полагать, что причиной развития патологического процесса является вирусная инфекция. Чаще всего провоцирует развитие воспалительного процесса артерий сывороточный гепатит. Антитела к гепатиту В обнаруживаются в стенках пораженных артерий и мышцах. В 40 % случаев узелкового периартериита наблюдается длительное сохранение вируса HBsAg.
Существовала гипотеза о том, что артерии поражаются после перенесенного острого заболевания, возбудителем которого является стафилококк или стрептококк. Суть теории строилось на том, что возбудитель оказывает опосредованное токсическое действие на сосуды. Но у пациентов с периартериитом так и не удалось обнаружить грамположительные кокки.
Помимо основных причин, существуют факторы риска:
- Постоянно повышенное кровяное давление.
- Врожденная слабость эластического слоя сосудов.
- Ослабление стенок сосудов из-за токсического воздействия (алкоголь, наркотики).
- Облучение солнечной радиацией.
- Гипотермия.
- Профилактические прививки.
Симптомы
Инфекционный эндокардит может заявить о себе ярко и отчетливо, а может на первых порах беспокоить лишь утомляемостью, шумами в сердце, общей слабостью, а более грозные симптомы нарастают постепенно. К ним относятся:
— обильное выделение пота;
— болезненность мышц и суставов;
— изменение цвета кожи (становится сероватой, слегка желтоватой);
— сыпь на слизистых.
Узелки Ослера появляются после вышеуказанных симптомов. Одни специалисты считают их характерным и обязательным признаком инфекционного эндокардита, другие, наоборот, сравнительно редким его проявлением, при котором заболевание проходит в подострой форме.