Синусовая брадикардия сердца экг
Содержание:
- Диагностика
- Диагностика
- Причины брадикардии
- Прогноз
- Описание заболевания
- Прогнозы и последствия
- От чего зависит точность результатов ЭКГ
- Описание
- Методы лечения
- Брадикардия – лечение
- Описание приступа
- Особенности патологии
- Основные причины
- Брадикардия сердца – что это такое?
- Опасна ли синусовая брадикардия, симптомы и лечение
Диагностика
Диагноз синусовой брадикардии может быть установлен на основании:
- анализа жалоб (на чувство « перебоев» в работе сердца, « замирания», одышку, слабость или кратковременные потери сознания, чувство нехватки воздуха, панику) и анамнеза заболевания (когда появились симптомы, с чем связывается их появление, какое лечение проводилось и его эффективность, как изменялись симптомы заболевания с течением времени);
- анализа анамнеза жизни (перенесенные заболевания и операции, вредные привычки, образ жизни, уровень труда и быта) и наследственности (наличие заболеваний сердца у близких родственников);
- общего осмотра, прощупывания пульса, аускультации (выслушивания) сердца (врач может обнаружить изменение частоты сокращений сердца, перкуссии (простукивании) сердца (врач может выявить изменение границ сердца, вызванное его заболеванием, которое является причиной синусовой брадикардии);
- показателей общего и биохимического анализа крови и мочи, анализа на гормональный статус (уровень гормонов) – может выявить экстракардиальные (не связанные с заболеваниями сердца) причины заболевания;
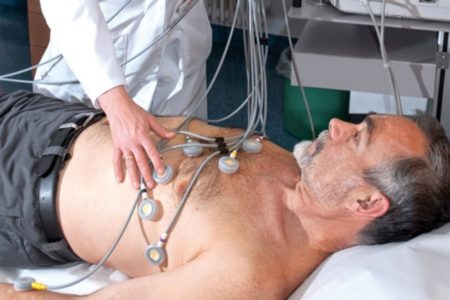
- данных электрокардиографии (ЭКГ) – позволяет выявить изменения, характерные для синусовой брадикардии;
- показателей суточного мониторирования ЭКГ (Холтеровского мониторирования) – диагностической процедуры, которая заключается в ношении пациентом портативного аппарата ЭКГ в течение суток. При этом ведется дневник, в котором записываются все действия больного(подъем, приемы пищи, физическая нагрузка, эмоциональное беспокойство, ухудшения самочувствия, отход ко сну, пробуждение ночью). Данные ЭКГ и дневника сверяются, таким образом, выявляются непостоянные нарушения сердечного ритма (связанные с физической нагрузкой, приемом пищи, стрессом, или ночные брадикардии);
- данных электрофизиологического исследования (стимуляции сердца небольшими электрическими импульсами с одновременной записью ЭКГ) – чрезпищеводного (электрод подводится через пищевод, возможна стимуляция только предсердий) или инвазивного (электрод подводится в полость сердца путем введения специального катетера через крупный кровеносный сосуд) – применяется в случаях, если результаты ЭКГ не дают однозначной информации о виде аритмии, для оценки состояния проводящей системы сердца, а также при наличии обмороков в анамнезе неясного происхождения;
- данных эхокардиографии — ЭхоКГ (ультразвукового исследования сердца) – позволяет выявить кардиальные причины брадикардии (заболевания сердца, приводящие к нарушению сердечного ритма).
- нагрузочного теста (велоэргометрия или тредмил тест)- это применение возрастающей ступенчатой физической нагрузки, выполняемой исследуемым на велоэгометре (особый вид велотренажера) или тредмиле (специальной беговой дорожке) под контролем ЭКГ. Оценивается функция синусового узла, определяется, достигается ли стандартная по возрасту частота сердечных сокращений в ответ на нагрузку;
- чреспищеводного электрофизиологического исследования. Во время процедуры тонкий зонд через нос или рот вводят в пищевод до уровня сердца. При этом более четко, чем на обычной электрокардиограмме, видны параметры активности сердца. С помощью электрической стимуляции (электрических импульсов) определяются показатели, отражающие функцию синусового узла (участок сердца, производящий импульсы, регулирующие нормальную работу сердца).
Возможна также консультация терапевта.
Диагностика
Ведением больных с патологическим процессом занимаются кардиологии. Специалисты иных профилей привлекаются при наличии подозрений на внесердечную этиологию болезни.
Схема диагностики:
- Опрос пациента и сбор анамнеза. В первую очередь. Недооценивать этот момент нельзя. Определяется вектор дальнейшей деятельности. Задача пациента — рассказать о всех своих жалобах.
- Измерение артериального давления, частоты сердечных сокращений.
- Определение функциональной активности мышечного органа с помощью ЭКГ.
- Эхокардиография. Визуальная методика оценки состояния структур сердца.
- Ангиография.
- МРТ.
Мероприятия иного профиля: анализы крови, мочи, исследование неврологического статуса, сцинтиграфия надпочечников, печени, щитовидной железы.
Системность — гарантия быстрой постановки и верификации диагноза. При необходимости перечень расширяется. При умеренной и выраженной брадикардии рекомендуется стационарное обследование. Всегда присутствует опасность осложнений.
Специфические признаки на ЭКГ
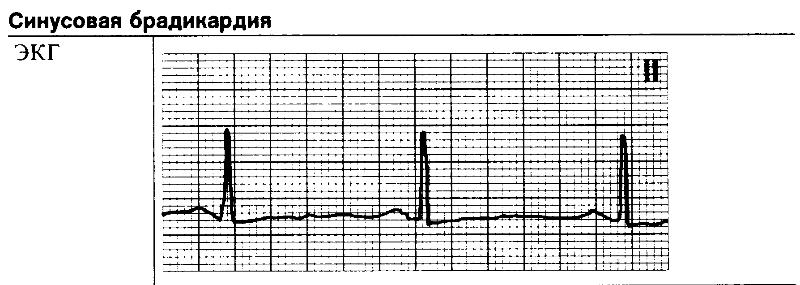
Мало о чем скажет простому пациенту. По секрету говоря, не каждый врач разбирается в вопросе, требуются глубокие знания.
Среди характерных признаков:
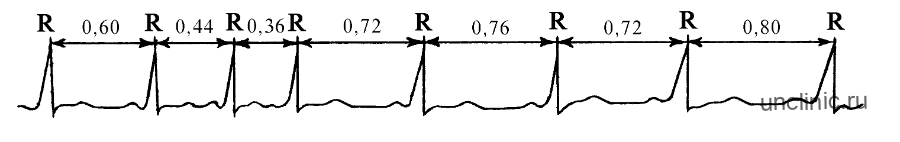
- Увеличение интервала R-R (0.21-0.22 сек), T-P.
- Повышения инт. Q-T.
- Зубцы: T1,T2 — +. T3 — низкий, также положительный, TV1 — отрицательный.
Все изменений сравнительно мягкие, по одной только электрокардиографии диагностировать фактор развития болезни невозможно. Констатировать факт — вполне.
Дополнительные методы исследования, помогающие определить синусовую брадикардию:
- Проба Ашнера — считается положительной, если после надавливания на глазные яблоки замедляется пульс.
- Велоэргометрия — оказывается физическая нагрузка, на фоне которой оцениваются возможности сердечной деятельности.
- Ортостатическая проба — измеряется ЧСС сначала в горизонтальном положении, а затем в вертикальном, после чего рассчитывается разница.
- УЗИ сердца — определяются структурные изменения миокарда, которые могут влиять на сократимость сердца.
- Чреспищеводная электрофизиологическое исследование — максимально информативный метод, который, несмотря на сложность проведения, дает много важных показателей.
Последнее исследования назначается в том случае, когда рассматривается вариант оперативного лечения больного.
Особенности брадикардии у детей
Синусовой брадикардией у детей считают нарушение сердечного ритма, при котором частота сердечных сокращений меньше нижней границы возрастной нормы. Таким образом, у новорожденных говорить о развитии синусовой брадикардии можно в том случае, когда частота пульса не превышает 100 ударов в минуту, а у дошкольников – 70-80 ударов в минуту.
В детском возрасте синусовая брадикардия, как врожденная, так и приобретенная, является частой патологией, занимая первое место в общей структуре всех аритмий. Причинами развития синусовой брадикардии у детей являются:
- врожденные заболевания сердечно-сосудистой системы;
- заболевания эндокринной системы (микседема, ожирение);
- заболевания нервной системы (неврозы, менингит, объемные образования головного мозга, приводящие к повышению внутричерепного давления);
- передозировка некоторых лекарственных средств, например, сердечных гликозидов;
- острая или хроническая интоксикация организма (отравление никотином, солями тяжелых металлов);
- состояние реконвалесценции после гриппа или скарлатины.
В период новорожденности синусовая брадикардии развивается под влиянием гипоксии головного мозга или пониженной концентрации гормонов щитовидной железы. У подростков синусовая брадикардия часто возникает на фоне усиленного роста внутренних органов, в том числе сердца. Другой причиной развития аритмии в этом возрасте является гормональная перестройка организма и связанные с ней нарушения обмена веществ, неврозы и т. д.
Умеренная синусовая брадикардия у детей протекает обычно без каких-либо клинических признаков, и выявляется случайно при плановом обследовании. При более тяжелом течении патологии ребенок жалуется на головокружение, слабость, боли в груди, ухудшение общего состояния после физической нагрузки. В некоторых случаях могут возникать обмороки. Выраженная синусовая брадикардия сопровождается уменьшением сердечного выброса, что приводит к ухудшению кровоснабжения головного мозга. В результате этого у ребенка ухудшается память, снижается концентрация внимания.
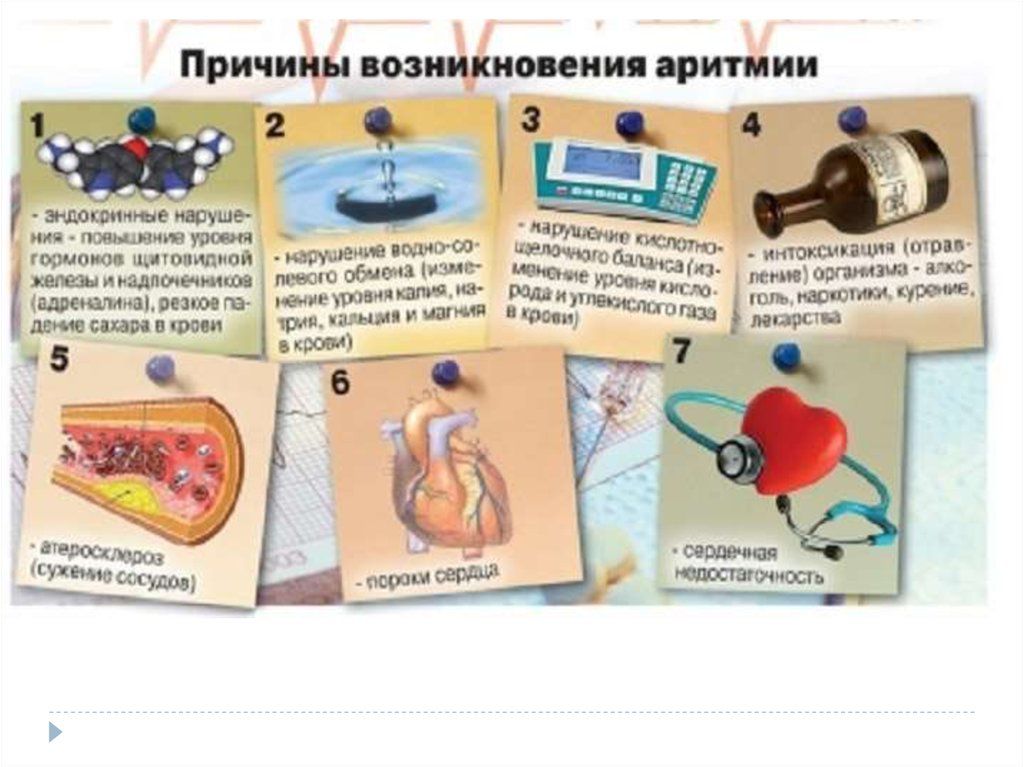
Причины брадикардии
Физиологическими причинами брадикардии являются:
- хорошая физическая подготовка;
- гипотермия (умеренная);
- стимуляция рефлекторных зон;
- идиопатическая брадикардия;
- возрастная брадикардия.
Хорошая физическая подготовка
Чаще всего физиологическая брадикардия наблюдается у следующих спортсменов:
- бегуны;
- гребцы;
- велосипедисты;
- футболисты;
- пловцы.
Стимуляция рефлекторных зон
Искусственно вызвать приступ брадикардии можно, стимулируя следующие зоны:
- Глазные яблоки. При несильном надавливании на глазные яблоки происходит стимуляция ядра блуждающего нерва, что ведет к появлению брадикардии. Данный рефлекс называется рефлексом Ашнера-Даньини или глазосердечным рефлексом. У здоровых взрослых людей надавливание на глазные яблоки в среднем снижает ЧСС на 8 – 10 ударов в минуту.
- Бифуркация сонной артерии. В месте раздвоения сонной артерии на внутреннюю и наружную располагается так называемый каротидный синус. Если массажировать эту зону пальцами в течение 3 – 5 минут, это понизит ЧСС и артериальное давление. Феномен объясняется близким расположением блуждающего нерва и наличием в данной области особых рецепторов. Массаж каротидного синуса обычно проводят справа. Иногда эту методику используют в диагностических или (реже) лечебных целях.
Возрастная брадикардия
кардиосклерозередко ниже 55 – 60 ударов в минутуПричинами патологической брадикардии могут быть следующие заболевания и нарушения:
- прием лекарственных препаратов;
- повышенный тонус парасимпатической нервной системы;
- отравления;
- гипотиреоз;
- некоторые инфекции;
- патологии сердца.
Прием лекарственных препаратов
Наиболее выраженные приступы брадикардии могут вызвать следующие лекарства:
- хинидин;
- дигиталис;
- амисульприд;
- бета-блокаторы;
- блокаторы кальциевых каналов;
- сердечные гликозиды;
- аденозин;
- морфин.
намеренные или случайные
Повышенный тонус парасимпатической нервной системы
Вызвать повышенный тонус парасимпатической иннервации сердца могут следующие факторы:
- неврозы;
- депрессия;
- черепно-мозговая травма;
- повышенное внутричерепное давление;
- геморрагический инсульт (кровоизлияние мозг) с формированием гематомы в полости черепа;
- язва желудка или двенадцатиперстной кишки;
- новообразования в средостении.
Отравления
К брадикардии может привести отравление следующими веществами:
- свинец и его соединения;
- фосфорорганические вещества (в том числе пестициды);
- никотин и никотиновая кислота;
- некоторые наркотики.
Гипотиреоз
щитовидной железытироксин, трийодтиронингипертиреозйодаЗаболеваниями щитовидной железы, ведущими к гипотиреозу и брадикардии, являются:
- врожденные нарушения в развитии щитовидной железы (гипоплазия или аплазия);
- перенесенные операции на щитовидной железе;
- попадание в организм токсичных изотопов йода (в том числе радиоактивных);
- воспаление щитовидной железы (тиреоидит);
- некоторые инфекции;
- травмы в области шеи;
- аутоиммунные заболевания (аутоиммунный тиреоидит Хашимото).
Параллельно с брадикардией у пациентов с гипотиреозом наблюдаются следующие симптомы:
- патологический набор лишнего веса;
- плохая переносимость жары и холода;
- нарушения менструального цикла (у женщин);
- ухудшение работы центральной нервной системы (снижение концентрации, памяти, внимательности);
- понижение уровня эритроцитов (анемия);
- склонность к запорам;
- отеки в области лица, языка, конечностей.
Инфекционные заболевания
ускорением сердцебиениятемпературыИнфекциями, при которых может наблюдаться относительная брадикардия, являются:
- брюшной тиф;
- тяжелый сепсис;
- некоторые варианты течения вирусных гепатитов.
практически любой
Патологии сердца
разрастания соединительной тканиаритмииБрадикардии и блокады проводящей системы могут встречаться при следующих патологиях сердца:
- диффузный кардиосклероз;
- очаговый кардиосклероз;
- миокардиты;
- эндокардиты;
- инфаркт миокарда;
- ишемическая болезнь сердца.
Прогноз
По статистике полное излечение от синусовой брадикардии наступает в 95–97%:
- У 90–95% больных эффективна специфическая медикаментозная терапия. Ее продолжительность зависит от причинного заболевания: от однократного введения препаратов при впервые возникшем приступе, до продолжительного лечения на протяжении нескольких месяцев или лет при хронических заболеваниях.
- У 5–10% пациентов требуется установка кардиостимулятора. Эта процедура эффективна во всех случаях, независимо от причин брадикардии. Ритм восстанавливается сразу после его установки.
Если не заниматься лечением причинного заболевания, вылечить брадикардию невозможно.
Описание заболевания
Синусовая брадикардия представляет собой заболевание сердечно-сосудистой системы, при котором частота сердечных сокращений снижается, но ритм сокращений остается синусовым (правильным). То есть данная болезнь является одним из видов сердечной аритмии.
Ритм сердечных сокращения задается синусно-предсердным узлом. У здорового человека частота сердечных сокращений составляет примерно 60 ударов в минуту. У детей дошкольного возраста частота сокращений составляет 70 ударов в минуту, а у новорожденных может достигать 100 ударов в минуту.
Выделяют несколько видов синусовой брадикардии:
- абсолютную;
- относительную;
- умеренную;
- экстракардиальную;
- токсическую;
- лекарственную;
- идиопатическую.

Абсолютное нарушение синусового ритма может быть обнаружено врачом даже на обычном медицинском осмотре при измерении пульса пациента.
Относительная синусовая брадикардия проявляется после перенесенных инфекционных заболеваний и разного рода травм (подобная форма аритмии наблюдается у спортсменов).
Умеренная (или легкая) брадикардия наблюдается у людей, страдающих синусовой дыхательной аритмией, может встречаться у детей и подростков.
При проблемах в функционировании внутренних органов может развиваться экстракардиальная брадикардия.
При отравлении организма — токсическая.
При приеме некоторых видов лекарственных препаратов развивается лекарственная брадикардия.
Узнайте больше о диагнозе синусовая брадикардия из видео:
Прогнозы и последствия
Если болезнь прогрессирует, то возможны:
- Внезапная остановка сердца.
- Нарушения в работе сердца.
- Нарушение кровообращения в мозге.
- Усугубление уже имеющихся болезней сердца, вплоть до инфаркта.
Чтобы синусовый ритм был в пределах нормы, стоит особое внимание уделить спорту и активному образу жизни. Не забывать о полноценном сне и отдыхе, а также отказаться от вредных привычек
Все аптечные препараты стоит принимать только по назначению врача и прописанной дозировке. Обязательно обращаться к врачу при появлении малейших симптомов.
Многие люди игнорируют сигналы организма, от чего впоследствии очень страдают. Ведь синусовая брадикардия отлично видна на ЭКГ, а для прохождения этой процедуры особых усилий и затрат не понадобится. Во время беременности эта патология отмечается довольно редко и требует выполнения только рекомендаций врача. В заключение можно сказать, что избежать службы в армии по такому диагнозу не удастся.
От чего зависит точность результатов ЭКГ
При проведении повторного ЭКГ выявляются изменения по сравнению с результатами, полученными ранее. Они возникают в силу следующих причин:
- Проведение исследования в разное время суток. ЭКГ рекомендуется делать утром.
- Выполнение тяжелой физической работы накануне обследования.
- Употребление пищи. Алкогольные напитки и продукты, содержащие кофеин, могут исказить реальную картину.
- Неправильное наложение электродов. При их смещении показатели ЭКГ неточные. Поэтому пациенту не следует двигаться при проведении процедуры или наносить кремы на те участки, на которые в последующем накладываются электроды.
Описание
Это такое заболевание сердечно-сосудистой системы (ССС), при котором наблюдается уменьшение сердечных сокращений, но промежуток между ними остается нормальным. Можно отнести к одному из видов аритмии сердечной мышцы.
Стоит отметить, что у взрослого человека, младенца и ребенка нормальными считаются разные показатели. Так, для первого – 60, второго – 100, а третьего – 70 ударов за одну минуту.
Синусовую брадикардию разделяют на виды:
- идиопатическая,
- умеренная (чаще всего отмечается у подростков и детей),
- абсолютная – этот вид может определить врач, просто измерив пульс,
- лекарственная – появляется вследствие приема некоторых препаратов,
- относительная – наблюдается после перенесенных инфекций и травм, характерна для спортсменов,
- токсическая (проявляется при отравлении),
- экстракардинальная — развивается из-за заболеваний внутренних органов.

Практически каждый шестой житель планеты подвержен нарушениям синусового ритма. Каждый год от осложнений брадикардии умирает около ста тысяч человек.
Методы лечения
Вылечить синусовую брадикардию возможно. Лечение состоит из двух этапов:
Симптоматическая терапия – неотложная помощь по устранению выраженной брадикардии и ее последствий, угрожающих жизни.
Специальная терапия – мероприятия, направленные на лечение тех причинных заболеваний, которые проявляются замедлением сердечного ритма.
1. Неотложная помощь
Экстренное лечение брадикардии наиболее целесообразно при нарушении общего состояния больного на фоне снижения сердцебиений менее 50 уд/мин:
- Уложить больного на спину, обеспечить условия для хорошего доступа свежего воздуха (открыть форточку, снять или расстегнуть одежду, сдавливающую грудную клетку и шею).
- Оценить наличие сознания, дыхания, пульса на артериях шеи и сердцебиений. Только при их отсутствии показаны реанимационные мероприятия – сердечный массаж и искусственное дыхание.
- Прием медикаментозных препаратов (приведены в таблице).
| Названия препарата | Показания к применению |
|---|---|
| Капли Зеленина | Принимать вовнутрь (пить) при любых формах брадикардии в случае сохранения сознания |
| Атропина сульфат | Вводится внутривенно или подкожно при уменьшении сокращений сердца менее 50 уд/мин |
| Дофамин | Синусовая брадикардия, сопровождающаяся снижением артериального давления |
| Адреналин | Вводят подкожно/внутривенно при критическом замедлении ритма (менее 30 уд/мин) (остановке сердца) |
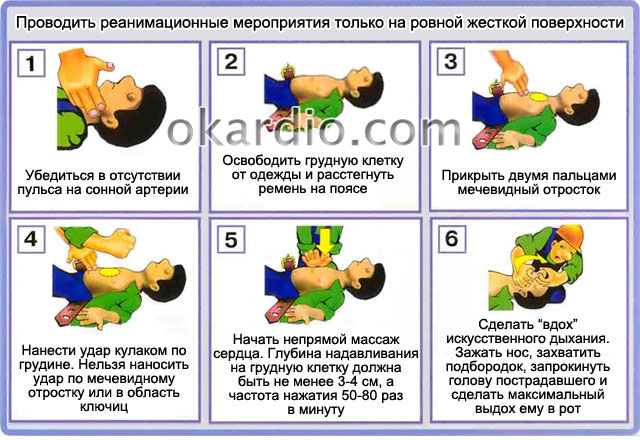 Первая помощь при обнаружении симптомов сильной синусовой брадикардии
Первая помощь при обнаружении симптомов сильной синусовой брадикардии
2. Специальное лечение
Навсегда устранить патологическую синусовую брадикардию, можно лишь путем лечения причинных болезней. В любом случае, сперва нужно обратиться к врачу-кардиологу или терапевту. Специалист решит объем необходимого обследования и консультаций других специалистов (это может быть невропатолог, эндокринолог, инфекционист и др.). Только после этого назначается оптимальное лечение.
Если на фоне проводимых специализированных или неотложных мероприятий восстановить нормальный сердечный ритм не удается, больным устанавливают под кожу кардиостимулятор – прибор, издающий электрические импульсы, и являющийся искусственным водителем ритма сердца.
 Кардиостимулятор
Кардиостимулятор
Брадикардия – лечение
Если у человека диагностируется низкий пульс, что делать в этом случае, можно определить после полной диагностики организма. До того, как лечить брадикардию сердца, выясняют, какая патология провоцирует данное отклонение и не является ли урежение сердечного ритма физиологической нормой (в таком случае лечение не нужно). С целью установления причинных факторов проводят электрокардиографию, холтеровское мониторирование, ультразвуковое исследование сердца и других органов, исследование электролитного состава крови, анализ крови на гормоны и пр.
Рассматривая, чем лечить синусовую брадикардию умеренной и легкой степени, прежде всего обращают внимание на образ жизни и диету, корректируя их в соответствии со здоровыми нормами. Так, рекомендуется отказаться от жирной пищи, алкоголя, курения, ограничить употребление сладостей и выпечки
Обязательно следует соблюдать адекватный режим труда и отдыха, физической нагрузки, избегать психотравмирующих ситуаций. В более тяжелых случаях проводится медикаментозное или хирургическое лечение.
Препараты при брадикардии
Когда брадикардия провоцируется несердечными патологиями, назначение лекарственных препаратов осуществляется в соответствии с основным заболеванием. Например, при инфекционных болезнях требуется прием антибиотиков, при гормональных нарушениях – гормональные средства. Устранение первопричины позволяет эффективно устранить нарушение ритма. Помимо лечения причинной патологии, для увеличения частоты сердцебиения, активизации синусного узла могут применяться следующие медикаменты:
- холинолитики (Атропин);
- адреномиметики (Изопреналин, Изадрин);
- бронхолитик Эуфиллин;
- ноотропы (Мексидол, Пирацетам);
- препараты кофеина (Аксофен, Изодрин) и пр.
Иногда прописывают капли при брадикардии на растительной основе – капли Зеленина, настойку женьшеня, элеутерококка, способствующие быстрому увеличению пульса. При резком снижении сердечного ритма и артериального давления, сопровождаемом обмороком, судорогами, признаками отека легких требуется госпитализация пациента в стационар – отделение аритмологии или кардиологии.
Брадикардия – лечение народными средствами
Народные целители могут подсказать, что принимать при низком пульсе, чтоб увеличить его, однако такое лечение обязательно должно обсуждаться с лечащим врачом на предмет возможности сочетания с основной медикаментозной терапией. Среди средств, предлагаемых при данном нарушении нетрадиционной медициной, можно отметить настои крапивы, бессмертника, отвары тысячелистника, татарника, лимонно-чесночно-медовую смесь.
Как приготовить лечебный настой тысячелистника?
Ингредиенты:
- трава тысячелистника — 15 г;
- вода — 1 стакан.
Приготовление и применение:
- Залить сырье водой.
- Довести до кипения, прокипятить четверть часа.
- Настоять в течение часа, профильтровать.
- Применять трижды в день по столовой ложке.
Синусовая брадикардия – операция
Выраженная синусовая брадикардия, лечение которой медикаментами неэффективно, является показанием для кардиохирургической операции по установке электрокардиостимулятора. Это прибор, который имплантируется под кожу и способствует нормализации числа сердечных сокращений, вырабатывая электроимпульсы и направляя их в нужные участки миокарда.
Описание приступа
Пульс человека при брадикардии может замедляться до 20 уд./мин. В самом начале эпизода может не наблюдаться никаких симптомов. Но по мере ухудшения ситуации, начнут проявляться признаки патологии:
- плохое прощупывание пульса;
- кратковременная потеря сознания на начальном этапе, позже – длительная;
- снижение чувствительности конечностей;
- посинение губ;
- темные круги перед глазами;
- тревожность;
- шум в ушах;
- быстрая утомляемость;
- холодный пот.
Приступ брадикардии иногда сопровождается синдромом Морганьи-Адамса-Стокса. Человек может внезапно потерять сознание, после чего по его телу пройдут судороги и на несколько секунд остановится дыхание. Последствием такого приступа может быть смертельный исход.
Особенности патологии
Человеческое сердце защищено тремя оболочками. Наружный и внутренний слой представляют собой слизистую оболочку и серозную. Между ними располагается мышечный слой, который называют миокардом.
Внушительная его часть состоит из клеток, обеспечивающих сокращение сердца. В середине еще проходит дорожка, имеющая мышечную структуру и выступающая проводящей системой. В ее основе лежит несколько важных узлов. Главный из них – синусовый. При его содействии происходит передача сердечных импульсов, благодаря чему сердце сокращается. При каких-либо нарушениях в работе этого узла развивается синусовая аритмия, для которой характерны такие проявления, как тахикардия или брадикардия.
Ритм сердца может быть нарушен в таких ситуациях:
- если импульс направляется не по главному пути, а по дополнительному, периодически возвращаясь к участку своего изначального выхода;
- если на каком-нибудь отрезке пути встречаются препятствия.
Опасность заключается в том, что головной мозг и другие органы недополучают кислород. Особенно страдает миокард, который истощается. Сердце, в свою очередь, увеличивается в размере, потому как вынуждено перекачивать внушительное количество крови.
Проявляется брадикардия следующим образом:
- быстрая утомляемость;
- потеря аппетита;
- частое возникновение обморочных состояний;
- бледная кожа;
- одышка;
- боль со стороны грудной клетки;
- головокружение;
- перепады артериального давления;
- нарушения пульса.
Сердцебиение младенца должно быть в пределах 110-120 ударов за минуту даже во время его пребывания в утробе матери. Брадикардия у плода при беременности бывает базальной и децелерантной. При первом виде патологии отмечается уменьшение частоты сердечных сокращений до 110, а при втором – до 90.
Децелерантная форма считается наиболее опасной, поскольку при этом развивается гипоксия (нехватка кислорода). Отсутствие должного лечения брадикардии у плода может привести к необратимым последствиям. Подобная проблема способна стать причиной того, что зародыш на раннем сроке перестанет нормально развиваться.
Брадикардия у эмбриона практически незаметна
Именно поэтому всю беременность важно регулярно посещать врача. Такой серьезный подход к своему здоровью и состоянию малыша позволит своевременно обнаружить возможные отклонения и сделать все необходимое, чтобы предотвратить опасность
У новорожденного
Согласно медицинской статистике, проблемы с сердечным ритмом отмечаются в 1-2% случаев среди всех беременностей. Возникновение брадикардии у грудничков может спровоцировать любая причина из представленных:
- органическое поражение сердечной мышцы (пороки на этапе развития, заболевания миокарда, наличие новообразования в сердце);
- заболевания системного характера у матери или плода (сахарный диабет, дисфункция щитовидной железы, аутоиммунные нарушения);
- метаболические сдвиги (гипер- и гипокальциемия, калиемия, гипер- и гипотермия, прием некоторых лекарств, таких как «Альбунорм» и «Нитромакс»);
- расстройство нервной системы из-за внутриутробной гипоксии;
- неудачные роды, повлекшие травму младенца.
Нормой для новорожденных считается 100 ударов за минуту. Патологический характер носит брадикардия при значениях 80 ударов/минуту (касается доношенных младенцев) и 90 ударов/минуту (относится к недоношенным детям).
У ребенка
Синусовая брадикардия в легкой степени может возникать на фоне расстройств нервной системы, эндокринных нарушений, интоксикации. Незначительное отклонение от нормы не представляет серьезной угрозы для малыша. Но любые изменения в работе сердца способны насторожить, потому как они могут указывать на наличие нарушений в организме, требующих контроля.
| Возраст | Границы нормы |
|---|---|
| 1-2 года | 94 удара в минуту |
| 3-4 года | 90 |
| 5 лет | 86 |
| 6-8 лет | 78-118 |
| 9-10 лет | 68-108 |
У подростка
Нередко брадикардия возникает у подростков на фоне резкого изменения гормонального фона, происходящего в подростковый период. Как правило, она протекает без осложнений и исчезает после полового созревания.
Регуляция ритма сердца происходит в синусовом узле. Этот участок вырабатывает импульсы, которые определяют частоту сокращений сердца. Если в его работе возникают нарушения, то сердцебиение учащается или замедляется.
Небольшое уменьшение частоты сокращений сердца не угрожает жизни человека. Но при наличии этих изменений подозревают определенные нарушения в организме, которые требуют тщательной диагностики и лечения.
У младенцев за один вдох происходит три сокращения сердца. Это считается вариантом нормы и связано с особенностями организма.
Основные причины
Чаще всего синусовая брадикардия вызвана одной из следующих 8 причин:
- синдром слабости синусового узла (СССУ);
- прием лекарственных препаратов – сердечных гликозидов, бета-адреноблокаторов, антагонистов кальциевых каналов, противоаритмических средств I класса, амиодарона;
- побочные эффекты других лекарств и токсинов, например, солей лития, паклитаксела, толуола, диметилсульфоксида, глазных капель с ацетилхолином, фентанила, клофелина;
- снижение температуры тела, переохлаждение;
- синдром обструктивного апноэ сна;
- острая гипогликемия (снижение уровня сахара в крови);
- дифтерия, ревматическая лихорадка, вирусный миокардит;
- последствия бариатрической хирургии – операций на желудке для лечения ожирения.
Синусовая брадикардия характерна для спортсменов, а также для многих здоровых людей во время сна.
Когда это опасно для сердца?
Когда синусовая брадикардия возникает при повышенном тонусе блуждающего нерва (вагуса), замедляющего сердцебиение, такое состояние может быть крайне опасно для сердца. Ваготония может быть следствием таких причин:
- инфаркт миокарда нижней стенки;
- отравление многими ядами;
- нарушения водно-солевого баланса;
- гипотиреоз (сниженная гормональная активность щитовидной железы);
- повышенное внутричерепное давление и другие.
СССУ сопровождается неспособностью синусового узла генерировать или передавать импульсы для сокращений сердца. Синдром сопровождается признаками кислородной недостаточности мозга (головокружение, головная боль, нарушение памяти и так далее), замедленным пульсом, периодическими приступами ускоренного сердцебиения. Заболевание возникает в основном у пожилых людей с другими болезнями сердца и нередко требует имплантации электрокардиостимулятора.
Какие могут быть последствия?
Последствия синусовой брадикардии связаны с ее причинами:
- после естественной физиологической реакции: при переохлаждении, отравлениях или передозировке лекарственными препаратами, сердечный ритм нормализуется после устранения этого фактора и обычно проходит без серьезных последствий для организма;
- при СССУ 5-летняя выживаемость составляет 47 – 69%, однако неясно, связано ли это непосредственно с редким сердцебиением или с сопутствующими сердечными заболеваниями;
- если СССУ трансформируется в фибрилляцию предсердий (мерцательную аритмию), возможно медикаментозное лечение новой аритмии и исключение потребности в имплантации кардиостимулятора.
Почему она возникает у детей?
Синусовая брадикардия крайне редко служит проявлением какого-либо сердечного заболевания у ребенка. Обычно она носит легкий доброкачественный характер и протекает бессимптомно, при этом не требует лечения.
Основная причина, по которой у ребенка возникает стойкая синусовая брадикардия, не исчезающая при физической нагрузке и сопровождающаяся клиническими проявлениями, – последствия хирургических операций по поводу врожденных пороков сердца.
Брадикардия сердца – что это такое?
Считается, что нормальный сердечный ритм составляет 60 ударов в минуту, то есть с такой частотой бьется сердце у большинства взрослых людей. Брадикардия – замедление частоты сердцебиения, составляющее менее 60 ударов, которое может сопутствовать разным патологиям, а также являться физиологическим явлением при определенных обстоятельствах. Для объяснения термина «синусовая брадикардия сердца», что это такое и каковы причины этого отклонения, разберемся вначале, как происходит сокращение сердца.
Работа сердца – ритмичный процесс, в котором сердечная мышца поочередно то сокращается, то расслабляется, создавая возможность поступления и распространения крови. Регулярному сокращению миокарда способствует генерирование электрического импульса в синусном узле (водителе ритма). Это узелок, расположенный в толще сердечной мышцы и связывающийся нервными волокнами с вегетативной нервной системой. Сердцебиение, зарождаемое в синусном узле, считается правильным.
Возникающий в водителе ритма электрический импульс передается в еще несколько узлов, проводящих импульсы ко всем участкам миокарда и заставляющих сердце сокращаться. Если в цепочке передачи электроимпульса от синусного узла к другим передающим узлам возникает сбой, то сердце начинает биться медленнее, но в этом случае брадикардия не является синусовой, а связана с блокадой проведения возбуждения. При синусовой брадикардии ритм сердцебиения замедляется из-за нарушения в главном водителе ритма, который становится малоактивным и генерирует импульсы с замедлением.

Умеренная брадикардия
Если диагностируется умеренная синусовая брадикардия, это означает, что сердце работает с частотой 40-50 уд. в минуту. Такая работа сердца еще способна поддерживать на нормальном уровне кровообращение в организме. В данном случае снижение частоты ударов может являться индивидуальной физиологической особенностью (у людей, имеющих сильные мышечные стенки с рождения) или результатом адаптации организма при постоянных спортивных тренировках.
Выраженная брадикардия
Очень низкий пульс – менее 40 ударов в минуту – отмечается при выраженном нарушении, которое приводит к многочисленным расстройствам кровотока и кислородному голоданию тканей. Особенно страдают внутричерепные сосуды. В итоге происходит ухудшение работы многих органов и систем, что чревато неблагоприятными необратимыми последствиями для здоровья и жизни человека.
Чем опасна брадикардия сердца?
Главное, чем опасна брадикардия, – это вероятность остановки сердца, что зачастую грозит пациентам с выраженной степенью аномалии. Но даже небольшое урежение сердцебиения, наблюдаемое длительное время и склонное к прогрессированию, служит сигналом к обследованию и лечению, ведь это может не только ухудшить качество жизни и работоспособность, но и привести к обморокам, сердечной недостаточности, образованию тромбов и так далее.
Опасна ли синусовая брадикардия, симптомы и лечение
 Синусовая брадикардия сердца относится к нарушениям синусового ритма, то есть нарушается частота сердечных сокращений (ЧСС). Ключевое слово брадикардия происходит от греческого βραδυ, что означает медленный. Иначе говоря, при брадикардии ЧСС сокращается до 50-ти, а то и до 30-ти ударов в минуту.
Синусовая брадикардия сердца относится к нарушениям синусового ритма, то есть нарушается частота сердечных сокращений (ЧСС). Ключевое слово брадикардия происходит от греческого βραδυ, что означает медленный. Иначе говоря, при брадикардии ЧСС сокращается до 50-ти, а то и до 30-ти ударов в минуту.
У некоторых категорий людей, как, например, у профессиональных спортсменов, ЧСС может серьезно уменьшаться без особых последствий. Так, у велогонщика Мигеля Индурайна частота пульса в покое временами доходила до 28 сокращений в минуту. В данном случае организм компенсировал высокие нагрузки.
Отметим, что синусовая брадикардия на ЭКГ будет видна по расположению зубцов R. Ощущений же понижения ЧСС может и не быть. Тем не менее нужно понимать, что уменьшение частоты сокращений сердца ведет к ухудшению кровоснабжения тканей организма с неизвестными последствиями.