Респираторный дистресс-синдром (рдс) у новорожденных детей: что это такое, лечение, причины, признаки, симптомы
Содержание:
- Симптомы
- Что происходит?
- Диагностика
- Общие принципы терапии
- Пролонгирование беременности. Токолиз
- Диагностика
- Дифференциальная диагностика
- Общие сведения
- Респираторный дистресс-синдром новорожденных
- Диагностика
- Прогноз
- Предрасполагающие факторы
- Причины возникновения и механизм развития
- Патогенез рдсн
- Принципы диагностики
- Лечение
Симптомы
В клинической картине респираторного дистресс-синдрома взрослых медики выделяют четыре периода. Первый является скрытым (когда происходит влияние фактора-причины). Длится период сутки после контакта организма с причинным фактором. Происходит патофизиологические и патогенетические изменения. Но никакие симптомы не проявляются, изменений на рентгенограмме также нет. Но в этом периоде у больного можно обнаружить тахипноэ, когда он делает более 20 дыханий за минуту.
Второй период называется периодом начальных изменений. Он фиксируется в 1-2 сутки от начала действия этиологического фактора. Начинают выявляться симптомы, прежде всего, это тахикардия и выраженая одышка. Аускультативные методы определяют жесткое везикулярное дыхание и рассеянные сухие хрипы. Рентген обнаруживают усиление сосудистого рисунка, особенно в периферических отделах. Такие изменения говорят, что начинается интерстициальный отек легких. Исследование газового состава крови не показывает отклонений, или может быть выявлено незначительное снижение РаО2.
Третий период называется развернутым или периодом выраженных клинических проявлений. Симптомы выражены ярко, говорят об острой дыхательной недостаточности. У человека наблюдают выраженную одышку. В акте дыхания принимает участие вспомогательная мускулатура. Наблюдается раздуванием крыльев носа, втягивание межреберных промежутков. Также хорошо выражен диффузный цианоз. При аускультации сердца обнаруживают глухость сердечных тонов и тахикардию, существенно падает артериальное давление (АД).
В этой фазе перкуссионные методы исследования выявляют притупленный перкуторный звук, в основном в задненижних отделах, аускультативно обнаруживается жесткое дыхание, иногда и сухие хрипы. Если обнаружены влажные хрипы и крепитация, это говорит о появлении жидкости в альвеолах, что называется в медицине альвеолярным отеком легких, который может быть как незначительно, так и сильно выраженным. Рентгенография легких показывает выраженный интерстициальный отек легких, а также двусторонние инфильтративные тени неправильной облаковидной формы, сливающиеся с корнями легких и друг с другом. Часто в краевых отделах средней и нижней долей на фоне усиленного сосудистого рисунка появляются очаговоподобные тени. В этом периоде сильно снижается РаО2 — 50 мм рт.ст., даже если проводится ингаляция О2.
Четвертый период называется терминальным. В нем сильно прогрессирует дыхательная недостаточность, развивается выраженная артериальная гипоксемия и гиперкапния, метаболический ацидоз. Формируется острое легочное сердце по причине нарастающей легочной гипертензии. IV период респираторного дистресс-синдрома взрослых характеризуется такой симптоматикой:
- профузная потливость
- выраженная одышка и цианоз
- резкое падение артериального давления вплоть до коллапса
- глухость сердечных тонов тахикардия, часто также различные аритмии
- влажные хрипы в большом количестве (разного калибра) в легких, обильная крепитация
- кашель с пенистой мокротой розового оттенка
В этой стадии развиваются признаки усиливающейся легочной гипертензии и синдрома острого легочного сердца. На легочной артерии фиксируют расщепление и акцент II тона. Среди ЭКГ признаков стоит отметить выраженное отклонение электрической оси сердца вправо, высокие остроконечные зубцы Р в отведениях II, III, avF, V1-2. Рентгенограмма обнаруживает признаки повышения давления в легочной артерии, выбухание ее конуса.
Для четвертой стадии синдрома типично развитие полиорганной недостаточности. Нарушается функционирование почек, потому проявляются:
- протеинурия
- олигоанурия
- микрогематурия
- цилиндрурия
- повышением содержания в крови мочевины
- повышением содержания в крови креатинина
Функция печени также нарушается, потому появляется легкая желтушность, сильно повышается количество в крови фруктозо-1-фосфаталь-долазы, аланиновой аминотрансферазы и лактатдегидрогеназы. Нарушается функция головного мозга: больной становится заторможенным, наблюдаются головокружения, головные боли, могут быть симптомы нарушения мозгового кровообращения. При исследовании газового состава крови фиксируют гиперкапнию и глубокую артериальную гипоксемию. Проводят исследование кислотно-щелочного равновесия, которое выявляет метаболический ацидоз.
Что происходит?
Недостаточно количество сурфактанта в легких недоношенного ребенка приводит к тому, что на выдохе лёгкие как бы захлопываются (спадаются) и ребёнку приходится при каждом вдохе их заново раздувать. Это требует больших затрат энергии, в результате силы новорожденного истощаются и развивается тяжёлая дыхательная недостаточность. В 1959 году американскими учеными М.Е. Avery и J. Mead была обнаружена недостаточность легочного сурфактанта у недоношенных новорожденных детей, страдающих респираторным дистресс-синдромом, таким образом и была установлена основная причина РДС. Частота развития РДС тем выше, чем меньше срок, на котором родился ребенок. Так, им страдают в среднем 60 процентов детей, родившихся при сроке беременности менее 28 недель, 15—20 процентов — при сроке 32—36 недель и всего 5 процентов — при сроке 37 недель и более.
Клиническая картина синдрома проявляется, прежде всего, симптомами дыхательной недостаточности, развивающимися, как правило, при рождении, или через 2-8 часов после родов — учащение дыхания, раздувание крыльев носа, втяжение межреберных промежутков, участие в акте дыхания вспомогательной дыхательной мускулатуры, развитие синюшности (цианоза). Из-за недостаточной вентиляции легких очень часто присоединяется вторичная инфекция, и пневмония у таких младенцев — отнюдь не редкость. Естественный процесс выздоровления начинается после 48-72 часов жизни, однако не у всех детей этот процесс идёт достаточно быстро — из-за развития упомянутых уже инфекционных осложнений.
При рациональном выхаживании и тщательном соблюдении протоколов лечения детей с РДС выживает до 90 процентов маленьких пациентов. Перенесенный респираторный дистресс-синдром в дальнейшем практически не отражается на состоянии здоровья детей.
Диагностика
Пренатальная диагностика (прогнозирование риска развития РДСН) основана на исследовании липидного спектра околоплодных вод (в крупных специализированных стационарах и региональных перинатальных центрах). Наиболее информативны следующие методы.
1) Коэффициент соотношения лецитина к сфингомиелину (в норме >2). Если коэффициент менее 1, то вероятность развития РДСН около 75%. Коэффициент от 1 до 2 — вероятность развития РДСН 50%. У новорожденных от матерей с сахарным диабетом РДС может развиться при соотношении лецитина к сфингомиелину более 2,0.
2) Уровень насыщенного фосфатидилхолина (в норме более 5 мкмоль/л) или фосфатидилглицерина (в норме более 3 мкмоль/л). Отсутствие или резкое снижение концентрации насыщенного фосфатидилхолина и фосфатидилглицерина в амниотической жидкости свидетельствует о высокой вероятности развития РДСН.
Диагноз основывается на данных анамнеза (факторах риска), клинической картине, результатах рентгенологического исследования.
Дифференциальную диагностику проводят с сепсисом, пневмонией, транзиторным тахипноэ новорождённых, синдромом аспирации мекония.
Общие принципы терапии
Температурный режим
Чрезвычайно важно не допустить потери тепла у ребенка с РДС, поскольку охлаждение способствует уменьшению выработки сурфактанта и учащению приступов апноэ. Младенца после рождения заворачивают в теплую стерильную пеленку, промокают остатки околоплодных вод на коже и помещают его под лучистый источник тепла, после чего транспортируют в кувез
На голову обязательно нужно надеть шапочку, так как с данной части тела идут большие потери тепла и воды. При осмотре ребенка в кувезе следует избегать резких перепадов температур, поэтому осмотр должен быть максимально коротким, с минимальными прикосновениями. Достаточная влажность в помещении. Ребенок теряет влагу через легкие и кожу, и, если он родился с маленькой массой ( Нормализация показателей газового состава крови. С этой целью используют кислородные маски, аппарат для ИВЛ и другие варианты поддержания дыхания. Правильное кормление. При тяжелой форме РДС новорожденного в первые сутки «кормят» путем введения инфузионных растворов парентерально (например, раствора глюкозы). Объем вводится совсем небольшими порциями, поскольку при рождении наблюдается задержка жидкости. Грудное молоко или адаптированные молочные смеси включают в рацион питания, ориентируясь на состояние малыша: насколько развит у него сосательный рефлекс, есть ли длительные апноэ, срыгивания. Гормонотерапия. Используют препараты глюкокортикоиды с целью ускорения созревания легких и выработки собственного сурфактанта. Однако на сегодняшний день от такой терапии отходят в виду многих побочных эффектов. Антибиотикотерапия. Всем детям с РДС назначается курс антибактериальной терапии. Это связано с тем, что клиническая картина РДС очень похожа на симптомы при стрептококковой пневмонии, а также с использованием в лечении аппарата для ИВЛ, применение которого нередко сопровождается инфицированием. Применение витаминов. Назначается витамин E для снижения риска развития ретинопатий (сосудистых нарушений в сетчатке глаза). Введение витамина А помогает избежать развитие некротизирующего энтероколита. Снизить риск возникновения бронхолегочных дисплазий помогает назначение рибоксина и инозитола.
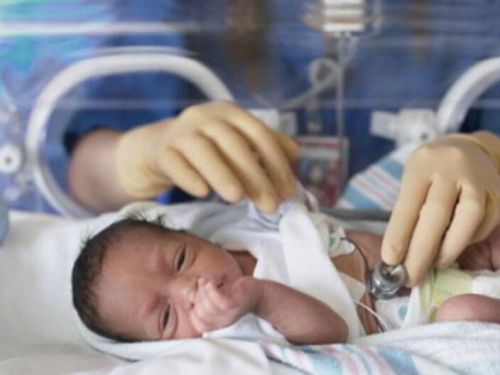 Помещение ребенка в кувез и бережный уход за ним — один из основных принципов выхаживания недоношенных
Помещение ребенка в кувез и бережный уход за ним — один из основных принципов выхаживания недоношенных
Пролонгирование беременности. Токолиз
Токолиз позволяет выиграть время для проведения профилактики РДС у плода и перевода беременной в перинатальный центр, таким образом, косвенно способствует подготовке недоношенного плода к рождению.
Общие противопоказания к проведению токолиза:
отслойка нормально или низко расположенной плаценты (опасность развития матки Кювелера);
состояния, когда пролонгирование беременности нецелесообразно (эклампсия, преэклампсия, тяжелая экстрагенитальная патология матери).
Противопоказания со стороны плода:
пороки развития, несовместимые с жизнью;
Диагностика
Пренатальная диагностика (прогнозирование риска развития РДСН) основана на исследовании липидного спектра околоплодных вод (в крупных специализированных стационарах и региональных перинатальных центрах). Наиболее информативны следующие методы.
1) Коэффициент соотношения лецитина к сфингомиелину (в норме >2). Если коэффициент менее 1, то вероятность развития РДСН около 75%. Коэффициент от 1 до 2 — вероятность развития РДСН 50%. У новорожденных от матерей с сахарным диабетом РДС может развиться при соотношении лецитина к сфингомиелину более 2,0.
2) Уровень насыщенного фосфатидилхолина (в норме более 5 мкмоль/л) или фосфатидилглицерина (в норме более 3 мкмоль/л). Отсутствие или резкое снижение концентрации насыщенного фосфатидилхолина и фосфатидилглицерина в амниотической жидкости свидетельствует о высокой вероятности развития РДСН.
Диагноз основывается на данных анамнеза (факторах риска), клинической картине, результатах рентгенологического исследования.
Дифференциальную диагностику проводят с сепсисом, пневмонией, транзиторным тахипноэ новорождённых, синдромом аспирации мекония.
Дифференциальная диагностика
Синдром дыхательных расстройств дифференцируют с ранним врожденным сепсисом, пнев-мониейт нередко дающими клиническую картину, практически неотличимую от СДР. Диагностическое значение в этом случае имеет выявление других инфекционных очагов, результаты клинических анализов крови, посевов крови, микроскопии ;
Рентгенологическое исследование помогает при проведении дифференциальной диагностики с ВПС «синего» типа, легочной артериальной гипертензией, аспирационным синдромом, пневмотораксом, плевральным выпотом и врожденной лобарной эмфиземой, диафрагмальной грыжей.
Общие сведения
Острый респираторный дистресс-синдром у взрослых (син. некардиогенный отек легких) представляет собой остро возникающее проявление дыхательной недостаточности, обусловленное диффузным воспалением паренхимы легких, которое развивается в виде неспецифической реакции на повреждающие агрессивные факторы различного генеза, приводящие к развитию некардиогенного отека легких с проявлением острой дыхательной недостаточности. Встречается острый респираторный дистресс-синдром (ОРДС) как у взрослых, так и у детей. Распространенность ОРДС колеблется в пределах 57-62 случая/100 тыс. населения/год, а показатели летальности зависят от этиологического фактора, тяжести течения/полиорганной недостаточности и могут варьировать от 16 до 82%.
В основе ОРДС взрослых, несмотря на его полиэтиологичность лежат патологические процессы, приводящие к повреждениям/изменению структур легочной ткани (альверно-капилярной мембраны), вызывающие нарушение проходимости мелких дыхательных путей и соответственно, несостоятельность транспортировки кислорода в легкие. Является частым осложнением различных заболеваний, отравлений, травм; наиболее часто ОРДС развивается при синдроме полиорганной недостаточности/системного воспалительного ответа. Быстро нарастающее снижение оксигенации/вентиляции организма вызывает развитие критических для жизни состояний, обусловленных кислородной недостаточностью головного мозга/сердца. Несмотря на существующую тенденцию к снижению показателей летальности, ОРДС остается важнейшей проблемой интенсивной терапии и современной пульмонологии. Респираторный дистресс синдром взрослых относится к критическим состояниям, требующим экстренной оценки состояния пациента и оказания неотложной помощи.
Респираторный дистресс синдром у детей (син. болезнь гиалиновых мембран, синдром дыхательных расстройств). Развивается у детей в первые дни жизни, то есть это патология новорожденных детей, обусловленная первичным нарушением образования (дефицитом) сурфактанта и функциональной/структурной незрелостью легких. Это способствует снижению эластичности ткани легкого, спаданию альвеол и развитию диффузных ателектазов, что проявляется резко выраженной дыхательной недостаточностью у ребенка уже в первые часы после рождения. Без немедленного лечения неизбежно развивается полиорганная недостаточность, приводящая к смерти ребенка.
Сурфактант представляет собой смесь поверхностно-активных веществ, покрывающих изнутри лёгочные альвеолы, основной функцией которых является недопущение спадения стенок альвеол за счет снижения поверхностного натяжения. В период внутриутробного развития плода синтез альвеолоцитами II типа сурфактанта начинается с 25-26 недели, но наиболее интенсивный процесс происходит начиная с 33-34 недели и на 35-36-й неделе гестации к моменту родов полностью завершается, что и способствует первичному расправлению легких. То есть, количество сурфактанта в легких обратно коррелирует с гестационным возрастом новорожденного. Созревание системы сурфактанта происходит под влиянием различных гормонов (кортизол, адреналин/норадреналин, гормоны щитовидной железы, эстрогены, катехоламины).
Синдром дыхательных расстройств у новорожденных — это самостоятельная нозологическая форма (МКБ-10: Р22.0). Иногда встречается термин этого заболевания «болезнь гиалиновых мембран» возникший по причине отложения гиалиноподобного вещества на внутренней поверхности альвеол/респираторных бронхиол. Частота возникновения возрастает по мере уменьшения гестационного возраста/массы тела ребенка при рождении.
Респираторный дистресс синдром новорожденных (РДС) относится к наиболее часто встречаемым/тяжелым заболеваниям недоношенных детей. На него приходится порядка 27% среди всех умерших детей, а у новорожденных детей, которые родились на 26-28 неделях гестации, этот показатель достигает 75%. Его встречаемость варьирует от 80 % у детей, рожденных на сроке гестации до 27 недель и 5-10% у рожденных на сроке гестации 35-36 недель. У доношенных детей синдром дыхательных расстройств возникает в 2-2,6% случаев и обусловлен преимущественно асфиксией в родах и морфофункциональной незрелостью ткани легких.
Респираторный дистресс-синдром новорожденных

Респираторный дистресс-синдром новорожденных (синдром дыхательных расстройств) – неинфекционные патологические процессы (первичные ателектазы, болезнь гиалиновых мембран, отечно-геморрагический синдром), формирующиеся в пренатальном и раннем неонатальном периодах развития ребенка и проявляющиеся нарушением дыхания. Частота развития респираторного дистресса зависят от степени недонашивания и составляет в среднем 60 % у детей, родившихся при сроке беременности менее 28 недель, 15-20 % – при сроке 32-36 недель и 5 % – при сроке 37 недель и более. При рациональном выхаживании таких детей летальность приближается к 10 %.
Большинство детей рождаются в состоянии асфиксии и врожденной гипоксии, но расстройства дыхания могут появиться не сразу, а спустя несколько часов после рождения.
Типичными являются резко выраженные признаки дыхательной недостаточности: одышка с частотой дыханий 60 и более в 1 мин (нередко с апериодическим дыханием), цианоз (периоральный, акроцианоз, генерализованный), бледность кожных покровов, участие в акте дыхания вспомогательной мускулатуры (напряжение крыльев носа, втяжение уступчивых мест грудной клетки – межреберных промежутков, мечевидного отростка грудины, втягивание надключичных ямок), ригидность грудной клетки, иногда пена у рта, затрудненный “ворчащий” вдох (спазм ой щели), раздувание щек. Отмечается снижение двигательной активности, гипорефлексия, мышечная гипотония. Для раннего выявления и оценки тяжести дыхательных расстройств у новорожденных используют шкалу Сильвермана. Оценка производится в динамике каждые 6 ч на протяжении 2-3 дней.
По мере прогрессирования болезни дыхательные расстройства и симптомы угнетения нервной системы нарастают, усиливается цианоз, появляются апноэ, “хрюкающий” выдох и парадоксальное дыхание (при выдохе передненижние отделы грудной клетки втягиваются, а живот выпячивается), рассеянная крепитация.
Часто появляются местные и генерализованные отеки; пенистые, иногда кровянистые выделения изо рта.
Поражается сердечно-сосудистая система, наблюдаются тахикардия, глухие тоны сердца, сохраняются плодовые коммуникации с праволевым шунтом, нарастают признаки легочной гипертензии, развивается кардио- и гепатомегалия.
Описание
Развивается в основном у недоношенных детей от матерей с отягощенным акушерским анамнезом (сердечно-сосудистые заболевания, сахарный диабет, нефропатии, патология плаценты, маточные кровотечения). Имеет значение внутриутробная гипоксия, асфиксия и гиперкапния в родах при наличии незрелости ткани легкого.
Под действием гипоксии и гиперкапнии наступает нарушение легочного кровообращения, происходит пропитывание межальвеолярных перегородок серозной жидкостью с выходом в просвет альвеол составных частей плазмы, в частности фибрина. Образование гиалиновых мембран возможно и в результате снижения фибринолитической активности крови.
Отмечается также отсутствие или резкое снижение активности антиателектатического фактора (сурфактанта), что способствует возникновению ателектазов. Определенное значение имеет дефицит плазминогена, альфа2-макроглобулина и развитие локального или диссеминированного внутрисосудистого свертывания крови.
Отмечаются недоразвитие эластической ткани легкого, незрелость альвеол, аспирация околоплодной жидкости и слизи, особенно у глубоконедоношенных детей.
Диагностика
Данное заболевание выявляется методом оценки клинических проявлений, а также на основании данных лабораторных исследований, таких как:
- анализ крови для определения уровня лейкоцитов;
- пульсоксиметрия для определения уровня кислорода в крови;
- анализ на содержание в крови других газов;
- бактериологический анализ крови;
- рентгенологические обследования легких.
Важно провести своевременный скрининг плода для дифференциации дистресс синдрома с другими заболеваниями, такими как:
- Временное учащение дыхания, которое нередко возникает у детей после кесарева сечения. Данная патология самостоятельно проходит с течением времени, не требует какого – либо специфического лечения.
- Заражение крови или врожденная пневмония. При данных заболеваниях у ребенка обнаруживаются воспалительные элементы в крови, а рентгенограмма показывает отчетливые темные пятна в легких.
- Аспирация меконием. Ребенок в процессе родов может вдохнуть меконий (первородный кал) что также приводит к нарушению дыхания. Однако, данная проблема имеет свои характерные симптомы, которые при ДСН не обнаруживаются.
- Повышение давления в области легких. При данной патологии отсутствуют симптомы, характерные для ДСН.
- Отсутствие или недостаточное развитие легких. Данный недуг обнаруживается методом УЗИ еще во внутриутробном периоде развития ребенка.
- Грыжа в области диафрагмы (смещение органов из брюшной полости в грудную) определяется при помощи рентгена в первые дни жизни ребенка.
Прогноз

Прогноз при ДСН у ребенка неоднозначен.
Все зависит от степени тяжести заболевания, причин, которые привели к его развитию, а также от того, насколько своевременной и правильной оказалась терапия данной патологии.
При отсутствии лечения или неправильно подобранной терапии возможно развитие таких осложнений как:
- Нарушение психического и интеллектуального развития.
- Потеря зрения.
- Повышенное тромбообразование.
- Кровоизлияния в области легких или головного мозга.
- Нарушение дальнейшего развития легких.
- Сепсис.
- Почечная недостаточность.
- В особо тяжелых случаях возможен летальный исход.
Предрасполагающие факторы
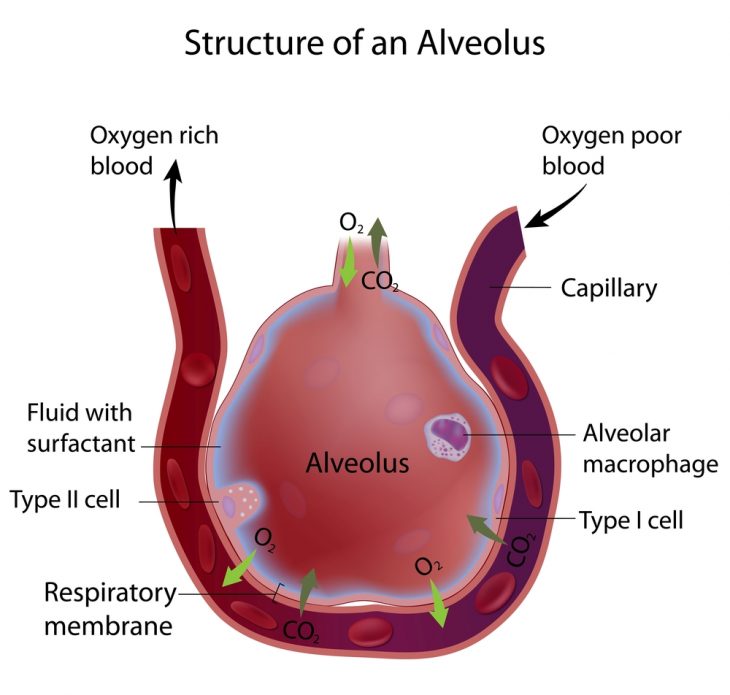 В основе РДС-синдрома новорожденных лежит недостаток покрывающего альвеолы изнутри вещества — сурфактанта.
В основе РДС-синдрома новорожденных лежит недостаток покрывающего альвеолы изнутри вещества — сурфактанта.
Основу развития данной патологии составляет незрелость легочной ткани и системы сурфактанта, что объясняет возникновение таких расстройств преимущественно у недоношенных. Но у детей, рожденных в срок, также возможно развитие РДС. Этому способствуют следующие факторы:
- внутриутробные инфекции;
- асфиксия плода;
- общее охлаждение (при температуре ниже 35 градусов нарушается синтез сурфактанта);
- многоплодная беременность;
- несовместимость по группе крови или резус-фактору у матери и ребенка;
- сахарный диабет у беременной (повышает вероятность выявления РДС у новорожденного в 4-6 раз);
- кровотечения в связи с преждевременной отслойкой плаценты или ее предлежанием;
- родоразрешение путем планового кесарева сечения (до начала родовой деятельности).
Причины возникновения и механизм развития
Современная медицина на сегодняшний день считает, что главной причиной развития дыхательной недостаточности остается незрелость легких и пока еще несовершенная работа сурфактанта.
Может быть и так, что сурфактанта достаточно, но существует дефект в его строении (в норме он на 90% состоит из жиров, а остальное приходится на белки), отчего он не справляется со своим предназначением.
Увеличить риск развития РДС могут следующие факторы:
- Глубокая недоношенность, особенно это касается детей, родившихся раньше 28-й недели.
- Если беременность многоплодная. Риск существует для второго малыша из двойни и для второго и третьего из тройни.
- Родоразрешение путем кесарева сечения.
- Большие кровопотери в родах.
- Тяжелые заболевания у матери, такие как сахарный диабет.
- Внутриутробная гипоксия, асфиксия при родах, инфекции (внутриутробные и не только), такие как стрептококковая, способствующая развитию пневмонии, сепсис и т. д.
- Аспирация мекониевыми массами (состояние, когда ребенок заглатывает околоплодные воды с меконием).
Патогенез рдсн
При
преждевременных родах (до 36 недели
беременности) легкие незрелые, количество
сурфактанта недостаточно для полноценного
расправления альвеол. Это приводит к
образованию участков гиповентиляции
легких. Развивающаяся вследствие этого
гипоксемия и гипоксия приводят к
повреждению эндотелия легочных
капилляров, дальнейшему прогрессированию
дыхательной гипоксии и ацидоза. Как
следствие, увеличивается проницаемости
АКМ и жидкая часть крови пропотевает в
просвет альвеол. Также происходит
формирование гиалиновых
мембран
из белков крови и некротизированного
альвеолярного эпителия. Ателектазы и
гиалиновые мембраны приводят к образованию
альвеолярно-капиллярного блока —
значительному снижению или прекращению
диффузии О2
и СО2
через АКМ.
Принципы диагностики
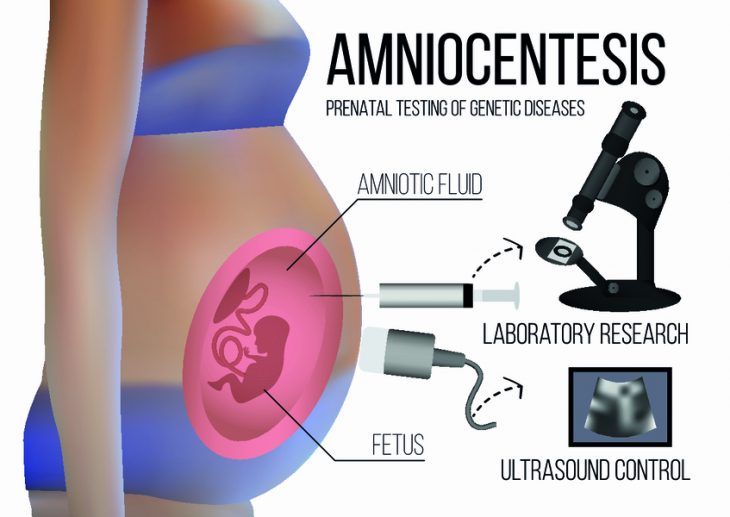 Женщинам, которые находятся в группе риска, проводят амниоцентез и исследуют в полученной пробе околоплодных вод содержание липидов.
Женщинам, которые находятся в группе риска, проводят амниоцентез и исследуют в полученной пробе околоплодных вод содержание липидов.
Ранняя диагностика РДС крайне важна. У женщин из группы риска рекомендуется проведение пренатальной диагностики. Для этого исследуют липидный спектр околоплодных вод. По его составу судят о степени зрелости легких плода. Учитывая результаты такого исследования, можно своевременно произвести профилактику РДС у будущего ребенка.
В родильном зале, особенно в случае преждевременных родов, оценивается соответствие зрелости основных систем организма ребенка его гестационному возрасту, выявляются факторы риска. При этом достаточно информативным считается «пенный тест» (к околоплодным водам или аспирату желудочного содержимого добавляют этиловый спирт и наблюдают за реакцией).
В дальнейшем диагностика респираторного дистресс-синдрома базируется на оценке клинических данных и результатов рентгенологического исследования. К рентгенологическим признакам синдрома относят следующие:
- пониженная пневматизация легких;
- воздушная бронхограмма;
- размытые границы сердца.
Для полноценной оценки степени тяжести дыхательных расстройств у таких детей применяются специальные шкалы (Сильвермана, Даунс).
Лечение
Диагностика респираторного дистресс-синдрома проводится в условиях роддома.
Основой лечения детей с РДС является техника «минимальных прикосновений», ребенок должен получать только абсолютно необходимые ему процедуры и манипуляции. Один из методов лечения синдрома — интенсивная дыхательная терапия, различные виды искусственной вентиляции легких (ИВЛ) .
Логично было бы предположить, что раз РДС вызывается недостатом сурфактанта, то и лечить синдром нужно введением этого вещества извне. Однако это сопряжено с таким количеством ограничений и сложностей, что активное использование препаратов искусственного сурфактанта началось только в конце 80-х — начале 90-х годов прошлого века. Сурфактантотерапия позволяет намного быстрее улучшить состояние ребенка. Однако эти препараты очень дороги, эффективность их применения высока только если они используются в первые несколько часов после рождения и для их использования необходимо наличие современного оборудования и квалифицированного медицинского персонала, так как существует большой риск развития тяжелых осложнений.