Аневризма брюшного отдела аорты: симптомы и лечение
Содержание:
- Что такое расслоение аорты, механизм образования. Врожденные и приобретенные причины расслоения аорты
- Аневризма сердца
- Симптомы в зависимости от формы
- Лечение расслаивающей аневризмы аорты
- Лечение и первая помощь
- Что такое расслоение аорты?
- Стандартные методы лечения
- Причины развития
- Методология лечения
- Диагностика
- Диагностика диссекции аорты
- Причины развития недуга
Что такое расслоение аорты, механизм образования. Врожденные и приобретенные причины расслоения аорты
Врожденные и приобретенные факторы, по отдельности или в сочетании друг с другом, могут привести к расслоению аорты. Это заболевание чаще встречается у пациентов с артериальной гипертензией, заболеваниями соединительной ткани, врожденным аортальным стенозом или нарушением работы двустворчатого аортального клапана, а также у тех, кто перенес операцию на грудной клетке.
Врожденные причины расслоения аорты:
- синдром Марфана;
- синдром Элерса-Данлоса;
- аннуартикулярная эктазия;
- семейная аортальная диссекция;
- поликистоз почек;
- синдром Тернера;
- синдром Нунан;
- несовершенный остеогенез;
- нарушения работы или структуры двустворчатого аортального клапана;
- коарктация аорты;
- заболевания соединительной ткани;
- нарушения обмена веществ (например, гомоцистинурия, семейная гиперхолестеринемия).
Приобретенные причины расслоения аорты:
Основным стимулирующим фактором для развития расслоения аорты является артериальная гипертония. Примерно 70% больных страдают от повышенного кровяного давления. Гипертония или пульсирующий поток крови может увеличивать степень расслоения.
Беременность может быть фактором риска развития расслоения аорты, особенно у больных с дополнительными аномалиями, такими как синдром Марфана. По оценкам специалистов, примерно 50% всех случаев расслоения аорты, которые происходят у женщин моложе 40 лет, связаны с беременностью. В большинстве случаев это заболевание диагностируется в третьем триместре беременности или в начале послеродового периода.
Другие приобретенные причины расслоения аорты:
- сифилитический аортит;
- травмы грудной клетки;
- употребление наркотиков;
- кистозный медионекроз.
Нормальная аорта содержит коллаген, эластин и гладкие мышечные клетки, которые формируют интиму (гладкую внутреннюю оболочку) и адвентицию (внешнюю гладкую оболочку). В процессе старения дегенеративные изменения приводят к разрушению коллагена, эластина и гладкой мускулатуры, а также увеличивают выработку базофильного основного вещества. Это состояние называется кистозным медионекрозом аорты. Кистозный медионекроз является отличительным признаком гистологических изменений, связанных с расслоением аорты у пациентов с синдромом Марфана.
Кистозный медиальный некроз был впервые описан в 1929 году врачом Эрдхаймом.
Медицинские источники расходятся в точности описания этого синдрома у пациентов пожилого возраста, поскольку в действительности гистологические изменения не являются ни кистозными, ни некротическими. Ученые чаще всего применяют термин «кистозная медиальная дегенерация».
На раннем этапе кистозный медионекроз характеризуется накоплением базофильного основного вещества и некрозом клеток.
Ятрогенные причины расслоения аорты:
- замена аортального и митрального клапанов;
- шунтирование коронарной артерии;
- размещение перкутанного катетера (например, катетеризация сердца, коронарная ангиопластика).
Расслоение артерии также может произойти, когда слои разделяются катетеризацией или аортотомией.
Факторы риска:
- старение;
- травма грудной клетки;
- отек кровеносных сосудов вследствие венерических заболеваний (например, сифилиса);
- артериит (воспаление артерий);
- инъекционный прием наркотиков;
- хронические воспалительные процессы.
Аневризма сердца
Аневризма сердца – это одно из самых серьезных осложнений после миокардитов, инфаркта миокарда, а также после травм. При аневризме сердца происходит ограниченное выбухание сердечной стенки, в которой ранее произошли определенные изменения. Чаще всего аневризма сердца возникает у людей, которые перенесли инфаркт миокарда, ведь развитие такой патологии напрямую связано с нарушением питания или целостности сердечной мышцы.
Если коронарное кровообращение нарушается на длительное время, то на определенном участке миокарда возникает некроз. Позже такой участок замещают фиброзно-пластические массы, и происходит его рубцевание. Существует классификация аневризм сердца: их принято подразделять на острые, подострые и хронические. Если рассматривать форму аневризмы, то выделяют мешковидные, диффузные, грибовидные аневризмы.
Проявление острой аневризмы происходит при инфаркте миокарда в первые недели. Тогда несокращающийся некротизированный участок сердца растягивается ввиду воздействия на него внутрижелудочкового давления. В итоге он выбухает. Такое явление возникает вследствие наличия целого ряда факторов — высокого артериального давления, обширного очага некроза. Однако решающим становится нарушение режима покоя сразу же после инфаркта миокарда.
Спустя несколько недель происходит рубцевание некротизированных мышечных волокон, и аневризма переходит в хроническую форму. Через некоторое время ее стенка утолщается.
Намного реже встречаются подострые аневризмы, которые проявляются на неокрепших участках рубцовой ткани.
При аневризме сердца нарушается его деятельность. У человека резко ухудшается состояние, происходит развитие острой левожелудочковой недостаточности, которая позже переходит в хроническую тотальную. Кровь застаивается в левом предсердии, легочно-артериальное давление возрастает. Постепенно гипертрофируются стенки желудочков, увеличивается сердце.
Часто при данном состоянии возникают боли в сердце, которые могут продолжаться и несколько часов, и несколько дней. При физических напряжениях боли становятся интенсивнее, они не снимаются анальгетиками и Нитроглицерином. Острые боли сменяются тупыми. Иногда человек периодически чувствует удушье, нехватку воздуха. Бледнеет кожа лица, постепенно проявляется отек легких, для которого характерны периодические покашливания и шумное дыхание. С нарастанием отека появляются сильные хрипы, обильное выделение мокроты, кашель становится сильнее. Часто аневризма сопровождается тромбоэндокардитом, субфебрильной температурой, тахикардией.
Существует также риск возникновения разрыва сердца в области аневризмы. Это происходит внезапно, у больного проявляется резкая бледность, холодный пот. Кожа на лице быстро становится цианотичной, в шейных венах наблюдается переполнение крови. Холодеют конечности, быстро утрачивается сознание. Очень быстро наступает смерть. Как правило, подобное явление возникает между 2-м и 9-м днём болезни.
Также вследствие аневризмы может меняться ритм сердца, развиваться фиброзный перикардит.
При переходе аневризмы в хроническую форму у пациента возникают уже другие жалобы. Периодически в сердце чувствуются приливы либо замирание, человек страдает от одышки и слабости, у него проявляется головокружение. В первое время при хронической аневризме наблюдается тахикардия, позже стенки желудочков расширяются. Сердце увеличивается в размерах, а немного позже имеют место признаки правожелудочковой недостаточности.
Диагностика аневризмы сердца проводится с помощью электрокардиографического обследования и путем рентгенологического исследования органов грудной клетки.
Лечение аневризмы сердца — это очень сложная задача. Его осуществляют исключительно в условиях стационара. Основным методом лечения является хирургическая операция по иссечению и ушиванию дефекта сердечной стенки. Но проводят данную операцию только при наличии осложнений заболевания.
В качестве профилактики аневризмы сердца важно вовремя диагностировать инфаркт миокарда и обеспечить грамотный подход к лечению и восстановлению пациента
Симптомы в зависимости от формы
Признаки отличаются только при оценке острого и хронического типа. Локализация не дает специфики.
Неотложное состояние
Сопровождается выраженной клиникой.
- Невыносимая боль в грудной клетке, чуть ниже шеи или в области между лопаток. Сопровождается давящими ощущениями, прострелами, распиранием в пораженном участке. Возникает внезапно, в один момент.
- Слабый пульс, предобморочное состояние, повышенная потливость и бледность кожных покровов, цианоз носогубного треугольника. Подобные реакции типичны и для заболеваний сердца, потому понять сразу, что произошло, невозможно. Коллапс приводит к терминальной фазе, смерти больного. Если не оказать первую помощь.
- Стремительный скачок артериального давления. На 30-50 мм ртутного столба в короткие сроки. За несколько минут. Это опасно само по себе. Есть риск инсульта или инфаркта. Затем, по мере прогрессирования нарушения гипертензия сменяется глубоким, критическим падением показателя артериального давления.
- Одышка. Выраженная.
- Тахикардия. Которая по мере приближения коллапса сменяется обратным процессом.
Это типичные признаки. Есть и более редкие симптомы расслоения аорты, которые встречаются у 2-20% пациентов.
Среди них:
- Нарушения периферического кровотока. Страдают ноги, руки. Сопровождаются болью, бедностью кожи, ощущением бегания мурашек, как будто конечности затекли.
- Почечная недостаточность. Отсутствие мочи или стремительное снижение количества диуреза, болевой синдром в области поясницы.
- Дискомфорт в животе, метеоризм, понос или запор (намного чаще) при развитии ложных болезненных позывов на опорожнение (тенезмы). Причина — в падении скорости и эффективности кровотока в пищеварительном тракте. Крайне редкое явление, но возможно и такое.
- Цереброваскулярная недостаточность. Не обязательно инсульт. Вероятна транзиторная ишемия. Сопровождается головной болью, дезориентацией в пространстве, снижением рефлексов, очаговой неврологической симптоматикой.
- Инфаркт или временные нарушения трофики миокарда. Боли в грудной клетке, увеличение ЧСС, прочие признаки.
- Часто возникают обмороки. Они могут перейти в кому, из которой пациента уже не вывести.
Хроническая форма
Клиническая картина вялая, потому как нарастает она постепенно. Продолжительность развертывания полного симптоматического комплекса — около дня-двух.
Проявления таковы:
- Боли в животе. На уровне надчревной области, чуть ниже. Может быть разлитой, без четкой локализации. Сопровождается метеоризмом, тошнотой, поносами. Запорами (нарушениями стула). Обнаруживаются тенезмы. Дискомфортные позывы к дефекации без результата.
- Боли в грудной клетке. В данном случае локализация дискомфорта зависит от расположения участка расслоения. Восходящая часть — место чуть под шеей, дуга и ниже — между лопатками и т.д. Возможны неприятные ощущения в брюшной полости. Типичный признак расслоения аорты.
- Дисфагия, нарушения процесса говорения, вплоть до полного исчезновения голоса. Обуславливаются компрессией нервов, участвующих в проведении импульсов от головного мозга.
- Стенокардические боли. Возникают резко, отличаются высокой силой, пульсируют в такт биению сердца.
- Потемнение в глазах, одышка, нарушения сознания, синкопальные состояния. Обуславливаются все той же причиной — острое ослабление кровообращения головного мозга, трофики (питания) кардиальных структур по коронарным артериям.
- Отеки. Обычно периферические. Страдают нижние конечности.
- Бледность кожных покровов. Также кончиков пальцев, ногтей, слизистых оболочек.
Вне зависимости от клинической картины, вероятность гибели всегда примерно одинакова. Роль играет расположение очага. Максимальный риск наблюдается в первые 7 дней (60% фатальных итогов). В перспективе месяца — порядка 80%. Около 40% людей умирают еще до диагностики. Шансов на спонтанное излечение нет. Летальный исход — единственно возможный. Требуется оперативное вмешательство.
Лечение расслаивающей аневризмы аорты
Очень важно пациентов с подозрением на развитие расслоения аорты сразу же госпитализировать в стационар, где проводится полный контроль всех их жизненных функций. В процессе терапии расслаивающей аневризмы аорты важно назначить медикаментозные препараты, которые сокращают частоту сердцебиения и способствуют понижению артериального давления
Речь в данном случае идет о бета-адреноблокаторах, антагонистах кальция, ингибиторах АПФ, препаратах нитроглицерина. Важно, чтобы показатели артериального давления не превышали 100/60 мм рт. ст. При этом, чем давление ниже, тем меньшим будет напряжение, которое оказывается на стенки аорты. Однако в данном случае следует тщательно следить за тем, чтобы давление не понизилось настолько, что будет иметь место угнетение функционирования других органов. Так, уже при «верхнем» показателе давления 40 мм рт. ст. начинаются необратимые изменения в ряде органов
В процессе терапии расслаивающей аневризмы аорты важно назначить медикаментозные препараты, которые сокращают частоту сердцебиения и способствуют понижению артериального давления. Речь в данном случае идет о бета-адреноблокаторах, антагонистах кальция, ингибиторах АПФ, препаратах нитроглицерина
Важно, чтобы показатели артериального давления не превышали 100/60 мм рт. ст. При этом, чем давление ниже, тем меньшим будет напряжение, которое оказывается на стенки аорты. Однако в данном случае следует тщательно следить за тем, чтобы давление не понизилось настолько, что будет иметь место угнетение функционирования других органов. Так, уже при «верхнем» показателе давления 40 мм рт. ст. начинаются необратимые изменения в ряде органов.
Если аорта была поражена вследствие сифилиса, то больному назначается курс лечения антибиотиками.
В процессе лечения расслойки аорты крайне важно вести постоянный и тщательный контроль уровня артериального давления, частоты сердечных сокращений, отслеживать диурез. Чтобы контролировать процесс, который происходит в аорте, следует каждые 12 часов проводить рентген грудной клетки
Это необходимо для того, чтобы определять остроту процесса, так как на острой стадии операция расслаивающейся аневризмы аорты несет большой риск.
Существует ряд показаний для проведения срочной хирургической операции больному расслаивающей аневризмы аорты. Прежде всего, это угроза разрыва стенки аорты, процесс расслоения, который активно прогрессирует, появление мешковидной аневризмы аорты. Без хирургического вмешательства нельзя обойтись и в том случае, если медикаментозное лечение является неэффективным, либо не снимаются болевые ощущения. Показанием к оперативному вмешательству является — гемоперикард (попадание крови в наружную оболочку сердца).
Операцию проводят и при неуправляемой гипертензии – состоянии, когда снижение артериального давления и удержание его на нужных показателях невозможно.
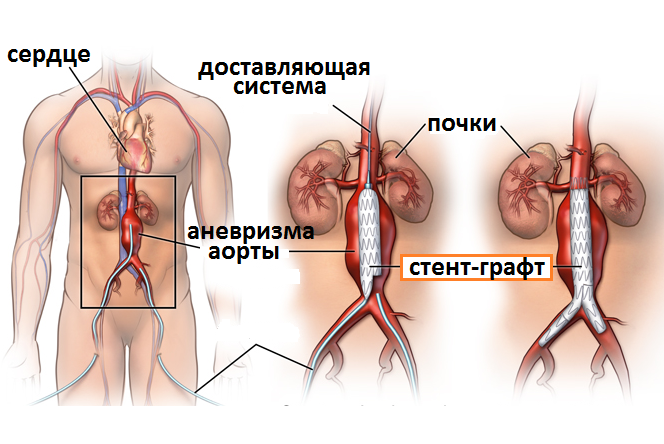
Проведение хирургической операции при расслоении аорты предполагает пластику аорты синтетическим протезом либо проведение эндоваскулярного протезирования и установку стента.
Операция продолжается от 3 до 6 часов. Если процесс проходит успешно, то восстановление пациента в стационаре после операции продолжается около 10 дней. В процессе восстановления необходимо регулярно принимать препараты, которые препятствуют повышению давления и частоты сокращений сердечной мышцы.
По данным медиков, без оперативного вмешательства 75% больных с расслоением аорты умирают на протяжении 2 недель.
Лечение и первая помощь
Все больные с расслоением аорты подлежат обязательной госпитализации в отделение интенсивной терапии или реанимацию. При расслоении аорты применяют медикаментозное и хирургическое лечение.
Основными целями медикаментозной терапии считается обезболивание и снижение артериального давления до низких цифр.
Для обезболивания применяют наркотические анальгетики. Давление следует снижать максимально быстро. Для этого применяются препараты группы бета-блокаторов, которые при неудаче (отсутствие стабилизации артериального давления на уровне 110 мм рт. ст. и ниже) заменяют на нитропруссид натрия.
При наличии рвоты используют метоклопрамид, при повышенной тревожности – диазепам.
Медикаментозное лечение применяется далеко не в каждом случае расслоения. Воздержание от хирургического лечения возможно при поражении нисходящего отдела аорты и стабильном состоянии аневризмы. Если же поражена ее восходящая часть либо заболевание прогрессирует – операция должна быть проведена в кратчайшие сроки. Чаще всего хирурги просто закрывают дефект в интиме аорты, через который и поступает расслаивающая ее стенки кровь. Иногда производятся операции стентирования (искусственное расширение просвета сосуда с помощью специальной трубки) или протезирования пораженного участка.
Что такое расслоение аорты?
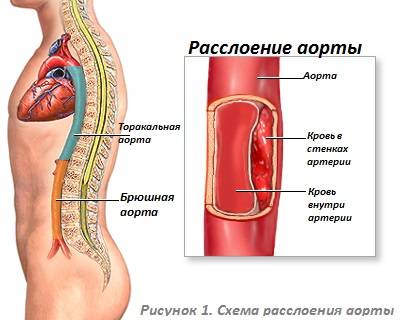
Расслоение аорты зачастую представляет собой смертельное заболевание, при котором внутренний слой (оболочка) стенки аорты (крупнейшей артерии) разрывается и отделяется от среднего слоя стенки аорты. Большинство случаев расслоения аорты происходят из-за повышения артериального давления, которое может привести к повреждению стенок артерий.
У пациентов с заболеванием развивается внезапная, мучительная боль, чаще всего в груди, но также, возможно, и в спине между лопатками. Для подтверждения диагноза врачи обычно назначают рентгеновские снимки или компьютерную томографию. Больным обычно назначают медикаментозную терапию для снижения артериального давления и хирургическое восстановление стенки сосуда или установку стент-графта, закрывающего место разрыва.
Аорта представляет собой самую большую артерию в организме. Она получает обогащенную кислородом кровь из сердца и распределяет ее по всему организму через более мелкие артерии, которые ответвляются от нее. Грудная аорта, в которой происходит большинство случаев расслоения аорты, представляет собой часть аорты, проходящую через грудную клетку.
При разрыве внутренней оболочки аорты кровь при движении по сосуду может пробиваться через волокна разрыва и отделять (отслаивать) средний слой стенки артерии от еще неповрежденного наружного слоя. В результате происходит формирование нового ложного хода в стенке аорты. Расслоение аорты в 3 раза чаще встречается среди мужчин, более распространено среди представителей чернокожей расы (в частности афро-американцев) и менее распространено среди народов Азии. Около трех четвертей случаев расслоения аорты приходится на возрастную группу от 40 до 70 лет.
Стандартные методы лечения
Лечение включает:
- препараты для контроля артериального давления;
- хирургическое вмешательство или иногда эндоваскулярный стент-графт.
Пациенты с расслоением аорты госпитализируются в отделение интенсивной терапии, где устанавливают тщательное наблюдение за их жизненно важными показателями (пульс, давление и частота дыхания). Смерть может наступить через несколько часов после начала расслоения аорты. Поэтому в максимально кратчайшие сроки начинают внутривенное введение препаратов для снижения частоты сердечных сокращений и артериального давления до минимального уровня, который еще способен поддерживать достаточное кровоснабжение мозга, сердца и почек. Снижение частоты сердечных сокращений и артериального давления поможет ограничить дальнейшее распространение расслоения. Вскоре после начала лекарственной терапии врачи должны решить, следует ли рекомендовать пациенту операцию или продолжать медикаментозную терапию без хирургического вмешательства.
Врачи практически всегда рекомендуют оперативное лечение в случае возникновения расслоения на ближайшем к сердцу участке аорты (восходящая аорта), если осложнения расслоения не ведут к повышению риска операции. Во время операции хирурги удаляют максимально возможный расслоившийся участок аорты, закрывают ход разрыва между средним и внешним слоями стенки аорты и восстанавливают целостность аорты синтетическим трансплантатом. При недостаточности аортального клапана хирурги восстанавливают или заменяют его. Операция по удалению и восстановлению расслоения аорты обычно занимает от 3 до 6 часов, а продолжительность пребывания в больнице, как правило, составляет от 7 до 10 дней.
При расслоении аорты в удаленных от сердца участках (нисходящая аорта) врачи обычно продолжают медикаментозную терапию без хирургического вмешательства или предлагают размещение эндоваскулярного стент-графта. Для выполнения процедуры эндоваскулярной пластики с помощью стент-графта врачи продвигают длинный тонкий проводник через большую артерию в паху (бедренную артерию) до участка расслоения. Затем они перемещают стент-графт, который представляет собой полую трубку, подобную складной соломке, вдоль проводника до пораженного участка аорты. Затем стент-графт открывают, формируя стабильный канал для потока крови. Эта процедура занимает от 2 до 4 часов, а продолжительность пребывания в клинике, как правило, составляет от 1 до 3 дней. Установка стент-графтов — менее инвазивный метод по сравнению с открытым хирургическим вмешательством — улучшила выживаемость и снизила риск осложнений у лиц с расслоением нисходящей аорты.
Операция или пластика с помощью стент-графта обязательно необходима, если расслоение вызывает утечку крови из артерии, блокирует кровоснабжение ног или жизненно важных органов в брюшной полости, вызывает симптомы, усугубляется или возникает у пациента с синдромом Марфана.
Все пациенты с расслоением аорты, в том числе прошедшие хирургическое лечение, должны, как правило, всю оставшуюся жизнь получать лекарственные препараты для поддержания низкого артериального давления. Такая терапия помогает уменьшить нагрузку на аорту. Медикаментозная терапия для снижения артериального давления обычно включает бета-блокатор или блокатор кальциевых каналов плюс другие гипотензивные препараты, например, ингибиторы ангиотензин-превращающего фермента (АПФ). При наличии атеросклероза назначаются препараты для снижения уровня холестерина и изменение диеты.
Врачи осуществляют тщательный мониторинг осложнений, которые могут возникать у пациентов с расслоением аорты в анамнезе. К наиболее важным из них относится еще одно расслоение, развитие аневризмы в ослабленной стенке аорты, а также усугубление недостаточности аортального клапана. Любое из этих осложнений может потребовать хирургического вмешательства.
Причины развития
Причины расслаивающей аневризмы аорты — заболевания и состояния, которые вызывают дегенеративные изменения мышечных и эластичных структур средней оболочки аорты. Поскольку не всегда можно точно установить причину расслоения аорты, обычно говорят о возможных факторах ее появления.
Самым распространенным фактором, провоцирующим расслоение аорты, является артериальная гипертензия (наблюдается у более 65 % больных). Артериальная гипертензия сопровождается гемодинамическим напряжением, вызывающим хроническую травматизацию аорты.
К факторам, предрасполагающим к расслоению аорты, относят также:
- нарушения структуры соединительной ткани (редко встречающийся синдром Гзеля-Эрдхейма с неизвестной этиологией, который морфологически проявляется некрозом средней оболочки восходящего отдела аорты, а также другие бактериально-эмболические очаговые медиа-некрозы, возникающие при острых инфекционных заболеваниях);
- врожденные пороки сердца и сосудов (двустворчатость или отсутствие части аортального клапана, дефект межжелудочковой перегородки, открытый артериальный (боталлов) проток, коарктация аорты);
- наследственные патологии соединительной ткани (синдром Марфана, синдром Элерса–Данло);
- системные васкулиты (заболевания, которые проявляются как воспаления стенок кровеносных сосудов);
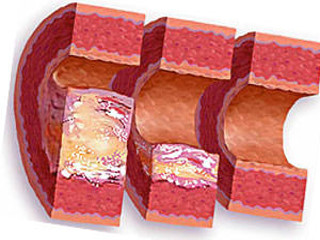
- атеросклероз, при котором в результате образования атеросклеротических бляшек наблюдается деформация аорты;
- закрытые травмы грудной клетки или брюшной полости;
- сифилитический аортит, являющийся поздним проявлением сифилитической инфекции и вызывающий специфическое поражение стенки аорты в области устий венечных артерий сердца, а также деформацию клапанов;
- беременность (поздние сроки);
- повреждение аорты при спондилите, раке пищевода, пенетрации (распространении патологического процесса за пределы органа) пептической язвы пищевода или двенадцатиперстной кишки;
- туберкулез;
- катетеризацию аорты или протезирование аортального клапана (в редких случаях);
- физическое и нервно-эмоциональное перенапряжение.
При артериальной гипертензии, синдроме Марфана и двустворчатости аортального клапана в большинстве случаев выявляется проксимальное расслоение аорты, а при атеросклерозе, артериальной гипертензии и коарктации аорты – дистальное.
Методология лечения
Лечение патологии проводится исключительно в стационарном режиме, в отделении интенсивной терапии
Больному с расслаиванием аорты важно сразу же после появления первой симптоматики вызвать бригаду неотложной медицинской помощи. Первичная медпомощь заключается в купировании болевого синдрома с помощью введения морфина или анальгезирующих средств, в зависимости от состояния пациента
Гипертоникам рекомендуется применять дополнительно лекарственные препараты, нормализующие давление.
Дальнейшие действия бригады скорой помощи заключаются в срочной госпитализации пациента, обеспечении ему максимального покоя, для предотвращения нагрузок на сосуды и поступательного расширения области повреждения аорты.
Дальнейшая методология лечения зависит от формы прогрессирования патологии, может предусматривать как консервативную, так и хирургическую стратегию терапии. Показателями для оперативного вмешательства зачастую выступают следующие факторы:
- Расслоение восходящего фрагмента аорты.
- Возникновение разрыва, вне зависимости от его месторасположения.
- Сердечная недостаточность острого течения.
- Возрастание участка отслоения, отсутствие позитивной тенденции на фоне консервативного лечения.
Операция по ликвидации расслаивания аорты предусматривает резекцию поражённого недугом отрезка кровеносного русла с параллельной ликвидацией ложного просвета и установкой трансплантата. Если у больного диагностированы патологические трансформации в строении клапана, может потребоваться и его замена на протез. После хирургического устранения расслоения пациент несколько дней будет находиться под контролем докторов, в этот период медицина предусматривает поддерживающую лекарственную терапию.

Консервативная терапия показана в случаях, если недуг находится в лёгкой стадии, отсутствует опасность разрыва сосуда, ложное отверстие имеет небольшие размеры и успешно пресекается. В таких ситуациях лечение направлено на сокращение боли и превенцию повышения давления, которое может спровоцировать прогрессирование недуга.
Диагностика
Фото: organserdce.com
Как выявить аневризму аорты, если в ряде случаев она развивается бессимптомно и обнаруживается случайно при каком-либо обследовании или при вскрытии, но не является при этом причиной смерти? Некоторые случаи имеют специфические признаки аневризмы аорты и приводят к всевозможным осложнениям, угрожающим жизни человека. Данное заболевание чаще всего наблюдается у пожилых людей. Это вызвано возрастными патологиями сосудистых стенок, наличием гипертонии или нарушением метаболизма.
Существует два вида аневризмы, отличающиеся расположением в организме человека:
- Аневризма грудной аорты – находится в грудном отделе;
- Аневризма брюшной аорты – находится в брюшной полости.
Эти аневризмы различают по форме, параметрам и имеющимся осложнениям. Признаки аневризмы аорты определяют течение болезни и методику хирургического вмешательства. Осложнение в виде внутреннего кровотечения в 2-х случаях из 5-ти приводит к смертельному исходу.
Постановка диагноза
Диагностика расслаивающей аневризмы аорты довольно трудна из-за нескольких причин:
- Признаки аневризмы аорты не отслеживаются;
- Симптоматика соответствует другим заболеваниям (например, кашель и дискомфорт в грудном отделе наблюдается при легочных заболеваниях); Патология редко встречается во врачебной практике.
При наличии признаков заболевания требуется проконсультироваться у терапевта или кардиолога. Они проведут первичный осмотр, по результатам которого назначаются обследования. После проведения исследований диагноз аневризма аорты часто подтверждается.
Как диагностировать аневризму аорты?
Диагностика расслаивающей аневризмы аорты выполняется с использованием определенных инструментальных способов исследования:
- Физикальный осмотр служит для сбора первоначальных данных (жалоб) без использования сложных способов обследования. Диагностика аневризмы аорты заключается во внешнем осмотре, перкуссии (простукивание), пальпации (прощупывание), аускультации (прослушивание стетоскопом) и измерении давления. После обнаружения характерных признаков назначается дальнейшая диагностика расслаивающей аневризмы аорты;
- Рентгенография показывает внутренние органы груди и живота. На снимке хорошо видно выпячивание дуги аорты или ее увеличение. Для выявления параметров аневризмы в сосуд вводится контрастное вещество. Из-за опасности и травматичности такая диагностика расслаивающей аневризмы аорты назначается по особым показаниям;
- Электрокардиография служит для определения активности сердечной мышцы. ЭКГ аневризмы аорты поможет отличить это заболевание от ишемической болезни сердца. При атеросклерозе, служащем причиной формирования аневризмы, страдают коронарные сосуды, что может вызвать инфаркт. Как выявить аневризму аорты? На кардиограмме можно отследить специфические признаки аневризмы аорты, соответствующие этой патологии сердечно-сосудистой системы;
- Магнитно-резонансная и компьютерная томография дают возможность определить все требуемые параметры аневризмы – ее расположение, размеры, форму и толщину стенок сосуда. Патогномоничный КТ-признак расслаивающей аневризмы аорты показывает утолщение стенки и резкое расширение просвета сосуда. На основании этих данных определяется возможное лечение;
- Ультразвуковое исследование – УЗИ аневризмы брюшной аорты является одним из распространенных методов диагностики. Оно помогает определить скорость кровотока и имеющиеся завихрения, расслаивающие стенки сосуда;
- Лабораторные анализы включают общий и биохимический анализ крови, а также мочи. Как диагностировать аневризму аорты по анализам? В них выявляются следующие признаки аневризмы аорты: Снижение или увеличение количества лейкоцитов, характерное для острой или хронической форме инфекционных болезней, которые предшествуют образованию аневризмы аорты. Также наблюдается повышение количества несегментированных нейтрофилов. Усиление свертываемости крови проявляется в виде увеличения уровня тромбоцитов, изменения факторов свертывания и указывает на вероятное формирование тромбов в полости аневризмы. Высокий уровень холестерина показывает наличие атеросклеротических бляшек в сосуде. В анализе мочи может находиться небольшое количество крови.
Перечисленные признаки аневризмы аорты не являются характерными симптомами данного заболевания и обнаруживаются не у всех пациентов.
Диагностика диссекции аорты
- Чреспищеводная эхокардиография (ЧПЭхоКГ),
- КТ-ангиография (КТА) или
- МРА.
О возможности диссекции аорты необходимо помнить у любого пациента с болями в грудной клетке и спине, необъяснимым синкопальным состоянием или болями в животе, инсультом или остро возникшей сердечной недостаточностью. Этой группе пациентов требуется выполнение рентгенографии грудной клетки, в 60-90% случаев выявляется расширение тени средостения обычно с ограниченной выпуклостью, указывающей на участок аневризмы.
Если по результатам рентгенограммы грудной клетки подозревается диссекция, сразу выполняется ЧПЭхоКГ, КТА или МРА. Видимый надрыв интимы или двойной просвет подтверждает диссекцию.
Многоплоскостное ЧПЭхоКГ обладает 97-99%-ной чувствительностью, а в сочетании с М-режимом эхокардиографии практически 100%-ной специфичностью.
МРА обладает 100%-ной чувствительностью и специфичностью при диссекциях аорты. Однако длительность проведение МРА не позволяет ее использовать в экстренных ситуациях.
Аортография позволяет оценить необходимость одновременного выполнения коронарного шунтирования.
ЭКГ не имеет диагностического значения. В настоящее время в качестве биомаркеров оценивают содержание растворимых фрагментов эластина и тяжелых цепей гладкомышечного миозина. Результаты этих исследований выглядят многообещающими, но, скорее всего, не будут общедоступными и не смогут использоваться в качестве рутинных методов исследования. Определение сывороточного «уровня КФК-МВ и тропонина может помочь в дифференциальной диагностике между инфарктом миокарда и диссекцией аорты, исключая те случаи, когда диссекция явилась причиной инфаркта миокарда.
К рутинным лабораторным тестам можно отнести клинический анализ крови, в котором можно выявить небольшой лейкоцитоз и анемию, связанную с кровотечением.
На данном этапе диагностического поиска пациент должен быть проконсультирован кардиохирургом.
Причины развития недуга
Расслоение аорты – это патология, которая преимущественно развивается на фоне наследственных или приобретённых проблем со здоровьем. К наследственным причинам развития патологии медицина причисляет следующие факторы:
- Врождённые аномалии сердечно-сосудистой категории, такие как неправильное формирование аортального клапана или его стеноз, сужение аорты, гипоплазия и другие.
- Синдромы Элерса-Данлоса и Марфана.
Причины нажитого характера развития патологии могут иметь следующую этиологию:
- Атеросклероз аортального просвета.
- Гипертоническая болезнь зачастую выступает провокатором расслоения при стремительных перепадах давления.
- Хирургическое вмешательство по установке катетера, шунта или пластики аорты.
- Сосуд может расслоиться в результате серьёзных нарушений гормонального фона, провоцирующих некроз его мышечного пласта.
- Воспалительные процессы в структуре сосуда, как результат аортита, инфекционного или грибкового заражения.
Наиболее редкими в медицинской практике являются причины прогрессирования патологии механической категории: прямое повреждение аорты в результате травмы, проникновения в неё инородного тела.