Посттромбофлебитический синдром
Содержание:
ХИРУРГИЧЕСКОЕ УДАЛЕНИЕ ПОСТТРОМБОФЛЕБИТИЧЕСКОГО СИНДРОМА
Хирургическое лечение болезни обычно применяют после завершения процесса реканализации глубоких вен, когда восстанавливают кровоток в глубоких, коммуникантных и поверхностных венах. Предложены многочисленные хирургические вмешательства. Наибольшее распространение в лечении посттромбофлебитического синдрома получили операции на поверхностных и коммуникантных венах.
При частичной или полной реканализации глубоких вен, сопровождающейся расширением подкожных вен, операцией выбора является сафенэктомия в сочетании с перевязкой коммуникантных вен по методу Линтона или Фелдера.
Этот метод лечения посттромбофлебитического синдрома позволяет ликвидировать стаз крови в варикозно-расширенных подкожных венах, устранить ретроградный кровоток по коммуникантным венам, уменьшить венозную гипертензию в области пораженной голени и, следовательно, улучшить кровообращение в микроциркул торном сосудистом русле. При выписке больным следует рекомендовать постоянное ношение эластичных бинтов или специально подобранных чулок, периодически проводить курсы консервативного лечения.
Стремление восстановить разрушенный клапанный аппарат и устранить выраженные гемодинамические нарушения в пораженной конечности побудило хирургов к созданию искусственных внутри- и внесосудистых клапанов. Предложено много способов коррекции уцелевших клапанов глубоких вен при лечении посттромбофлебитического синдрома. При невозможности выполнения коррекции существующих клапанов производят трансплантацию участка здоровой вены, имеющей клапаны.
В качестве трансплантата обычно берут содержащий клапаны участок подмышечной вены, которым замещают резецированный сегмент подколенной или большой подкожной вены, лишенный нормальных клапанов. Успех достигается не более чем у 50% оперированных больных.
Пока эти методы лечения посттромбофлебитического синдрома находятся в стадии клинических испытаний и не рекомендуются для широкого применения. Различные варианты шунтирующих операций (операция Пальма — создание шунта между пораженной и здоровой венами над лобком) малоэффективны вследствие частых повторных тромбозов .
Лечение заболевания
Если поражение локально, то терапия допускается амбулаторная.
Прогрессирующие формы патологии лечат только в стационаре под постоянным контролем медицинского персонала – так тромбофлебит поверхностных вен устраняется быстрее и эффективнее.
При запущенных случаях длительное медикаментозное лечение может не помочь. Приходится прибегать к услугам сосудистого хирурга. Применяются следующие оперативные вмешательства:
Данные рецепты лучше использовать в качестве мер профилактики:
- Настойка на водке из плодов и цветков Конского каштана. Ангиопротектор, лизирует тромб.
- Огуречный сок – 500 мл натощак. Действует аналогично обезболивающему.
- Отвар из коры дуба: 1 ст. ложка сырья на 250 мл кипятка. Варить 30 мин. Принимать по 1 ст. ложке 3 раза в день.
- Масляный настой календулы прикладывают к пораженному участку. Оказывает противовоспалительный и противоотечный эффект.
- Мякиш белого хлеба смешивают с яблочным уксусом и пищевой содой. Смесь наносят на вспухшую область. Сверху обматывают полотенцем. Оставляют компресс на ночь.
Клиническая картина болезни
Основа клинической картины ПТФБ – это непосредственно хроническая венозная недостаточность различной степени выраженности, расширение большинства подкожных вен и появление ярко-фиолетовой, розоватой или синюшной сосудистой сетки на пораженном участке.
Именно эти сосуды берут на себя основную функцию по обеспечению полноценного оттока крови из тканей нижних конечностей. Однако, на протяжении довольно длительного периода времени болезнь может никак о себе не заявлять.
Сильная отечность голени – это один из первых и основных симптомов посттромбофлебитического синдрома. Он, как правило, возникает вследствие наличия острого венозного тромбоза, когда идет процесс восстановления проходимости вен и формирование коллатерального пути.
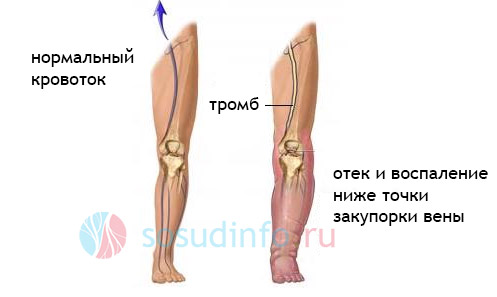
Со временем, отечность может несколько уменьшаться, но редко проходит полностью. Притом, со временем отек может локализоваться как в дистальных отделах конечностей, например, в голени, так и в проксимальных, к примеру, в бедре.
Отечность может развиваться:
- Посредствам мышечного компонента, при этом больной может заметить некоторое увеличение икроножных мышц в объеме. Таким образом, наиболее ярко это наблюдается в затруднении при застегивании молнии на сапоге и т.д.
- За счет задержки оттока жидкостей в большей части мягких тканей. Это в конце концов приведёт к искажению анатомических структур человеческих конечностей. Например, наблюдается сглаживание ямочек, расположенных по обе стороны лодыжки, отечность тыльной части стопы и т.д.
В соответствии с наличием тех или иных симптомов, выделяют четыре клинические формы ПТФБ:
- Отечно-болевая,
- Варикозная,
- Язвенная,
- Смешанная.
Примечательно, что динамика синдрома отечности при ПТФБ имеет некую схожесть с отеком, возникающим при прогрессирующей варикозной болезни. Припухлость мягких тканей усиливается в вечерние часы. Больной часто замечает это по кажущемуся “уменьшению размера обуви”, которая еще утром была ему как раз. При этом, наиболее часто поражается левая нижняя конечность. Отек на левой ноге может проявляться в более интенсивной форме, нежели справа.
Также, на коже остаются и не сглаживаются в течении длительного промежутка времени следы от надавливания, от резинок носков и гольф, а также от тесной и неудобной обуви.
Утром, отек, как правило, уменьшается, но не проходит совсем. Ему сопутствует постоянное чувство усталости и тяжести в ногах, желание «потянуть» конечность, сковывающая или ноющая боль, которая усиливается при длительном сохранении одного положения тела.

Боль имеет тупой ноющий характер. Это, скорее не слишком интенсивные тянущие и распирающие болевые ощущения в конечностях. Их можно несколько облегчить, если принять горизонтальное положение и поднять ноги выше уровня туловища.
Иногда, боль может сопровождаться судорогой конечности. Чаще это может происходить в ночные часы, либо, если больной вынужден подолгу пребывать в неудобном положении, создающем большую нагрузку на пораженную область (стоять, ходить и т.д.). Также, боль, как таковая, может отсутствовать, появляясь лишь при пальпации.
При прогрессирующем посттромбофлебитическом синдроме, затронувшем нижние конечности, не менее чем у 60-70% пациентов происходит развитие повторного варикозного расширения глубоких вен. Для большего числа пациентов характерен рассыпной вид расширения боковых ветвей, это касается главных венозных стволов голени и стопы. Гораздо реже фиксируется нарушение структуры стволов МПВ или же БПВ.
Посттромбофлебитический синдром – одна из выделяемых причин дальнейшего развития тяжелых и быстро развивающихся трофических расстройств, для которых характерно раннее появление венозных трофических язв.
Язвы обычно локализуются на внутренней поверхности голени, внизу, а также на внутренней стороне лодыжек. Перед непосредственным появлением язв, иногда происходят значительные, визуально заметные изменения со стороны кожного покрова.
Среди них:
- Потемнение, изменение цвета кожи;
- Наличие гиперпигментации, которая объясняется просачиванием эритроцитов с последующей их дегенерацией;
- Уплотнение на коже;
- Развитие воспалительного процесса на кожных покровах, а также в более глубоких слоях подкожной клетчатки;
- Появление белесых, атрофированных участков тканей;
- Непосредственное появление язвы.
Причины и развитие заболевания
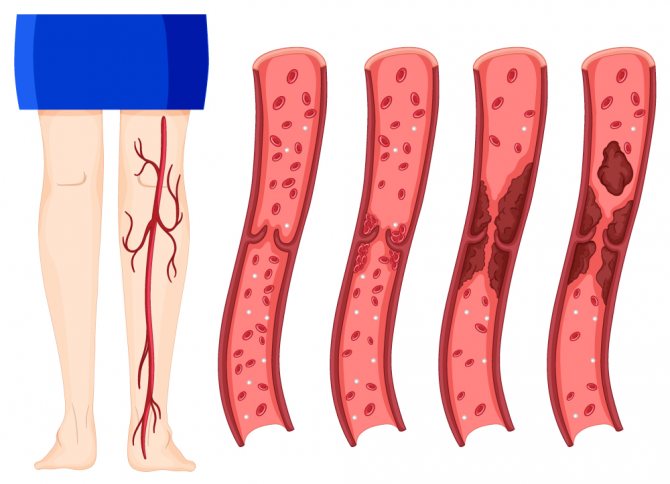
При тромбозе в просвете сосуда формируется тромб (сгусток крови). Если было назначено адекватное лечение, процесс тромбообразования останавливается, в сосуде остается тромб с теми размерами, до которых ему удалось вырасти вследствие патологии крови и самих сосудов.
После купирования тромбообразования сформировавшийся сгусток подвергается:
- разрушению;
- замещению соединительнотканными элементами.
Разрушение тромботических масс происходит благодаря так называемому лизированию – процессу «разъедания» элементов тромба, который осуществляется литическими ферментами (биологическими соединениями, способными расплавлять и/или растворять ткани и другой биологический субстрат).
В зависимости от того, преобладает процесс разрушения или соединительнотканного замещения, развиваются следующие изменения со стороны вен:
- если литические ферменты остаточно активны, то в тромбе образуется тоннель. Происходит так называемая реканализация сосуда – возобновление его проходимости;
- если преобладает образование соединительнотканных элементов (даже на фоне растворения тромба), кровяной сгусток постепенно ими замещается. Развивается окклюзия – закупорка просвета венозного сосуда, он в буквальном понимании зарастает.
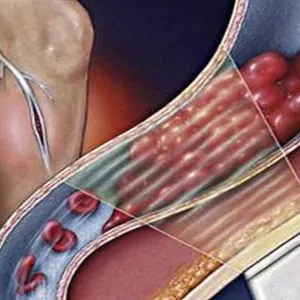 Но даже если просвет пораженной вены восстанавливается – в этом месте она уже не будет обладать теми же физиологическими свойствами, которыми обладала до момента тромбообразования. В норме в вене имеются клапаны, благодаря которым кровь течет только в одном направлении. При тромбообразовании и присоединении воспалительного процесса они разрушаются и работают некорректно.
Но даже если просвет пораженной вены восстанавливается – в этом месте она уже не будет обладать теми же физиологическими свойствами, которыми обладала до момента тромбообразования. В норме в вене имеются клапаны, благодаря которым кровь течет только в одном направлении. При тромбообразовании и присоединении воспалительного процесса они разрушаются и работают некорректно.
Исходом всех этих процессов (независимо от того, преобладает растворение тромба или зарастание просвета сосуда соединительнотканными элементами) становится сбой нормального кровотока в глубоких венах нижних конечностей. Так как клапанный аппарат вен не восстанавливается, такой сбой имеет постоянный характер.
Из-за нарушения тока крови происходят следующие процессы:
- кровь в венах застаивается;
- давление в них повышается;
- из-за этого расширяются венозные сосуды, которые соединяют глубокие вены с поверхностными.
Кровь начинает сбрасываться в поверхностные вены – они тоже вовлекаются в патологический процесс, перестают работать корректно. В итоге из-за тромба в глубокой вене в патологический процесс втягиваются все вены ног. В тканях нижних конечностей в буквальном понимании депонируется (накапливается) кровь.
Сбой кровообращения приводит к нарушению питания тканей нижних конечностей. Это приводит к формированию трофических язв – изъязвлений различной глубины, наступающих по причине «голода» тканей.
Так как в силу описанных процессов страдает питание мышц, они ослабевают и становятся неспособными обеспечивать движение крови по венам. Образуется порочный круг, патологические изменения нарастают, в конечном результате развивается венозная недостаточность.
Важно
Процесс может быть одно- и двухсторонним – в зависимости от того, тромбы образовывались в венах одной или обоих нижних конечностей. Зачастую он односторонний.
Лечение посттромбофлебитической болезни
В течение адаптационного периода (первый год после перенесенного тромбофлебита) пациентам назначается консервативная терапия. Показанием для оперативного вмешательства является ранняя прогрессирующая декомпенсация кровообращения в пораженной конечности.
По окончании адаптационного периода тактика лечения зависит от формы и стадии посттромбофлебитической болезни. В стадии компенсации и субкомпенсации нарушений кровообращения (ХВН 0-1) рекомендовано постоянное ношение средств эластической компрессии, физиотерапия. Даже при отсутствии признаков нарушения кровообращения больным противопоказан тяжелый труд, работа в горячих цехах и на холоде, труд, связанный с длительным пребыванием на ногах.
При декомпенсации кровообращения пациенту назначают антиагреганты (дипиридамол, пентоксифиллин, ацетилсалициловая кислота), фибринолитики, препараты, уменьшающие воспаление стенки вены (экстракт конского каштана, гидроксиэтилрутозид, троксерутин, трибенозид). При трофических расстройствах показан пиридоксин, поливитамины, десенсибилизирующие средства.
Хирургическое вмешательство не может полностью излечить больного с посттромбофлебитической болезнью. Операция лишь помогает отсрочить развитие патологических изменений в венозной системе. Поэтому хирургическое лечение проводится лишь при неэффективности консервативной терапии.
Выделяют следующие виды операций при посттромбофлебитической болезни:
На сегодняшний день ни один вид лечения, включая оперативные вмешательства, не может остановить дальнейшее развитие болезни при ее неблагоприятном течении. В течение 10 лет с момента диагностирования посттромбофлебитической болезни инвалидность наступает у 38% пациентов.
Чтобы поставить диагноз посттромбофлебитический синдром, медицинскому специалисту достаточно визуального осмотра нижних конечностей. Однако дополнительные методы диагностики используют.
Они позволяют установить степень нарушения венозного оттока, стадию недуга и т.д., что позволяет назначить лечебный курс.
| Допплерография ультразвуковая | Исследование устанавливает локализацию тромба, степень перекрытия просвета, протяженность пораженной области. |
| Ультразвуковое дуплексное ангиосканирование вен нижних конечностей. | Помогает увидеть структуру глубоких сосудов с помощью цветной картинки. Посредством такой диагностики можно изучить особенности и скорость циркуляции крови, присутствие сброса жидкости по перфорантным сосудам, соединяющих глубокие с поверхностными, степень деградации клапанов. |
| Коагулограмма | Определяет густоту биологической жидкости, вязкость, уровень свертывания, склонность к формированию сгустков крови. |
| Венография | В ходе исследования в вены ног вводят специальные лекарства, которые «видят» рентгеновские лучи. Далее делают снимок, на котором видны все сосуды. По нему изучают структуру венозного рисунка, расположение стеноза, его уровень и прочие данные, позволяющие назначить адекватное лечение. |
| Сцинтиграфия | Специальное исследование, проводимое посредством радиоизотопных медикаментов. Они способны издавать слабое излучение, улавливаемое специальными датчиками. Картинка выводится на монитор. |
Диагностика ПТФС
При цветовом картировании в области тромба при посттромбофлебитическом синдроме выявляются один или несколько каналов с кровотоком. Сегментарная окклюзия характеризуется отсутствием кровотока, просвет оказывается заполненным организованными тромботическими массами. В зоне расположения облитерированной вены выявляются множественные коллатерали.
Функционально-динамическая флебография при хронической венозной недостаточности, вызванной постфлебитическим синдромом, имеет ограниченное применение.
При реканализации глубоких вен голени на флебограмме при посттромбофлебитическом синдроме видны неровности контуров вен. Часто при посттромбофлебитическом синдроме заметен рефлюкс контрастного вещества из глубоких вен через расширенные коммуни-кантные вены в поверхностные . Отмечается замедление эвакуации контрастного вещества из вен при выполнении нескольких упражнений с поднятием на носки.
Подозрение на поражение бедренной или подвздошных вен при посттромбофлебитическом синдроме делает необходимым выполнение тазовой флебографии . Отсутствие контрастирования подвздошных вен свидетельствует об их облитерации. Обычно при этом выявляются расширенные венозные коллатерали, через которые осуществляется отток крови из пораженной конечности.
Аналогичную флебографическую картину можно наблюдать при магнитно-резонансной флебографии илеофеморального венозного сегмента.
Дифференциальная диагностика посттромбофлебитического синдрома
1.указания в анамнезе на перенесенный тромбоз глубоких вен,
2.”рассыпной” тип варикозного расширения вен,
3. большая выраженность трофических расстройств,4. дискомфорт и боли при попытке носить эластичные бинты или чулки, сдавливающие поверхностные вены.
Необходимо исключить при посттромбофлебитическом синдроме также симптомы компенсаторного варикозного расширения поверхностных вен, вызванное сдавлением подвздошных вен опухолями, исходящими из органов брюшной полости и таза, тканей забрюшинного пространства, врожденными заболеваниями — артериовенозными дисплазиями и флебоангиодисплазиями нижних конечностей. Аневризматическое расширение большой подкожной вены в зоне овальной ямки может быть принято за грыжу .
Отеки пораженной конечности необходимо дифференцировать от отеков, развивающихся при заболеваниях сердца или почек. “Сердечные” отеки бывают на обеих ногах, начинаются со ступней ног, распространяются на область крестца и боковые поверхности живота. При поражении почек наряду с отеками на ногах отмечается одутловатость лица по утрам, повышение креатинина, мочевины в крови, в моче — повышение содержания белка, эритроциты, цилиндры. И в том, и в другом случае нет присущих посттромбофлебитическому синдрому трофических расстройств.
https://youtube.com/watch?v=ObTuVOXnrRA
Отек конечности может появиться вследствие затруднения оттока лимфы при лимфедеме или блокаде паховых лимфатических узлов метастазами опухолей брюшной полости и забрюшинного пространства. Трудности возникают в дифференциации отека, обусловленного посттромбофлебитическим синдромом и лимфедемой (слоновостью) конечности. Отек при первичной лимфедеме начинается со стопы и медленно распространяется на голень.
Для постановки диагноза недостаточно одних симптомов и жалоб больного. Необходимо провести ряд дополнительных обследований, чтобы подтвердилась посттромбофлебитическая болезнь:
- Функциональные тесты. Маршевая проба Дельбе-Петерса (на верх голени накладывают жгут и больной некоторое время ходит с ним, в норме поверхностные вены становятся пустыми), проба Пратта-1 (проводят бинтование ноги в приподнятом положении, затем после ходьбы оценивают ее состояние, в норме не должно быть никакого дискомфорта).
- Ультразвуковое ангиосканирование с цветным картированием кровотока. Позволяет локализовать в поврежденных венах тромбы, выявлять закупорки сосудов, оценивать работу клапанов, кровоток в сосудистом русле.
- Флебография и флебосцинтиграфия. Помогает увидеть неровности венозных контуров, обратный заброс рентгеноконтрастного вещества и замедление его эвакуации.
- Ультразвуковая доплерография. Позволяет выявить заболевание на ранней стадии.
Медикаментозная терапия
Принципы медикаментозного лечения ПТФС заключаются в использовании средств для улучшения текучести и микроциркуляции крови в сосудах и капиллярах и препаратов для восстановления тонуса и эластичности вен нижних конечностей. Лечение посттромбофлебитического синдрома медикаментами проводится курсами по 2-2,5 месяца.
Медикаментозное лечение проводится курсами.
Существует общепринятая схема лечения ПТФС, которая состоит из нескольких этапов:
- Первый этап длится около недели и заключается во введении инъекций нестероидных противовоспалительных средств (НПВС), дезагрегантов (это препараты, тормозящие сгущение крови), антиоксидантов (вещества, препятствующие окислительным процессам) и антибиотиков (они уместны, когда на пораженных поверхностях возникли трофические язвы или рожистое воспаление). Кроме этого, уже на первом этапе лечения ПТФС обязателен охранительный режим, а в тяжелых случаях перевод на инвалидность.
- На втором этапе лечения ПТФС можно прекратить антибиотикотерапию и введение НПВС, а к дезагрегантам и антиоксидантам добавляют репаранты (стимуляторы регенерации) и поливалентные флеботоники (способствуют повышению тонуса глубоких вен). Длительность второго этапа может быть от пары недель до месяца, в зависимости от тяжести заболевания.
- Третий этап включает прием поливалентных флеботоников и различных препаратов для местного применения, например: Гепариновая мазь, Троксерутин, Троксевазин, Лиотон, Венорутин, мазь Вишневского. Продолжительность терапии на этом этапе составляет 1,5 и более месяцев.
В каждом конкретном случае комплекс препаратов для лечения посттромбофлебитического синдрома должен подбираться только опытным врачом, после того как будет изучена история болезни, выявлена причина и пройдена полная диагностика. Самолечением в таких ситуациях заниматься не следует, т. к. этим можно только усугубить ситуацию.
Препараты для лечения посттромбофлебитического синдрома должен подбирать только опытный врач.
В дополнение к каждому шагу терапии посттромбофлебитической болезни назначаются определенные физиотерапевтические процедуры, такие как электрофорез, лимфодренажный массаж, лечебные ванны (озоновые, сероводородные или хлоридно-натриевые), импульсная магнитотерапия и др.
Методы лечения ПТФС
Прежде чем назначить пациенту лечение, врач проводит тщательную диагностику, чтобы подтвердить посттромбофлебитический синдром. К диагностическим методам, позволяющим выявить заболевание, относятся:
- рентгеноконтрастное обследование;
- осмотр и сбор анамнеза болезни;
 Флебосцинтиграфия при ПТФС нижних конечностей
Флебосцинтиграфия при ПТФС нижних конечностей
- флебосцинтиграфия;
- ультразвуковое ангиосканирование.
С помощью обследования врач диагностирует не только наличие у пациента ПТФС, но и стадию течения патологии, что позволяет назначить адекватное лечение.
Лечение ПТФС сводится к тому, чтобы уменьшить проявления болезни и облегчить состояние пациента. Только на начальной стадии развития заболевания можно полностью избавиться от патологи. На более поздних стадиях повреждения, вызванные болезнью, являются необратимыми.
В консервативной терапии этого недуга используются такие методы лечения, как:
- компрессионная терапия;
- лекарственная;
- местная;
- корректировка образа жизни и физиотерапия.
 Медикаментозное лечение недуга
Медикаментозное лечение недуга
Людям, страдающим от ПТФС, врачи рекомендуют регулярно носить компрессионное белье (трико, колготы, гольфы) и туго бинтовать поражённые конечности. Согласно исследованиям, пациенты с тяжёлой формой ПТФС, когда на конечностях образуются трофические язвы, гораздо быстрее идут на поправку, если носят компрессионное белье. В частности, у 90% людей происходит быстрое заживление язвенных поражений.
Обязательным условием для всех людей с ПТФС является коррекция образа жизни. В частности, рекомендуется отказаться от вредных привычек – курения и употребления алкоголя, и уменьшить физическую активность. Условия труда для таких людей должны быть специфические – им нельзя долгое время находиться на ногах, носить тяжести и работать в условиях повышенных или низких температур.
Что касается питания, то из рациона нужно исключить продукты, способствующие сгущению крови и вызывающие сосудистые повреждения.
Медикаментозное лечение при ПТФС является эффективным, особенно если начато своевременно. Оно проводится курсами, длительность которых определяет врач с учетом симптоматики и стадии заболевания.
 Реопирин в коробке 5 ампул по 5 мл
Реопирин в коробке 5 ампул по 5 мл
Обычно в первую неделю пациентам показан приём нестероидных противовоспалительных медикаментов (Реопирин, Кетопрофен, Диклоберл), антиоксидантов (Токоферол, Милдронат, витамин В6), а также дезагрегантов (Трентал, Реополиглюкин и других).
Если у человека образовались язвы, проводится посев на микрофлору, после чего назначаются антибиотики с учётом чувствительности возбудителя.
На вторую-третью неделю терапии к вышеперечисленным препаратам добавляют репаранты, такие как Актовенгин, и поливалентные флеботики – Гинкор-форт, Вазокет, Детралекс.
Наряду с приёмом медикаментов показано проведение местного лечения с использованием гелей и мазей, способных снять воспаление, укрепить стенки вен и предотвратить появление новых тромбов. Наиболее популярными средствами местного действия при ПТФС являются:
- Индовазин;
- Гепариновая мазь;
- Лиотон;
- Троксевазин, и другие.
Физиотерапевтические методы лечения ПТФС многочисленны, поэтому их подбирает врач с учётом течения болезни у пациента и данных его анализов.
 Троксевазин мазь при ПТФС
Троксевазин мазь при ПТФС
Обычно пациентам с этим заболеванием проводят:
- ультразвуковую терапию;
- электрофорез с дефиброзирующими препаратами;
- радоновые и йодобромные лечебные ванны;
- ВЧ-магнитотерапию;
- местную дарсонвализацию;
- лазеротерапию;
- оксигенобаротерапию и некоторые другие физиопроцедуры.
Если комплексное терапевтическое лечение не приносит желаемого эффекта, показано хирургическое вмешательство.
 Радоновые и йодобромные лечебные ванны
Радоновые и йодобромные лечебные ванны
Показания к проведению операции определяются индивидуально для каждого пациента. Существует несколько методик проведения хирургического лечения людям с ПТФС нижних конечностей, среди которых:
- операция Псатакиса, позволяющая восстановить разрушенные или повреждённые клапаны путём создания искусственного клапана в подколенной вене;
- иссечение поражённой вены с последующим шунтированием с применением аутовенозного трансплантата;
- сафенэктомия, предусматривающая перевязку коммуникантных вен по Фелдеру, Линтону или Коккету;
- операция Пальма, при которой формируется надлобковый шунт между здоровой веной и повреждённой.
В последнее время хирурги часто проводят операции по замене внутренних и внешних клапанов, позволяющих нормализовать работу венозного кровотока. Если же вены повреждены сильно, проводится даже трансплантация здоровой вены с клапанами.
Диагностика тромбофлебита верхних конечностей
При тромбозе глубоких вен верхних конечностей симптомы не позволяют руке функционировать, доставляют дискомфорт пациенту, лишают его сна. Все это приводит пациента в больницу для получения помощи.
Узкий специалист — ангиолог – при осмотре обращает внимание на отечность, болевой синдром и покраснение руки. Этой информации может быть недостаточно для распознавания тромбофлебита
Дополнительно врач использует и другие методы диагностики: лабораторные и инструментальные.
- УЗИ:
- Доплерография. Самый распространенный метод ультразвукового исследования вен. Практически не имеет противопоказаний.
- Дуплексное сканирование вен. Отражает проходимость сосудистого просвета.
- Триплексное исследование. Позволяет оценить интенсивность и направление кровотока.
- Соноэластография. Новейший метод УЗИ, показывающий плотность тканей. Применяется для диагностики онкологических заболеваний.
- КТ-ангиография. Подробно иллюстрирует состояние стенки вены и кровотока. Наиболее информативный способ исследования тромбофлебита.
Существует ряд заболеваний со схожей симптоматикой, поэтому врач должен уточнить диагноз, чтобы проводить верный курс лечения.
- Мигрирующий тромбофлебит верхней конечности. Склонность к рецидиву, течение длительное. Поражает самые крупные вены.
- Послеоперационные поражения. Отличаются местом расположения – чаще в глубоких сосудах. Во избежание этих осложнений после хирургического вмешательства людям, склонным к тромбообразованию в верхних конечностях, утягивают плечи или предплечья эластичным бинтом.
- Злокачественные образования. Выявляются с помощью соноэластографии. Отличается планом лечения.
- Варикозная дилатация вен. Будут проявляться трофические язвы кожи и экземы.
- Целлюлит – дистрофия тканей, базирующаяся на нарушении микроциркуляции в подкожно-жировой клетчатке.
- Лимфедема – невозможность оттока лимфы. Образуется ярко выраженный отек.
- Растяжение или разрыв мышц. Особенность – синюшность кожи. В анализах не будет маркеров воспаления и гиперкоагуляции крови.