Болезнь полицитемия, или многокровие
Содержание:
- Диагностика
- Алгоритм постановки диагноза
- По каким признакам можно заподозрить патологию
- Лабораторные показатели при истинной полицитемии
- Лечение панцитопении
- Клетки крови, пораженные панцитопенией
- Алгоритм постановки диагноза
- Причины панцитопении
- Симптомы
- Диагностика эритроцитоза
- Классификация
- Лечение
- Диагностика
- Симптомы и проявления
- Лечится ли истинная полицитемия с помощью народных средств?
Диагностика
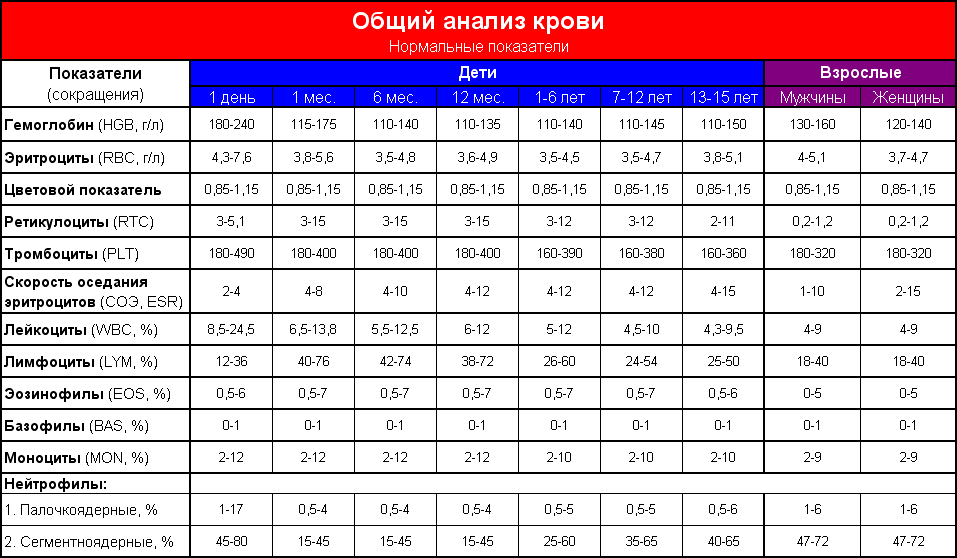
Истинную полицитемию можно обнаружить при проведении общего анализа крови в связи с другим заболеванием еще до возникновения каких-либо симптомов. Наблюдается чрезмерное повышение эритроцитов, уровня белка, отвечающего за транспорт кислорода в эритроцитах (гемоглобина), а также процентного содержания эритроцитов в общем объеме крови (гематокрит). Количество тромбоцитов и лейкоцитов также может быть повышенным.
Врачи могут рассматривать вероятность истинной полицитемии при существенном повышении гематокрита. Тем не менее, диагноз не может базироваться только на результатах гематокрита. Обнаружив повышенный уровень эритроцитов (полицитемию) в организме пациента, врачи должны определить тип заболевания — истинная полицитемия или полицитемия, вызванная каким-то другим состоянием (вторичный эритроцитоз). Иногда отличить истинную полицитемию от вторичного эритроцитоза помогает медицинский анамнез и осмотр, но обычно требуются дополнительные исследования.
Также может измеряться уровень содержащегося в крови эритропоэтина — гормона, который воздействует на костный мозг, стимулируя выработку эритроцитов. При истинной полицитемии уровень эритропоэтина, как правило, оказывается чрезвычайно низким, а при вторичном эритроцитозе часто (но не всегда) остается в норме или повышается.
Пациенту назначают тест на наличие мутаций гена JAK2. Если указанные мутации не обнаружены, исследуются мутации CALR.
Алгоритм постановки диагноза
Алгоритм постановки диагноза следующий:
- Определить имеет ли пациент:
- А. увеличение гемоглобина или Б. увеличение гематокрита;
- В. спленомегалию с увеличением или без увеличения тромбоцитов или лейкоцитов;
- Г. тромбоз портальных вен.
- Если имеет, то следует исключить вторичные полицитемии.
При исключении вторичной полицитемии продолжить алгоритм — если пациент имеет следующие три больших критерия или первые два больших в сочетании с двумя малыми, необходима консультация гематолога, так как имеются все данные для постановки диагноза «истинная полицитемия».
Большие критерии:
- увеличение массы циркулирующих эритроцитов:
- для мужчин > 36 мл/кг;
- для женщин > 32 мл/кг;
- насыщение артериальной крови кислородом (> 92 %);
- спленомегалия (увеличение селезёнки).
Малые (дополнительные) критерии:
- увеличение числа тромбоцитов;
- увеличение числа лейкоцитов;
- увеличение щелочной фосфатазы;
- увеличение сывороточного витамина В12.
Дополнительно можно определить наличие роста колоний эритроидов в среде без эритропоэтина, уровень эритропоэтина (чувствительность анализа 70 %, специфичность 90 %), провести гистологическое исследование пунктата костного мозга,
По каким признакам можно заподозрить патологию
Первые признаки синдрома Туретта проявляются в виде странного поведения ребенка. Появляется частое мигание глазами, беспричинное гримасничество, хлопанье в ладоши, высовывание языка. Постепенно гиперкинезы усложняются, вовлекаются новые группы мышц. Ребенок начинает дергать руками, махать ими, приседать или прыгать.
Время появления тиков предсказать нельзя. Синдром Туретта проявляется в утреннее, вечернее время, иногда увеличивается количество гиперкинезов к концу недели, когда ребенок эмоционально устал.
Нервные тики доставляют неприятные ощущения, поэтому дети могут пытаться их сдерживать. Частично они способны подавить появление выраженного гиперкинеза, но это дает обратный эффект – развивается более сильный тик.
Симптомы могут усиливаться во время стресса, умственного или эмоционального напряжения, в состоянии тревоги. Уменьшение частоты и выраженности происходит при занятиях спортом, игре на музыкальных инструментах и других видах деятельности, требующих концентрации внимания.
Пред появлением навязчивого движения или вокализации им предшествуют неприятные ощущения (не всегда). Это продромальный период. Ощущения охватывают мышцы, которые будут вовлечены в тик и проявляются в виде зуда, жжения, чувства холода или жара, покалывания, иногда это боль в животе.
В подростковом возрасте присоединяются когнитивные тики. Это повторяющиеся мысли, которые не связаны с чувством тревожности, но они вызываются внешними раздражителями. Примерами таких тиков могут быть:
- мысленное подсчитывание букв в рекламной фразе с постепенным увеличением скорости,
- мысленное перемещение предметов,
- проигрывание в голове определенной сцены,
- перепрыгивания через воображаемые или реальные предметы,
- бесконечное повторение одной фразы или слова.
Копролалия – выкрикивание нецензурных, бранных слов, не является обязательным симптомом синдрома Туретта. Этот признак может проявиться в возрасте 10-15 лет, но может и отсутствовать. У взрослых людей он отмечается в 20% случаев.
Люди с синдромом Туретта не страдают от психической неполноценности, интеллект у них сохранен. Подростки могут хорошо учиться в школе, посещать дополнительные занятия. Но некоторые тяжело переживают появление тиков, что приводит к агрессивному поведению, замкнутости и депрессии, возникновению тревожных расстройств, фобий. В маленьком возрасте дети начинают бояться расставания с родителями, появляются нарушения сна.
После 16-18 лет интенсивность гиперкинезов и вокализации снижается. Особенно это выражено у девочек. Но при тяжелых формах патологии, устойчивости к лечению, она сохраняется на всю жизнь.
Лабораторные показатели при истинной полицитемии
Количество эритроцитов увеличено и обычно составляет 6—8 × 1012 /л и более.
Гемоглобин повышается до 180—220 г/л.
Цветной показатель, как правило, меньше единицы (0,7—0,6).
Общий объем циркулирующей крови значительно увеличен в 1,5—2,5 раза, в основном за счёт увеличения количества эритроцитов.
Показатель гематокрита (соотношение форменных элементов крови и плазмы) резко изменяется за счёт повышения эритроцитов и достигает 65 % и более.
Число ретикулоцитов в крови повышено до 15—20 ‰, что свидетельствует об усиленной регенерации эритроцитов.
Отмечается полихромазия эритроцитов, в мазке можно обнаружить отдельные эритробласты.
Увеличено количество лейкоцитов в 1,5—2 раза (до 10—12 × 109 /л). У некоторых больных лейкоцитоз может достигать ещё более высоких цифр. Увеличение происходит за счет нейтрофилов, содержание которых увеличивается до 70—85 %. Наблюдается палочкоядерный, реже миелоцитарный сдвиг (сдвиг лейкоцитарной формулы влево). Увеличивается количество эозинофилов, реже и базофилов.
Число тромбоцитов увеличено до 400—600 × 109 /л, иногда больше. Вязкость крови значительно повышена. СОЭ замедлена (1—2 мм/час).
Увеличивается уровень мочевой кислоты.
Лечение панцитопении
Лечение панцитопении должно происходить в гематологическом стационаре, в палатах-боксах. Больным рекомендовано постоянное ношение одноразовых масок, для профилактики наслоения инфекционных заболеваний.
Аутоиммунная панцитопения лечится путем подавления иммунной системы пациента, которая вырабатывает антитела к собственным кроветворным клеткам костного мозга. С этой целью назначается антитимоцитарный глобулин и антилимфоцитарный глобулин. Терапия глобулинами дополняется назначением Циклоспорина. Глобулины и Циклоспорин являются основными лечебными препаратами при аутоиммунной природе заболевания. В комплексе с этими средствами назначаются глюкокортикостероиды, такие как Метилпреднизолон. Терапевтический эффект развивается очень медленно, часто требуются повторное проведение такой терапии. Эта терапия называется иммуносупрессивной.
Если у больного имеется аплазия костного мозга, в таких случаях предлагают провести трансплантацию костного мозга. Считается, что чем моложе пациент, тем у него больше шансов на успешное проведение процедуры и выздоровление
Для проведения трансплантации очень важно найти подходящего донора костного мозга, наиболее подходящими в этом плане являются родные братья и сестры. При использовании донорского костного мозга родителей или других родственников результат исхода лечения намного хуже
Для побуждения костного мозга к воспроизводству необходимых элементов крови больному вводятся колониестимулирующие факторы роста, такие как эритропоэтин и гранулоцитарный фактор роста (Граноцит, Лейкостим, Нейпоген).
Если синдром панцитопении имеет опухолевую природу, то используется блоковая химиотерапия. Препараты назначаются в дозе, которая рассчитывается исходя из массы, возраста пациента. Расчет всех без исключения препаратов используемых при химиотерапии проводится на см2 тела больного.
Любая без исключения терапия панцитопении сопровождается лечением сопутствующих заболеваний, а при необходимости заместительной терапией при которой вводится тромбомасса или эритроцитарная масса.
Панцитопения — какой врач поможет? При подозрении на развитие данного состояния следует немедленно обратиться за консультацией к такому врачу как гематолог.
Клетки крови, пораженные панцитопенией
В частности, панцитопения относится к дефициту:
- Красных кровяных телец (эритроцитов): эритроциты — клетки, которые связывают и переносят кислород к тканям организма.
- Белых кровяных клеток (лейкоцитов). Существует несколько типов лейкоцитов, которые в дальнейшем разбиваются на гранулоциты (в том числе нейтрофилы, эозинофилы и базофилы) и агранулоциты (в том числе лимфоциты и моноциты). Эти клетки отвечают за борьбу с инфекциями среди других функций.
- Тромбоциты: тромбоциты отвечают за свертываемость крови.
Описание низкого уровня клеток крови
Эти термины используются для более низких уровней клеток крови:
Низкий уровень эритроцитов называют анемией
Важно отметить, что существуют разные формы анемии. Одной из форм является низкий уровень эритроцитов, но это также может быть связано с кровопотерей, низким уровнем гемоглобина, дефицитом витамина В12 и другими причинами.
Низкий уровень лейкоцитов упоминается как лейкопения (вы также могли слышать о нейтропении, которая относится к низкому уровню определенного типа лейкоцитов, известных как нейтрофилы).
Низкий уровень тромбоцитов называют тромбоцитопенией, есть иммунная тромбоцитопения или тромбоцитопения вызванная химиотерапией.
Алгоритм постановки диагноза
Алгоритм постановки диагноза следующий:
- Определить имеет ли пациент:
- А. увеличение гемоглобина или Б. увеличение гематокрита;
- В. спленомегалию с увеличением или без увеличения тромбоцитов или лейкоцитов;
- Г. тромбоз портальных вен.
- Если имеет, то следует исключить вторичные полицитемии.
При исключении вторичной полицитемии продолжить алгоритм — если пациент имеет следующие три больших критерия или первые два больших в сочетании с двумя малыми, необходима консультация гематолога, так как имеются все данные для постановки диагноза «истинная полицитемия».
Большие критерии:
- увеличение массы циркулирующих эритроцитов:
- для мужчин > 36 мл/кг;
- для женщин > 32 мл/кг;
- насыщение артериальной крови кислородом (> 92 %);
- спленомегалия (увеличение селезёнки).
Малые (дополнительные) критерии:
- увеличение числа тромбоцитов;
- увеличение числа лейкоцитов;
- увеличение щелочной фосфатазы;
- увеличение сывороточного витамина В12.
Дополнительно можно определить наличие роста колоний эритроидов в среде без эритропоэтина, уровень эритропоэтина (чувствительность анализа 70 %, специфичность 90 %), провести гистологическое исследование пунктата костного мозга,
Причины панцитопении
Причины возникновения панцитопении до конца не исследованы, поэтому это состояние остается в категории идиопатических, т.е. с невыясненной причиной.
Виды панцитопении условно делятся на идиопатическую панцитопению и панцитопению с установленной причиной.
Кроме того выделяют еще и такие виды панцитопении, как приобретенная и врожденная.
Причинами, подавляющими функцию костного мозга могут стать токсины, ионизирующая радиация, химиотерапия, лучевая терапия, вирусные агенты, прием определенных групп лекарственных средств, аутоиммунные болезни, экологические катастрофы, генетические дефекты системы кроветворения.
Выявление причин синдрома панцитопении очень важно и является необходимым условием для успешного лечения этого состояния. Панцитопения чаще встречается при проведении блоков химиотерапии во время лечения злокачественных новообразований
Химиотерапия вызывает гибель бластных клеток как миелоидного, так и лимфоидного ростков костного мозга. Кстати говоря, при лейкозах это является не побочным эффектом, а целью лечения, так как наравне с нормальными бластными клетками погибают и больные клеточные элементы. Такое состояние красного костного мозга называется запустением
Панцитопения чаще встречается при проведении блоков химиотерапии во время лечения злокачественных новообразований. Химиотерапия вызывает гибель бластных клеток как миелоидного, так и лимфоидного ростков костного мозга. Кстати говоря, при лейкозах это является не побочным эффектом, а целью лечения, так как наравне с нормальными бластными клетками погибают и больные клеточные элементы. Такое состояние красного костного мозга называется запустением.
Существует заболевание не связанное с токсическим действием на костный мозг, но являющееся причиной панцитопении. Этот недуг носит название остеопетроз. При этой болезни происходит заращение костномозговых полостей костными перегородками. В результате для кроветворной ткани красного мозга остается слишком мало места, и кроветворение становится неэффективным. В периферической крови обнаруживается панцитопения и анемия.
В качестве врожденных причин описываемого синдрома можно назвать дефект генетического материала, заложенный в стволовых клетках. Примером такого генетического повреждения служит анемия Фанкони.
Кроме вышеуказанных причин, этиологическим фактором возникновения панцитопении можно предположить усиленное разрушение клеток крови. Разрушение клеток крови происходит в селезенке – это всем известный факт. При заболеваниях сопровождающихся увеличением селезенки (гиперспленизм) происходит активация фагоцитов-мононуклеаров, что приводит к повышенному разрушению форменных элементов крови и развитию панцитопении.
Апластическая панцитопения чаще встречается при апластической анемии.
Симптомы
Основными симптомами синдрома Туретта являются непроизвольные двигательные и голосовые нарушения. Они различаются по длительности, возникают и усиливаются под воздействием стрессовых ситуаций, не обладают ритмичностью.
Исследователи отмечают, что перед началом тика у ребенка возникает сильное возбуждение, напряжение. Появляется желание почесать кожу, чихнуть, убрать соринку из глаза, откашляться. Таким образом он чувствует приближение тика. Само непроизвольное движение воспринимается как содействие в устранении неприятного ощущения.
Голосовые нарушения
Синдром Туретта часто проявляется непроизвольными звуками, криками, которые появляются либо сами по себе, либо вместе с неконтролируемыми движениями. Маленькие дети неожиданно вскрикивают, воют, шипят, мычат, урчат, кашляют. Порой выкрикивают непонятные, несуществующие слова, слоги.
У детей постарше отмечают 3 вида вокальных нарушений. При эхолалии они повторяют услышанные со стороны слова, части слов, фразы. При палилалии бесцельно повторяют выдуманные ими самими слова и предложения. Самым тяжелым проявлением являются копролалии. При этом расстройстве ребенок выкрикивает ругательства, оскорбления, в том числе, нецензурные. Наблюдается оно не чаще, чем в 10% случаев.
Двигательные нарушения
Моторные расстройства проявляются преимущественно в виде непроизвольных подмигиваний, мимических движений, гримас, вытягивания губ, сморщивания лба. Ребенок может трясти головой, пожимать плечами, дергать руками, шмыгать носом.
В некоторых случаях двигательные тики носят более сложный характер. Ребенок непроизвольно приседает, подпрыгивает, хлопает руками, прикасается к предметам, ударяется головой о различные поверхности, кусает губки до крови.
Степени тяжести
Учеными выделены 4 степени тяжести проявления синдрома Туретта. При легкой степени тики мало заметны. Больной их может контролировать. При умеренной степени контроль удается сохранить не всегда. Непроизвольные движения заметны окружающим и появляются все чаще.
Для выраженной характерны частые приступы тиков, больному крайне сложно их сдерживать волевым усилием. При тяжелой степени он выкрикивает ругательства. При этом остальные расстройства выражены очень ярко, подавить их невозможно.
Другие симптомы
Синдром Туретта характеризуют и некоторые другие признаки. В частности, это неусидчивость – ребенок не может долго сидеть на одном месте и заниматься одним делом
Связана с этим плохая концентрация внимания – малыш постоянно отвлекается, его внимание переключается с одного предмета на другой
Часто дети с синдромом Туретта не могут контролировать свои поступки, совершают их под влиянием момента, не могут их объяснить, найти им причину.

Диагностика эритроцитоза
Точный диагноз врач устанавливается на основании результатов лабораторных анализов. В общем анализе патология выявляется по следующим показателям:
- уровень гемоглобина – около 180 г/л;
- превышена норма эритроцитов;
- отношение красной крови к плазме превышает нормальный показатель;
- размеры лейкоцитов и тромбоцитов увеличены, как и их количество;
- СОЭ ниже нормы или равняется нулю.
Не всегда истинная полицитемия сопровождается изменением формы эритроцитов, в некоторых случаях они не отклоняются от нормы, но могут выявляться клетки крови разных размеров. Оценить тяжесть течения патологии и примерный прогноз можно по тромбоцитам. Большое их число говорит о тяжелом течении болезни.
Помимо общего лабораторного анализа крови, нужно пройти следующие исследования:
- радиологическое. Позволяет оценить кол-во циркулирующих эритроцитов в крови;
- биохимическое исследование. Позволяет выявить показатель щелочной фосфатазы и мочевой кислоты. Как правило, количество мочевины в крови сильно превышает норму во время полицитемии. Это указывает, что патология привела к такому осложнению, как подагра;
- трепанобиопсия. Понадобится биоматериал из подвздошной кости, который отправляют на гистологическое исследование. Благодаря анализу удается точно диагностировать полицитемию;
- стернальная пункция. Понадобится костный мозг, взятый из грудины. Его отправляют на цитологическое исследование;
- УЗИ органов в брюшной полости. Исследование ультразвуком позволяет выявить аномалии в состоянии печени и селезенки, увеличение их размеров и т.д.
Классификация
Подразделение проводят по нескольким критериям. Основной уже был назван. Это происхождение расстройства.
- Первичная разновидность. Развивается с рождения.
- Вторичная. Обусловлена сторонним патологическим процессом. Чуть реже — действиями самого человека. Например, курением, длительным приемом наркотиков, спиртного.
Есть классификация по этапам развития болезни. Эту типизацию можно назвать стадированием. Соответственно, выделают три фазы нарушения:
- I стадия. Практически ничего не меняется. Эритроциты растут постепенно. Но пациент этого не замечает. Обнаружить нарушение можно только с помощью лабораторного исследования. Селезенка в норме, концентрация красных кровяных телец увеличена незначительно, в пределах 10-15%. Первая стадия полицитемии может продолжаться неопределенно долго, обычно речь идет о 2-6 годах. Плюс-минус. Есть уйма времени для того, чтобы выявить патологический процесс.
- II стадия. Иногда подразделяется еще на две стадии. В любом случае, симптоматика хорошо заметна. Селезенка перерождается, становится больше. Кроме того, развиваются и типичные клинические проявления. Со стороны крови — это плеторический синдром: увеличение количества эритроцитов в несколько раз (эритроцитоз), также повышается концентрация лейкоцитов и форменных клеток вообще (плетора — полнокровие). Эта стадия длится более 10-и лет.
- III стадия. Критическая фаза патологического процесса. Сопровождается ростом концентрации всех клеток, которые вырабатываются костным мозгом. Работоспособность падает, пациент без терапии рискует погибнуть. Лечение на крайней стадии представляет большие сложности. Поскольку задействована печень и селезенка. Они перестраиваются на болезнетворный лад.
Подразделить расстройство можно по характеру отклонения. Тогда называют:
- Истинную полицитемию (эритремию). Собственно ту, которая и вызывает симптомы, сопровождается изменениями в анализах.
- Ложную форму. Когда проявления есть, а трансформаций в лабораторных тестах нет. Это отдельное состояние, оно не подпадает под классификацию в рамках D-раздела МКБ-10.
Типизации одинаково полезны врачам. Поскольку позволяют быстрее разобраться в сути ситуации.
Лечение
Основные методы лечения болезни Вакеза – кровопускание, химиотерапия.
Кровопускание полезно и приводит коэффициент эритроцитов и гемоглобина в обыденное значение, путём приуменьшения диапазона крови. Объём флеботомии равен 500 миллилитрам за процедуру. Такие процедуры должны происходить под присмотром врача-гематолога, и с интервалом в 2 дня, и так до тех пор, пока показатель гемоглобина не придёт в норму 140-150 и гематокрит в крови не опустит свой уровень до 45%. Такой метод полезен тем, что снижает раздражение эпидермиса и возбуждает костный мозг, стабилизируя его работу. Зачастую флеботомия используется вкупе с химиотерапией.
Процедура кровопускания
Химиотерапия применяется для анабиоза эритроцитов и тромбоцитов, препятствуя их регенерации. Для данной процедуры применяются некоторые фармакологические препараты относящиеся к нескольким группам: имифос, миелбромол, миелосан, хлорамбуцил. У каждого пациента будет оригинальная схема лечения, которая будет подбираться лечащим врачом.
Диагностика
Большое значение при постановке диагноза истинной полицитемии имеет:
- Оценка клинических, гематологических и биохимических показателей (изменение гематокрита, количества эритроцитов, лейкоцитов, тромбоцитов, повышение вязкости крови, снижение СОЭ, увеличение содержания щелочной фосфатазы, сывороточного витамина В12);
- Характерный внешний вид больного: специфическая окраска кожи и слизистых оболочек), увеличение селёзенки, печени;
- Склонность больного к тромбозам.
Необходимо исключить заболевания, где есть гипоксия и неадекватное лечение витамином В12.
Для уточнения диагноза возможно проведение трепанобиопсии и гистологическое исследование костного мозга.
Для подтверждения истинной полицитемии наиболее часто используются показатели:
- Увеличение массы циркулирующих эритроцитов:
- для мужчин > 36 мл/кг;
- для женщин > 32 мл/кг;
- Увеличение гематокрита: > 52 % мужчин и > 47 % у женщин;
- Увеличение гемоглобина: > 185 г/л у мужчин и > 165 г/л у женщин;
- Насыщение артериальной крови кислородом более 92 %;
- Увеличение селезёнки (спленомегалия);
- Снижение веса;
- Слабость;
- Потливость;
- Отсутствие вторичных эритроцитозов;
- Наличие генетических аномалий в клетках костного мозга (кроме наличия хромосомной транслокации Филадельфийской хромосомы или с перестроенным геном Bcr-Abl;
- Образование колоний эритроидными клетками in vivo;
- Лейкоцитоз > 12,0× 109 /л (при отсутствии температурной реакции, инфекций и интоксикаций);
- Тромбоцитоз > 400× 109 /л;
- Увеличение содержания щелочной фосфатазы нейтрофильных гранулоцитов > 100 ед. (при отсутствии инфекций);
- Уровень сывороточного витамина В12 > 2200 нг;
- Низкий уровень эритропоэтина;
- Пункция костного мозга и гистологическое исследование пунктата, полученного с помощью трепанобиопсии, показывают увеличение мегакариоцитов.
Симптомы и проявления
Начальная стадия развития болезни Вакеза не сопровождается никакими клиническими симптомами. Чаще всего обнаружить заболевание удается во время случайного исследования или при анализе крови в профилактических целях.
Первое проявление симптоматики принимается, как правило, за простуду или нормальное состояние, которое характерно для людей пожилого возраста.
К таким признакам относятся:
- ухудшение зрения;
- головные боли;
- шум в ушах;
- головокружение;
- бессонница;
- охлаждение кончиков пальцев верхних и нижних конечностей.
Развернутая степень патологии проявляется:

- мышечными болями;
- мигренью;
- кровоточивостью десен;
- кровотечениями после резекции зуба;
- увеличением селезенки (в редких случаях может изменяться печень);
- беспричинные гематомы на кожных покровах.
Кроме этого, выделяют также специфические симптомы, характерные для данного заболевания:
- жжение пальцев, сопровождающееся болезненностью;
- нестерпимый зуд;
- покраснение лица, шеи и кистей;
- синеватый оттенок языка и губ;
- слабость.
У детей в период новорожденности отмечается следующая симптоматика:
- покраснение кожных покровов;
- плаксивость;
- болезненность при прикосновении;
- высокий уровень эритроцитов в составе крови;
- увеличение селезенки и печени.
При выявлении одного или нескольких вышеперечисленных признаков необходимо незамедлительно обращаться за помощью к специалистам.
Лечится ли истинная полицитемия с помощью народных средств?
Немалая роль в лечении полицитемии отводится режиму труда (снижение физических нагрузок), отдыха и питания. В начальной стадии болезни, когда симптомы еще не выражены или слабо проявляются, больному назначается стол №15 (общий), правда, с некоторыми оговорками. Пациенту не рекомендуют употреблять продукты, усиливающие кроветворение (печень, например) и предлагают пересмотреть рацион, отдавая предпочтение молочным и растительным продуктам.
Вопрос: «Можно ли лечить народными средствами?» звучит с одинаковой частотой для всех заболеваний. Эритремия – не исключение. Однако, как уже было замечено, течение болезни и продолжительность жизни пациента целиком и полностью зависят от своевременно начатого лечения, целью которого является достижение продолжительной и стойкой ремиссии и оттягивание третьей стадии на максимально длительный срок.
В период затишья патологического процесса больной все равно должен помнить, что болезнь в любой момент может вернуться, поэтому свою жизнь вне обострения он должен обговаривать с лечащим врачом, у которого он наблюдается, периодически сдавать анализы и проходить обследование.
Лечение народными средствами заболеваний крови не следует обобщать и, если имеется множество рецептов для повышения уровня гемоглобина или для разжижения крови, то это совсем не значит, что они подойдут для лечения полицитемии, от которой, в общем-то, лекарственных трав пока не найдено. Болезнь Вакеза – дело тонкое и для того, чтобы управлять функцией костного мозга и таким образом воздействовать на систему кроветворения, нужно иметь объективные данные, оценить которые может человек, обладающий определенными знаниями, то есть, лечащий врач.
В заключение хочется сказать читателям несколько слов об относительной эритремии, путать которую с истинной никак нельзя, поскольку относительный эритроцитоз может возникнуть на фоне многих соматических заболеваний и успешно закончиться при излечении болезни. Кроме этого, эритроцитоз как симптом может сопровождать длительную рвоту, понос, ожоговую болезнь и гипергидроз.