Причины почечного давления: симптомы и лечение патологии
Содержание:
- Причины и патогенез
- Как снизить почечное давление в домашних условиях быстро
- Признаки и симптомы патологического почечного АД
- Симптоматика при повышении АД и возможные осложнения
- Норма АД для здорового человека
- Классификация почечной гипертонии
- Симптомы почечного давления
- 4 Терапия
- Лечение
- Причины и виды патологии
- Основные методы лечения
Причины и патогенез
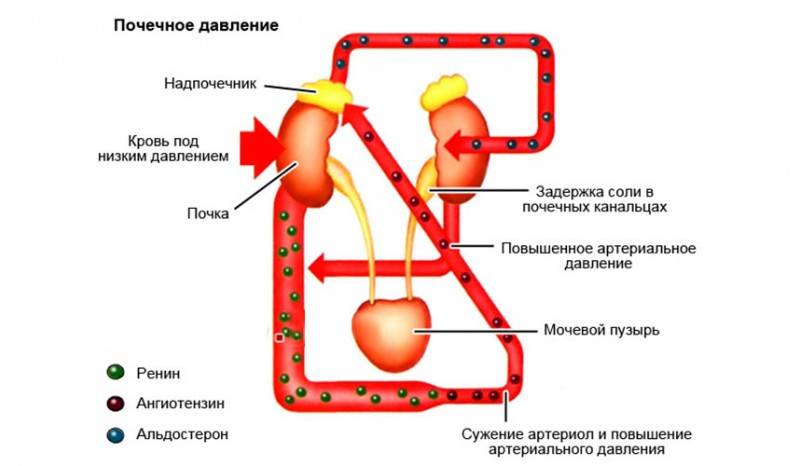
Почка регулирует водно-солевой баланс в организме, то есть «отвечает» за вывод или задержку воды согласно нуждам человеческого тела. Давление крови, соответственно, оказывается в поле регуляции почки, поскольку именно от объема циркулирующей крови и зависит активация того или иного механизма.
При большом объеме крови давление в сосудах повышается, поэтому в почках вырабатываются вещества, активирующие механизм вывода лишней воды. По этой причине при лечении высокого АД всегда назначают диуретики, способствующие этому процессу.
Если же объем крови недостаточен, активируется другая схема: ведь в такой ситуации необходимо удержать воду и уменьшить диаметр сосудов. Для этого клетками юкстагломерулярного комплекса вырабатывается ренин. Ренин взаимодействует с α-глобулином, что позволяет получить ангиотензин 2 видов. Последний инициирует выработку альдостерона, а он способствует задержке ионов натрия. При этом вода реабсорбируется более активно и не выводится из организма, как должно быть в норме.
Альдостерон обуславливает набухание стенок кровеносных сосудов, что приводит к сужению рабочего русла и, тем самым, повышает диастолическое давление.
При нарушениях в работе почки альдостерон вырабатывается в чрезмерных количествах и плохо поддается регулировке. В результате ионы натрия не выводятся с мочой, что приводит к нарушению водно-солевого баланса и поддерживает АД на постоянно высоком уровне.
Причины развития патологии могут быть следующие:
- Собственно нарушение солевого баланса, а, точнее говоря, задержка натрия или чрезмерное его поступление. Объем крови увеличивается, что чисто механически и является причиной повышения АД. Чрезмерная концентрация натрия делает стенки сосудов еще более чувствительными к гормонам, повышающим тонус, что усугубляет ситуацию.
- Нарушение нормального кровообращения приводит к тому, что появляется необходимость увеличить сопротивляемость периферических кровеносных сосудов. Выполняет эту задачу ренин, что опять-таки приводит к задержке воды и ионов натрия. Стимуляции в первую очередь подвергают почечные сосуды. Это является причиной склерозивания сосудов и раздражения рецепторов почки.
- Почечная гипертензия может быть следствием снижения концентрации в крови таких веществ, как простагландины и брадикинины – они снижают тонус сосудов. Отсутствие этих веществ указывает на дисфункцию почки.
На видео о причинах и симптомах почечного давления:
https://youtube.com/watch?v=3C4vBjDBxR8
Реализуются описанные выше механизмы вследствие самых разных заболеваний и патологий. Классифицируется недуг в зависимости от формы. Сосудистая ишемия почки обусловлена врожденными или приобретенными патологиями.
- К врожденным заболеваниям – вазоренальная форма, относятся следующие:
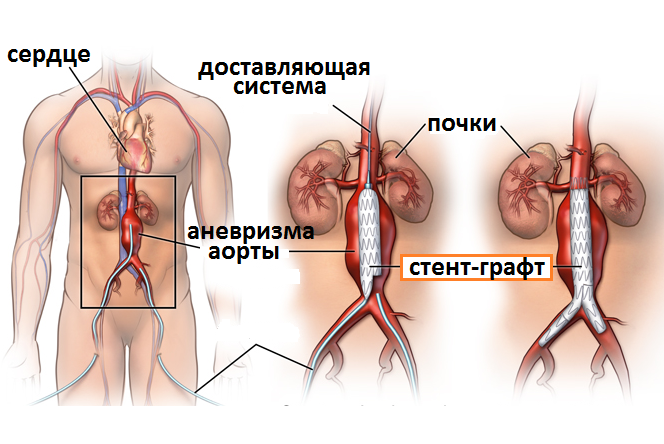
- фибромускулярная дисплазия артерии – стеноз стенки сосуда;
- аневризма почечной артерии;
- гипоплазия артерии – врожденное недоразвитие;
- аномалия аорты;
- фистула почки – артериовенозная.
- К приобретенным недугам, вызывающим ишемию паренхимы, относят:
- стеноз почечной артерии – закупорка атеросклеротической бляшкой или тромбом;
- тромбоз и эмболия артерии органа – закупорка тромбом или несвойственными крови частицами;
- периартериит;
- сжатие артерии извне – смещение органов, опухоли;
- следствие травмы почки.
- Паренхиматозная форма возникает при повреждении собственно почечной ткани. Сюда относятся:
- киста;
- гломерулонефрит;
- поликистоз;
- нефротуберкулез;
- нефролитиаз – мочекаменная болезнь;
- гидронефроз;
- посттравматическая дистрофия почечной ткани или возрастная атрофия;
- другие виды аномалий паренхимы.
Как снизить почечное давление в домашних условиях быстро
Если у вас было диагностировано данное заболевание, но оно не находится на крайних степенях развития, предполагается медикаментозное лечение, которое можно без проблем проводить в домашних условиях. При этом нужно помнить, что далеко не все существующие на сегодняшний день препараты против АД способно эффективно бороться именно с почечным давлением. Соответственно, выбор лекарственных средств для терапии должен осуществлять исключительно лечащий врач, ориентируясь на стадию и особенности патологии, а также наличие сопутствующего заболевания почек, которое привело к проблемам с их функционированием.
Можно использовать следующие таблетки для лечения почечного давления:
- ингибиторы АПФ – действие этих препаратов направлено на подавление активности фермента, которые провоцирует постоянный тонус сосудов. В результате этого они расслабляются, соответственно, снижается и давление. К таким средствам относятся Каптоприл, Лизинотон, Лизонприл, Эналаприл;
- блокаторы рецепторов ангиотензина – это, в первую очередь, Атаканд, Лозап, Валс. Суть действия препаратов заключается в снижении чувствительности рецепторов, реагирующих на появление в организме ангиотензина;
- адреноблокаторы – они нужны для того, чтобы корректировать выработку адреналина и норадреналина, то есть, веществ, которые по своей природе склонны провоцировать существенное повышение кровяного давления. Врачи преимущественно назначают такие препараты, как Бутироксан и Празозин;
- диуретики – способствуют качественному выводу из организма лишней жидкости и солей натрия, благодаря чему снижается риск отечности тканей и повышения АД. Самые распространенные препараты данной группы – Верошпирон и Альдактон;
- антагонисты кальция – специфическая группа медикаментозных средств, действие которых направлено на снижение способности мышечных тканей, в том числе и сердца, всасывать кальций. Благодаря этому, удается добиться уменьшения их напряжения, а это положительным образом сказывается на способности сердечной мышцы расслабляться. Самые распространенные препараты – Амлодипин, Нормодипин и Норваск.
Высокое давление и почки так и останутся связанным понятием, если параллельно не добиваться снижения уровня содержания холестерина в крови. Существует ряд эффективных препаратов, которые помогают это сделать. Они относятся к группе симвастатинов, аторвастатинов и розувастатинов
При этом, само собой, очень важно правильно питаться, так как в противном случае холестерин очень быстро будет восстанавливать своей прежний уровень, негативно влияя на проходимость артерий
Если почечная гипертензия еще не превратилась в заболевание, а отмечается достаточно редко, с ним можно справиться с помощью и некоторых домашних средств, которые не имеют никакого отношения к медикаментам. Вот что нужно делать, чтобы снизить такое давление максимально оперативно:
- взять обычное махровое полотенце или салфетку из такого же материала, смочить его холодной водой (чем ниже ее температура, тем лучше), после чего положить на лоб примерно на полчаса. Холодный компресс спровоцирует спазм сосудов, соответственно, уровень систолического и диастолического давления существенно снизится;
- приготовить смесь из равных пропорций обычного столового уксуса и чистой холодной воды (примерно по 0,5 литра). После этого в растворе нужно смочить полотенце, отжать его и положить на ступни. Такой компресс необходимо держать примерно на протяжении 40-60 минут;
- принять ванну комнатной температуры, предварительно добавив в нее по несколько капель эфирных масел бергамота, лаванды и араганы. Лежать в ней рекомендуется до тех пор, пока вода не станет достаточно прохладной, что уже начнет вызывать определенный дискомфорт.
В домашних условиях можно лечить и почки. Для этого существует достаточное количество весьма эффективных рецептов. При этом, само собой, предварительно понадобится соответствующая консультация лечащего врача.
https://youtube.com/watch?v=3C4vBjDBxR8
Если ни домашние средства, ни медикаментозное лечение не дает положительного эффекта, врач может принять решение о хирургическом вмешательстве. Его суть заключается в том, что с помощью соответствующих процедур (например, шунтирования), проводится расширение почечных сосудов.
Что это такое почечное давление? Это серьезная патология, которая требует детального изучения и не менее детального и ответственного лечения. Только тогда можно будет говорить об эффективной терапии классической гипертонии.
Признаки и симптомы патологического почечного АД
Учитывая, что причины появления аномального АД могут крыться в самых разнообразных патологических процессах, влияющих на общее состояние почек, степень выраженности симптомов у разных больных может существенно различаться.
- головные боли;
- повышенное сердцебиение;
- асимметрия артериального давления в конечностях;
- небольшая гипостенурия;
- появление «мушек» перед глазами при малейшей физической активности;
- нарушение азотовыводящей функции почек.
Проявления почечного АД во многом схоже с эссенциальной гипертонией, но все же есть определенные различия. Все дело в том, что при значительном повышении АД при эссенциальной гипертонии больные входят в состояние, которое называется гипертоническим кризом. Это явление сопровождается очень серьезным ухудшением состояния. В случае с почечным АД даже при повышении его до критических показателей человек может не ощущать на себе значительных последствий. Однако это не означает, что почечное давление не является опасным, так как все совсем наоборот.
Между тем почечное патологическое АД способствует развитию застойных процессов в области сердца других патологий, которые в дальнейшем могут снизить качество жизни и ее продолжительность. Для выявления почечного давления, симптомы которого не проявились остро, нужно провести ряд исследований, в том числе:
- УЗИ;
- ангиографию:
- общий анализ крови;
- общий анализ мочи;
- ренографию.
Лечение повышенного почечного давления в первую очередь включает комплекс мер, направленных на устранение основного заболевания. В большинстве случаев принцип лечения почечного давления основываются на устранении симптомов.
Симптоматика при повышении АД и возможные осложнения
Разобравшись с вопросом, почечное давление – это нижнее (диастолическое) или верхнее (систолическое), необходимо понять, как правильно определить, с чем связано его повышение
Чтобы с точностью определить причину недомогания, необходимо в первую очередь обратить внимание на наличие патологических состояний. Симптомы, сигнализирующие о сердечных проблемах, разительно отличаются от признаков проявления почечных болезней
Соответственно, будут отличаться и методы лечения.
Когда у человека повышается «сердечное» давление, у него могут проявиться такие признаки артериальной гипертензии:
- интенсивные, пульсирующие головные боли (в висках, лобных долях или затылке);
- тошнота, иногда возможна рвота (при значительном повышении АД);
- «мушки» или белые пятна перед глазами;
- тахикардия;
- сердечные боли;
- головокружение;
- шум или заложенность в ушах;
- учащение пульса и др.
Зачастую повышение сердечного давления не сопровождается подъемом почечного, однако такие аномалии, все же, случаются. В этом случае речь может идти о задержке жидкости в организме, однако самостоятельно принимать меры по ее выведению нельзя – это может привести к усугублению состояния больного.
Почечная гипертония имеет свои особенности проявления, которые очень легко отличить от сердечной артериальной гипертензии. Это касается не только показателей «нижнего» давления сфигмоманометра, но и самочувствия пациента в целом.
Особенностями почечной гипертонии являются:
- повышенное АД, которое очень трудно понизить, и которое довольно быстро поднимается снова;
- примеси крови в моче;
- наличие белка в моче (при клиническом исследовании);
- изменение цвета (а иногда и запаха) мочи;
- отечность конечностей и лица;
- тянущие боли в пояснице разной интенсивности;
- черные пятна перед глазами;
- интенсивные головные боли (или мигрени);
- учащение сердечного ритма;
- при УЗИ наблюдается наличие шума в почечных артериях.
Если такая симптоматика не проходит на протяжении длительного периода времени, необходимо обратиться к урологу. Подобные проявления почечной гипертонии способны приводить к серьезным последствиям, которые могут быть опасны для жизни больного.
Осложнения при повышении диастолического давления могут как сопровождать патологию, так и развиваться намного позже проявления первых ее симптомов.
Последствия почечной гипертонии могут выражаться в:
- сердечной или почечной недостаточности;
- нарушениях мозгового кровообращения;
- тяжелом поражении почечных артерий;
- кровоизлияниях в глазную сетчатку;
- изменении состава крови;
- атеросклерозе сосудов;
- нарушении обмена липидов в организме.
Чтобы снизить риск развития вышеперечисленных осложнений, необходимо пройти диагностику, обратившись к урологу или нефрологу (в зависимости от заболевания и тяжести его протекания).
Норма АД для здорового человека
Классификация уровней АД согласно международным рекомендациям:
- оптимальное <120/80 мм рт. ст.;
- норма 120-129/80-84 мм рт. ст.;
- высокое нормальное130-139/85-89 мм рт. ст.;
- артериальная гипертензия (АГ) I степени 140-159/90-99 мм рт. ст.;
- АГ второй степени 160-179/100-109 мм рт. ст.;
- АГ третьей степени ≥ 180/110 мм рт. ст.
Чтобы узнать свое давление, необходимо воспользоваться тонометром. Этот прибор должен быть в доме у каждого. Измерять АД нужно регулярно, а не только на приеме у доктора. Эта привычка сохраняет здоровье, а также позволяет вовремя диагностировать болезнь.
При заболеваниях почек давление должно быть ниже 130/80 мм рт. ст.
Классификация почечной гипертонии
- ренопаренхиматозная,
- реноваскулярная,
- смешанная.
Ренопаренхиматозная почечная гипертензия развивается как осложнение разных почечных заболеваний.
Самые частые из них:
- гломерулонефрит – воспаление клубочков почки (гломерул);
- диабетическая нефропатия – осложнения сахарного диабета;
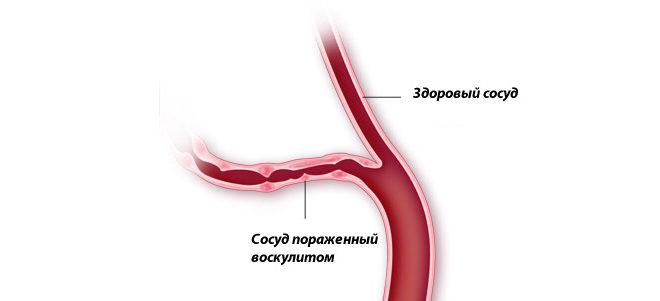
- васкулиты – воспаления сосудов;
- пиелонефрит – воспаление чашечки почки;
- мочекаменная болезнь – образование конкрементов мочевыводящей системы. Камни могут вызывать острую почечную недостаточность;
- гидронефроз – прогрессирующее расширение почечной лоханки и чашечки из-за нарушения оттока мочи;
- туберкулез почек – инфекционное заболевание, причиной которого является палочка Коха;
- поликистоз почек – кистозное перерождение паренхимы почек;
- амилоидоз почек – осложнение разных воспалительных заболеваний, чаще всего системных;
- нефропатия беременных – возникает из-за чрезмерной нагрузки на все системы организма.
Главным механизмом развития является активация прессорных систем и деактивация депрессорных. Такое происходит из-за нарушения водно-электролитного баланса. Вследствие патологических процессов паренхимы почки снижается количество функциональных нефронов. Это ведет к ухудшению фильтрации и выведения натрия из организма. Возникает гипернатриемия и гипергидратация – задержка воды.

Объём циркулирующей крови растет и увеличивается преднагрузка на сердце. Срабатывает закон Франка-Старлинга: чем больше растяжение сердечной мышцы приходящей кровью, тем сильнее и сердечное сокращение, и тем больше крови выталкивается в аорту. Воспаление интерстиции почек может также запустить ренин-ангиотензин-альдостероновую систему. Это гормональный и самый мощный механизм повышения артериального давления в организме.
Юкстагломерулярным аппаратом почек, находящимся в интерстиции, вырабатывается ренин – гормон, запускающий всю систему. Под воздействием ренина ангиотензиноген (синтезирован в печени) переходит в ангиотензин I. Дальше под воздействием АПФ ангиотензин I переходит в ангиотензин II. Именно это вещество является мощнейшим вазоконстриктором в человеческом организме. Рецепторы сосудов (в основном артерий) улавливают из кровотока ангиотензин II и сужаются. Таким образом, артериальное давление растет. Под воздействием ангиотензина II выделяется альдостерон – вещество, задерживающее в организме натрий, а натрий задерживает воду.
В основе реноваскулярной гипертензии лежат патологии почечной артерии (ПА).
К ним относятся:
Дисплазия ПА – патология, при которой гладкая мускулатура мышечной оболочки сосуда перерождается в фибробласты, из-за чего в очаге изменений образуются «перетяжки». Последствием этой патологии является сужение просвета сосуда и нарушение кровотока.

- Стеноз ПА – сужение просвета одной или обеих почечных артерий. Патология сопровождается нарушением перфузии ночки.
- Атеросклероз – образование атеросклеротических бляшек.
- Тромбоз ПА – перекрытие просвета сосуда образовавшимся тромбом.
- Аневризма ПА – мешковидное расширение сосуда. В месте расширения возникает завихрение крови, могут образовываться тромбы и перфузия почки снижается.
- Панартериит ПА – воспаление всех слоев артерии, ведет к сужению просвета и ухудшению кровотока в почке.
- Нефроптоз – опущение почки ведет к перегибу ПА и ухудшению перфузии.
Механизм развития. Все сосудистые патологии почечной артерии объединяет ухудшение кровотока. Для нормальной работы почек в ПА должно сохраняться давление не ниже 70 мм рт. ст. Если оно будет ниже указанного, почки перестанут фильтровать кровь, что приведет к острой почечной недостаточности. Поэтому в организме запускаются компенсаторные механизмы для улучшения перфузии почек. Самая эффективная система – это ренин-ангиотензин-альдостероновая, описанная выше.
Симптомы почечного давления
Обычно реноваскулярная гипертензия себя не проявляет: стеноз сосудов невозможно почувствовать, да и высокое давление не всегда дает симптоматику. Признаки реноваскулярной гипертензии появляются, когда цифры артериального давления становятся опасно высокими. Вот эти признаки:
- Головная боль;
- Спутанность сознания;
- Нарушение зрения (мушки, двоение, расплывчатость);
- Кровь в моче;
- Носовые кровотечения.
Подавляющее большинство людей с почечным давлением вообще не знакомы с этими симптомами. Высокое давление опасно тем, что может не давать никаких проявлений и при этом наносить непоправимый вред органам.
Почечная гипертензия может приводить к развитию хронической почечной недостаточности, которая проявляется неуклонным снижением функциональности почек. И до тех пор, пока почечная недостаточность не станет слишком серьезной, пациенты могут точно также не испытывать никаких симптомов.
Из-за того, что у таких больных нет специфических симптомов, лечащий врач может заподозрить реноваскулярную гипертензию в тех случаях, когда у человека регулярно отмечается высокое артериальное давление, несмотря на прием антигипертензивных препаратов.
4 Терапия
Поскольку основная причина нефрогенной гипертензии кроется в заболевании органа и его сосудов, то главный принцип лечения заключается в его устранении. Если это сделать вовремя, то прогноз будет благоприятный.
4.1 Медикаментозная
Доктор может назначить гипотензивные препараты, которые используются с целью снизить повышенное давление:
| Группа и препараты | Описание | Фото |
|
Ингибиторы ангиотензинпревращающего фермента (ИАПФ)
|
Преобразование ангиотензин 1 в ангиотензин 2 происходит под контролем АПФ. Вторая форма данного гормона способна оказывать сосудосуживающее действие. Вследствие этого происходит повышение давления. ИАПФ блокируют этот фермент, за счет чего достигается гипотензивный эффект препаратов. Данные средства также обладают нефропротекторным действием, что является их достоинством. Недостаток таблеток – сухой кашель, который постоянно мучает пациентов | 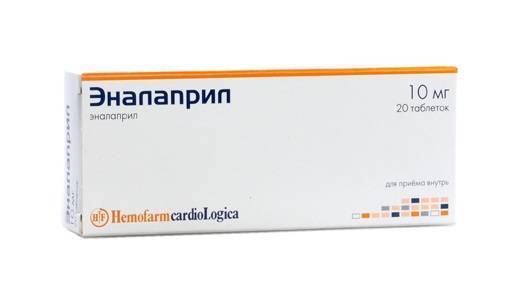 |
|
Блокаторы ангиотензиновых рецепторов (БРА):
|
Лекарства «перекрывают» рецепторы к ангиотензину 2, за счет чего он не может с ними взаимодействовать и оказать свой вазопрессорный эффект. В отличие от предыдущей группы, при использовании БРА сухой кашель не отмечается | 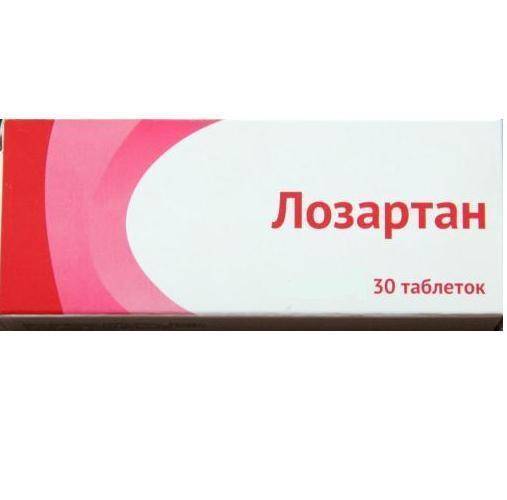 |
|
Блокаторы медленных кальциевых каналов (БМКК):
|
Ионы кальция необходимы для сокращения сосудистой стенки. Препараты инактивируют каналы, по которым данный элемент попадает в мышцы сосудов, вследствие чего происходит их расслабление, и давление падает. Применение этих лекарств сопровождается побочными действиями в виде отека лодыжек, запоров, тошноты и головокружений, рефлекторной тахикардии | 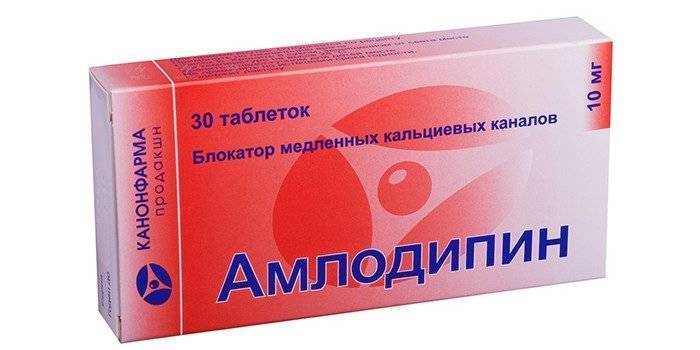 |
|
Диуретики:
|
Способствуют выведению из организма избыточного количества жидкости, тем самым обеспечивают гипотензивное действие |  |
|
Бета-адреноблокаторы:
|
При стимуляции бета-1-адренорецепторов в почках происходит выделение ренина, который опосредованно через ангиотензин 2 и альдостерон увеличивает давление. Препараты «выключают» их и тем самым снижают секрецию данных сосудосуживающих веществ. Медикаменты нельзя использовать при бронхиальной астме и атриовентрикулярной блокаде |  |
Первые 2 группы рекомендованы к применению у диабетиков и противопоказаны при двустороннем стенозе почечной артерии.
В домашних условиях больным требуется скоректировать образ жизни и придерживаться диеты. Необходимо:
- Отказаться от вредных привычек.
- Ограничить соленые продукты, поскольку они задерживают воду.
- Выполнять ежедневную зарядку с целью укрепить сосуды.
- Исключить кофе и чай.
- Чтобы не способствовать развитию атеросклероза, нужно ограничить жирные продукты.
- Добавить в рацион морскую капусту, овощи, фрукты, зелень.
- Избегать психоэмоциональных стрессов.
4.2 Народные средства
Целесообразность использования средств народной медицины обязательно должна быть обговорена с лечащим врачом. Настои и отвары приводят к дополнительному поступлению жидкости в организм, что способствует росту АД. Могут быть использованы следующие рецепты:
- 1. В стакане кипятка заваривается 3 столовых ложки брусничных листьев. Затем полученное содержимое настаивается в закрытом виде в течение 2 часов. Прием осуществляется по 100 мл перед едой.
- 2. Блендером измельчается 2 столовых ложки морковных семечек, после чего они завариваются термосе. Спустя 10 часов, следует отфильтровать полученный состав. Употребляется он по 200 мл перед едой до 5 раз в сутки.
4.3 Фонирование и операция
Пациентке может быть рекомендовано аппаратное лечение в виде фонирования. Суть метода заключается в использовании виброакустического прибора, который восполняет недостаток микровибриции в пораженной почке. В результате воздействия происходит улучшение функции органа, его микроциркуляции, уродинамики и удается понизить АД.
При реноваскулярной форме основной метод лечения – оперативный. Таким образом достигается нормальная проходимость сосудов, что является принципиальным моментом терапии. Проводят:
- Ангиопластику.
- Баллонное расширение артерии.
- Удаление почки.
- Трансаортальную эндартерэктомию (применяется при наличии атеросклеротической бляшки).
Лечение
При наличии нефрогенной гипертонии лечение включает два направления:
- Устранение заболевания, которое его провоцирует.
- Устранение самой гипертензии.
Первый пункт терапии полностью зависит от результатов диагностики. В зависимости от того, какую болезнь выявили, могут применяться разные методики. В лечении больного могут быть следующие варианты:
- При болезнях сосудистого русла могут применяться различные типы вмешательств (протезирование участков артерий, их резекция, баллонная дилатация).
- При заболеваниях паренхимы органа применима медикаментозная терапия, при необходимости – хирургические вмешательства.
Схемы лечения и необходимые препараты при различных заболеваниях почек:
- Инфекционные заражения, провоцирующие пиелонефрит, лечатся противовирусными, противогрибковыми препаратами и антибиотиками.
- При используется специальная группа противотуберкулезных препаратов.
- При гидронефрозе используются спазмолитики, мочегонные, анальгетики, противовоспалительные таблетки, антибиотики (если имеется бактериальное заражение).
- Гломерулонефрит аутоиммунного происхождения лечат с использованием гормональной терапии и одновременной поддержке жизнедеятельности фильтрующей ткани.
В тяжелых случаях, когда поражается одна почка, а проведение лечебной терапии не оказывает никакого положительного эффекта, от повышенного давления может страдать и второй парный орган. Чтобы не погибла и вторая почка, применяется нефрэктомия, полная или частичная. При одновременном тяжелом поражении обоих органов приходится пересаживать донорские трансплантаты.
Симптоматическое лечение при таком диагнозе предусматривает применение гипотензивных таблеток. Но длительное их употребление без адекватной эффективной терапии провоцирующего недуга приведет к еще более сильному поражению органов. При некоторых сосудистых заболеваниях медикаментозное симптоматическое облегчение гипертензии сильно затруднено. А применение народных методов понижения давления вообще безрезультатно при таких состояниях.
Таким образом, при появлении гипертензии, которая плохо устраняется обычными гипотензивными медикаментами, и имеет характерные показатели при измерении, следует обследовать мочевыделительную систему. Затягивать с диагностикой и поиском лечения нельзя. Промедление приводит в таком случае либо к потере функций мочевыделения, либо к более трагическим последствиям. Иногда операция становится единственным рациональным решением.
Причины и виды патологии
Этиология почечного расстройства, которая приводит к повышению АД, лежит в основе градации нефрогенной артериальной гипертензии. Различают три вида патологии:
- вазоренальная – причина состоит в спазме сосудов, изменении их эластичности из-за:
- дисплазии, тромбоза или стеноза почечной артерии;
- аневризмы;
- тотального воспаления всех слоев сосудистой стенки.
- Паренхиматозная – связана с поражением нефронов в результате:
- пиело- или гломерулонефрита;
- туберкулезного инфицирования почек;
- гидронефроза;
- гломерулосклероза разного генеза (например, диабетического).
- Смешанная – паренхима и сосуды поражаются одновременно при:
- опухолях доброкачественных или злокачественных;
- поликистозе;
- нефроптозе;
- сочетании всех почечных патологий.
Когда речь идет о сочетанных патологиях, то причинами возникновения могут быть вирусы, бактерии, дрожжи, грибы, их комбинации, которые провоцируют развитие воспаления, приводящего к хроническим болезням, почечной недостаточности.
Кроме того, причиной могут стать травмы почек, переохлаждение, нерациональное питание, врожденные патологии.
Симптомы почечной гипертензии

Возможны два варианта развития: медленный и быстрый.
| Симптомы медленно текущей почечной гипертензии | Симптоматика быстротекущего варианта |
|---|---|
| Высокие цифры обоих показателей АД (за 145/100) | Изолированное повышение нижнего показателя (более 120) |
| Мигренозная головная боль | Постоянная ноющая боль в области затылка |
| Предобморочные состояния | Головокружения |
| Мышечная слабость | Боли в области пупка или поясницы |
| Одышка | Подташнивание, рвота |
| Тахикардия | Аритмия |
| Загрудинный дискомфорт | Пониженная плотность мочи |
| Снижение работоспособности | Снижение остроты зрения |
На первом этапе развития любой почечной патологии вся симптоматика, связанная с гипертонией, может быть невыраженной, диагностируется случайно.
Признаки почечной гипотензии
Это самый непростой для диагностики вариант течения патологии. У молодых пациентов пониженный уровень почечного давления практически не заметен
Пациенты обращают внимание на следующие симптомы:

- головные боли, которые усиливаются при резком повороте головы;
- выраженная утомляемость;
- постоянное желание спать;
- безразличие ко всему происходящему вокруг;
- приступы гнева, раздражительности;
- дискомфорт за грудиной.
Симптомы неспецифичны, но раньше их не было. Растерянность заставляет пациентов терять драгоценное время. Однако при появлении такой симптоматики следует срочно обращаться за консультацией к специалисту, чтобы пройти обследование, найти первопричину беспокоящих симптомов.
Основные методы лечения
Важно: Пациентам не рекомендовано пытаться самостоятельно понижать лекарствами давление при больных почках, даже, если они знают от знакомых, как снизить почечное давление. Это очень сложно, могут возникнуть серьезные осложнения
Врач после обследования пациента назначает медикаментозное лечение. Также он может посоветовать эффективные методы народной медицины. Также используют аппаратную терапию, может даже понадобиться оперативное вмешательство.
Медикаментозная терапия патологии
Препаратов для понижения АД на прилавках аптек довольно много. Чаще всего для лечения почечного давления врачи назначают такие таблетки:
- диуретики («Гипотиазид», «Индапамид», «Фуросемид»),
- ингибиторы АПФ (из них применяют таблетки «Капотен», «Зокардис», «Эналаприл», «Каптоприл», «Лизинотон»),
- антагонисты ионов кальция («Норваск», «Амлодипин», «Нормодипин»),
- блокаторы рецепторов ангиотензина («Валз», «Лозап», «Атаканд»),
- бета-блокаторы («Коронал», «Небиволол»).
Также могут использоваться препараты, понижающие уровень холестерина:
- симвастатины,
- розувастатины,
- аторвастатины.
Аппаратная терапия
В некоторых случаях (довольно часто) лечение почечной гипертонии проводится посредством аппаратной терапии. Врачи применяют фонирование. В чем же заключается суть указанной процедуры? К телу пациента прикладывают виброфоны (специальные насадки используемого виброакустического аппарата). На организм больного оказывают воздействие звуковые микровибрации (они вполне естественны для человека). Результат после процедуры очень хороший: нормализуется АД, ускоряется выведение мочевой кислоты, стабилизируется функционирование почек.
Хирургический метод лечения
Если случай очень тяжелый (медикаментозное лечение не дало результатов), врач назначает операцию. Хирургический метод терапии показан при наличии кист, аномального строения парного органа, злокачественных новообразованиях.
Оперативное лечение проводят такими методами:
- стентирование,
Стентирование почечного сосуда
- ангиопластика,
- шунтирование.
Когда у пациента обнаружено сужение артерии надпочечника, назначают баллонную ангиопластику. Процедура заключается во введении внутрь артерии катетера с баллоном на конце. В нужном месте баллон раздувают, провоцируя таким образом расширение артерии.
Радикальным методом оперативного лечения врачи считают нефректомию. Эта операция предполагает удаление почки. В некоторых случаях этот вариант является единственно возможным в лечении почечной гипертензии.
Средства народной медицины
В домашних условиях лечить почечную гипертонию можно после консультации с врачом. Рецепты народной медицины помогают на ранних стадиях болезни.
Важно: На использование любого средства народной медицины нужно получить разрешение от врача. Целебные травы содержат биологически активные вещества, способные ухудшать состояние при определенных патологиях почек
Из народных рецептов для борьбы с почечной гипертонией можно использовать нижеуказанные:
- Отвар целебных трав. Готовят его из равных частей (по 3 ст. л.) чабреца, листьев березы, бессмертника, календулы, семян укропа, медвежьих ушек, девясила. Заливаем горячей водой (2 л.) на 5 часов. После настаивания средство следует выпить за день.
- Настой из листьев винограда. Сырье (3 ст. л.) заливаем кипятком (1 л.), несколько часов настаиваем. Пьем по полстакана весь день (лучше до еды).
- Настой тычиночного ортосифона. Берем сырье (2 ст. л.), заливаем кипятком (1 ст.), пару часов настаиваем. Пьем за пару приемов.
- Настойка листьев толокнянки. Сырье (3 ст. л.) помещаем в герметичную емкость, заливаем кипятком (500 мл), 30 мин. настаиваем. Пьем по 125 мл. четырежды за день.
- Настойка из брусничных листьев. Берем сырье (3 ст. л.), заливаем кипятком (1 ст.), 2 часа настаиваем. Пьем до еды по полстакана.
Также можно использовать настойки из таких трав:
- золотая розга + корень окопника,
- семена укропа,
- семена моркови,
- трава тысячелистника + листья крапивы + кора крушины.
Питание
Для снижения яркости симптомов, сопровождающих артериальную почечную гипертонию, специалисты советуют следить за питанием. Пациенты обязаны вести правильный образ жизни.
Больной должен:
- исключить из рациона кислое, острые блюда, жаренное,
- ограничить употребление соли.
Употребление вредных продуктов способствует ухудшению работы почек, может спровоцировать скачки АД.
Следует включить в рацион чеснок, морскую капусту, клюкву, бруснику, овощные соки.