Первая помощь при стенокардии
Содержание:
- Как проводится доврачебная помощь
- Профилактика
- Симптомы и причины
- Что такое стабильная стенокардия
- Первая помощь
- Причины возникновения стенокардии
- Образ жизни при стенокардии
- Как лечить стенокардию в домашних условиях: народные средства, особенности приема Нитроглицерина
- Лечение стенокардии
- Диагностика
- Диета и образ жизни
- Традиционное лечение
- Симптомы
- Что такое стенокардия
- Лечение стенокардии напряжения
- Диагностика
Как проводится доврачебная помощь
Иногда в некоторых ситуациях доврачебная помощь оказывается недостаточной для полноценной ликвидации симптоматики приступа. Если повторно принятая таблетка Нитроглицерина спустя четверть часа не начинает проявлять свое действие, необходимо срочно вызвать скорую медицинскую помощь.
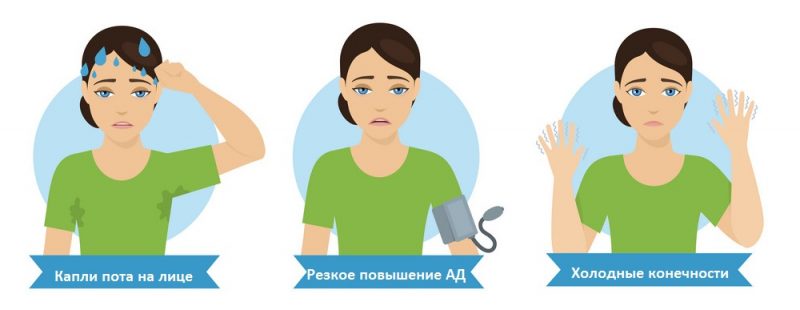
Если у пациента слишком выраженная слабость, появилось головокружение, в грудной клетке боль очень интенсивная, появляется холодный липкий пот, не разрешается употреблять сразу высокие дозировки нитроглицерина. Такая симптоматика может свидетельствовать о резком снижении артериального давления крови, в такой ситуации нельзя принимать нитропрепараты. Пациенту необходимо дать Аспирин, укутать его теплым пледом, срочно позвонить в «скорую». Человек должен находиться в состоянии покоя, в присутствии больного нельзя курить.
В качестве средства для оказания первой помощи таблетки Валидола неэффективны. После того как состояние немного облегчится, нужно еще какое-то время полежать, отдохнуть. Нельзя сразу же приступать к умственной или физической работе. Если локализация болевых ощущений в следующем приступе меняется, модифицируется характер боли, об этом необходимо сообщить лечащему врачу. Можно принять Корвалол; если боль располагается в другом месте, вызвать доктора, соблюдать обязательно постельный режим.
При соблюдении здорового образа жизни, исключении из жизни курения, жирных блюд, интенсивных нагрузок, качество жизни человека существенно улучшается, снижается вероятность слишком частых приступов.
Профилактика
Для предупреждения появления такой патологии рекомендуется придерживаться следующих правил:
- Отказаться от спиртного и не курить.
- Употреблять меньше вредной пищи.
- Есть больше фруктов и овощей.
- Постоянно двигаться, заниматься физкультурой.
- Не набирать лишний вес.
- Избегать стрессов.
- Вовремя лечить все патологии сердца.
Как видно, стенокардия – достаточно опасное заболевание, которое может привести к негативным последствиям, если его не начать вовремя лечить. Также стоит отметить, что во многом предотвратить проявление приступов может сам человек. Надо выполнять все рекомендации доктора и вести правильный образ жизни. От больного тут потребуется только его желание.
Симптомы и причины
Стенокардия, или с лат. Angina Pectoris, начинается с небольшой давящей боли, которая постепенно перерастает в ощущение, отдающее в плечо и руку. Такие симптомы возникают из-за сужения коронарных артерий, отчего нарушается кровообращение и появляются спазмы.
Вне зависимости от классификации болезни, симптомы что в стабильной, что в нестабильной стенокардии одинаковы:
- У больного цвет кожи обретает бледный оттенок, появляется отечность лица;
- Выступает холодный пот, понижается температура тела (до 34-35 градусов);
- На фоне понижения температуры немеет тело. Человек в приступе не может согреть конечности;
- Появляется одышка, дыхание затруднено. Ощущение, словно не хватает кислорода. Такой симптом часто описывают, как «удушение», когда дыхание перехватывает не только в области груди, но и горла.
Причины заболевания:
- Нервозы, расстройство центральной нервной системы, постоянные стрессы, переутомления;
- Частое переохлаждение;
- Физические нагрузки;
- Патологии и аномалии сердца (пороки, пролапс);
- Сосудистый/артериальный тромб, нехватка кислорода в крови (вегетососудистая дистония);
- Гипертония, гипотония.
Что такое стабильная стенокардия
У пациентов, склонных к стенокардии, выделяют стабильную стенокардию и нестабильную. Стабильной называют ту патологию, которая проявляет себя лишь при определенных условиях (уровень физической нагрузки, возникновение стрессовой ситуации и пр.). То есть пациент со стабильной стенокардией, к примеру, может совершенно спокойно подняться самостоятельно по лестнице на второй этаж и при этом чувствует себя прекрасно.
Если же попытаться увеличить нагрузку до уровня подъема на третий этаж, то здесь уже всегда возникает приступ. Это и есть стабильная стенокардия («грудная жаба»).Здесь же в качестве примера можно привести и ситуацию с пешей ходьбой.
Скажем, пациент, имеющий проблемы с сердцем (помпой), может проходить одно и то же расстояние в стабильном темпе и при этом чувствовать себя хорошо. Но стоит лишь немного увеличить темп для того же расстояния, и у больного сразу же проявится сердечный приступ в виде стенокардии. Это и есть стабильное состояние.
К нестабильной стенокардии относят первично возникшие приступы или приступы, сформировавшиеся при привычной нагрузке.
Первая помощь
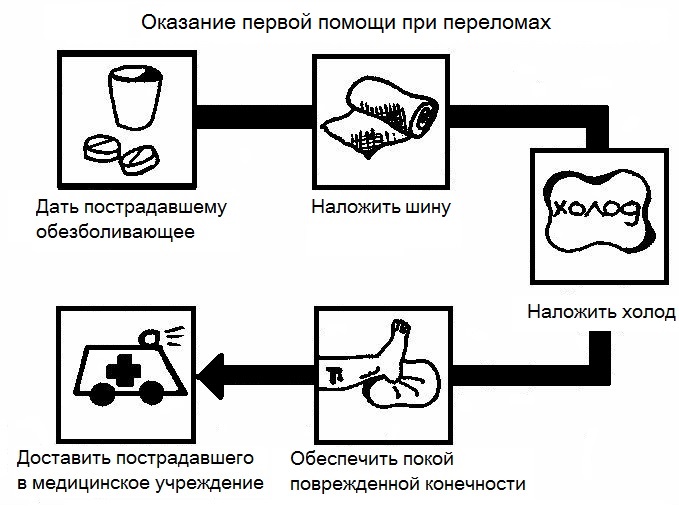
Во избежание осложнений, при внезапном приступе стенокардии больному необходимо оказать доврачебную помощь. Действия необходимо выполнять, строго соблюдая очередность.
- Вызвать скорую помощь . Диспетчеру необходимо дать максимально точное описание клинической картины и симптомов заболевания.
- Обеспечить больному спокойное и удобное местоположение. Свести к минимуму телодвижения. Самая оптимальная поза тела – полулежа. Снижение нагрузки на сердце прямо пропорциональна потребности в кислороде. Если приступ возник при движении, необходимо остановиться и присесть. В течение нескольких минут должно прийти облегчение.
- Успокоить больного. Тревога и паника способствуют прогрессированию симптомов. Побороть чувство страха поможет успокоительное средство. В большинстве случаев это позволяет устранить приступ.
- Расстегнуть одежду на груди, провентилировать помещение. Максимально обеспечить доступ свежего воздуха.
- Напомнить больному о необходимости глубокого ровного дыхания.
- Под язык потерпевшему положить одну таблетку нитроглицерина. Этот препарат эффективно расширяет сосуды, нормализует сердечный пульс, нивелирует болевой синдром.
- Альтернативой нитроглицерину может являться коринфар. Препарат начинает действовать спустя пять минут после принятия. Продолжает действовать до пяти часов.
- По мере рассасывания Нитроглицерина, положить под язык больному таблетку аспирина для разжижения крови и улучшению кровообращения.
- В том случае, если спустя десять минут после приема нитроглицерина не наступило улучшения самочувствия. Необходимо повторить прием лекарства. В сложных случаях можно принимать до пяти таблеток с десятиминутным интервалом.
- После устранения симптомов больной должен оставаться в постели. В течение последующих двух часов необходимо строго соблюдать постельный режим, обеспечить покой и отдых.
- Во избежание рецидивов последующие дни необходимо избегать физических и психоэмоциональных нагрузок.
На сегодняшний день самым действенным средством против приступа стенокардии является Нитроглицерин. Он эффективно снижает потребность сердечной мышцы в кислороде, нормализует кровообращение, обеспечивая поступление кислорода в те участки миокарда, которые были поражены ишемией. Устраняет артериальный и сосудистый спазм, повышает сократительную функцию сердца, нивелирует болевой синдром.
Нитроглицерин рекомендуют принимать в качестве профилактического средства, чтобы предупредить возможное развитие стенокардии при повышенной психоэмоциональной или физической нагрузке. Показанием к применению лекарственного средства является отдышка, чувство нехватки воздуха. В других случаях прием средства бесполезен и может нанести вред здоровью человека.
Нитроглицерин доступен в таблетках и каплях. Расширяя сосуды головного мозга, препарат может вызвать шум в ушах, мелькание мушек перед глазами, головокружение, головную боль, ощутимую пульсацию. При непереносимости препарата следует сократить дозировку и увеличивать ее постепенно по мере необходимости.
Людям, склонным к пониженному артериальному давлению, стоит с осторожностью принимать данное лекарство, так как оно способствует еще большему понижению давлению. Большая доза, принятая за один раз, может привести к обмороку, головной боли, слабости
Дополнительной осторожности требует принятие препарата лицам, перенесшим инсульт или имеющим такое заболевание, как глаукома.
Причины возникновения стенокардии
Пожалуй, основной причиной стенокардии является сужение просвета коронарных артерий (их спазм), возникающее на фоне патологических процессов в этих артериях. В результате спазма появляется несоответствие между потребностью миокарда в кислороде и его доставкой. Самым частым (92%) патологическим процессом – причиной спазма артерий – является атеросклероз, иногда он может сочетаться с тромбозом. Другой причиной стеноза может быть нарушение функции эндотелия (внутренней оболочки) сосудов.
Рис. 1. Причины сужения коронарных артерий.
В последние годы исследователи определили факторы риска, способные привести к коронарному атеросклерозу. Все они делятся на 3 основные группы.
1 группа – образ жизни.
Факторы риска этой группы являются модифицируемыми, т.е. изменяемыми:
- диета с высоким содержанием холестерина (яичные желтки, икра, сыры, маргарин, свинина и др.);
- табакокурение;
- чрезмерное употребление алкоголя;
- низкая физическая активность (гиподинамия).
2 группа – физиологические характеристики, которые тоже являются модифицируемыми признаками:
- повышенный уровень общего холестерина в плазме крови (в норме он должен быть 3,6-5,2 ммоль/л);
- повышенное артериальное давление;
- низкий уровень «полезного» холестерина (холестерина ЛПВП);
- повышенный уровень триглицеридов в плазме крови (норма – менее 1,7 ммоль/л);
- сахарный диабет;
- ожирение.
3 группа – личностные характеристики (немодифицируемые факторы):
- возраст (старше 45 лет у мужчин и 55 лет у женщин);
- мужской пол;
- отягощенный семейный анамнез в отношении атеросклероза.
Сочетание нескольких факторов риска значительно увеличивает вероятность развития атеросклероза и, как следствие, ИБС и ее формы – стенокардии. На сегодняшний день ИБС является главной причиной смертности населения. По данным ГНИЦ (Государственный научно-исследовательский центр) профилактической медицины в России около 10 млн трудоспособного населения страдают ИБС. Нужно иметь в виду, что стенокардия как начало ИБС встречается почти у 50% пациентов. При этом около 40-50% этих людей знают об имеющейся у них болезни, тогда как 50-60% случаев заболевания остается нераспознанным и нелеченным
Именно по этим причинам очень важно вовремя распознать стенокардию и обратиться за помощью к врачу
Образ жизни при стенокардии
Лечение по классификации стенокардии
ФК – 1
ФК – 2
ФК – 3
ФК — 4
Проводить ежегодную профилактику. Посещать санатории на свежем воздухе, давать сердцу и мозгу кислородное питание. Не пренебрегать правильным питанием, диетами и спортом. Наблюдаться у врача (УЗИ сердца рекомендуется проходить не реже 1 раза в год).
Избавление от вредных привычек, стрессовых носителей. Употреблять травяные отвары и продукты, богатые калием, кальцием и магнием.
Третья классификация позволяет больному перейти на первые стадии
Очень важно заниматься активным образом жизни, также перейти на правильное питание, насыщать организм овощами и фруктами.
Ограничить активные действия на время приступов. Перейти на 100% диету
Отказаться от вредных привычек. Для профилактики необходимо насыщать организм витаминами. Наблюдаться у врача. Употреблять травяные отвары и продукты, богатые калием/магнием.
Стенокардия – это не приговор
Важно понимать серьезность заболевания, но также и возможность полного исцеления. Все, что нужно – любить себя, заботиться о себе и своем здоровье
Как лечить стенокардию в домашних условиях: народные средства, особенности приема Нитроглицерина
 Нитроглицерин, основное средство, как лечить стенокардию в домашних условиях, относится к фармакологическим препаратам из группы нитратов. Механизм его воздействия заключается в высвобождении окиси азота. Она расслабляет мускулатуру сосудистой стенки, снижает нагрузку на миокард и его потребность в кислороде. Кроме того, нитраты снимают спазм коронарных артерий сердца.
Нитроглицерин, основное средство, как лечить стенокардию в домашних условиях, относится к фармакологическим препаратам из группы нитратов. Механизм его воздействия заключается в высвобождении окиси азота. Она расслабляет мускулатуру сосудистой стенки, снижает нагрузку на миокард и его потребность в кислороде. Кроме того, нитраты снимают спазм коронарных артерий сердца.
Особенностью Нитроглицерина является его быстрое всасывание со слизистых оболочек, поэтому его рекомендуют принимать в форме таблеток сублингвально (то есть под язык) или в виде аэрозоля.
В настоящее время существуют несколько типов данного препарата:
- короткодействующий (его также называют «обычным») применяют только для купирования приступов стенокардии;
- пролонгированный, используют для профилактики приступов боли за грудиной.
Нитроглицерин можно принимать несколькими способами:
- 1% спиртовой раствор. Наносят капли под язык либо на кусочек сахара, только его не глотают, а держат во рту до полного растворения. Также такой препарат применяют при легкой стенокардии в сочетании с ментолом, настойкой ландыша и красавки (капли Вотчала).
- Таблетки Помещают под язык и держат до растворения.
- Масляный 1% раствор нитроглицерина в капсулах, содержащий 0,5 или 1 мг препарата. Способ применения такой же, как и для таблеток, только капсулу можно предварительно раздавить зубами.
- Аэрозоль. Распыляют в ротовую полость, в положении сидя, по дозы (но не больше 3) в течение 15 минут. В одной дозе содержится 0,4 мг нитроглицерина.
Нитраты, в том числе и нитроглицерин, быстро вызывают привыкание. По этой причине их нельзя применять постоянно, чтобы лечить стенокардию в домашних условиях. Часто после приема лекарства появляется головная боль, которую снимают обычным обезболивающим.
Рецепты нетрадиционной медицины предлагает следующие способы борьбы с заболеванием:
- В кастрюлю с 1 литром домашнего красного сладкого вина добавить 10 мл 9% уксуса, 12 стеблей с листьями обычной огородной петрушки и варить в течение 5 минут. Убрать с огня, снять пенку и долить 250 г майского меда, затем снова греть на медленном огне 5 минут. Потом остудить, процедить, разлить по бутылкам и хранить в холодильнике. Принимать по 2 ст.л. дважды в день.
- Раздавить головку чеснока, залить стаканом нерафинированного подсолнечного масла, настоять в течение суток. Принимать по 1 ч.л., смешивая с таким же количеством лимонного сока натощак.
- Соединить в равных пропорциях траву горицвета, цветки лаванды и листья розмарина. 1 ч.л. сбора залить стаканом кипятка и оставить на полчаса. Принимать по 100 мл дважды в день. Параллельно съедать по 4 ст.л. очищенных тыквенных семечек в сутки.
- Приготовить смесь из следующих лекарственных растений: сочевичник весенний, желтушник серый, арника горная, зюзник европейский, рута пахучая. 15 г сбора залить 500 мл горячей воды и настаивать на протяжении часа. Процедить и принимать по половине стакана с добавлением 0,5 ч.л. меда трижды в день на протяжении месяца, затем сделать перерыв на 2 недели, а потом повторить прием отвара еще в течение 10 дней. Такие курсы лечения рекомендуют проводить дважды в год — осенью и весной. Параллельно советуют принимать по 0,2 г мумие утром натощак.
- Съедать по 1 ст.л. мякоти ягод фейхоа за полчаса до еды утром и вечером.
- Очистить и натереть 1 кг корней сельдерея, добавить по 100 г измельченного корневища хрена и зубчиков чеснока и перемолотые на мясорубке 2 лимона. Смесь выдержать ровно сутки, потом принимать по 1 ст.л. трижды в день. При повышенной кислотности желудка это количество сокращают вдвое.
Способов, как лечить стенокардию в домашних условиях, довольно много. Однако наилучшего результата можно достичь их сочетанием с классическими способами медикаментозной терапии. Кроме того, не следует забывать, что пациент с заболеваниями сердечно — сосудистой системы должен регулярно проходить осмотр у кардиолога.
Лечение стенокардии
Терапия призвана предотвратить инфаркт и смерть пациента, уменьшить частоту и силу приступов, не дать болезни развиваться. Лечение комплексное: пациент постоянно принимает препараты, соблюдает диету, ограничивает нагрузки, но ведет активный образ жизни. Разрешены народные методы:
- массаж мизинца левой руки для ослабления симптомов стенокардитического синдрома;
- рассасывание ментоловых леденцов для снижения выраженности болей в сердце.
Первая помощь при приступе стенокардии
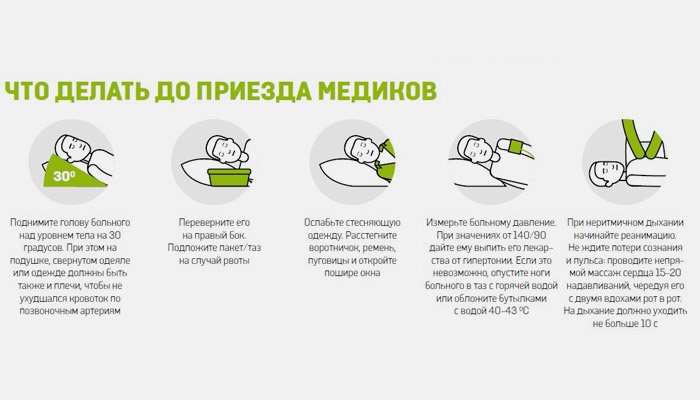
Прекратите активность, сядьте или примите горизонтальное положение. Расстегните воротник, развяжите галстук, освободите грудь. Попросите близких открыть окно, принести воды. Часто приступ проходит, когда человек успокаивается. Если легче не стало, требуется неотложная помощь при стенокардии:
- Разжевать 1/2-1 таблетку Аспирина. При плохой свертываемости крови препарат запрещен.
- Положить под язык таблетку Нитроглицерина. Повторить через 3-5 минут, если нет эффекта.
- Вызвать «скорую», если препараты не дали результата через 15 минут, приступ случился впервые, сердечная боль усиливается, сочетается с удушьем, головокружением, тошнотой. Доврачебная помощь в этой ситуации исключает новый прием Нитроглицерина и основана на обеспечении полного покоя.
Медикаментозная терапия
Пациент постоянно принимает 1-2 лекарства, которые улучшают качество крови и уменьшают ишемию. Препараты ацетилсалициловой кислоты (Тромбо АСС) пьют в низких дозах, если нет патологий ЖКТ. Другие средства:
- Статины (Аторвастатин) – контролируют уровень холестерина.
- Ингибиторы АПФ (Эналаприл, Лизиноприл) – расширяют сосуды, контролируют артериальное давление, уменьшают частоту сердечных сокращений.
- Антагонисты кальциевых каналов (Верапамил) – снижают потребность миокарда в кислороде, оказывают антисклеротический эффект.
- Бета-адреноблокаторы (Метопролол, Анаприлин) – уменьшают частоту сердечных сокращений, контролируют давление, снимают боль. Регулярный прием снижает риск инфаркта миокарда, фибрилляции желудочков.
- Нитраты (Нитроглицерин) – расширяют сосуды, применяются для быстрого купирования приступа.

Хирургические методы лечения
В 20-35% случаев после операции возникают рецидивы болезни. По этой причине ее проводят, когда у пациента стенокардия III-IV класса, артерия сужена на 70% или затронуто несколько сосудов. Сегодня используют такие методы:
- Аортокоронарное шунтирование – под точкой сужения сосуда ставят шунт (протез), чтобы создать обходной кровоток к артерии, которая питает миокард. Операция длится 3-4 часа.
- Баллонная ангиопластика со стентированием – менее травматичный метод расширения коронарной артерии через пункционный прокол под местной анестезией. В сосуд вводят катетер, раздувают его и ставят металлическую ячеистую трубочку – стент. Баллон в конце операции выводят, а каркас остается. Изредко ангиопластику выполняют без стентирования.
Диагностика
Врачи обычно могут узнать, есть ли приступ стенокардии, во время прослушивания (аускультации) работы сердца
Также важное значение имеют предъявляемые больным жалобы. Чаще всего используются следующие диагностические исследования:
- Анализы крови.
- Липопротеиновый профиль натощак, который позволяет проверить уровень холестерина.
- Тест глюкозы натощак, необходимый для определения уровня глюкозы в крови.
- Тест на С-реактивный белок (СРБ) может указывать на воспаление (фактор риска ишемической болезни сердца).
- Тесты на сердечные маркеры, такие как тропонин, который выделяется при тяжелой ишемии или травме.
- Регулярная проверка на низкий гемоглобин (часть эритроцита, который переносит кислород по всему телу), помогающий исключить другие возможные причины боли в груди.
- Электрокардиография (ЭКГ) – это исследование основано на прикреплении (с помощью адгезивного материала) маленьких электродов к рукам, ногам и груди, что позволяет измерить частоту и регулярность сердцебиения и проверить работоспособность сердечной мышцы.
- Стресс-тест с физической нагрузкой. Испытуемого просят выполнить упражнение, такое как ходьба по беговой дорожке, а показатели ЭКГ и артериального давления берутся до, во время и после тренировки. В результате определяется величина изменений сердцебиения и артериального давления.
- Катетеризация сердца — тонкая гибкая трубка (катетер) проходит через артерию в паху или руке в коронарные артерии, благодаря чему исследуются изнутри сосуды и контролируется качество кровотока.
Вариантная стенокардия чаще всего диагностируется с помощью холтеровского монитора. Этот метод исследования позволяет в течение 24 часов (или дольше) непрерывно измерять частоту и ритм сердечной деятельности и записывать данные, которые затем проверяет и анализирует врач.
Диета и образ жизни
Основа стенокардии – атеросклероз. Развитие атеросклеротических бляшек в сосудах происходит из-за высокого уровня холестерина в крови. Имеет значение именно холестерин «низкой плотности», который в анализах крови обозначается как липопротеины низкой плотности (ЛПНП).
Для контроля липидов в крови рекомендуется соответствующая диета:
- Исключить употребление жирных сортов мяса – баранины, свинины;
- Употреблять не менее 300-400 граммов свежих овощей и фруктов каждый день;
- Минимум дважды в неделю употреблять блюда из белой рыбы – треска, хек;
- Использовать в пищу жиры преимущественно растительные – подсолнечное, оливковое масла.
Курение и регулярное употребление алкоголя человеку со стенокардией следует исключить. Никотин сужает сосуды сердца, которые и без того узкие из-за бляшек. Стенка сосудов становится очень тонкой и ломкой. Это ухудшает прогноз. Учеными доказано, что курение делает приступы стенокардии более тяжелыми и частыми.
Традиционное лечение
Важно отметить, что стенокардия, хотя и не является приговором, но требует серьезного отношения, так как она может стать причиной развития инфаркта миокарда. При данном недуге нельзя начинать бессистемное лечение препаратами – все лекарства должны быть назначены доктором после проведения полного обследования организма (коронарографии, сцинтиграфии, ЭКГ, велоэргометрии и пр.)
После проведения исследований и подтверждения диагноза врач в зависимости от вида и тяжести заболевания назначает лечение. В большинстве случаев стенокардия успешно поддается лечению при регулярном приеме медикаментов.
В медицинской практике существует несколько основных направлений в лечении стенокардии при помощи лекарств. Одним из них является антитромбоцитарная терапия. Данный метод лечения предполагает профилактику возникновения тромбозов, которые могут стать одной из главных причин инфаркта. В терапии применяются два вида лекарственных средств:
- Нестероидные противовоспалительные средства (например, «Аспирин»). Фармакологическое действие этих лекарств таково, что они способствуют разжижению крови, препятствуя тем самым образованию тромбов.
- Антиагреганты («Плавикс», «Тиклопидин»). Данные медикаменты блокируют рецепторы тромбоцитов.
Другим направлением в лечении стенокардии является антиишемическая терапия, которая предполагает обеспечение снижения сердечных нагрузок. Данная терапия проводится при помощи четырех групп медикаментов:
- Бета-адреноблокаторы («Атенолол», «Пропранолол»). Данная группа лекарств уменьшает потребность сердца в кислороде и активность миокарда.
- Нитраты («Нитроглицерин», «Изокет»). Лекарственные средства этого типа расширяют вены, тем самым снижая нагрузку на сердце.
- Блокаторы медленных кальциевых каналов («Нифедипин» и «Дилтиазем»). Препараты этой разновидности способствуют снижению артериального давления.
- Сосудорасширяющие медсредства («Молсидомин»). Лекарства данного типа способствуют расширению сосудов и оказывают противотромбозное действие.

Также медикаментозная терапия против стенокардии включает в себя улучшение обмена веществ в области ишемии. В данном направлении действует группа таких лекарств, как цитопротекторы (например, «Рибоксин»).
Еще одним направлением в борьбе со стенокардией является коррекция жирового обмена с целью предупредить развитие атеросклероза. Это направление подразумевает лечение лекарствами следующих групп:
- Статины («Зокор», «Мевакор») предотвращают образование холестерина в печени.
- Секвестранты («Холестид», «Холестирамин») снижают холестерин, связывая желчную кислоту в кишечнике.
- Медикаменты с содержанием никотиновой кислоты («Эндурацин») снижают уровень холестерина в крови.
При начальной стадии недуга доктор назначает только медикаменты, которые применяются во время приступа стенокардии, и те, которые направлены на улучшение обменных процессов.
В тех случаях, когда медикаментозная терапия оказывается бессильной, врач принимает решение о проведении хирургического вмешательства, которое направлено на восстановление проходимости коронарных артерий. Наиболее часто хирургическое вмешательство считается необходимым при поражении левой коронарной артерии, если поражены две и более артерии. В этом случае функция насоса у сердца значительно снижена.
Оперативное лечение при стенокардии бывает двух разновидностей:
- Чрескожная коронарная транслюминальная ангиопластика.
- Аортокоронарное шунтирование.
Как уже было сказано выше, решение о проведении операции принимает лечащий доктор на основании результатов обследований пациента. Также стоит учитывать, что проведение хирургического вмешательства возможно не во всех случаях.
Симптомы
Клиническая картина заболевания отличается от сердечного приступа и имеет следующие симптомы:
- длительные болевые ощущения в области сердца, жгучего, сжимающего, давящего характера, может иррадиировать в левую половину тела, включая конечности, шею, челюсть, подложечную область;
- боль возникает, когда человек находится в состоянии покоя, часто проявляется во время ночного отдыха;
- приступ возникает внезапно при активной физической нагрузке;
- симптомы нивелируются после приема нитроглицерина;
- боль сопровождается отдышкой, чувством неполноценного вздоха, онемением конечностей;
- возможны панические атаки;
- быстрая утомляемость может быть в числе симптомов.
Что такое стенокардия
Патология является формой ишемической болезни сердца (ИБС), при которой наблюдается острая недостаточность кровоснабжения миокарда и нехватка кислорода, возникают давящие боли за грудиной. Вне приступов стенокардия никак себя не проявляет.
Патофизиология болезни
Когда просвет артерий сужается на 50% и больше, к сердцу плохо поступает кровь, развивается острая коронарная недостаточность. Возникает ишемия, миокард испытывает дефицит питательных веществ и кислорода. Это остро ощущается при нагрузках: тяжелая работа, стресс. В миокарде копятся продукты обмена, нарушаются процессы окисления. Изменения протекают по такой схеме:
- Происходит сбой систолической и диастолической функции миокарда.
- Возникают электрофизиологические нарушения.
- Появляются приступообразные боли за грудиной.
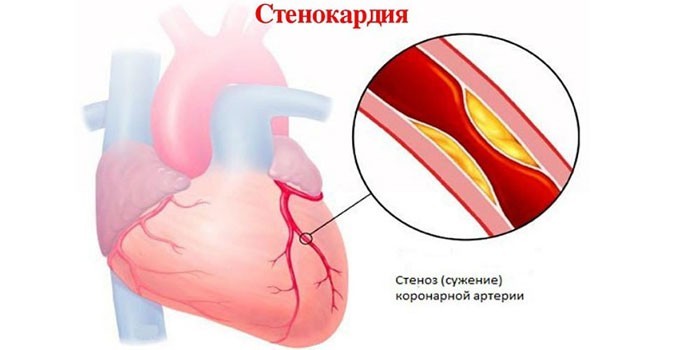
Чем опасна стенокардия
Нарушение кровоснабжения сердца не постоянное, последствия зависят от степени нехватки кислорода. При тяжелом дефиците участок миокарда погибает, возникает инфаркт, который при обширном поражении может привести к смерти пациента. Другие последствия болезни:
- хроническая сердечная недостаточность;
- кардиосклероз.
Лечение стенокардии напряжения
Цель лечения стабильной стенокардии состоит из трех частей: облегчить или уменьшить симптомы стенокардии, попытаться предотвратить дальнейшее прогрессирование атеросклеротических бляшек и попытаться предотвратить более тяжелые последствия ишемической болезни сердца (ИБС), а именно: инфаркт миокарда, сердечную недостаточность и внезапную сердечную смерть.
Таким образом, лечение состоит из медикаментозного лечения, рассмотрения необходимости инвазивного лечения и модификации образа жизни для предотвращения дальнейшего развития ИБС.
Медикаментозное лечение может состоять из одного или нескольких препаратов, которые могут уменьшить приступы стенокардии. Эти препараты включают:
- Бета-блокаторы. Бета-блокаторы снижают влияние адреналина на сердечную мышцу, что снижает и силу сокращения сердечной мышцы, тем самым снижая потребность сердца в кислороде. Эти препараты также улучшают выживаемость у некоторых пациентов с ИБС. Их следует использовать всем, у кого стенокардия напряжения.
- Нитраты. Нитраты вызывают расширение кровеносных сосудов, что снижает нагрузку на сердечную мышцу, тем самым снижая потребность сердца в кислороде.
- Блокаторы кальциевых каналов. Блокаторы кальция уменьшают приток кальция в сердечную мышцу, а также в гладкую мышцу кровеносных сосудов. Это приводит к расширению кровеносных сосудов, снижению частоты сердечных сокращений и сокращению сердечного ритма — все это снижает потребность сердца в кислороде.
- Ранолазин (Ранекс). Ранекс — это новый тип лекарства от стенокардии, который, по-видимому, работает, блокируя так называемый «поздний натриевый канал» в клетках сердца, страдающих ишемией. Блокирование этого натриевого канала улучшает обмен веществ в ишемических клетках сердца, уменьшает повреждение сердечной мышцы, а также уменьшает симптомы болезни.
У человека со стенокардией напряжения инвазивное лечение (с помощью стента или шунтирования), как правило, следует рассматривать только тогда, когда медикаментозная терапия не позволяет адекватно контролировать симптомы, не вызывая невыносимых побочных эффектов.
Любой, кто уже страдает от ИБС, должен начать агрессивную программу изменения образа жизни и начать прием лекарств, которые могут замедлить прогрессирование этого заболевания. Факторы риска, которые ускоряют ишемическую болезнь сердца и которые можно лечить или контролировать, включают артериальную гипертензию (гипертонию), сахарный диабет или метаболический синдром, аномальные липиды крови, избыточный вес (или ожирение), малоподвижный образ жизни и курение.
Основная цель кардиолога (врача, который занимается лечением болезней сердца и сосудов) в терапии стенокардии — избавиться от нее человека — дать правильные лекарства и рекомендовать правила изменения образа жизни, чтобы полностью исключить негативное из жизни. На самом деле, если стенокардия сохраняется, несмотря на такие меры, врач, скорее всего, обсудит возможность установки стента, что полностью устранит болезнь.
Причина, по которой это является приоритетной целью, заключается не только в том, что первичные симптомы неприятны. Это и из-за того, что может повлечь за собой стенокардия. Наличие стенокардии означает, что в этот конкретный момент сердечная мышца страдает ишемией и поэтому находится в серьезной опасности.
Достижение этой цели потребует определенных усилий со стороны больного
Вам нужно будет соблюдать осторожность при приеме всех лекарств в соответствии с назначением и при необходимости немедленно обратиться к врачу
Вам нужно будет обратить внимание на симптомы стенокардии и вести тщательный учет того, когда и как возникла стенокардия, что вы делали, когда она началась, и как долго она длилась. Вам нужно будет узнать, какие физические нагрузки вызывают стенокардию в вашем случае, а затем избегать их. Хотя никто не может устранить все эмоциональные стрессы, следует избегать ситуаций, которые, как вы знаете, могут вызвать его раньше времени
Если употребление большого количества пищи приводит к возникновению стенокардии, то следует употреблять пищу чаще, однако в меньших количествах.
У большинства людей цель избавления от стенокардии достижима, но она требует командной работы между ним и врачом.
Диагностика
Во время диагностики нестабильной стенокардии первым делом проводится опрос больного, выясняются присутствующие симптомы. После этого пациент подвергается общему осмотру с прослушиванием тонов сокращения сердечной мышцы. На точное диагностирование влияет ряд инструментальных исследований, главным из которых является электрокардиограмма или ЭКГ. Эта процедура очень хорошо подходит для выявления недуга при первых симптомах, так как на ней видны признаки, которым соответствует нестабильная форма патологии.
Дополнительно проводится общий анализ крови и дополнительные исследования, например, на глюкозу, холестерин и другие. Особое место в диагностике занимает проверка кардиальных маркеров, называемых тропонинами, показывающих существование клеток миокарда, подвергшихся повреждению.
Лечение нестабильной стенографии сопровождается обследованиями:
- УЗИ сердца
- Велоэргометрия
- Коронарография
- Холтеровским мониторированием
Велгоэргометрией называется процедура непрерывного отслеживания параметров электрокардиограммы, при получении пациентом максимальной нагрузки. Тестирование проводится при помощи велотренажера.
Наиболее информативным методом тестирования служит процедура коронарографии, заключающейся в обследовании при помощи рентгена ишемизированного участка. Для этого в сердечно-сосудистую систему вводит специальное контрастное вещество, хорошо видимое на рентгенограмме.
Хотлеровским мониторированием называют непрерывное снятие показаний ЭКГ в течение суток, с помощью портативного прибора, закрепленного на теле больного.