Мышцы предплечья: анатомия, как накачать в домашних условиях и зале
Содержание:
- Передняя группа
- Что делать при разрыве связок и сухожилий?
- Кости кисти
- Этиология, причины болей в плечах и предплечьях
- Ручные и физиотерапевтические методы лечения ПЛП
- Диагностические тесты на мышцы ротаторной манжеты
- Точки на пальцах рук
- Характер болевого синдрома и другие симптомы
- Секреты физиотерапевтов
- Виды переломов предплечья
- Доврачебная помощь
Передняя группа
Поверхностный слой
Круглый пронатор (m. pronator teres) (рис. 111, 115, 116, 117, 125) пронирует предплечье (вращает его вперед и внутрь таким образом, что ладонь поворачивается кзади (вниз), а большой палец — внутрь к срединной плоскости тела) и участвует в его сгибании. Толстая и короткая мышца, состоящая из двух головок. Большая, плечевая, головка (caput humerale) начинается от медиального надмыщелка плечевой кости и медиальной межмышечной перегородки плечевой фасции, а маленькая, локтевая, головка (caput ulnare) начинается от венечного отростка бугристости локтевой кости. Обе головки, соединяясь, образуют сплющенное брюшко. Местом крепления выступает средняя треть лучевой кости.
Плечелучевая мышца (m. brachioradialis) (рис. 90, 111, 113, 114, 115, 116, 118, 121, 125) сгибает предплечье и принимает участие как в пронации, так и в супинации предплечья (вращает его таким образом, что ладонь поворачивается кпереди (вверх), а большой палец — кнаружи от срединной плоскости тела) лучевой кости. Мышца имеет веретенообразную форму, начинается от плечевой кости над латеральным надмыщелком и от латеральной межмышечной перегородки плечевой фасции, а прикрепляется на нижнем конце тела лучевой кости.
Лучевой сгибатель кисти (m. flexor carpi radialis) (рис. 90, 115, 121, 125) сгибает и частично пронирует кисть. Длинная, плоская, двуперистая мышца, проксимальный отдел которой прикрывается апоневрозом двуглавой мышцы плеча. Точка ее начала располагается на медиальном надмыщелке плечевой кости и фасции предплечья, а место крепления — на основании ладонной поверхности II пястной кости.
Длинная ладонная мышца (m. palmaris longus) (рис. 115, 125) натягивает ладонный апоневроз и принимает участие в сгибании кисти.
Характерной чертой строения мышцы являются короткое веретенообразное брюшко и длинное сухожилие. Она начинается на медиальном надмыщелке плечевой кости и фасции предплечья, кнутри от лучевого сгибателя запястья, а прикрепляется к ладонному апоневрозу (aponeurosis palmaris).
Локтевой сгибатель кисти (m. flexor capiti ulnaris) (рис. 90, 115, 116, 118, 121, 125) сгибает кисть и принимает участие в ее приведении. Характеризуется длинным брюшком, толстым сухожилием и двумя головками. Плечевая головка точкой начала имеет медиальный надмыщелок плечевой кости и фасцию предплечья, а локтевая головка — локтевой отросток и верхние две трети локтевой кости. Обе головки прикрепляются к гороховидной кости, часть пучков крепится к крючковидной и V пястной костям.
Поверхностный сгибатель пальцев (m. flexor digitorum superficialis) (рис. 115, 116, 120, 125) сгибает средние фаланги II—V пальцев. Эта широкая мышца прикрывается лучевым сгибателем запястья и длинной ладонной мышцей и состоит из двух головок. Плечелоктевая головка (caput humeroulnare) начинается от медиального надмыщелка плечевой кости и локтевой кости, лучевая головка (caput radiale) — от проксимального отдела лучевой кости. Головки образуют единое брюшко с четырьмя сухожилиями, которые переходят на кисть и прикрепляются каждое двумя ножками к основанию средних фаланг II—V пальцев кисти.
Глубокий слой
Длинный сгибатель большого пальца кисти (m. flexor pollicis longus) (рис. 115, 116, 120) сгибает дистальную фалангу I (большого) пальца. Длинная, плоская, одноперистая мышца, точкой начала имеет верхние две трети передней поверхности лучевой кости, межкостную мембрану (membrana interossea) (рис. 117, 125) между лучевой и локтевой костью и частично медиальный надмыщелок плечевой кости. Прикрепляется у основания дистальной фаланги большого пальца.
Глубокий сгибатель пальцев (m. flexor digitorum profundus) (рис. 116, 119, 120, 125) сгибает всю кисть и дистальные фаланги II—V пальцев. Характеризуется сильно развитым плоским и широким брюшком, точка начала которого находится на верхних двух третях передней поверхности локтевой кости и межкостной мембране. Место крепления располагается на основании дистальных фаланг II—V пальцев.
Квадратный пронатор (m. pronator quadratus) (рис. 116, 117, 120, 121) вращает предплечье внутрь (пронирует). Мышца представляет собой тонкую четырехугольную пластинку, располагающуюся в области дистальных концов костей предплечья. Она начинается на медиальном крае тела локтевой кисти и прикрепляется к латеральному краю и передней поверхности лучевой кости.
Что делать при разрыве связок и сухожилий?
Первая помощь
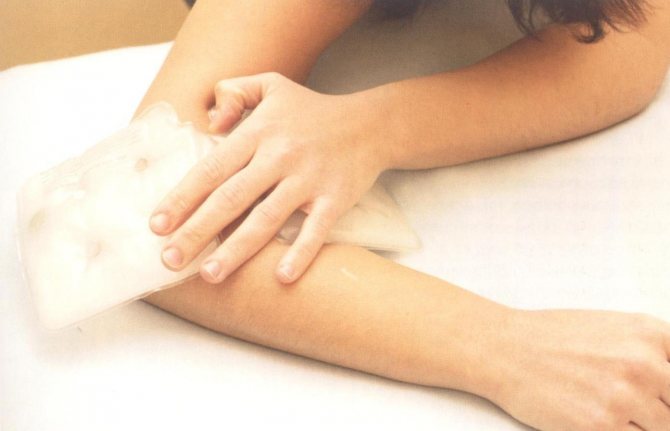
Для устранения отека и снятия боли на область повреждения накладывается холодный компресс. Когда повреждены связки и сухожилия, в первую очередь пациенту потребуется оставить в покое травмированную область. Если растяжение слабое, то достаточно будет принять горизонтальное или сидячее положение, приподняв поврежденную конечность. Если же наблюдается сильный болевой синдром и нарушение деятельности сустава, потребуется наложить шину или перебинтовать пораженную область тела. Затем на зону растяжения связок накладывают холод, к примеру, бутылку с водой, пакет. При помощи таких мероприятий удастся остановить внутреннее кровотечение, сузить сосуды, снизить риск появление отечности и унять болевые ощущения. Если же боль мощная, то рекомендуют прибегнуть к помощи обезболивающих лекарств.
Если у пациента наблюдается растяжение предплечья в легкой форме, и связки практически не болят, то лечить их специальным образом не потребуется. В такой ситуации достаточно оставить в покое травмированную область, оградить себя от физических нагрузок и поднятия тяжелых предметов. Если разрыв суставов произошел на нижних конечностях, то медики рекомендуют прибегнуть к помощи костылей или трости во время движений, пока болевой синдром не покинет пациента. Кроме этого, допустимо бинтовать поврежденный участок эластичным бинтом
Однако когда наблюдается разрыв сустава сухожилия в тяжелой стадии, и больной отмечает сильные боли, то важно как можно скорее посетить медицинское учреждение, где после проведенных диагностических мероприятий будет назначен правильный курс терапии
Что нельзя делать?
Важно запомнить, что при разрыве связок и сухожилий на руках, ногах или других областях тела, запрещено проводить следующие мероприятия:

При получении травм нельзя употреблять алкоголь.
Нагревать и растирать область поражения. Обусловлено это тем, что к таким манипуляциям допустимо прибегать только спустя несколько дней после разрыва мышц. При помощи таких процедур удается снять отечность, ускорить заживление и нормализовать кровообращение. Однако сразу после повреждения нагревание и растирание действуют противоположным образом.
Употреблять спиртосодержащие напитки. Алкоголь провоцирует увеличение кровотечения и отечности, снижает регенерацию тканей. К его помощи допустимо прибегнуть только в тех ситуациях, когда нет возможности обратиться за медицинской помощью и принять обезболивающее лекарство для снижения болевого синдрома.
Продолжать физические нагрузки
Поврежденным сухожилиям важно оказаться в покое, чтобы они скорее восстановились. Только спустя 3—4 дня допустимо начинать делать специальную лечебную физкультуру, которая позволит сократить восстановительный период после разрыва связок.
Консервативное лечение разрывов
Медицинское учреждение важно посетить как можно быстрее после травмирования предплечья. Обусловлено это тем, что позднее обращение к доктору может сказаться на невозможности проведения консервативной терапии, из-за чего потребуется использовать оперативное вмешательство
Помимо этого, на фоне разрыва сухожилий и суставов может наблюдаться и перелом. Усиление же отечности помешает медику правильно восстановить положение костей и верно зафиксировать поврежденную область.

При умеренной боли можно принять Парацетамол.
Лечение связок и сухожилий предполагает употребление пациентом обезболивающих лекарств. Эффективное средство из этой группы — «Парацетамол». Если болевой синдром мощный и этот медикамент не может с ним справиться, назначают другой медпрепарат, который отпускается по рецепту. Чаще для этих целей используются нестероидные противовоспалительные средства, которые произведены в виде гелей и кремов для местного использования. Часто прибегают к помощи лекарства под названием «Кетопрофен». Этот медпрепарат наносят на пораженный участок тонким слоем и аккуратно втирают
Важно после нанесения сразу же вымыть руки мылом
Начиная с 5-го дня после травмирования пациенту понадобится ходить на физиопроцедуры, с помощью которых удается ускорить реабилитационный период. Если же методы консервативного лечения оказываются неэффективными, то прибегают к помощи хирургических вмешательств. В процессе операции хирург сшивает травмированные ткани, после чего накладывает гипс.
Кости кисти
Кисть состоит из костей запястья, также костей пальцев(фаланги) и пясти(трубчатые кости идущие от запястья к пальцам). Само запястье насчитывает восемь губчатых костей. Они короткого размера и располагаются в 2 ряда:
- Верхний. В него входят такие кости как: ладьевидная, трехгранная, гороховидная и полулунная.
- Нижний. Состоит из: трапециевидной, головчатой, кости-трапеции и крючковидной кости.
Нижний ряд соединяется с верхним, и костями запястья. А также между собой. И образуют малоподвижный сустав.
После запястья идут пястные кости. Их всего пять по одной к каждому пальцу. Далее они соединяются с фалангами пальцев. Они имеют короткую трубчатую форму. Каждый палец насчитывает по три фаланги: основная(проксимальная или нижняя), средняя и верхняя(дистальная или концевая). Исключение является большой палец, он состоит всего из двух фаланг-нижней и верхней.
Этиология, причины болей в плечах и предплечьях
Причин болей в плече и предплечье – масса, тем не менее, предлагаем остановиться на наиболее распространенных.
Артрит относится к воспалительным заболеваниям суставов. Человек ощущает острую боль, которая становится сильнее в вечернее и ночное время суток. Если своевременно не заняться лечением, запущенная проблема приведет к разрушению сустава и, как следствие, инвалидности.
Артроз плеча
Артроз считается дегенеративно-дистрофическим заболеванием, которое постепенно разрушает суставной хрящ, в результате чего человек испытывает не только болезненные ощущения, но и становится ограниченным в своих движениях. В наиболее запущенных ситуациях сустав может стать абсолютно неподвижным.
Бурсит
Бурсит представляет собой заболевание, которое сопровождается воспалительным процессом в сумках, окружающих сустав и состоящих из соединительной ткани. При этом отмечается значительный отек. Для бурсита характерна стреляющая, пульсирующая или ноющая боль в плече и предплечье, усиливающаяся в ночное время суток.
Неврит
Неврит связан с воспалительным процессом, происходящим в периферических нервах. Заболевание характеризуется не только болевыми ощущениями, но и потерей чувствительности, параличом и парезом в более запущенных ситуациях.
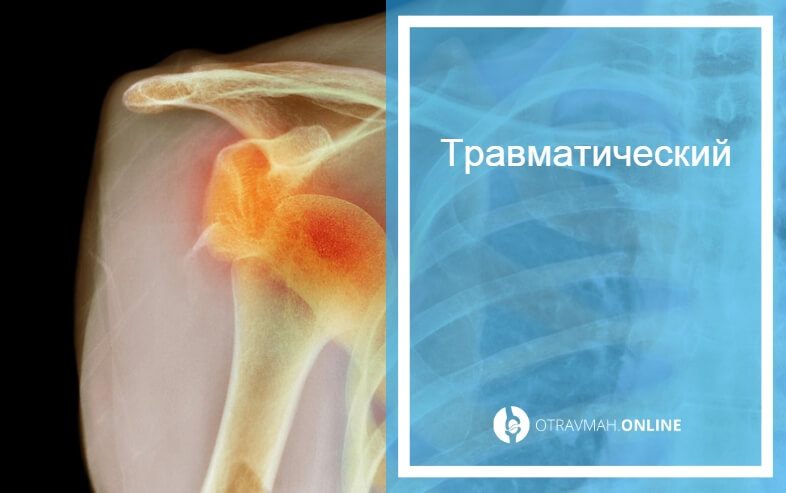
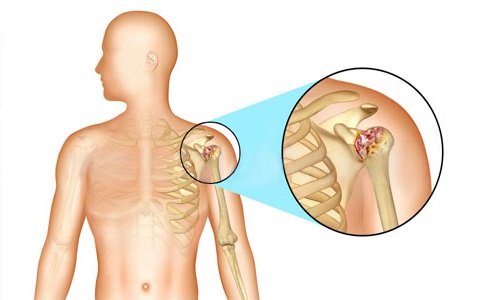
Поражение вращающейся манжетки плеча
Как правило, к подобному заболеванию приводят нестандартные манипуляции рукой, которые имели место продолжительное время. Поражение характеризуется резкой болью в плече.
Синдром столкновения плеча
Заболевание связывают с процессом отложения солей кальция. Синдром отличается спонтанной сильной болью, которая имеет постоянный характер, в тот момент, когда человек отводит плечо от тела.
Тендобурсит, тендинит
Тендобурситом называют воспалительный процесс, который происходит в сумке плечевого сустава, вызванный отложениями солей кальция. Как правило, заболевание отличается острыми болевыми ощущениями в плече. Также человек испытывает ограничения в движениях.
Тендинит – это воспаление сухожилий, которые расположены вокруг плечевого сустава. Заболевание происходит по причине больших нагрузок и характеризуется болью ноющего характера.
Растяжение связок плеча
Растяжение связок обычно происходит по причине избыточных физических нагрузок, вследствие чего возникает нестабильность плечевого сустава. Подобная ситуация зачастую приводит к более серьезным травмам при несвоевременном принятии соответствующих лечебных мероприятий. Болевые ощущения в данном случае возникают в момент движения плечевого сустава.
Плечелопаточный периартроз
Это заболевание выражается в скованности мышц, которые находятся вокруг плечевого сустава, вследствие чего человек испытывает жгучую, простреливающую или ноющую боль. Ночью при данном заболевании практически невозможно уснуть. Кроме того, не исключено нарушение функции кисти.
Шейный остеохондроз
Шейный остеохондроз затрагивает межпозвоночные диски, а также хрящи. При заболевании возникает ноющая боль в плече, отдающая в предплечье.
Мы рассмотрели наиболее распространенные причины возникновения болезненных ощущений в плече и предплечье. Тем не менее, иногда боль не связана с проблемами плечевого сустава. Это происходит в тех случаях, когда источник расположен в ином месте. Так, речь идет об отраженной боли, возникающей по причине сердечнососудистых заболеваний, опухолей и разнообразных патологий.
Определить причину самостоятельно невозможно, поэтому оптимальным вариантом станет обращение к специалисту.
Ручные и физиотерапевтические методы лечения ПЛП
К ручным методам лечения относятся лечебный массаж и методы мобилизации мануальной терапии.
Лечебный массаж воротниковой зоны и области плечевого сустава проводится по стандартным схемам. Акцент при выполнении массажа необходимо делать на ткани плечевого сустава. Основное время должно быть отведено на растирание и разминание.
Приемы мобилизации мануальной терапии. Эффективность мобилизаций связана с тем, что данные приемы направлены на прямое устранение функционального ограничения движений в плечевом суставе путем повторных, пассивных движений в нем.
Все виды мобилизаций могут быть использованы для лечения ПЛП. Наиболее часто используемые мобилизационные приемы представлены ниже:
- 1. Вращательные пассивные движения в плечевом суставе. Исходное положение больного: сидя на стуле или на столе. Врач находится сбоку от больной стороны. Обхватив и сжав своими ладонями переднюю и заднюю поверхности плечевого сустава, врач приподнимает сустав с надплечьем вверх, после чего с силой вращает его назад с разворотом. Возвратившись в исходное положение, врач повторяет движение не менее 10 раз. При выполнении необходимо достичь максимальной ротации сустава на данный момент. Во время проведения приема пациент должен испытывать умеренную боль.
- 2. Пассивное отведение плеча с пружинированием сустава. Исходное положение больного: сидя на стуле. Врач стоит сзади больной стороны. Кисть врача с разведенными первым и вторым пальцами (вилка) сверху плотно фиксирует область акромиально-ключичного сочленения. Другой рукой врач берет плечо больного и начинает его отводить до момента ограничения движения. Достигнув преднапряжения, врач совершает плечом больного небольшие колебательные движения вверх-вниз, пытаясь увеличить угол отведения руки. Действия врача должны быть осторожными, т. к. интенсивность боли здесь выше.
- 3. Разминание подлопаточной мышцы. Выполнение приема зависит от возможности больного завести руку за спину. Исходное положение: лежа на животе. Кисть и предплечье больного укладываются на его ягодичную область или чуть выше. Врач подкладывает свое предплечье с кистью под плечо больного и слегка ротирует его плечевой сустав наружу. В таком положении внутренний край лопатки и нижний угол отходят от задней поверхности туловища, давая возможность другой кисти врача проникнуть под лопатку и осуществить массирующие круговые движения. Во время приема больной испытывает боль, которая не должна быть чрезмерной, чтобы дать возможность повторить мобилизацию лопатки и разминание подлопаточной мышцы не менее 10 раз.
-
4. Приемы постизометрической релаксации (ПИР) на подостную и частично малую грудную мышцу. Пациент сидит на стуле или на кушетке. Врач садится позади него. На больной стороне пациент заводит руку за спину, опираясь тылом ладони на ягодичную область или выше, что зависит от возможности заведения руки. Положение руки не должно вызывать интенсивной боли. Врач одной рукой фиксирует заведенную кисть больного, а другой – заднюю поверхность локтевого сустава.
- Выполнение ПИР: больной осуществляет движение плечом назад, ротируя плечо наружу. Врач противодействует этому движению рукой, фиксирующей локоть больного. Противодействие больного и врача должно быть равным по силе (статическое удержание) и длиться от 5 до 10 с. После напряжения, во время паузы 5–10 с, врач немного отводит локоть больного от себя, после чего следует повторение противодействия. Такое изометрическое напряжение повторяется 3–6 раз.
- Повторное изометрическое напряжение при этом приеме можно проводить, изменяя позицию кисти больного за спиной, путем заведения кисти в более высокое положение.
- 5. ПИР на подлопаточную мышцу. Исходное положение больного: лежа на спине. Врач сидит на стуле сбоку от больного, лицом к больному плечу. Упражнения напоминают борьбу на руках. Плечо больного лежит на кушетке и приведено к туловищу, предплечье согнуто в локтевом суставе под углом 90°.
Для оценки положительной динамики существует простой и наглядный способ. До лечения больной встает спиной к свободной поверхности (стена, дверь). Врач фиксирует надплечье больного рукой. Больной отводит руку от туловища до максимально возможного уровня. Это место, поверх его кисти, помечается маркером. Через 2–3 сеанса повторяют оценку отведения руки. В среднем, хорошим результатом считается увеличение отведения руки на 10 см. Сочетание ГКС, НПВП и приемов мобилизаций является достаточно действенным способом лечения ПЛП и может выполняться одним врачом.
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления
Диагностические тесты на мышцы ротаторной манжеты
Тест надостной мышцы.
Методика: положение пациента стоя или сидя. Отведение руки в положении внутренней ротации (первый палец смотрит вниз) и наружной ротации (первый палец смотрит вверх). При импинджмент-синдроме пациент не может поднять руку до горизонтали из-за боли. Дополнительно врач может оказывать сопротивление отведению руки.
Подлопаточный тест. Методика: заведение руки за спину с согнутым в локте предплечьем и попытка дотронуться тыльной поверхностью кисти до противоположной лопатки. При импинджмент-синдроме из-за боли и слабости пациент часто может завести руку только до уровня поясницы. При разрыве пациент не состоянии провести тест. Рука в свободном положении находится при этом в выраженной наружной ротации.
Тесты на разрыв подлопаточной мышцы
Методика: заведение руки за спину с прижатым к пояснице тылом кисти. Попытка оторвать кисть от спины против усилия врача: при разрыве это невозможно, но болей нет. Если это возможно с трудом и усилением боли, речь идет о частичном повреждении подлопаточной мышцы.
Тест на разрыв сухожилия подлопаточной мышцы.
Методика: врач сгибает предплечье в локте и кладет ладонь пациента на его брюшную стенку. При разрыве сухожилия ладонь отходит от брюшной стенки, т. к. удержать ее в положении внутренней ротации нельзя.
Тест подостной мышцы.
Методика: положение пациента сидя или стоя. Руки расположены вдоль туловища, не касаясь его, согнуты в локтях, предплечье в среднем положении между пронацией и супинацией (первый палец смотрит вверх). Кисти пациента не соединены. Врач фиксирует свои ладони на тыльной поверхности кистей пациента. Пациент пытается развести (отвести) руки в стороны, преодолевая сопротивление врача. При синдроме возникает боль и слабость.
Тест на контрактуру малой круглой мышцы.
Методика: пациент стоит свободно, руки расслаблены. При контрактуре малой круглой мышцы рука дополнительно ротируется внутрь, и если смотреть сзади, то ладонь направлена назад, как это бывает при параличе Дюшенна-Эрба.
Точки на пальцах рук
Массажное давление на рефлекторные центры оказывает антистрессовое и релаксирующее воздействие. Разминать особые участки пальцев рук рекомендуется при неврологических расстройствах и соматических нарушениях.
В этой части тела находится 7 основных биологически активных проекционных центров:
- Основания больших пальцев. Их разминают для улучшения работы щитовидной железы, подавления кашля, облегчения дыхательной деятельности.
- Серединная часть большого пальца. Воздействие на эту точку устраняет психологическую подавленность за счет активизации секреции эндорфинов. Такая акупрессура снижает уровень тревожности, снимает желудочный спазм, нормализует эндокринные функции.
- Внутренняя сторона указательного пальца. Легкие ритмичные нажимы на эту часть тела стимулируют почечную деятельность и тонизируют мочевой пузырь. Рефлексотерапия указательного пальца снимает мышечные спазмы, купирует боли в пояснице и спине. Она позволяет быстро избавиться от изжоги.
- Средний палец. Этот рефлекторный центр регулирует функции печени, нормализует работу желчного пузыря и поджелудочной железы. Сильные и порывистые массажные движения улучшают кровообращение, снимают болезненное спазмирование во время менструального цикла, устраняют мигрень.
- Безымянный палец. Здесь расположена проекционная точка, которая отвечает за работу толстого кишечника и верхних дыхательных путей. Массажное воздействие на нее применяют при дерматологических деструкциях.
- Мизинец. В самом маленьком пальце расположен физиологически активный центр, отвечающий за нормальное функционирование сердечного органа и тонкого кишечника. Это точку рекомендуется массировать при воспалениях горла и простудных заболеваниях. Такая рефлексотерапия избавляет от неуверенности в себе, нерешительности, беспокойства.
-
Центр между большим и указательным пальцами восстанавливает гормональное равновесие в организме, нормализует метаболизм и обменные процессы. Его массируют для снижения концентрации глюкозы в крови.
Точки на руках отвечающие за органы
Точки на руках, отвечающие за органы, важно правильно стимулировать. Иначе добиться нужного терапевтического эффекта не получится
Современная рефлексотерапия отличается от традиционных техник китайской акупрессуры.
Характер болевого синдрома и другие симптомы
Ноющие боли
Шейный остеохондроз
Заболевание характеризуется окостенением позвоночной пульпы и вовлечением в процесс нервных корешков и окружающих сосудов. Ноющая боль в шее и под лопаткой распространяется на плечо и предплечье, усиливается при нагрузке, а также ощущается покалывание и онемение в пальцах. Кроме этого, возникает головокружение, нарушения слуха и зрения, головная боль.
Тромбоз вен
При этой патологии в просветах вен формируются кровяные сгустки — тромбы. Из-за закупорки сосуды воспаляются, нарушается кровообращение. Кроме болевого синдрома, появляются следующие признаки:
- повышение температуры,
- вздутие вен,
- отечность и гиперемия кожи в области поражения,
- ограничение подвижности конечности.
Кальциноз
Недуг возникает вследствие нарушения обменных процессов и накопления солей кальция в тканях суставов рук. Чаще всего отложение происходит под кожным покровом фаланг. Признаки заболевания проявляются так:
- образование болезненных пузырьков под кожей,
- ломкость кожного покрова на месте поражения,
- выделение белой однородной массы при вскрытии пузырьков.
Острые боли
Травматические повреждения
Чаще всего боль в предплечье при поднятии руки или попытке пошевелить ею провоцируют вывих, при котором смещаются суставные головки, или перелом, когда нарушается целостность кости и образуются костные отломки или трещина. Кроме резкой боли правой или левой руки, наблюдаются следующие симптомы:
- припухлость,
- отечность,
- гематома,
- частичная или полная утрата функций конечности,
- деформация сустава.
Воспаление сустава
Когда сильно болит предплечье правой руки или левой, это указывает на возникновение артрита. Причины воспалительного процесса различны: переохлаждение, псориаз, эндокринные нарушения, инфекции. Для этого недуга характерны следующие симптомы:
- резкая сильная болезненность,
- отек,
- покраснение кожи над пораженным суставом,
- выраженное искривление,
- увеличение подвижного соединения в размерах,
- местное и общее повышение температуры.
Неврит плечевого нерва
Болезнь возникает вследствие поражения или защемления нерва. Проявляется признаками:
- руку трудно поднять или отвести назад, в сторону,
- острая стреляющая боль,
- мышечная слабость,
- чувство онемения,
- ухудшение чувствительности.
Воспаление мышечной ткани
Миозит в мышцах возникает из-за чрезмерной нагрузки на руки, во время спортивных тренировок, после перенесенных тяжелых инфекций или травм. Болезнь сопровождается такими признаками:
- резкая непроходящая боль,
- уплотнение на месте пораженных волокон,
- слабость конечности,
- ограниченность подвижности из-за болевого синдрома.
Тянущая боль
Деформирующий артроз
При этом недуге происходит разрушение хрящевой ткани. В результате трения суставные головки становятся шероховатые, амплитуда движений в сочленении снижается. Кроме тянущей боли в предплечье, для артроза характерны симптомы:
- крепитация,
- ограниченность подвижности,
- деформация,
- припухлость и покраснение.
Дегенеративный капсулит
Болезнь характеризуется изменениями в суставной капсуле. Под воздействием неблагоприятных факторов происходит разрушение капсульных структур. Недуг проявляется так:
- сильная болезненность ноющего характера, усиливающаяся в ночные часы,
- затрудненность самообслуживания,
- озноб.
Жгучие боли
Воспаление сухожилий
Тендинит возникает под воздействием сильных физических нагрузок и растяжения мышц. Постоянное перенапряжение сухожилий сгибателей и разгибателей провоцирует воспалительный процесс, который проявляется следующей симптоматикой:
- болезненность при попытке пошевелить рукой,
- местная гипертермия и гиперемия,
- отечность,
- скрип или хруст.
Секреты физиотерапевтов
Боль в плечах и шее может наступить не только при осложняющих патологических факторах, но и после длительного держания головы или спины в неудобной позе — как стоя, так и при выполнении физического труда.
Облегчить свое состояние можно следующей лечебной профилактикой:
- если причина боли — в неподвижности, то эффективно будет приложить лед, завернутый в тканевую салфетку или полотенце;
- после того как лед уменьшил боль, очень хорошо помогает успокаивающее тепло при помощи грелки или горячего душа. Однако не следует одновременно использовать прогревание грелкой и согревающими мазями;
- свернутое жгутом полотенце, обернутое вокруг поясницы, создаст дополнительную поддержку спине, при этом боль в шейных и плечевых суставах заметно снизится;
- если ваша деятельность целиком посвящена работе за компьютером, помните: экран монитора должен быть на уровне глаз. Формировать осанку нужно с малых лет;
- перед началом физической работы следует хорошо разминать и прогревать мышцы в плечах и шее;
- форма одежды должна соответствовать погодным условиям;
- важен полноценный отдых, обеспечить который можно при помощи ортопедического матраса и подушки, приобретенных у сертифицированного производителя;
- следует ограничить потребление соли;
- отказаться от алкоголя, курения и прочих нездоровых привычек.
Главный принцип профилактики болей в плечах или шее – это выработка правильного стереотипа движений как в быту, так и в процессе физической активности.
Очень эффективно помогают массажные процедуры и специальные упражнения для шейных и плечевых суставов:
- медленно наклоняем голову вперед, а затем, отклонив ее назад, прижимаем к правому плечу. Аналогичное движение выполняется в другую сторону;
- медленно поворачиваем голову в правую, а затем в левую сторону, стараясь максимально увеличить угол обзора глазами;
- правая рука жестко прижимается к затылку, а левая — ко лбу. Начинаем давить левой ладонью на лоб, придерживая правой рукой шею;
- правая ладонь — на височной зоне, а левая фиксирует шею. Делаем усиленное движение ладоней по направлению друг к другу. Упражнение повторяется с другой стороной;
- держа руками концы полотенца, заведенного за затылок, необходимо с усилием сопротивления отклонять голову назад.
Каждое упражнение выполняется по 3-5 раз в день. При выполнении лечебно-профилактической гимнастики необходимо спину держать как можно ровнее, но без особого напряжения.
Чередовать шейный комплекс оздоровительной гимнастики следует с приподниманием и опусканием, поворотами в одну и другую сторону, сведением и разведением плечевого корпуса.
Следуя этим рекомендациям здорового образа жизни, можно избежать неприятных болевых ощущений не только в плечевом и шейном корпусе, но и значительно улучшить свое общефизическое и моральное состояние.
Виды переломов предплечья
Предплечье представляет собой сложную структуру. Его скелет состоит из локтевой, лучевой кости, вокруг которых находится множество мышц, сухожилий, сосудов и нервов. Лучевая кость в месте расширения соединяется с плечевой, тем самым образуя предплечье. Правильное расположение скелета способствует привычному функционированию всей руки и выполнению движений любой сложности. Повреждение целостности костей сопровождается ограничением подвижности всей конечности.
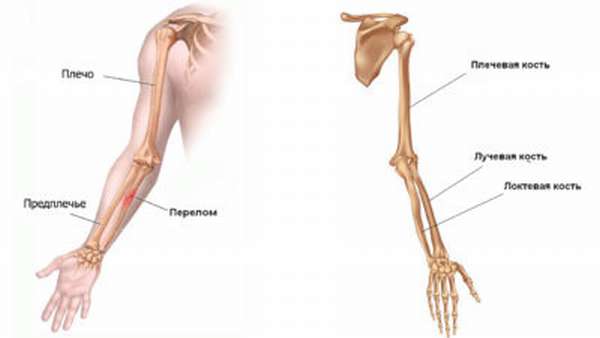
Переломы костей предплечья сопровождаются нарушением целостности локтевой или лучевой костей либо травмой их обеих. Кроме того, различают следующие виды нарушений целостности скелета:
Внесуставные переломы – разрушение суставной поверхности, при котором линия излома проходит через верхушку сустава. Происходит нарушение бугорковой части и хирургической шейки. Разделяют такие виды разрушений целостности костей предплечья:
- повреждение локтевой кости при целой лучевой,
- травма лучевой при неповрежденной локтевой,
- повреждение обеих костей.
Внутрисуставные травмы представляют собой повреждения, сопровождающиеся разрушением костей, при которых линия излома находится внутри сустава. Происходит разрушение головки и анатомической шейки. Они подразделяются на такие травмы:
- локтевой кости при не нарушенной лучевой,
- лучевой кости при целой локтевой,
- двух костей (простые, с большим количеством осколок как одной, так и обеих костей предплечья),
- одной кости и внесуставный перелом другой.
Перелом костей предплечья без смещения – это патологическое состояние, при котором кости не смещаются, а только теряют свою целостность. Проходит в более легкой форме. Костная ткань быстро срастается, в основном, травма не провоцирует осложнения, и происходит быстрое восстановление функциональности конечности за небольшой промежуток времени.
Перелом предплечья со смещением представляет собой повреждение конечности, при котором отломанные части утрачивают свое привычное положение и смещаются относительного друг друга. При этом из-за тяги мышц деформируется верхняя конечность, тем самым приобретает укороченную или удлиненную форму. Это тяжелая патология, при которой чаще всего необходимо хирургическое вмешательство и длительный восстановительный период.
Также количество отломков при нарушении целостности кости определяет тип травмы. Различают простой и оскольчатый перелом.
При простом нарушении целостности костной ткани образуется два надломившихся участка, которые ограничиваются линией надлома. При оскольчатой травме образуется больше трех отломков. Чаще всего это повреждение сложной степени, в результате которого отломки смещаются из привычного места. В зависимости от характера и сложности повреждения бывают закрытые, открытые.
Закрытые представлят собой нарушение целостности костей, при котором не повреждаются кожные покровы в области травмы. Открытый перелом предплечья представляет собой сложную травму, которая может образоваться как в момент травматического воздействия, так и спустя некоторое время.
Полезная статья по теме перелом руки.
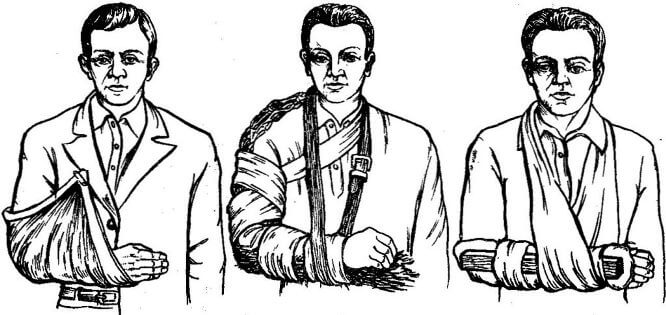
Доврачебная помощь
При получении открытого или закрытого перелома у человека появляются сильные болевые ощущения в пораженной области. Чтобы снизить дискомфорт и избежать опасных последствий, пострадавшему нужно оказать помощь. Она подразумевает такие мероприятия:
p, blockquote 19,0,0,0,0 —>
Перевозка пострадавшего в сидячем положении
Важно следить за положением головы пациента. Обезболивание конечности
Чтобы облегчить состояние человека, ему можно дать Анальгин или Нимесил. Если таблеток под рукой не оказалось, можно приложить к предплечью холод. Иммобилизация конечности. Чтобы справиться с болью и минимизировать риск смещения отломков, стоит обездвижить руку. Для этого применяют специальную шину. Ее можно сделать из подручных средств – досок или бинтов. Важно полноценно зафиксировать конечность. Остановка кровотечения. При нарушении целостности тканей есть риск появления сильного кровотечения. Его нужно сразу остановить. Прежде всего поврежденную зону следует обработать антисептиком. Это поможет избежать развития инфекции. Затем пораженный участок рекомендуется обернуть плотной тканью. При необходимости на 1-1,5 часа стоит наложить жгут.