Инфекционный мононуклеоз у детей. симптомы и лечение
Содержание:
- Мононуклеоз у детей – что это за болезнь?
- Причины инфекционного мононуклеоза
- Лечение
- Практическое лечение и полезные советы
- Инфекционный мононуклеоз, симптомы
- Основные симптомы мононуклеоза
- Как предотвратить развитие мононуклеоза у ребенка
- Симптомы и лечение мононуклеоза у детей
- Комаровский о лечении
- Симптомы мононуклеоза
Мононуклеоз у детей – что это за болезнь?
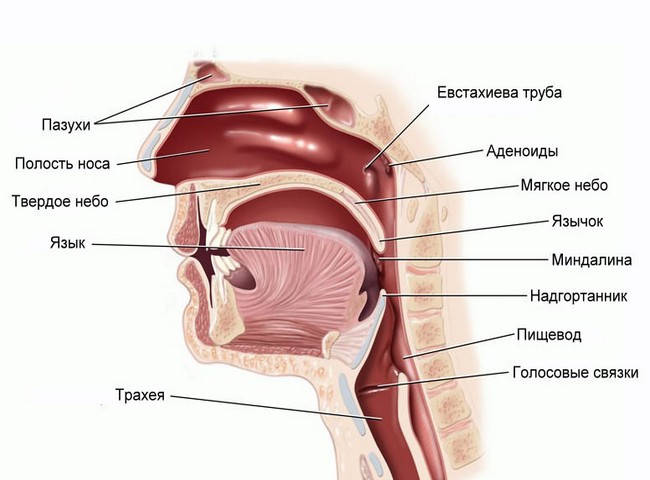
Рассматриваемая патология представляет собой острую вирусную инфекцию, атакующую иммунитет через воспаление лимфоидных тканей. Мононуклеоз у детей поражает сразу несколько групп органов:
- лимфатические узлы (все);
- миндалины;
- селезенку;
- печень.
Как передается мононуклеоз у детей?
Основным путем распространения заболевания считается воздушно-капельный. Тесный контакт с инфицированным человеком – еще один частый вариант, как передается мононуклеоз, поэтому его иногда называют «поцелуйная болезнь». Вирус сохраняет жизнеспособность и во внешней среде, заразиться можно через предметы общего пользования:
- игрушки;
- посуду;
- белье;
- полотенца и другие вещи.
Инкубационный период мононуклеоза у детей
Патология не очень контагиозная, эпидемий практически не случается. После заражения инфекционный мононуклеоз у детей проявляется не сразу. Длительность инкубационного периода зависит от степени активности иммунитета. Если защитная система ослаблена, он составляет около 5 дней. Крепкий организм незаметно борется с вирусом до 2-х месяцев. Интенсивность работы иммунитета влияет и на то, как протекает мононуклеоз у детей – симптомы и лечение намного легче, когда защитная система сильная. Средняя продолжительность инкубационного периода находится в пределах 7-20 суток.
Мононуклеоз – сколько заразен ребенок?
Возбудитель болезни Филатова встраивается в некоторые клетки организма навсегда и периодически активизируется. Вирусный мононуклеоз у детей заразен на протяжении 4-5 недель с момента инфицирования, но опасность для окружающих он представляет постоянно. Под действием любых внешних факторов, ослабляющих иммунитет, патогенные клетки снова начинают размножаться и выделяться со слюной, даже если ребенок внешне здоров. Это не является серьезной проблемой, носители вируса Эпштейна-Барр – около 98% населения планеты.
Чем опасен мононуклеоз у детей?

Негативные последствия возникают в исключительных случаях, только при ослабленном организме или присоединении вторичной инфекции. Преимущественно легко протекает мононуклеоз у детей – симптомы и лечение, обнаруженные и начатые своевременно, помогают предотвратить любые осложнения. Выздоровление сопровождается формированием стойкого иммунитета, благодаря чему повторное инфицирование или не происходит, или переносится незаметно.
Редкие последствия мононуклеоза у детей:
- паратонзиллит;
- отит;
- пневмония;
- синусит;
- невриты;
- фолликулярная ангина;
- гемолитическая анемия;
- печеночная недостаточность;
- разрыв селезенки;
- кожная сыпь (всегда при использовании антибиотиков).
Причины инфекционного мононуклеоза
Специфическим провокатором развития инфекционного мононуклеоза является ДНК-геномный вирус, относящийся к роду Lymphocryptovirus и семейству Herpesviridae. Отличительной способностью вируса-возбудителя является репликация в В-лимфоцитах, которая не провоцирует гибель клеток, а способствует активизации их пролиферации, что принципиально отличает вирусы инфекционного мононуклеоза от других представителей Герпесвирусов.
Антигенный состав вируса представлен специфическими антигенами, каждый из которых образуется последовательно и способствует индукции синтеза соответствующих специфических антител. Первоочередно в циркулирующей крови пациентов, страдающих инфекционным мононуклеозом обнаруживаются антитела, выработанные к капсидному антигену, а остальные фракции антител продуцируются позднее.
Вирус-возбудитель инфекционного мононуклеоза крайне неустойчив по отношению воздействия факторов внешней среды, поэтому быстро погибает при воздействии повышенных температур и обработке дезинфектантами. Помимо инфекционного мононуклеоза специфический вирус Эпштейна-Барр может выступать в роли провокатора развития лимфомы Беркитта, а также носоглоточной карциномы.
В качестве резервуара и источника инфекции при инфекционном мононуклеозе чаще всего выступает человек, у которого отмечается манифестная или стёртая клиническая форма заболевания, а также вирусоносители. Выделение вирусов отмечается после окончания инкубационного периода сроком до полутора лет после первичного попадания вируса в организм человека. Распространению эпидемического процесса способствует длительное выделение вируса со слюной человека, ранее перенёсшего инфекцию.
Преимущественным механизмом передачи инфекции является аэрозольный, а путем передачи вируса-возбудителя — воздушно-капельный. Контактный путь заражения чаще наблюдается среди взрослой категории лиц через поцелуи, половой контакт, а также при гемотрансфузии и родоразрешении.
Несмотря на высокий уровень естественной восприимчивости людей к возбудителю инфекционного мононуклеоза, чаще всего возникает латентное течение клинической симптоматики. Новорожденные дети, а также дети, находящиеся на естественном вскармливании, практически не болеют инфекционным мононуклеозом, что позволяет утверждать о наличии врождённого пассивного иммунитета. При имеющихся у человека иммунодефицитных состояний отмечается генерализация патологического процесса и развиваются негативные последствия инфекционного мононуклеоза.
При проникновении вируса-возбудителя в верхние дыхательные пути развивается поражение эпителиального слоя и лимфоидной ткани слизистых оболочек ротоглотки и носоглотки. Визуально данные изменения проявляются локальной отёчностью слизистой оболочки, увеличением миндалин и лимфатических узлов. Последующая вирусемия провоцирует внедрение возбудителя в В-лимфоциты с последующей их диссеминацией по всему организму.
Негативные последствия инфекционного мононуклеоза проявляются системной гиперплазией лимфоидной, а также ретикулярной ткани, что сопровождается обнаружением атипичных мононуклеаров в периферической крови. Клинически данные изменения проявляются лимфаденопатией, отёком слизистых оболочек носоглотки, увеличением селезёнки и иногда печени. Гистологическими признаками инфекционного мононуклеоза является обнаружение гиперплазии лимфоретикулярной ткани в различных органах, лимфоцитарной инфильтрации печеночной паренхимы и умеренно-выраженными дистрофическими изменениями печеночной паренхимы.
Репликация вирусов-возбудителей инфекционного мононуклеоза, которая происходит в В-лимфоцитах неизбежно провоцирует активизацию пролиферативных процессов, что способствует активной секреции иммуноглобулинов низкой специфичности. В остром периоде инфекционного мононуклеоза помимо вышеперечисленных изменений отмечается увеличение количества и активности Т-лимфоцитов. Вирус-возбудитель инфекционного мононуклеоза персистирует в организме человека в течение всей жизни, поэтому правильней употреблять термин «хронический инфекционный мононуклеоз», способный активизироваться в период снижения работы иммунного аппарата человека.
Лечение
Вирус Эпштейн-Барра, как и все вирусы герпеса, не подлежит полному уничтожению, поэтому воздействие на них противовирусными препаратами проводится с целью облегчения состояния больного и уменьшения риска осложнений. Госпитализация при мононуклеозе рекомендуется лишь в тяжелых случаях, при очень высокой температуре и при возникновении осложнений.
Медикаментозная терапия и народные средства
Мононуклеоз у детей лечится противовирусными препаратами (Ацтикловир, Изопринозин), а также облегчающими течение болезни лекарствами. Это жаропонижающие (Ибупрофен, Парацетамол, Эффералган), капли в нос (Виброцил, Називин, Назол, Отривин), витаминные комплексы, иммуномодуляторы.
Антибиотики при мононуклеозе не назначаются, если состояние ребенка удовлетворительное. При первых признаках присоединения вторичной инфекции (ухудшение состояния, плохо сбиваемая температура тела выше 39°С, появление новых симптомов, отсутствие улучшения состояния дольше 5-7 дней) врач имеет право назначить антибактериальный препарат широкого спектра действия (Супракс Солютаб, Флемоксин Солютаб, Аугментин и другие). Не рекомендуется прием антибиотиков амоксициллиновой группы (Ампициллин, Амоксициллин), так как они способны вызвать побочный эффект в виде усиления сыпи.
Бояться назначения антибиотиков не стоит, наоборот, при их отсутствии инфекция может начать поражать другие органы, болезнь затянется и может принять тяжелую форму.
Если имеются показания (сильная отечность, затрудненное дыхание, зуд), то в протокол лечения вводятся антигистаминные препараты (Супрастин) и глюкокортикоиды (Преднизолон).
Не возбраняется при мононуклеозе и использование народных жаропонижающих и потогонных средств (при условии отсутствия аллергии на них). В этом качестве прекрасно зарекомендовали себя мед, малина, черная смородина (ветки, листья, плоды), шиповник, плоды и листья калины, цветки липы и др.
В качестве дополнения к базовой терапии при согласовании с доктором можно использовать ингаляции небулайзером. Для их проведения используются специальные растворы, помогающие снять отечность и боли в горле, облегчить дыхание.
Как долго длится заболевание и сколько держится температура при мононуклеозе? Однозначный ответ на эти вопросы дать нельзя, так как это зависит от иммунитета ребенка, своевременной диагностики и правильно назначенного лечения.
Полоскания
Лечение мононуклеоза у детей обязательно включает в себя всевозможные полоскания горла. Это очень эффективная мера, помогающая снять налет с верхних дыхательных путей, уменьшить отечность, снизить риск распространения инфекции.
Для полоскания используются настои трав, обладающих антисептическим и вяжущим действием (ромашка аптечная, шалфей, эвкалипт, календула, подорожник, мать-и-мачеха, тысячелистник). Заваривать растения следует в соответствии с инструкцией на упаковке, полоскания проводить 3-6 раз в день. Если ребенок еще очень мал и не может самостоятельно прополоскать горло, налет можно смывать при помощи марлевого тампона, смоченного в отваре. Вместо травяных настоев допускается использование эфирных масел ромашки, шалфея, чайного дерева, эвкалипта.
В качестве сырья для приготовления растворов подойдут сода и соль (1 ч. ложка на 200 мл воды), а также раствор йода (3-5 капель на стакан воды). Жидкость не должна быть горячей или слишком холодной, оптимально использовать раствор комнатной температуры.
Диета
Немаловажное значение во время болезни имеет питание ребенка. Учитывая, что при мононуклеозе поражается печень, из рациона необходимо исключить следующие продукты:
- блюда из свинины или жирных частей говядины;
- острые блюда, специи, приправы, консервированные продукты;
- кетчуп, майонез;
- бульоны на мясе, костях;
- кофе, шоколад;
- газированные напитки.
Диета при мононуклеозе включает простую пищу: овощные супы и бульоны, нежирные сорта мяса (кролик, индейка, куриная грудь), каши, макароны из твердых сортов пшеницы. Рекомендуется употреблять много сезонных фруктов, овощей, ягод, как в свежем виде, так и в компотах. Обязательно соблюдать питьевой режим – чем больше выпьет ребенок, тем легче будет протекать заболевание. В качестве питья подойдет простая и слабогазированная вода, соки, компоты, травяные отвары, чай.
В первые дни болезни у больного часто отсутствует аппетит, он отказывается есть. Заставлять его в таком случае не надо, так как отсутствие аппетита – это защитная реакция на вирус. Таким способом организм показывает, что не способен тратить силы на усвоение пищи, поскольку они полностью направлены на борьбу с инфекцией. По мере того, как состояние будет улучшаться, постепенно вернется и аппетит.
Практическое лечение и полезные советы
 Когда ребенок болеет, родители себе места не находят и прибегают к самым крайним мерам, лишь бы их чадо было здоровым.
Когда ребенок болеет, родители себе места не находят и прибегают к самым крайним мерам, лишь бы их чадо было здоровым.
Однако лечение мононуклеоза имеет симптоматический характер. Это значит, что препараты назначаются исключительно на подавление симптомов заболевания.
С инфекционным мононуклеозом дело обстоит так,- существует возможность замедлять размножение вируса, однако эта практика полезна лишь в критических случаях, которые встречаются один на миллион. Учитывая небольшую опасность, целесообразным оказывается — дать возможность иммунной системе больного, выработать антитела способные противостоять инфекции.
Что делать с температурой?
В первые дни, а точнее сказать ночи, так как болезнь значительно дает о себе знать именно в это время, поднимается температура. Чаще всего она оказывается не критичной, поэтому ее не сбивают. Однако нужно быть готовым ко всему и иметь жаропонижающие средства. Нужно помнить, что повышение температуры до 40 градусов, очень опасно для мозга. В таком случае, следует вызвать врача, и до приезда неотложки наложить смоченные холодной водой тряпицы на лоб, локтевые и коленные внутренние части суставов (то есть — на вены рук и ног ребенка). Дать жаропонижающее и ждать.
Как быть с опухшим горлом?
Вторым сопутствующим симптомом идет, затрудненное дыхание и заложенность носа. Горло оказывается болезненным, что усложняет питание и питие. Многие считают, что нужно поесть, чтобы организм окреп. Отчасти это верно. Однако еда должна нести питьевой характер и не иметь комочков, ведь они могут закупорить опухшее горло. Обильное питье и бульоны, должны быть подогреты от 35 до 38 градусов. Стоит отметить, что даже 25 градусный бульон при лихорадке, будет прохладным, что непозволительно в данной ситуации. Для снижения болевого порога при глотании, можно применять леденцы от кашля.
Заложенность носа
Нос у ребенка при мононуклеозе заложен полностью
Здесь родителям следует обратить внимание, что заложенность является следствием набухания носоглотки, а не следствием излишних выделений. По этой причине, назальные капли будут бесполезны
Однако от инфекции необходимо избавляться. Учитывая это, необходимо промывать носик теплой водичкой. Если ребенок достаточно большой, то нужно чаще просить его пытаться высморкаться, не смотря на то, что это не будет давать полного результата.
Поскольку нос у малыша заложен, дыхание осуществляется только через рот, поэтому ротовая полость часто пересыхает. Влажная уборка в помещении с больным ребенком облегчит дыхательный процесс.
Общее недомогание
После ночных мук, наступает день, и ребенок, и родители чувствуют себя подавленными, но нужно взять себя в руки и хотя бы ненадолго, вывести ребенка на свежий воздух. Конечно же, если нет температуры. Во время прогулки, помещение следует проветрить. В любом случае, воздух на улице будет больше насыщен кислородом, что даст возможность организму к быстрой регенерации клеток.
Лечение может продлиться от 5ти дней до 2-х недель.
Инфекционный мононуклеоз, симптомы
Симптомы мононуклеоза у детей
До настоящего времени не разработаны методы специфической профилактики от заражения описываемым вирусом, поэтому если ребенку не удалось избежать контакта с зараженным, родителям нужно тщательно следить за состоянием ребенка на протяжении последующих 3 месяцев. При отсутствии появления в указанный срок признаков заболевания можно утверждать, что заражения либо не произошло, либо иммунитет подавил вирус и заражение протекало бессимптомно. Если же появились признаки общей интоксикации (повышенная температура, озноб, сыпь, слабость, увеличились лимфоузлы, то следует незамедлительно обратиться к педиатру или инфекционисту (к вопросу о том, какой врач лечит мононуклеоз).
Симптомы вируса Эпштейна-Барра у детей на начальной стадии заболевания включают общее недомогание, катаральные явления и слабость. Затем возникает першение в горле, субфебрильная температура, покраснение и отек слизистых ротоглотки, заложенность носа, увеличение миндалин. В ряде случаев встречается молниеносная форма развития инфекции, когда симптомы появляются внезапно, а их выраженность быстро усиливается (сонливость, лихорадка до 39 градусов в течение нескольких дней, озноб, усиленное потоотделение, слабость, боли в мышцах и горле, головная боль). Далее наступает период основных клинических проявлений инфекционного мононуклеоза, при котором наблюдается:
- увеличение в размерах печени и селезенки;
- сыпь на теле;
- зернистость и гиперемия окологлоточного кольца;
- общая интоксикация;
- увеличение лимфоузлов.
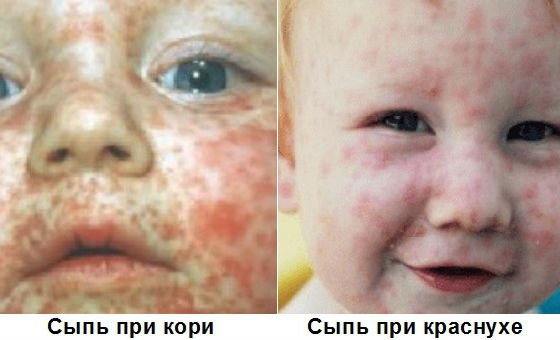
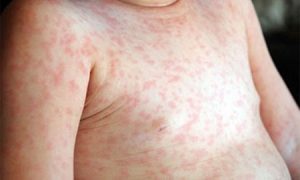
Сыпь при мононуклеозе, фото
Сыпь при мононуклеозе обычно появляется в начальном периоде заболевания, одновременно с лимфаденопатией и лихорадкой, и располагается на руках, лице, ногах, спине и животе в виде мелких красноватых пятен. Данное явление не сопровождается зудом и не требует лечения, оно проходит самостоятельно по мере выздоровления пациента. В случае, если у пациента, принимающего антибиотики, сыпь начала зудеть, это может указывать на развитие аллергии, так как при мононуклеозе кожная сыпь не чешется.
Самым важным симптомом описываемой инфекции считается полиаденит, возникающий из-за гиперплазии ткани лимфатического узла. Часто на миндалинах появляются островковые наложения светлого налета, который легко удаляется. Также увеличиваются периферические лимфоузлы, особенно шейные. При повороте головы в сторону они становятся достаточно заметными. Пальпация лимфоузлов чувствительна, но не болезненна. Реже увеличиваются абдоминальные лимфоузлы и, сдавливая регионарные нервы, они провоцируют развитие симптомокомплекса «острый живот». Данное явление способно привести к постановке неверного диагноза и проведению диагностической лапаротомии.
Симптомы мононуклеоза у взрослых
Вирусный мононуклеоз у лиц старше 25-30 лет практически не встречается, так как данная субпопуляция уже, как правило, имеет сформированный иммунитет к возбудителю заболевания. Симптомы вируса Эпштейна-Барра у взрослых, если заболевание все же развилось, ничем не отличаются от таковых у детей.
Гепатоспленомегалия у детей и взрослых
Как указывалось выше, для описываемого заболевания характерна гепатоспленомегалия. Печень и селезенка чрезвычайно чувствительны к вирусу, в результате увеличение печени и селезенки у ребенка и взрослого наблюдаются уже в первые дни болезни. Вообще причины гепатоспленомегалии у ребенка и взрослого включают разнообразные вирусные, онкологические заболевания, а также болезни крови и системную красную волчанку, поэтому в данной ситуации необходимо всестороннее обследование.
Симптомы больной селезенки у человека:
- увеличение размеров органа, которое можно выявить при пальпации и УЗИ;
- болезненность, чувство тяжести и дискомфорт в левых отделах живота.
Болезнь селезенки провоцирует ее увеличение настолько, что паренхима органа способна разорвать собственную капсулу. Первые 15-30 дней наблюдается непрерывное увеличение размеров печени и селезенки, а когда температура тела нормализуется, происходит возвращение их размеров к нормальным показателям.
Симптомы разрыва селезенки у взрослых и детей, основанные на анализе историй болезней пациентов:
- потемнение в глазах;
- тошнота и рвота;
- вспышки света;
- слабость;
- головокружение;
- усиливающаяся абдоминальная боль разлитого характера.
Чем лечить селезенку?
При увеличении селезенки показано ограничение физических нагрузок и постельный режим. Если все же был диагностирован разрыв органа, то необходимо срочное его удаление.
Основные симптомы мононуклеоза
ОТЗЫВ НАШЕГО ЧИТАТЕЛЯ ВИКТОРА МИРНОГО
Недавно я прочитал статью, в которой рассказывается о укрепляющем средстве для лечения заболеваний сердца. При помощи данного препарата можно НАВСЕГДА вылечить аритмию, сердечную недостаточность, атеросклероз, ишемическую болезнь сердца, инфаркт миокарда и многие другие заболевания сердца, и сосудов в домашних условиях.
Я не привык доверять всякой информации, но решил проверить и заказал упаковку. Изменения я заметил уже через неделю: постоянные боли и покалывания в сердце мучившие меня до этого — отступили, а через 2 недели пропали совсем. Попробуйте и вы, а если кому интересно…
Как предотвратить развитие мононуклеоза у ребенка
Лекарств и вакцины против мононуклеоза нет, это связано с тем, что возбудители болезни постоянно мутируют, создать препарат для борьбы с вирусом пока не удалось. Поэтому основная профилактика заключается в укреплении иммунитета.
Как снизить риск заражения мононуклеозом:
- своевременно делайте все плановые прививки;
- больше гуляйте на свежем воздухе;
- найдите для ребенка интересную спортивную секцию – регулярные занятия спортом всегда считаются лучшим способом профилактики различных заболеваний;
- разумно занимайтесь закаливанием, начинать нужно с обливания ножек прохладной водой, постепенно поднимаясь выше, температуру воды снижайте на 1–2 градуса каждые 3–4 дня;
- избегайте переохлаждения и перегрева, ребенок всегда должен быть одет по погоде;
- весной и осенью давайте ребенку витаминные комплексы;
- следите за рационом, соблюдением режима дня;
- регулярно делайте влажную уборку, проветривайте комнату, увлажняйте воздух.
Не занимайтесь самолечением, если у ребенка болит горло, заложен нос, повышенная температура, не нужно списывать все на простуду или ангину. Обратитесь к врачу, сдайте анализы – это поможет избежать развития тяжелых осложнений в будущем.
Симптомы и лечение мононуклеоза у детей
Патологию часто называют болезнью поцелуев, из-за типичного пути проникновения. Вирус Эпштейна-Барра, который вызывает данный недуг, передается через слюну, поэтому можно заразиться через кашель или чихание, а также путем совместного использования посуды с больным человеком. Однако мононуклеоз у ребенка не настолько заразен, как некоторые обычные инфекции, такие как грипп и тонзиллит.
Вирусная болезнь Эпштейна-Барра обычно возникает в младенчестве и остается скрытой на протяжении жизни.
Подростки чаще подвержены риску развития недуга. У маленьких детей обычно меньше симптомов, и инфекция часто остается нераспознанной.
При наличии патологии, важно быть осторожными с некоторыми осложнениями, такими как увеличение селезенки и печени. Отдых и адекватный прием жидкостей являются ключом к выздоровлению
Симптомы и признаки патологии
Признаки и симптомы мононуклеоза у детей могут включать:
- боль в горле;
- возможно развитие стрептококкового поражения (ангина), которое не проходит при использовании антибиотиков;
- головная боль;
- кожная сыпь;
- лихорадка;
- мягкая и увеличенная в размерах селезенка;
- опухание лимфатических узлов в области шеи и подмышек;
- усталость.
Период инкубации вируса приблизительно от четырех до шести недель, хотя у маленьких детей может быть короче. Признаки и симптомы, такие как лихорадка и боль в горле, обычно уменьшаются в течение 12-14 дней, но иные проявления как усталость, увеличенные лимфатические узлы и опухшая селезенка могут сохраняться на несколько недель дольше.
Как лечить заболевание
Инфекционный мононуклеоз — это болезнь, которая обычно не требует специальной терапии у пациентов с легкой или умеренной степенью тяжести. Однако если миндалины заметно увеличены или у ребенка долго не проходят симптомы (тяжелая тромбоцитопения или анемия), большинство врачей рекомендуют короткий курс стероидов (1-2 мг/кг преднизолона ежедневно в течение 3-7 дней).
Из-за низкой заразности вируса Эпштейна-Барра изоляция больного не нужна. Так как лечить большинство больных можно амбулаторно, т.е. в поликлинике, то терапия в клинике требуется только при наличии осложнений.
Нестероидные противовоспалительные препараты (диклофенак) используются для лечения лихорадки и дискомфорта. Изучаются новые методы терапии, в том числе использование интерферона-альфа и вливание донорских Т-клеток.
www.emedicine.medscape.com
www.mayoclinic.org
Комаровский о лечении
Заболевание нельзя назвать быстротечным. Острая фаза длится от 2 до 3 недель, у некоторых — чуть дольше. Самочувствие ребенка, конечно, в это время будет не самым лучшим, а иногда и довольно тяжелым. Нужно набраться терпения, потому как инфекционный мононуклеоз проходит у всех детей без исключения.
Неосложненный мононуклеоз не требует какого-либо специального лечения. Если ребенок чувствует себя неплохо, то ничего, кроме обильного питься, давать не надо. Если состояние крохи неутешительное, то врач может назначить гормональные противовоспалительные препараты. Лекарства от мононуклеоза, как такового, не существует, поэтому лечение должно быть исключительно симптоматическим: болит горло — полоскать, не дышит нос — закапывать солевой раствор, увлажнять слизистые оболочки бронхов во избежание осложнений со стороны дыхательной системы.
В приеме противовирусных средств Комаровский не видит целесообразности, поскольку никакого действия на вирус герпеса 4 типа они не окажут, но существенно «ударят» по карману родителей. К тому же с клинически доказанной эффективностью у противовирусных препаратов все обстоит довольно плачевно. По той же причине нет смысла давать ребенку гомеопатические препараты с заявленным противовирусным действием. Вреда от них, конечно, не будет никакого, но и пользы тоже ждать не стоит.
Лечение должно быть основано на создании благоприятных условий, способствующих скорейшему самостоятельному выздоровлению ребенка:
- В острой стадии недуга малышу нужен покой, постельный режим;
- Ребенок должен дышать увлажненным воздухом (относительная влажность в помещении — 50-70%);
- Нужно обеспечить обильное теплое питье на протяжении всего острого периода;
- Чаще делать в комнате ребенка влажную уборку, при этом не используя бытовой химии, имеющей в составе хлора;
- При высокой температуре ребенку можно давать «Парацетамол» или «Ибупрофен».
Во время лечения стоит придерживаться лечебной диеты, исключив из рациона ребенка все жирные, жареные, копченые и соленые продукты, а также острое, кислое и сладкое. В острой стадии при затрудненном глотании лучше всего давать овощные супы, пюре, молочные каши-размазни, творог. В стадии выздоровления не обязательно всю еду превращать в пюре, но запрет на указанные выше продукты остается в силе.
Если к мононуклеозу «присоединились» бактериальные осложнения, лечить их можно и нужно исключительно антибиотиками. Родителям следует знать, что если врач назначит «» или популярный в педиатрии «», то у ребенка с вероятностью 97% появится сыпь. Почему происходит такая реакция, медицине на сегодняшний день неизвестно. С уверенностью можно говорить только о том, что эта сыпь не будет являться ни аллергией на антибиотик, ни симптомом отдельного заболевания, ни осложнением. Она просто появляется и потом проходит самостоятельно. Пугать это не должно.
Симптомы мононуклеоза
Чтобы определить заболевание, важно быть внимательным к своему организму и вовремя обнаружить первые признаки заражения. После того, как возбудитель проник в организм, он начинается активно делиться
Из ротовой полости, половых путей или кишечника, куда он попал сразу, он поступает в кровь и внедряется в лимфоциты. Эти клетки крови навсегда остаются переносчиками инфекции.
В течение первых нескольких дней наступает начальная стадия заболевания, для которой свойственны такие симптомы:
- общая слабость в теле;
- боль в мышцах;
- тошнота;
- головная боль;
- лихорадка;
- озноб;
- снижение аппетита.
Затем следует следующая стадия заболевания, которая у одних пациентов наступает уже через несколько дней после начала болезни, а у других только через 2 недели. Симптомы включают три основных признака:
- повышение температуры;
- изменение состояния лимфоузлов;
- боль в горле.
Без температуры мононуклеоз протекает крайне редко. Из всех случаев заболевания только в 10% случаев этот показатель не повышается. У большинства же температура остается в пределах 38 градусов. Реже она достигает отметки до 40 градусов. Даже после того, как пик заболевания проходит, иногда повышенная температура сохраняется еще на протяжении нескольких месяцев. Пациенты во время приступов лихорадки не страдают от сильных ознобов или усиленного потоотделения.
Значительным изменениям подвергаются лимфатические узлы. Вначале поражаются шейные лимфоузлы (полилимфоаденопатия), затем подмышечные и паховые. Реже в патологический процесс вовлекаются внутренние кишечные лимфоузлы и бронхиальные. Они подвергаются таким изменениям:
- становятся болезненными при пальпации;
- слишком плотными;
- увеличиваются в размерах;
- становятся подвижными.
Боль в горле сопровождается видимыми изменениями. Фото горла можно увидеть ниже. Очевидны такие изменения:
- задняя стенка подвержена гиперемии;
- наблюдается отечность;
- миндалины увеличены;
- они покрыты легко-удаляемым налетом.
Проблемы могут затрагивать и жизненно важные внутренние органы. Так, вскоре после проникновения в организм возбудителя вируса Эпштейн-Барра, увеличивается печень и селезенка. Врач должен суметь сразу дифференцировать мононуклеоз от гепатита и других патологий, так как у некоторых пациентов наблюдается желтушность склер глаз, а иногда и кожных покровов.
Нормализация размеров печени и селезенки происходит спустя несколько дней после нормализации температуры. В этот период вероятность обострения уменьшается.
При мононуклеозной ангине нередко бывает сыпь. Она может быть распространена по коже, а иногда и локализуется на мягком небе. Этот симптом может неоднократно появляться и исчезать в течение всего заболевания.
Все эти разновидности симптомов не введут в заблуждение опытного врача, хотя может показаться, что ангина у детей – частое явление и диагноз должен быть именно таким. Благодаря современным методам диагностики, предположения врача можно подтвердить или опровергнуть. При инфекционном мононуклеозе атипичные мононуклеары в общем анализе крови повышены.
Для того чтобы вылечить заболевание, требуется не менее 2-х недель. Если не удалось за этот период избавиться от патологии, есть риск развития осложнений. Крайне редко лечить мононуклеоз приходится в течение 2-3 месяцев. Обычно это связано с тем, что болезнь заметили очень поздно, и первая помощь не была оказана.
При правильной терапии, особенно в детском возрасте, хронический мононуклеоз не развивается. Рецидивы также не случаются, так как в организме вырабатываются антитела, которые остаются в крови на всю жизнь.