Мочевой пузырь
Содержание:
- Анатомия мочевого пузыря
- Что такое цистит?
- Анализы для диагностики рака мочевого пузыря
- Как болят почки и другие мочевыделительные органы
- Виды заболевания, причины и симптомы
- Болезни почек могут протекать бессимптомно
- Инструментальные методы диагностики мочевого пузыря
- Другие урологические болезни
- Повреждения
- Особенности строения
- Причины развития воспаления↑
- Лечение
- Диагностика
Анатомия мочевого пузыря
Мочевой пузырь у мужчины и у женщины имеет одинаковое анатомическое и гистологическое строение и не отличается в своем кровоснабжении и иннервации.
Строение
Анатомия мочевого пузыря достаточно проста, и разобраться в строении органа можно быстро. Он имеет изменчивую форму, которая может быть грушевидной или овальной, в соответствии с тем, сколько в органе находится мочи в определенный промежуток времени. По своему анатомическому строению этот орган состоит из ряда отделов:
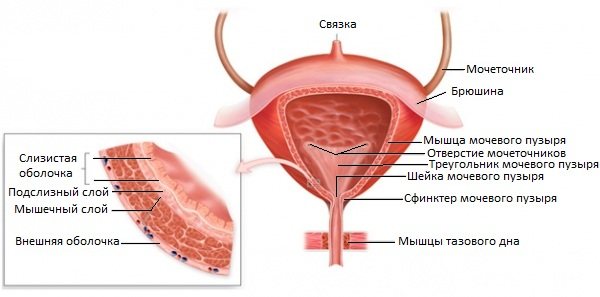
- Верхушка, часть, имеющая заостренную форму, направленную к брюшной стенке;
- Тело, наибольшая часть органа, расположена соответственно посередине пузыря;
- Дно, часть обращенная вниз и кзади;
- Шейка мочевого пузыря, самая узкая часть, расположенная внизу органа.
В мочевом пузыре есть особенная анатомическая структура, называемая мочепузырным треугольником. По двум углам этой структуры расположились устья мочеточников, а в третьем локализован внутренний сфинктер мочеиспускательного канала. Через мочеточники около 3-4 раз в минуту в орган поступает моча малыми порциями.
Стенки мочевого пузыря в свою очередь делятся на переднюю, заднюю и боковые. А передний край органа едва ли не соприкасается с лонным сочленением, между ними расположен тонкий слой рыхлой клетчатки, образующей предпузырное пространство.
Снизу орган фиксирован связками, а его верхушка более свободна. В мужском организме этот орган также имеет связь с простатой.
Мочевой пузырь (фото приведено ниже) достаточно понятен в своей анатомии по иллюстрации.
Функции
Функции мочевого пузыря человека достаточно просты и их всего две:
- Сбор мочи, то есть резервуарная функция;
- Эвакуация мочи, её выведение из организма.
Первая функция осуществляется по мере поступления в полость органа мочи через мочеточники. А вторая выполняется за счет сокращения стенок органа.
Объем
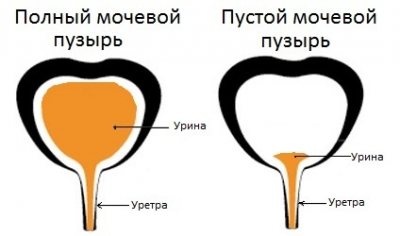 Объем мочевого пузыря в норме у женщин от 250 мл до полулитра, а у мужчин 350-700 мл, цифры варьируют в зависимости от возраста человека. Однако в зависимости от того, как индивидуально сложился организм и насколько растяжимы стенки пузыря, в нём может накапливаться около литра урины.
Объем мочевого пузыря в норме у женщин от 250 мл до полулитра, а у мужчин 350-700 мл, цифры варьируют в зависимости от возраста человека. Однако в зависимости от того, как индивидуально сложился организм и насколько растяжимы стенки пузыря, в нём может накапливаться около литра урины.
Особенности расположения
Достаточно интересен вопрос о том, где расположен мочевой пузырь.
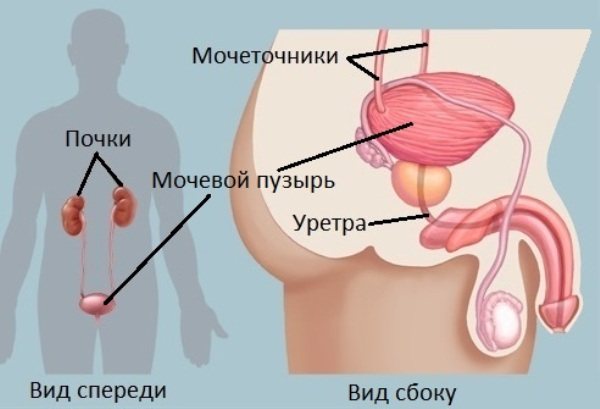
В целом, расположение мочевого пузыря у мужчин и женщин достаточно схоже. В норме он локализован в малом тазу и отделяется от лонного сочленения с помощью рыхлой клетчатки, расположенной тонким слоем позади лобка. Относительно того, с какой стороны мочевой пузырь расположен, можно сказать что он находится приблизительно по средней линии тела человека, и отклоняется в стороны лишь при патологии соседних органов.
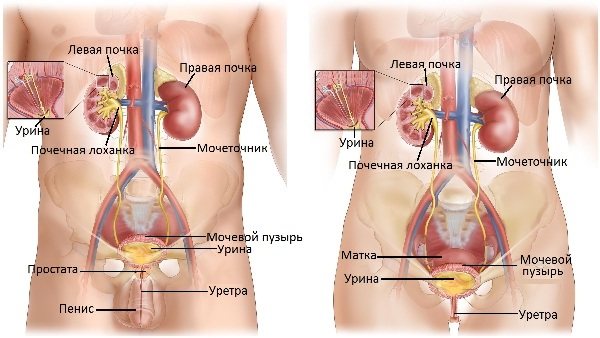
У мужчин данный орган локализован рядом с предстательной железой, а по бокам от него проходят семенные протоки. А у представительниц слабого пола эта структура расположена ближе к матке и входу во влагалище. Но наибольшее отличие для разных полов является не столько в локализации, сколько в одной части этого полого органа. Это – канал мочевого пузыря или же мочеиспускательный, он же уретральный канал. У мужчин он достигает около 15 см, а у женщин приблизительно 3 см.
Кровоснабжение
Мочевой пузырь хорошо кровоснабжается. К его верхней части и собственно к телу идут веточки от правой и левой пупочной артерий, которые называются верхними мочепузырными. В свою очередь к боковым стенкам и к дну подходят нижние мочепузырные артерии, берущие начало от внутренних подвздошных.
Что касается венозного оттока, то кровь направляется от этого органа в венозное сплетение мочевого пузыря. Помимо этого через мочепузырные вены она оттекает и во внутренние подвздошные вены.
Что такое цистит?
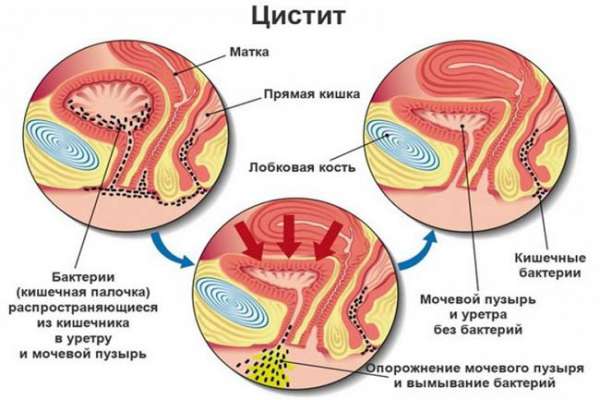
Цистит — заболевание мочевого пузыря, представляющее собой острый или хронический воспалительный процесс. Часто развивается на фоне уретрита — воспаления тканей мочеиспускательного канала. Первые признаки цистита: боли внизу живота, усиливающиеся в процессе мочеиспускания; зуд и жжение; учащенные позывы. Моча приобретает мутный оттенок и резкий неприятный запах. Ухудшается и общее состояние организма — повышается температура, появляются признаки лихорадки и общая слабость. У молодых и пожилых женщин симптомы цистита могут быть менее выраженными. Они проявляются в виде тошноты, боли внизу живота и субфебрильной температуры.
Лечение цистита подразумевает применение антибактериальных препаратов. Рекомендуется соблюдение специальной диеты и питьевого режима. Количество потребляемой в сутки жидкости следует довести до 2-2,5 л. Отказаться необходимо от кофе и алкогольных напитков, ограничить потребление продуктов с повышенным содержанием кальция. Снятию болевых ощущений при цистите способствует наложение на нижнюю часть живота теплого предмета. Идеальным вариантом является мешочек с подогретой крупой или бутылка с теплой водой. Несколько раз в день необходимо пить слабый раствор пищевой соды. Это способствует снижению кислотности мочи и устранению неприятных ощущений. При ухудшении состояния следует обратиться к врачу.
Анализы для диагностики рака мочевого пузыря
В диагностике рака мочевого пузыря ведущую роль занимают инструментальные методы – цистоскопия и УЗИ. Однако не стоит недооценивать лабораторные исследования: иногда они являются единственными методами, выявившими наличие болезни (особенно на ранних стадиях).
К лабораторным методам, которые необходимо проводить при подозрении на наличие рака мочевого пузыря, относят:
- Иммунологический тест на наличие онкомаркеров (специфических веществ, которые указывают на наличие опухолевого процесса в организме).
- Антиген опухолей мочевого пузыря BTA (bladder tumor antigen);
- ВТА stat — иммунохроматографический метод;
- ВТА-TRAK — иммунный способ определения антигена;
- Антиген рака мочевого пузыря (UBC);
- Белок ядерного матрикса-22 (NMP-22);
- Комплексный тест ImmunoCyt/uCyt+ в сочетании с цитологическим исследованием
- Тест UroVysion;
- Белок p16ink4a. Он является биологическим маркером начала канцерогенеза в переходном эпителии мочевого пузыря и почечной лоханки и используется для дифференциальной диагностики ВПЧ-ассоциированного рака мочевого пузыря (выявляется при переходе ВПЧ из эписомальной формы в интегрированную).
Существует большое разнообразие лабораторных методов диагностики онкологии мочевого пузыря на разных стадиях. Но методы, указанные выше, являются приоритетными в настоящее время.
Значительным недостатком указанных тестов является малая распространенность, дороговизна, доля ложных результатов и невозможность определения стадии и распространённости рака.

К другим необходимым лабораторным исследованиям относятся:
- Общий анализ мочи С МИКРОСКОПИЕЙ ОСАДКА (помогает выявить наличие крови в моче – гематурию, которая часто сопровождает течение рака мочевого пузыря, а также наличие атипичных клеток);
- Бактериологический посев мочи с определением чувствительности к антибиотикам и бактериофагам (для выявления инфекционного осложнения течения рака);
- Цитологическое исследование мочи (в 40% случаев в осадке мочи удается выявить опухолевые клетки);
- Биохимические исследования крови (определение мочевины и креатинина позволяет оценить функциональную способность почек).
Как болят почки и другие мочевыделительные органы
Возникающая боль зависит от вызвавшего ее урологического заболевания. Она может быть острой, тупой, ноющей, постоянной, приступообразной. Локализация зависит от места расположения пораженного органа.
- При заболеваниях почек болезненность отмечается в области поясницы примерно на уровне последнего ребра. Ощущения могут отдавать вниз по ходу мочеточника. Болезненность в пояснице сочетается с общей слабостью. В этом виновато снижение уровня гормона эритропоэтина, вырабатываемого почками. Это вещество участвует в образовании эритроцитов – красных кровяных телец крови, переносящих кислород по организму. Поэтому при почечных патологиях наблюдаются снижение работоспособности, хроническая усталость, подавленность, вызванная снижением количества эритроцитов и уменьшением поступления кислорода к тканям.
- При болезнях мочевого пузыря болит внизу живота выше лобка. Боль может отдавать в область паха.
- При уретрите – воспалительном процессе в мочеиспускательном канале, неприятные саднящие ощущения распространяются по ходу уретры.
- При заболеваниях мочеполовых органов у мужчин наблюдается болезненность в промежности, крестце, мошонке и паху.
- При простатите – воспалении предстательной железы – боль отдает в задний проход, с которым непосредственно соприкасается простата. Из-за пережатия уретры увеличенной железой возникает нарушение мочеиспускания.
При вовлечении в воспалительный процесс семявыводящей системы появляются спонтанные болезненные эрекции, а боль в заднепроходной области усиливается. Болезненность при мочевыделительных патологиях часто сочетается с отеками, появлением в моче гноя и крови.
Болезни кишечника и позвоночника, с которыми часто путают проявления почечных патологий, не дают таких симптомов. При их возникновении практически не бывает отеков, не увеличивается количество мочеиспусканий, а у мужчин воспалительный процесс не затрагивает половую функцию.
Виды заболевания, причины и симптомы
Хроническое воспаление мочевого пузыря у женщин протекает в разных формах. Оно может быть персистирующим, латентным или интерстициальным. Каждый вид имеет свое характерныое протекание и симптоматические особенности.
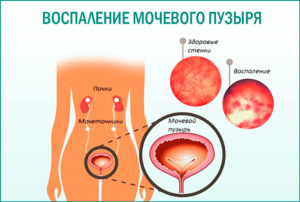
Причиной подобного заболевания является инфекцией, попавшие в область мочеполовой системы. Такие бактерии-возбудители провоцируют воспаление мочевого пузыря, и при его обострении начинается персистирующая инфекция, характеризующаяся различной степенью сложности и штамма. Возбудителями могут быть как грибки candida, так и стафилококки.
С точки зрения морфологических особенностей Цистит мочевого пузыря может быть язвенным, полипозным, катаральным или инкрустирующим. Изменения в органе приводят к ороговению эпителиальных клеток, формированию кист и полипов на слизистых оболочках.
Интерстициальное воспаление носит неинфекционный характер и характеризуется язвенными ранками на поверхности органа, а также уплотнениями белкового типа. При любом поражении заметны сильные кровоизлияния на пораженном участке.
Также встречается хроническая форма шеечного вида, когда воспаление находится в шейке мочевого пузыря. Этот вид заболевания реже встречается, но при возникновении делает жизнь женщины невыносимой. Симптомы шеечного цистита – постоянные позывы к деуринации, сильная боль при мочеиспускании и неконтролируемое подтекание мочи.
Симптомы
При возникновении патологии, в области малого таза отмечаются процессы застоя, связанные с плохим лимфотоком и недостаточным кровообращением, а также проблемами со снабжением мочевыводящих органов кровью. Часто эти нарушения вызывают дисфункцию почек, пиелонефрит. Также к симптомам можно отнести:
- длительное переохлаждение. При длительном нахождении в холодном и сыром пространстве ухудшается функционирование мочевого пузыря. При попадании инфекции возбудитель начинает активнее размножаться в ослабленном органе, что приводит к обострению воспалительных процессов;
- врождённые аномалии строения и генетическая расположенность к патологии. Специалисты отмечают в некоторых случаях малую длину мочеиспускательного канала и непосредственную близость уретрального канала к анусу и влагалищу.
В зависимости от причины появления цистит может быть инфекционным или асептическим. Если он появляется от других болезней, то вид определяется как первичный или вторичный. При болезненных ощущениях болезнь приобретает интерстициальную форму.
Воспаление в хронической форме характеризуется следующими симптомами:
- болезненность при мочеиспускании, появление мутной мочи или кровяных выделений;
- частые позывы к деуринации, ощущение неполного опорожнения, несмотря на потуги, мочевого пузыря;
- рези и болезненность в нижней половине живота, рост температуры тела, что указывает на зарождение пиелонефрита.
Игнорирование симптомов и отсутствие лечения приводит к переходу патологии на почки, что может закончиться их дисфункцией.
Болезни почек могут протекать бессимптомно
Точнее, симптомы при этих болезнях есть, и они довольно серьезные. Однако заболевание не дает внешних проявлений и жалоб, с которыми обычно обращаются к врачу. Часто такая ситуация возникает при гломерулонефрите – тяжелом заболевании почек, сопровождающемся поражением клубочкового аппарата.
При этом заболевании в 45% случаев не наблюдается выраженной симптоматики. Больные замечают незначительную отечность и небольшое повышение давления. Иногда возникают жалобы на сильную усталость и повышение температуры до 37.1-37.3 по вечерам. Этого уже достаточно, чтобы обратиться к врачу.
Инструментальные методы диагностики мочевого пузыря
Инструментальные методы являются ведущими в диагностики рака мочевого пузыря.
Рассмотрим, какие же методы способны определить наличие РМП:
Цистоскопия (эндоскопическое исследование мочевого пузыря), несомненно, является самым основным методом в диагностике рака мочевого пузыря. Цистоскопия представляет собой введение цистоскопа (катетера с оптической видео системой) в полость мочевого пузыря через мочеиспускательный канал (уретру). Благодаря этому методу возможно определение типа опухоли, ее распространенности, стадии, степени инвазии (прорастания в мышечную стенку мочевого пузыря).
В дальнейшем проводится обычное цистоскопическое исследование с одной особенностью – так как опухолевые клетки накапливают флуоресцент, происходит изменение длины волны поглощаемого флуресцентом света. Установлено, что цистоскопия, проводимая с фотодинамическим исследованием, повышает вероятность выявления РМП на 20%.
Однако возможен ложноположительный результат при выраженных воспалительных поражениях стенки мочевого пузыря.
- УЗИ мочевого пузыря является абсолютно безопасным, дешевым и легким в проведении исследованием (как для врача, так и для пациента). Во время проведения УЗИ определяется наличие опухоли, ее размеры, степени прорастания в мышечную стенку. Точность УЗИ составляет 82% при опухолях более 5 мм.
- Экскреторная урография представляет собой вид рентгенологического исследования, во время которого исследуемому вводят внутривенно контрастное вещество, а затем делают серию рентгенологических снимков, на которых отображается процесс почечной фильтрации и выведения мочи по мочевыделительным путям. При диагностике рака мочевого пузыря данный вид исследования применяется редко. В основном назначение экскреторной урографии связано с исключением других поражений (верхних мочевых путей) и с поиском осложнений рака мочевого пузыря (например, при прорастании рака из мочевого пузыря в мочеточник и обструкции (закупорке) верхних мочевыводящих путей).
- Радиоизотопный метод (сцинтиграфия), во время которого в организм вводятся радиоактивные изотопы, поглощаемые определенными структурами организма (органами и тканями), и регистрируется испускаемое ими излучение. Аналогично экскреторной урографии данный вид исследования направлен в основном на поиск осложнений рака, а также на поиск метастазов.
- Компьютерная томография (КТ) эффективна для выявления степени распространённости рака (в том числе на тазовые органы и лимфатические узлы) и для поиска метастазов в других органах (например, в печени или надпочечниках).
- Магнитно-резонансная томография (МРТ) является высокочувствительным методом, позволяющим определить стадию, степень распространенности и инвазии раковой опухоли. Эффективен этот метод и при поиске метастазов: МРТ является самым точным в визуализации метастазов рака мочевого пузыря в кости скелета.
- Позитронно-эмиссионная томография дает представление о биологических свойствах опухоли, позволяет изучить физиологические и биохимические процессы, происходящие в опухоли.
Другие урологические болезни
Специфических признаков редкие урологические патологии не имеют, что существенно затрудняет диагностику.
Эндометриоз
Эндометриоз – заболевание, развивающееся при распространении слизистых оболочек матки за ее пределы.

Развитие эндометриоза может вызвать изменение массы тела.
К самым распространенным симптомам заболевания относят:
- боли при мочевыделении;
- появление кровяных сгустков в урине;
- сильную боль в области малого таза;
- наличие мутного осадка в моче;
- изменение массы тела.
Интенсивность проявлений увеличивается перед месячными, патологические изменения в слизистых оболочках способствуют покраснению мочи. На поздних стадиях область поражения увеличивается, развивается спаечный процесс, приводящий к возникновению ноющих болей в тазовой области.
Кисты
Киста мочевого пузыря – доброкачественное новообразование, представляющее собой полость с жидким содержимым. Его развитие сопровождается появлением следующих симптомов:
- приступообразные боли внизу живота. Усиливаются при присоединении воспалительного процесса;
- отечность передней брюшной стенки. Сопровождается покраснением кожных покровов соответствующей локализации;
- затруднение оттока урины. Наблюдается при наличии крупных кист, сдавливающих устье уретры;
- запоры, связанные со сдавливанием кишечника увеличивающимся мочевым пузырем;
- гнойные выделения из мочеиспускательного канала. Появляются при присоединении бактериальных инфекций;
- раздражение брюшины. Симптом связан с прорывом кисты, при котором содержимое изливается в брюшную полость;
- повышенная температура тела, общая слабость, озноб, ломота в мышцах и суставах.

Киста мочевого пузыря может вызвать у человека озноб.
Метаплазия
Метаплазия представляет собой воспалительное заболевание, характеризующееся утолщением эпителиального слоя стенок пузыря. Клиническая картина патологии включает:
- тянущие боли в лобковой области, отдающие в поясницу, схожие с неприятными ощущениями, возникающими при менструации у женщин;
- частое мочевыделение, появление ложных позывов. Выведение урины сопровождается резями, зудом и жжением, из-за чего метаплазию часто путают с циститом;
- чувство наполненности мочевого после посещения туалета;
- появление светлого хлопьевидного осадка в моче;
- неприятные ощущения при половом акте, возникающие из-за близкого расположения пузыря к половым органам.
Папилломы
Прорастание папилломы в толщу тканей способствует развитию гематурии, при которой урина приобретает красноватый оттенок. Расположенные в области внутреннего отверстия уретры образования затрудняют отток жидкости, из-за чего позывы часто оказываются ложными, а пациент испытывает ощущение наполненности пузыря даже после посещения туалета. Чтобы начать мочеиспускание, человек вынужден прилагать усилия. Струя прерывается, возобновляясь после смены положения тела.

На поздних стадиях солевого диатеза человек становится раздражительным и агрессивным.
Солевой диатез
На ранних стадиях нарушение метаболизма, сопровождающееся накоплением солей в мочевом пузыре, не вызывает неприятных ощущений. Симптомы заболевания появляются тогда, когда кристаллы начинают перемещаться и раздражать слизистые оболочки.
На поздних стадиях присоединяется почечная колика, повышается температура, изменяются характеристики мочи, увеличивается артериальное давление. Пациент становится раздражительным и агрессивным, плохо спит, постоянно хочет пить. Специфическим проявлением считается запах ацетона изо рта.
Повреждения
При повреждении стенки мочевика содержимое органа изливается из раны фонтанчиком, что связано с наличием внутрибрюшного давления. Другие симптомы зависят от характера и тяжести травмы.
Непроизвольное выделение урины при кашле может говорить об опущении пузыря.
Опущение
При опущении пузыря возникают следующие симптомы:
- прерывание струи;
- непроизвольное выделение урины при стрессах, испуге, физических нагрузках, смехе и кашле;
- дискомфорт внизу живота;
- частые ложные позывы;
- чувство неполного опорожнения пузыря после посещения туалета;
- боли при половом акте;
- появление округлого новообразования во влагалище у женщин.
Травмы
При ушибе пузыря появляются следующие симптомы:
- нарушение выведения мочи (при попытке опорожнения мочевика возникают затруднения);
- появление кровянистых примесей в моче;
- частые позывы (при травмировании прилегающих к уретре участков);
- боли в нижней части живота средней степени выраженности, усиливающиеся при изменении положения тела;
- вздутие живота;
- напряженность брюшных мышц;
- отечность лобковой и паховой области;
- синюшность кожных покровов;
- тошнота.

При ушибе мочевого пузыря у человека может появиться тошнота.
Разрыв
Клиническая картина разрыва пузыря:
- боли, распространяющиеся по всему животу;
- выделение алой крови с мочой;
- невозможность самостоятельного опорожнения пузыря;
- болезненные ложные позывы;
- подтекание мочи из раны (характерно для внебрюшинных разрывов);
- снижение артериального давления, бледность кожных покровов;
- раздражение брюшины, возникающее при внутрибрюшинных травмах (содержимое лопнувшего пузыря выделяется в брюшную полость);
- задержка кала и газов;
- вздутие живота;
- напряженность брюшных мышц;
- припухлость нижней части живота и паха;
- синюшность кожи, вызванная подкожным кровоизлиянием;
- частые приступы рвоты;
- занятие пациентом вынужденного положения, снижающего интенсивность боли;
- повышение температуры тела.

Клиническая картина разрыва пузыря включает в себя вздутие живота.
Свищ
Если дырки имеют небольшие размеры, то моча периодически подтекает из влагалища у женщин. Мочеиспускание при этом не нарушается. Свищи, образующиеся в основании пузыря, имеют большую ширину, из-за чего весь объем урины вытекает во влагалище или кишечник. У женщин это заболевание сопровождается нарушением цикла, воспалением шейки матки. При наружных свищах наблюдаются:
- раздражение кожи;
- появление мокнущих язв;
- выделения с резким неприятным запахом;
- ухудшение психоэмоционального состояния.
Вздутие
Вздутие, сопровождающееся растяжением стенок органа, специфических проявлений не имеет. Распознать это патологическое состояние помогает припухлость внизу живота, возникновение которой объясняется накоплением большого количества жидкости в полости пузыря. Если задержка урины сопровождается инфицированием слизистых, пациент ощущает боль и жжение, усиливающиеся при посещении туалета.
Вздутие, сопровождающееся растяжением стенок мочевого пузыря, специфических проявлений не имеет.
Дивертикулез
Клиническая картина этого заболевания следующая:
- невозможность полноценного опорожнения пузыря;
- задержка урины;
- двухэтапное течение процесса выведения мочи;
- увеличение продолжительности акта молчеиспускания;
- появление кровянистых примесей в урине;
- выделение гноя из уретры;
- отсутствие позывов;
- жжение в нижней части живота, возникающее при присоединении инфекций.
Обструкция
При обструкции пузыря появляются следующие симптомы:
- болевой синдром, связанный с растяжением стенок органа и воспалением мочеточников;
- почечная колика, возникающая при острой задержке мочи. Неприятные ощущения имеют постоянный выраженный характер, они распространяются на низ живота, промежность и половые органы;
- слабые боли в области поясницы (возникают при обструкции мочеточниково-лоханочного соединения);
- боли в боку, усиливающиеся при мочеиспускании.

Обструкция мочевика вызывает неприятные ощущения в промежности.
Спайки
Спаечный процесс, охватывающий мочевик, способствует:
- нарушению выведения мочи;
- появлению острых болей, усиливающихся во время менструаций;
- возникновению приступов тошноты и рвоты;
- интоксикации организма, проявляющейся головными болями, сонливостью, общей слабостью;
- нарушению функций кишечника.
Особенности строения
У мужчин мочевой пузырь устроен так же, как и у женщин, разница заключается только в его расположении.
У мужчин к внешней части органа примыкает предстательная железа и семенные протоки по бокам. Женский находится рядом с влагалищем и маткой, отличаясь короткой протяженностью, всего 3 см. У мужчин его длина доходит до 15 см.
При заполнении мочевой пузырь меняет форму и размер. Наполненный мочой, он становится круглым или овальным. В норме его вместимость составляет от 250 до 500 мл для взрослого человека, а для новорожденного для новорожденного – около 80 кубических сантиметров мочи. Ребёнок в пятилетнем возрасте скапливает до 180 мл жидкости, а старшие дети, от 12 лет и более, до 250 мл.
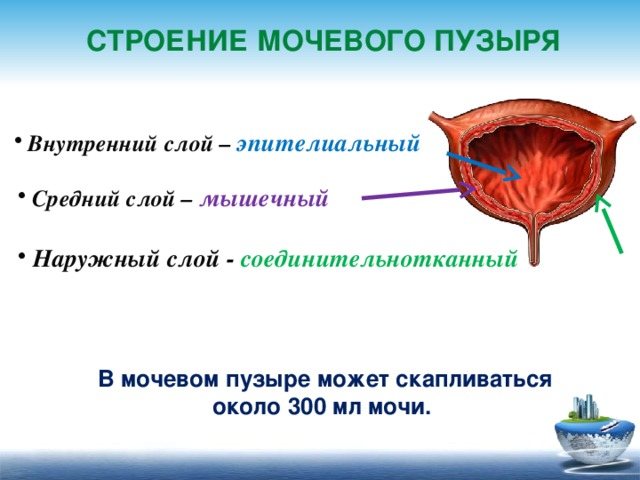
Рассмотрим анатомические особенности. Своей передней частью и верхушкой он обращен к передней стенке брюшной полости. К пупку от самой верхушки тянется срединная пупочная связка, которая называется зародышевым мочевым протоком. Верхушка переходит в расширение пузыря и его дно. Эта конструкция называется шейкой, переходящей в уретру.
Орган покрыт слизистой оболочкой, мышечным слоем и адвентицией. В местах, где его покрывает брюшина, есть еще серозная оболочка. Когда происходит опорожнение, он существенно уменьшается, сокращаясь мышечной стенкой до 12-15 мм в толщину.
У новорожденных он имеет совсем другую форму, непосредственно при рождении он напоминает веретено, в первые годы жизни – грушу, к 8 годам – яйцо. В подростковом возрасте приобретает форму как у взрослого человека.
Ещё по теме: Как лечить ребёнка, если он застудил мочевой пузырь?
Необходимо знать особенности анатомии человека и роль каждого органа в работе организма. Мочевой пузырь не является исключением, поскольку он главный орган мочевыводящей системы у мужчин и женщин, которая является жизненно необходимой.
Слизистая оболочка
При опорожнении слизистая оболочка внутри образовывает складки, которые снова распрямляются при повторном заполнении мочи. Слизистая покрыта переходным эпителием, клетки которого при пустом мочевом пузыре имеет круглую форму, а при наполнении жидкостью – напоминают чешуйки и прижимаются плотно друг к другу.
На дне мочевого пузыря его передняя часть отличается скрытыми уретральными отверстиями, а два угла – наличием левого и правого мочеточников.
Подслизистая основа
При помощи слизистой оболочки мочевого пузыря образовываются складки, кроме зоны треугольника, где она отсутствует. После подслизистого слоя располагается мышечная оболочка, сформированная из ткани, гладкой по структуре и состоящей из мышечных волокон. На том отрезке, где он переходит в уретру, есть сфинктер из гладкой мускулатуры. В момент опорожнения этот сфинктер открывается. В центре мочеиспускательного канала есть еще один непроизвольный сфинктер, сформированный поперечной мускулатурой. При мочеиспускании оба сфинктера расслабляются, а стенки мочевого пузыря напрягаются.
Сосуды и нервы
К верхушке мочевого пузыря подходят правая и левая ветви пупочной артерии. Нижними мочепузырными артериями происходит кровоснабжение боковых стенок мочевого пузыря и его дна. При помощи мочепузырных вен происходит отток венозной крови во внутренние подвздошные вены и венозное сплетение.
Питание нервами мочевого пузыря происходит по тазовым внутренностным нервам, бедренно – половым и подчеревным нервным сплетениям.
Причины развития воспаления↑

До тридцати лет мужчины очень редко болеют циститом и для того, чтобы избежать заболевания им достаточно соблюдать личную гигиену. Сорокалетний возраст становится своеобразным рубежом, после которого человек входит в группу риска развития воспалительного процесса в простате, уретре и семенниках, по восходящему принципу, распространяющемуся на мочевой пузырь.
Воспаление может обладать нисходящим механизмом развития. В таком случае причиной нарушения выступают болезни почек (пиелонефрит, туберкулез почек), инфекционно-воспалительные заболевания отдаленных органов (гайморит, тонзиллит, ангина, грипп).
В зависимости от возбудителя цистит бывает:
- Специфическим — возникает на фоне инфекционной патологии других органов. Чаще всего специфические поражения мочевика вызваны туберкулезными палочками, возбудителями венерических болезней (гонореи, сифилиса, трихомоноза, хламидиоза, уреаплазмоза).
- Неспецифическим — вызывается условно-патогенными микроорганизмами (кишечной палочкой, стафилококком и др.), обитающими в толстом кишечнике и половых органах. При нормальном состоянии иммунной системы и отсутствии негативных внешних воздействий эти бактерии не становятся причиной патологических процессов. Толчком для воспаления в таком случае является переохлаждение, несвоевременное опорожнение мочевого пузыря, наличие поражений мочеиспускательного канала и других заболеваний мочевика, развитие застойных явлений в малом тазу, несоблюдение личной гигиены.
Наиболее распространенными причинами неинфекционной формы заболевания выступают:
- Переохлаждение области мочевого пузыря.
- Обострение мочекаменной болезни (при прохождении конкрементов).
- Увеличение размеров предстательной железы при простатите, доброкачественной гиперплазии (аденоме) и злокачественных новообразованиях простаты — пораженная железа пережимает уретру, способствуя застою мочи и развитию воспаления.
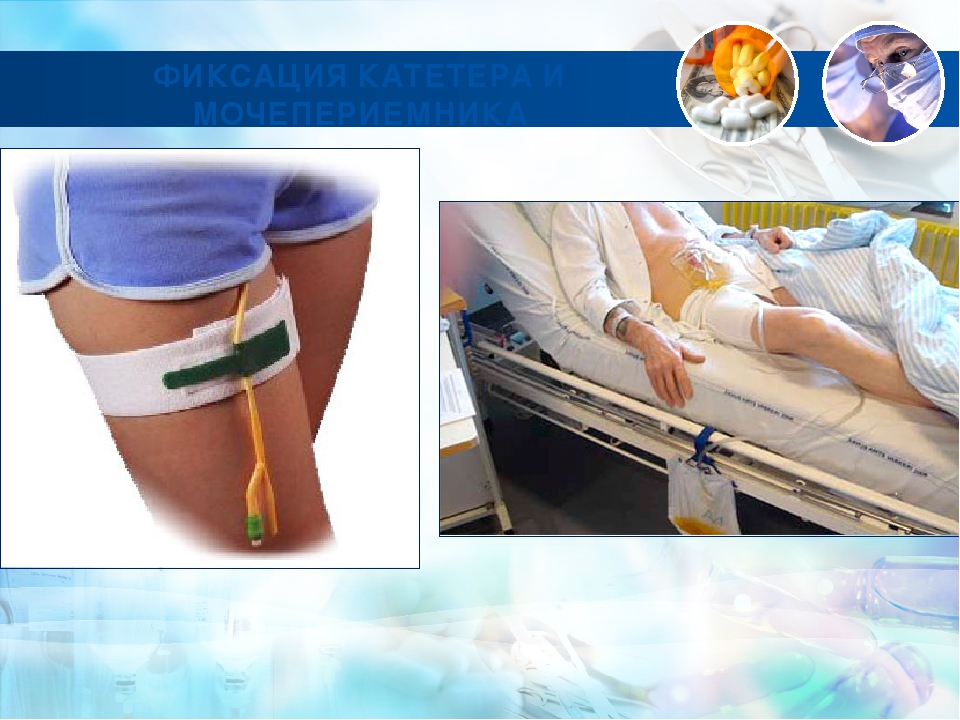
- Проведение медицинских процедур — постановка катетера, цистостомы, операции на мочеполовых органах.
- Травмы.
- Кисты, полипы и другие доброкачественные новообразования.
- Снижение иммунитета.
Лечение
Чтобы не допустить воспаления мочевого пузыря, важна профилактика цистита у мужчин. Если все же уберечься не удалось и появились первые признаки болезни, то нужно скорее посетить специалиста. Терапия назначается только после того, как уролог соберет полный анамнез и проведет обследования. Острый цистит, сопровождаемый сильными болями и стойкой задержкой мочи, потребует лечения в стационаре и подробного изучения происходящих в организме процессов для определения типа болезнетворного микроорганизма. В качестве общих методов терапии рекомендуется следующее:
- Постельный режим во время острого периода болезни, применение жаропонижающих, потребление большого количества жидкости (до 2,5 литров в день), соблюдение диеты при отсутствии в рационе кислого, острого и соленого.
- Антибиотики. После того, как был выявлен возбудитель, назначаются противомикробные средства. Самые распространенные это фторхинолоны (Нолицин, Цифран, Нормакс, Ципролет А, Левофлоксацин, Палин), нитрофураны (Фурагин, Фурадонин), цефалоспорины. Препараты принимают в течение недели. Эффективным и самым удобным считается Монурал. Препарат выпускается в виде порошка, который надо развести и выпить на ночь. Единоразовое применение препарата заменяет недельный курс обычных антибиотиков. Невиграмон, который содержит налидиксовую кислоту, эффективен против большинства возможных патогенных микроорганизмов, вызывающих цистит. Амоксиклав, полусинтетическая форма пенициллина, эффективно борется с грамположительными бактериями.
- Фитотерапия. Эффективны против цистита мочегонные и противовоспалительные растительные средства. Травяные чаи (толокнянка, полевой хвощ, лист брусники) будут полезны при этом заболевании. Такие препараты как Канефрон, Цистон и Фитолизин, оказывают поддерживающий эффект, помогают снять воспаление. Следует помнить о возможности аллергической реакции на травы. Полезным будет клюквенный сок или морс, эффективны таблетки Монурель, содержащие экстракт клюквы. Такие препараты уменьшают концентрацию антибиотика, поэтому применять их можно по окончании курса лечения.
- Помогут снять боль спазмолитические препараты, такие как Но-Шпа или Папаверин, и нестероидные противовоспалительные средства (Нимесил и Диклофенак).
- Некоторые инфекции, передающиеся половым путем, могут привести к возникновению цистита у мужчин. Схему лечения назначает специалист.
- Иммуномодуляторы и пробиотики. Подобные средства помогают организму восстановиться после курса антибиотиков. Непосредственного участия в лечении болезни не принимают. Иммуномодуляторы помогают организму бороться с болезнетворными микроорганизмами, а пробиотики восстанавливают микрофлору кишечника.
- Курс лечения зависит от сопутствующих заболеваний, таких как пиелонефрит, мочекаменная болезнт, аденомэктомия, простатит. Необходима терапия этих болезней для излечения и от цистита.
- Промывание мочевого пузыря. В некоторых случаях рекомендуется эта процедура с использованием антисептиков, эффективно применение новокаиновых блокад.
- Физиотерапия. По завершении острого периода болезни с целью ускорения восстановления организма и рассасывания применяются ультразвуковые процедуры, УВЧ, грязелечения, магнитолазеротерапия, электрофорез.
Диагностика
В некоторых случаях рак мочевого пузыря обнаруживается случайно, например при плановом ультразвуком обследовании в области гинекологии. Чаще люди все же обращаются к врачу, когда болезнь уже проявляется выраженными симптомами.
Следует заметить, что наличие крои в моче не обязательно свидетельствует о злокачественном образовании. Этот признак может появляться и при других заболеваниях. На основании одного обследования диагноз не ставится. Сначала доктор выдвигает предположение, а затем направляет на дополнительные обследования, которые подтвердят или опровергнут наличие атипичных клеток.
В качестве диагностических мероприятий при раке мочевого пузыря проводятся:
- Ультразвуковое исследование. Один из первичных методов диагностики, благодаря которому можно увидеть изменение контуров органа и заподозрить наличие опухоли.
- Анализ мочи. В нем обычно видно превышение нормы по нескольким показателям (белки, эритроциты, лейкоциты).
- Цитоскопия. Представляет собой обследование, пи котором в мочеиспускательный канал и пузырь вводится специальный аппарат – цитоскоп. Орган обследуется врачом визуально, а также есть возможность взять кусочек ткани на биопсию.
- Биопсия. Материал ткани изучается под микроскопом, чтобы понять, есть ли в нем атипичные клетки.
- Компьютерная томография. После исследования врач получает изображение, на котором видно размеры образования, его локализацию и форму. В результате обширного осмотра определяют наличие метастазов в лимфатических узлах и других органах.
- Анализ на онкомаркеры. Выявляет вещества, которые появляются в моче или крови только при онкологических заболеваниях.