Что такое миопатия дюшенна?
Содержание:
Что такое миопатия Дюшена
Это серьезное заболевание поражает, главным образом, мышцы в области туловища, бедер и плеч. При этом пациенты, как правило, могут свободно использовать руки и пальцы, но у них возникают проблемы с ходьбой, бегом, и так далее. Мышечная слабость прогрессирует постепенно. Обычно она проявляется в раннем детстве, но поначалу симптомы миопатии Дюшена выражены очень слабо. С возрастом они становятся все более выраженными, и приводят к резкому снижению качества жизни.
Миопатия Дюшена диагностируется приблизительно у одного из 3500 мальчиков.
В мышечной ткани содержится дистрофин – белок, необходимый для нормальной работы мышц. У людей с миопатией Дюшена этого вещества слишком мало. Со временем это приводит к повреждению мышечных волокон и ослаблению мышц. Причиной этого является особый ген, который передается от родителей к детям, либо генные мутации, произошедшие в период внутриутробного развития.
Для каждого сына женщины, которая является носителем гена Дюшена, вероятность развития миопатии Дюшена составляет ровно 50%. Дочери такой женщины станут носителями этого гена с такой же вероятностью.
Если у ребенка миопатия Дюшена, значит ли это, что у кого-то из членов семьи есть ген Дюшена? Не обязательно. Приблизительно в половине случаев заболевшие миопатией этого типа не получают дефектный ген от одного из родителей. В клетках плода еще во время беременности происходят мутации, результатом которых и становится миопатия. Это может произойти из-за «ошибки», которая случилась при копировании родительских генов в клетки, которые должны будут образовать организм ребенка. Почему это происходит, в настоящее время неизвестно.
Точно узнать, есть ли у кого-то из членов вашей семьи ген Дюшена, можно, только при помощи генетического консультирования.
Каковы симптомы?
Обычно первые симптомы миопатии Дюшена появляются в возрасте 1-3 лет. Родители могут заметить следующие признаки миопатии Дюшена:
- Ребенку трудно ходить, бегать, прыгать, подниматься по лестницам. Походка ребенка может отличаться от походки его ровесников – он ходит вразвалочку, и менее уверенно, чем остальные. Иногда дети с миопатией Дюшена начинают ходить позже остальных, однако и совершенно здоровые малыши иногда делают первые шаги несколько позже сверстников;
- В более старшем возрасте ребенок может опираться на руки, чтобы встать;
- У ребенка могут наблюдаться проблемы с обучением – как правило, не очень серьезные.
Иногда первым признаком миопатии Дюшена является замедленное развитие речи.
Как диагностируется
В первую очередь врачи, как правило, просто наблюдают за ребенком, в особенности за тем, как он ходит, бегает и встает с пола. Если основания подозревать миопатию Дюшена, будет назначен анализ крови на креатинкиназу – это фермент, уровень которого у людей с этим нарушением всегда очень высок (в 10-100 раз выше нормы). Если уровень креатинкеназы у ребенка в норме, миопатию Дюшена исключают и начинают искать другие причины появившихся у малыша симптомов.
Следующим этапом диагностики миопатии Дюшена является биопсия мышечной ткани и/или генетическое тестирование.
В ходе биопсии врач берет небольшой фрагмент мышечной ткани для дальнейших анализов; процедуру проводят под общей анестезией. Образец ткани изучают под микроскопом при помощи особых техник, чтобы оценить состояние мышечных волокон и количество дистрофина.
Для проведения генетического тестирования необходимо необходимое количество крови пациента. С помощью этого метода выявляют гены, которые отвечают за развитие миопатии Дюшена. В большинстве случаев этот способ позволяет точно диагностировать данное заболевание.
Лечение мышечной дистрофии Дюшенна
На сегодняшний день нет радикального метода лечения этой болезни. Заболевание считается неизлечимым и прогрессирующим. Оно неизбежно приводит к инвалидизации больного.
Возможна симптоматическая терапия для облегчения проявлений болезни.
Медикаментозные средства в лечении миодистрофии Дюшенна
- Основным методом симптоматической терапии является назначение гормональных стероидных препаратов: Преднизолона и Дефлазакорта. Гормоны позволяют на некоторое время замедлить развитие болезни и сохранить силу мышц. Обычно гормоны назначают в возрасте 4-5 лет, когда ещё не утрачена полностью способность двигаться. Однако гормональные препараты могут лишь ненадолго затормозить развитие болезни. Затем они перестают помогать, и болезнь прогрессирует. Как только гормоны перестают действовать, их начинают постепенно отменять, уменьшая дозировку.
- Применяют препараты из группы адреномиметиков (Альбутерол, Формотерол). Эти препараты укрепляют мышцы, но они не могут замедлить прогрессирование болезни.
- В лечении миодистрофии Дюшенна используют также сердечные препараты. Они помогают при изменениях в сердечной мышце.
Физиотерапия
Физиотерапевтические методы лечения помогают на время сохранить двигательную функцию пациента. Больным противопоказана полная обездвиженность и постельный режим, это приводит лишь к очень быстрому развитию болезни. Больным необходима умеренная активность.
- Полезны сеансы массажа и лечебной физкультуры.
- С целью нормализации функции дыхания показаны дыхательные упражнения.
Ортопедическая помощь
 Когда двигательные функции в результате болезни утрачиваются, приходится использовать ортопедические приспособления. При мышечных контрактурах применяют ортезы и специальные шины. Если образовалось серьёзное искривление позвоночника, то помогает использование корсетов. При полной невозможности самостоятельно передвигаться и стоять, применяют вертикализаторы и инвалидные коляски с электроприводом.
Когда двигательные функции в результате болезни утрачиваются, приходится использовать ортопедические приспособления. При мышечных контрактурах применяют ортезы и специальные шины. Если образовалось серьёзное искривление позвоночника, то помогает использование корсетов. При полной невозможности самостоятельно передвигаться и стоять, применяют вертикализаторы и инвалидные коляски с электроприводом.
Разработки новых методов лечения
Даже при использовании всех современных методов лечения не удаётся полностью победить мышечную дистрофию Дюшенна. Продолжительность жизни больных очень мала. Поэтому активно ведутся исследования новых методик лечения.
- Изучается возможность замены дефектного гена на здоровый ген.
- Исследуется терапия стволовыми клетками.
- Ведутся исследования по пересадке клеток, способных продуцировать белок дистрофин.
- Проводятся опыты на животных по замене белка дистрофина на атрофин.
- Изучается возможность замедления болезни путём исправления гена (пропуск экзонов).
Клинические особенности некоторых форм миопатий
Болезнь Дюшенна
Мышечная дистрофия Дюшенна в Википедии определяется как наиболее тяжелая и распространенная форма прогрессирующих миопатий. Ее особенностями являются ранняя манифестация (в возрасте 2–3 лет) и быстро развивающаяся слабость проксимальных мышц вначале нижних, а позже и верхних конечностей.
Больные дети обычно ходят вразвалку, на пальцах, имеют выраженный лордоз. Им сложно вставать с пола, прыгать, бегать, подниматься по ступенькам. Характерны частые падения с переломами рук или ног (почти у 20% больных детей). Характерно стабильное прогрессирование слабости, практически у всех детей развивается сколиоз, сгибательные контрактуры конечностей и достоверная псевдогипертрофия (замещение отдельных групп мышц жировой/соединительной тканью).
Специфической особенностью дистрофии Дюшенна является вовлечение в патологический процесс сердечной мышцы (в 90% случаев) с развитием дилатационной кардиомиопатии, сопровождающейся нарушениями проводимости, реже аритмией.
Еще одной особенностью является легкое непрогрессирующее слабоумие, затрагивающее вербальные способности и вызывающее нейроповеденческие расстройства (синдром гиперактивности и дефицита внимания, расстройства аутистического спектра, отклонения в когнитивных функциях и др.), что затрудняет процесс обучения ребенка. Большинство детей прикованы к инвалидной коляске и умирают от осложнений к 20 годам.
Прогрессирующая миодистрофия Беккера
Вовлекаемые мышечные группы при миодистрофии Беккера
По клинической симптоматике она во многом напоминает форму Дюшенна, однако протекает более доброкачественно. Манифестирует эта врождённая позднее, в возрасте 10-15 лет, протекает мягко, пациенты сохраняют работоспособность на протяжении длительного периода, в 20-30 лет, иногда и позже могут еще ходить.
Фертильность не страдает, поэтому иногда заболевание прослеживается в 2-3 поколениях (“эффект деда”) — больной мужчина передает через свою дочь заболевание внуку. Заболевание прогрессирует медленно. Реакция ахилловых сухожилий менее резко выражена. Сердечно-сосудистые расстройства отсутствуют или выражены умеренно (кардиалгии, блокада ножек пучка Гиса). Интеллект сохранен.
Плечелопаточно-лицевая форма миопатии Ландузи—Дежерина
Манифестирует в возрасте 10-20 лет. Атрофии и мышечная слабость локализуются в мимической мускулатуре лица, плеч и лопаток. Лицо становится гипомимичным (толстые, вывороченные губы, «полированный» лоб, «поперечная» улыбка). Атрофии мышц плеча и трапециевидной мышцы вызывают появление специфических симптомов («крыловидных» лопаток, симптом свободных надплечий, сколиоза, уплощения грудной клетки). Мышечный тонус снижен в ранних стадиях болезни преимущественно в проксимальных группах мышц. Болезнь прогрессирует медленно, работоспособность длительно сохраняется.
Окулофарингеальная миопатия
Характерно сочетанное поражение глазодвигательных мышц с выраженной слабостью мышц глотки/языка. Особенностью является позднее начало (в 40-60 лет). Манифестирует первоначально двусторонним птозом с последующим развитием расстройства глотания.
2 Клиническая картина
Симптомы мышечной дистрофии Дюшенна практически всегда появляются в раннем возрасте. Наиболее часто они обнаруживаются у детей первого года жизни. Все патологические изменения, происходящие в организме при этом заболевании, делятся на несколько групп: разрушение скелетных мышц, деформация позвоночника, неврологические расстройства, эндокринные нарушения, сердечная и дыхательная недостаточности.

Миопатия — основной признак синдрома Дюшенна. Она становится причиной развития общей слабости. На ранних стадиях симптомы заболевания выражены слабо. Рождается ребенок без видимых пороков. Однако со временем становится заметно, что его физическое развитие значительно отстает от возрастных норм. Ребенок отличается сниженной двигательной активностью, в раннем возрасте многие родители не считают это признаком болезни, списывая все на особенности характера малыша. Явные признаки миопатии появляются к концу первого года жизни. При попытках сделать шаг ребенок падает, он передвигается на носочках и не может ходить без опоры. В то время как большинство сверстников начинает уверенно перемещаться, мальчики с синдромом Дюшенна продолжают падать.
Дети старше 3 лет жалуются на усталость и непереносимость физических нагрузок. Прыжки, бег и другие излюбленные занятия мальчиков их не привлекают. Заподозрить наличие заболевания можно и по нарушению походки, ребенок ходит вперевалку. Симптом Говерса — специфический признак болезни. Он подразумевает задействование рук при попытках подняться с колен на ноги. Патологический процесс распространяется восходящим путем. Это значит, что на ранних стадиях слабость охватывает лишь нижние конечности, постепенно распространяясь на поясничный, грудной и шейный отделы. Несмотря на прогрессирующее разрушение мышечных волокон, некоторые области тела могут выглядеть нормальными. Появляется псевдогипертрофия, чаще всего поражающая икроножные, дельтовидные и ягодичные мышцы.
Дистрофия имеет симметричный характер. Разрушение волокон приводит к появлению контрактур и укорочению сухожилий. Рефлексы постепенно исчезают. Болевыми ощущениями патологический процесс не сопровождается. Большинство пациентов становятся неспособными к передвижению в возрасте 12-13 лет. Возможность стоять на ногах утрачивается к 16 годам. На следующей стадии наблюдается поражение дыхательных мышц. Слабость диафрагмы, грудных и брюшных мышц приводит к уменьшению емкости легких и развитию гипоксии. По ночам возникают приступы асфиксии, что способствует появлению чувства страха перед сном.

Нарушение функций сердца — типичный признак болезни Дюшенна. Кардиомиопатия проявляется в виде аритмии, скачков артериального давления, одышки. Сердце увеличивается в размерах и перестает выполнять большинство присущих ему функций. Развивается сердечная недостаточность, считающаяся основной причиной летального исхода. Отставание в умственном развитии наблюдается не всегда. Связано оно с дефицитом одной из форм дистрофина, имеющегося в головном мозге. Умственные нарушения имеют различные степени тяжести: от легкой дебильности до идиотии. Выраженность интеллектуальных нарушений не зависит от стадии мышечной дистрофии.
Эндокринные расстройства диагностируются у половины пациентов с синдромом Дюшенна. Чаще всего они проявляются в виде ожирения, при котором увеличиваются объемы жировой прослойки ягодичной, бедренной и грудной областей. Больного отличает низкий рост. Заболевание постоянно прогрессирует, к моменту совершеннолетия практически все пациенты становятся глубокими инвалидами. Присоединяются сопутствующие заболевания, уменьшающие продолжительность жизни. Смерть наступает в возрасте 25-30 лет.
Диагностика
При диагностике любой формы мышечной дистрофии врач обычно начинает с изучения истории болезни пациента и семьи, и проведения физического обследования. История и физическое состояние имеют большое значение для постановки диагноза, даже до того, как будут выполнены какие-либо сложные диагностические обследования.
Анализ уровня КФК
В начале диагностического процесса врачи часто назначают анализ крови, который называется анализом уровня КФК. КФК обозначает креатинфосфокиназу, фермент, который вытекает из поврежденных мышц. Когда в образце крови обнаруживаются повышенные уровни КФК, это обычно означает, что мышцы разрушаются из-за какого-то ненормального процесса, такого как мышечная дистрофия или воспаление.
Генетическое тестирование
Генетическое тестирование включает анализ ДНК любых клеток (обычно используются клетки крови), чтобы определить, есть ли мутация в гене дистрофина, и если да, то где именно это происходит. Такое тестирование ДНК на мутации дистрофина широко доступно.
Родственники мужчин и мальчиков с МДД могут пройти анализ ДНК, чтобы определить, являются ли они носителями заболевания. Женщины, которые являются носителями МДД, могут передать болезнь своим сыновьям, а статус носителей — своим дочерям. В меньшинстве случаев у девочек и женщин, которые являются носителями МДД, могут у самих проявляться симптомы МДД, такие как мышечная слабость и проблемы с сердцем. Эти симптомы могут не проявляться до зрелого возраста.
Биопсия мышечной ткани
Чтобы получить больше информации, врач может заказать биопсию мышечной ткани, хирургическое взятие небольшого образца мышцы у пациента. Изучив этот образец, врачи могут многое рассказать о том, что на самом деле происходит внутри мышц.
Современные методики могут использовать биопсию, чтобы отличить мышечные дистрофии от воспалительных и других расстройств, а также для различения различных форм мышечной дистрофии. Например, количество функционального белка дистрофина, обнаруженного в образце мышечной биопсии, проливает свет на то, может ли течение болезни быть МДД (без дистрофина) или более умеренная мышечная дистрофия Беккера (с некоторым частично присутствующим дистрофином).
Лечение
В архивах историй болезни не встречается пациентов, полностью избавившихся от симптомов, поэтому единственный выход — это симптоматическая терапия, направленная на сохранение качества жизни больного и двигательной активности.
Применяется медикаментозное лечение, а также физиотерапия и лечебная физкультура.
Медикаментозное лечение
Не следует назначать препараты самостоятельно. Подходящее лекарство, дозировку и длительность приема может подобрать только врач.
Лекарственная терапия может включать в себя множество препаратов, вот некоторые из них:
- витамины групп А, В, С, D, E (основная функция — общее поддержание всех систем организма);
- аденозинтрифосфат (АТФ) — повышает защиту сердца, нормализует энергообмен в тканях, активизирует ферменты мембран; вводится внутримышечно;
- «Актовегин» — улучшает венозное и артериальное кровообращение, способствует заживлению пролежней, может назначаться по 1-2 таблетке 3 раза в день;
- «Рибоксин» — ускоряет метаболизм, обладает анаболическим и антигипоксическим действием; его принимают по 1-2 таблетки в сутки.
ЛФК
Еще один важный аспект лечения мышечной дистрофии Эрба-Рота у детей и взрослых – лечебная физическая культура.
Основные функции упражнений:
- развитие, поддержание мышц;
- обучение правильному расслаблению;
- предотвращение контрактур, из-за которых больной может лишиться возможности передвигаться;
- обучение больного правильному дыханию;
- предотвращение сколиоза и других деформаций.
Назначаемые виды активности:
- физические упражнения, требующие разного уровня активности;
- массажи;
- дыхательные упражнения.
Ниже приведены примеры упражнений, которые назначаются пациентам в зависимости от тяжести болезни.
При патологиях опорно-двигательного аппарата лечебная гимнастика должна проводиться под наблюдением инструктора. Исключением могут быть легкие нагрузки в бассейне, которые можно выполнять самостоятельно.
Развитие голеностопных суставов:
- Исходное положение — лежа на спине в расслабленном состоянии.
- Сбоку инструктор обхватывает одной рукой подошву.
- Затем медленно приводит стопу к углу 90 градусов, по возможности не сгибая ногу в колене.
- При возникновении ощущения сопротивления движению, ногу фиксируют в этом положении на 15 секунд.
- Упражнение повторяют с другой ногой. Для результата требуется от 15 подходов на каждую ногу.
Развитие тазобедренных суставов:
- Исходное положение — лежа на спине.
- Колени прижимают к груди (поочередно каждую), каждую ногу удерживают по 15 секунд.
- Инструктор кладет свою руку выше колена выпрямленной ноги и производит давление вниз.
Развитие коленных суставов:
Для выполнения этого упражнения больному следует посетить бассейн, так как вода оказывает целебное воздействие на опорно-двигательный препарат. Совмещая плавание в бассейне с выполнением упражнений, вы увидите колоссальный эффект. Упражнение можно делать самостоятельно.
Для этого необходимо:
- Встать около стенки бассейна и опереться на нее спиной.
- Сгибать в колене каждую ногу поочередно.
На каждую ногу сделать не менее 20 подходов, постепенно увеличивая количество подъемов.
Помимо легких физических нагрузок большую пользу при дистрофии мышц приносят массажи.
Существует два вида массажа для людей с таким заболеванием:
- Поддерживающий — легкий, поверхностный. Осуществляется круговыми движениями кончиками пальцев на атрофированных мышцах. Длится от 30 до 90 минут. Легкое набухание и повышение тонуса мышц расценивается как положительный результат.
- Элонгирующий — выполняется для растяжения мышц, которые укорочены. Этот массаж более глубокий. Длится 20-40 минут.
Физиотерапия
Назначается 2 вида физиотерапии при данном заболевании:
- обертывания;
- электрофорез с ферментными препаратами.
В более редких случаях проводится электростимуляция, когда определенные мышцы настолько слабы, что выполнение даже элементарных движений доставляет дискомфорт. Электростимулятор заставляет мышцы сокращаться.
Симптоматика
Новорожденные дети не имеют каких-либо явных отклонений в здоровье и строении. Первые клинические признаки появляются у малышей 1,5-2 лет. Болезнь прогрессирует, а симптоматика нарастает.
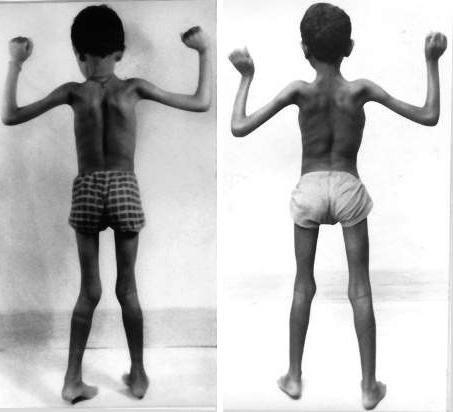
проявления миопатии Дюшенна
- Родители замечают, что их ребенок двигается неловко и неустойчиво, постоянно спотыкается и падает при ходьбе, не может прыгнуть, подняться по ступенькам, встать из лежачего или сидячего положения. Больные дети очень медлительны и неуклюжи во время двигательной активности. Это связано с поражением мышц таза и ягодиц, которые становятся слабыми первыми.
- Появляется характерный симптом Говерса: больные, поднимаясь с пола, помогают себе руками – они опираются на свои колени и бедра.
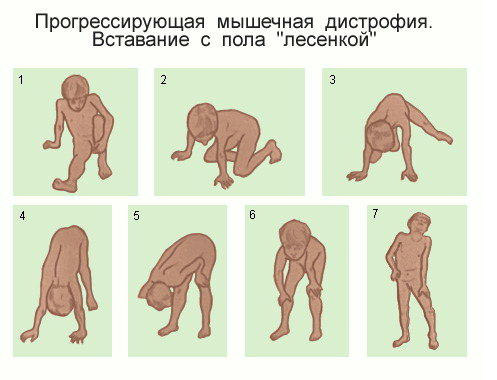
- Еще один патогномоничный признак миопатии Дюшена – ложная гипертрофия мышц голени, бедер, ягодиц: они кажутся большими, упругими, твердыми. На самом деле мышечная ткань разрушилась, а на ее месте разрослась фиброзная и жировая ткань.
- Больные дети испытывают страх перед ходьбой и с каждым днем становятся все более пассивными. Они с трудом стоят без помощи окружающих, быстро утомляются и отличаются низкой выносливостью. Мышечная слабость в ногах становится причиной формирования «утиной» походки — больные как бы переваливаются с ноги на ногу. При прогрессировании миопатии патологический процесс охватывает весь торс, в том числе и верхние конечности.
- У больных возникает поражение миокарда, протекающее в форме кардиомиопатии, причиной которой является также дефицит дистрофина. У детей возникают болезненные ощущения в груди, дыхание становится глубоким, неритмичным и частым. Даже на ранней стадии патологии появляются изменения на электрокардиограмме, характерные для коронарной недостаточности. Сердечно-сосудистые расстройства проявляются аритмией, лабильностью артериального давления, приглушенностью сердечных тонов.
- У части пациентов нарушается психоэмоциональное развитие, проявляющееся отставанием в обучении от ровесников, речевым расстройством в виде дислексии, плохой памятью. У 30% больных возникает олигофрения, аутизм. Интеллектуальные возможности у таких детей постепенно снижаются, порой достигая легкой степени идиотии. Невозможность посещать детские сады, школы и прочие общественные заведения еще больше усугубляет имеющиеся когнитивные расстройства.
- При прогрессировании патологии развиваются контрактуры крупных суставов, деформируется стопа, искривляется позвоночник по типу кифоза или лордоза, резко слабеют, а затем и полностью исчезают сухожильные коленные рефлексы.
- Миодистрофия Дюшенна всегда сопровождается повреждением грудины, которая приобретает неправильную форму и сильно изменяет тело человека. Из-за тяжелых атрофических процессов в мышцах талия становится «осиной», а лопатки «крыловидными».
- У 50% больных возникают эндокринные расстройства, проявляющиеся ожирением, гипоплазией и гипофункцией половых органов, низкорослостью.
Погибают больные обычно в возрасте 25 лет от неуклонно нарастающей слабости скелетных мышц, сформировавшейся стойкой дисфункции органов дыхания и сердечно-сосудистой системы.
Этиология и патогенез миопатий
Развитие миопатии чаще всего обусловлено наследственными причинами. Генетические виды этого заболевания имеют разные формы, для которых характерны определенные типы наследования. Важную роль в этиологии миопатий играют острые и хронические инфекции, травмы и повреждения, алиментарные дистрофии и прочие неблагоприятные факторы окружающей среды. Специалисты также указывают на перенапряжение, которое может вызвать развитие миопатии у людей, предрасположенных к ней ввиду наследственности.
Таким образом, толчком к проявлению и развитию миопатий может стать практически любой неблагоприятный фактор человеческой жизни. Природу предрасположенности некоторых пациентов к развитию миопатий позволили распознать биохимические и генетические исследования. Точно известно, что у больных наблюдаются дефекты метаболизма, обусловленные наследственностью. Они провоцируют нарушение функции определенных ферментов, что становится причиной недостатка содержания в кровяной сыворотке альдолазы, трансаминазы, креатинфосфокиназы и других жизненно важных веществ.
В патогенезе миопатий, помимо генетических аномалий обмена разной степени, выявлено нарушение симпатической иннервации мышц. Поражение затрагивает преимущественно проксимальный отдел рук и ног, где она богаче, чем в других зонах. Страдают от миопатий и центральные вегетативные аппараты диэнцефального уровня. Это проявляется нарушением некоторых центрально обусловленных вегетативных рефлексов.