Миастения. симптоматика, диагностирование и лечение
Содержание:
Симптомы миастении
Главными клиническими признаками миастении будет мышечная слабость и резко выраженная утомляемость, которые градируют при повторении движений. Утром и после сна пациенты могут чувствовать себя удовлетворительно, а к вечеру происходит значительное нарастание симптомов заболевания. Как правило, на начальном этапе у больных отмечается опущение век, пациенты жалуются на двоение в глазах, данные явления свидетельствуют о поражении глазодвигательной мускулатуры. Со временем возникает утомляемость при жевании и выражении эмоций на лице.
Бульбарная дисфункция проявляется затруднением глотания как твердой, так и жидкой пищи. В процессе пища может попадать в нос. Голос пациентов с миастенией обладает гнусавыми свойствами и часто имеет тенденцию к «затуханию». Из-за данных симптомов больные вынуждены делать перерывы во время еды, что может спровоцировать потерю веса, а в некоторых тяжелых случаях — алиментарное истощение. На фоне бульбарной дисфункции возрастает риск развития аспирационной пневмонии. Патологическая слабость и утомляемость постепенно поражает большую часть тела больного, начиная с верхних конечностей, затем распространяется на шейную мускулатуру, дыхательные мышцы и мышцы ног. Рефлексы сухожилий обычно сохраняются, но в некоторых случаях они подвергаются истощению по миастеническому типу. В процессе осмотра больного могут визуализироваться проявления мышечной атрофии, которые при правильном лечении могут полностью исчезнуть.
Самым опасным проявлением генерализованной миастении считается дисфункция дыхания по периферическому типу, которая выступает абсолютным показанием к применению искусственной вентиляции легких.
Особенностью клиники миастении у пожилых пациентов будет быстрое распространение патологического процесса и развитие дыхательных расстройств.
Также особенности клинических проявлений данной патологии зависят от возраста пациента и наличия генетической предрасположенности. К примеру, неонатальная миастения возникает у детей, матери которых страдают бульбарным астеническим параличом, а проявляется данная форма выраженной гипотонией, слабым криком новорожденного, поверхностным дыханием, слабым сосательным рефлексом, слабостью или отсутствием двигательной активности непосредственно после рождения ребенка.
При врожденной миастении диагностируется слабое шевеление плода, в постнатальном периоде отмечается слабый крик (нередко писк), затрудненное дыхание, сосание, глотание и вялые движения. Данная клиническая форма миастении встречается крайне редко.
Симптомы ранней детской миастении, как правило, возникают в первые два года жизни ребенка. Проявления данной формы миастении представлены дисфункцией глазодвигательной мускулатуры, а в некоторых случаях могут отмечаться расстройства со стороны мимической и жевательной мышечной системы. Для ранней детской миастении в основном характерно легкое течение, которое обычно имеет благоприятный исход.
Ювенильная форма данного заболевания встречается чаще всего, к группе риска относятся подростки (в основном девочки в период полового созревания), течение ювенильной формы миастении носит генерализованный характер. В результате воздействия различных неблагоприятных факторов эндогенного или экзогенного характера, у пациентов с ювенильной миастенией, даже при легкой форме течения, может развиться миастенический криз. Нередко главным этиологическим фактором выступает недостаточная доза антихолинэстеразных средств. Помимо этого, миастенический криз может возникнуть на фоне общей интоксикации организма, острого инфекционного заболевания, физического перенапряжения, оперативного вмешательства по поводу сопутствующей патологии, применения транквилизаторов, миорелаксантов, аминазина, психоэмоционального расстройства и пр. Чаще всего миастенический криз отягощен угрожающими жизни состояниями.
Описание
Миастения (болезнь Эрба-Гольдфмана) – аутоиммунная патология, которая проявляется слабостью и быстрой утомляемостью поперечно-полосатых мышц. В МКБ имеет код G70. В основе заболевания лежит производство антител к ацетилхолиновым рецепторам.
Распространенность миастении крайне низкая: от 0,5 до 5 случаев на 100 тысяч человек. Последние эпидемиологические исследования показывают повышение показателя до 10-24 случаев на 100 тысяч населения, но все равно болезнь остается редкой. Пики заболеваемости – от 20 до 40 лет для женщин, от 65 до 75 лет для пациентов обоих полов.
Патогенетическая основа миастении – аутоиммунные реакции, в ходе которых антитела ацетилхолиновых рецепторов связываются с постсинаптическими мембранами скелетных мышц. В результате нарушается нервная передача, мышечные волокна не получают достаточного количества сигналов для активации. Развивается слабость, патологически быстрое утомление мускулатуры. Патогенез некоторых форм миастении более сложен и не выяснен до конца.
Причины миастении продолжают исследоваться. К настоящему времени выявлено несколько факторов, которые способны спровоцировать выработку антител к ацетилхолиновым рецепторам:
- опухоли тимуса;
- наследственная предрасположенность;
- аутоиммунные заболевания (гипертиреоз, гипотиреоз, красная системная волчанка, сахарный диабет).
Разработано множество классификаций миастении. В клинической практике наиболее распространено подразделение заболевания по характеру течения, локальности патологического процесса, тяжести двигательных нарушений и успешности их восстановления на фоне лечения ингибиторами ацетилхолинэстеразы (АХЭ). По особенностям течения выделяют:
- Эпизоды миастении – временные однократные или повторяющиеся нарушения движений. В 10-12% случаев наблюдается полное излечение.
- Миастеническое состояние – постоянные не прогрессирующие проявления болезни, которые наблюдаются в течение нескольких лет.
- Прогрессирующая миастения – заболевание с неуклонным усилением симптомов.
- Злокачественная миастения – форма болезни с острым началом и быстрым нарастанием мышечных нарушений.
Лечение астении после гриппа
Лечение астенического синдрома после гриппа относится к терапии постинфекционных психопатологических заболеваний. Как правило, паразитарные, бактериальные, вирусные и грибковые инфекции дают о себе знать через короткий промежуток времени после выздоровления. Неприятная симптоматика может держаться от 2-4 недель. Основные причины болезни – это метаболический ацидоз и тканевая гипоксия, которые возникают из-за вирусной интоксикации. Дефицит кислорода нарушает энергетические обмен клеток и накапливает продукты окисления, что снижает усвоение кислорода тканями и усугубляет ацидоз на метаболическом уровне.
Симптоматика

- Глазная форма патологии характеризуется поражением глазодвигательной мышцы, круговой мышцы глаза и мышцы, поднимающей верхнее веко. У больных при этом двоится в глазах, возникают сложности с фокусировкой взгляда и движением глазных яблок, развивается косоглазие, становится невозможно перевести взгляд с дальнего предмета на ближний. Односторонний птоз — патогномоничный симптом миастении. Веко сильно опускается к вечеру. Утром птоз может быть незаметным.
- При поражении мышц, отвечающих за речь, возникают трудности со звукопроизношением. У больных изменяется голос. Он становится глухим и гнусавым, осипшим и охрипшим, как бы «затухает» при разговоре, становясь совсем беззвучным. У окружающих появляется ощущение, что человек говорит, зажав нос. Сам процесс общения становится очень тяжелым для больного. Даже короткая беседа быстро утомляет его. Чтобы восстановиться полностью, им требуется несколько часов. Эту форму называют бульбарной.
- Слабость жевательных мышц нарушает процесс приема пищи. Особенно это касается пережевывания твердых продуктов питания. К ранним симптомам патологии относится нарушение глотания и отказ от еды. Больные обычно едят во время максимального действия лекарственных препаратов. В утренние часы их самочувствие намного лучше, чем в вечерние, поэтому прием пищи у них запланирован на утро.
- При вовлечении в процесс мышечных волокон глотки состояние больных максимально ухудшается. Даже прием жидкой пищи затрудняется. Больные поперхиваются, когда пьют воду. Жидкость попадает в респираторный тракт, что может привести к аспирации.
- Генерализованная форма является самой опасной и характеризуется вовлечением в процесс мышц туловища и конечностей. У больных возникает слабость мышц глаз, шеи, рук и ног. Они с трудом удерживают голову. При поражении мимических мышц лицо приобретает характерные черты: появляется своеобразная поперечная улыбка, на лбу – глубокие морщины. Больным довольно сложно выразить свои эмоции: они с трудом хмурятся и улыбаются. Пациенты тяжело поднимаются по лестнице и удерживают предметы, быстро утомляются при расчесывании и обычной ходьбе, не могут поднять руки вверх или встать со стула. Появляется шаркающая походка. Постепенно больные теряют способность к самообслуживанию. При распространении процесса на дыхательную мускулатуру ситуация значительно ухудшается. При отсутствии своевременной и адекватной медицинской помощи развивается острая гипоксия, наступает смерть.

Миастения имеет прогрессирующее или хроническое течение с периодами ремиссии и обострения. Обострения возникают эпизодически, бывают длительными или кратковременными.
Особые формы миастении:
- Миастенический эпизод отличается быстрым и полным исчезновением симптомов без каких-либо остаточных явлений.
- При развитии миастенического состояния обострение длится долго и проявляется всеми симптомами, которые обычно не прогрессируют. При этом ремиссии короткие и редкие.
- Под воздействием эндогенных или экзогенных причинных факторов заболевание прогрессирует, а степень и тяжесть симптомов нарастает. Так возникает миастенический криз. Больные жалуются на двоение в глазах, приступообразно возникающую мышечную слабость, изменение голоса, трудности с дыханием и глотанием, гиперсаливацию и тахикардию. При этом лицо багровеет, давление достигает 200 мм рт. ст., дыхание становится шумным и свистящим. Уставшие мышцы полностью перестают слушаться. В итоге может наступить полный паралич без потери чувствительности. Пациенты теряют сознание, дыхание останавливается. В отличие от паралича при миастении функции мышц восстанавливаются после отдыха. Спустя пару часов признаки синдрома начинают нарастать вновь.
Профилактика
Профилактика миастении невозможна, так как отсутствуют необходимые данные о причинах развития аутоиммунного процесса, направленного на уничтожение собственных ацетилхолиновых рецепторов. Если же говорить о предотвращении возникновения осложнений заболевания, то необходимо:
- снизить физические нагрузки, отказаться от выполнения тяжелой физической работы;
- потреблять больше овощей и фруктов, молочных продуктов;
- ограничить инсоляции (не пребывать длительно время на солнце, носить солнцезащитные очки);
- отказаться от курения, спиртных напитков;
- не принимать бесконтрольно препараты магния, антибиотики, мочегонные средства и нейролептики.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Симптомы миастении

Симптомы миастении обычно приводят к серьезным физическим ограничениям у больных людей.
Постепенно клиническая картина проявляется все более выражено. Через время жалобы усиливаются даже после малейшей физической нагрузки.
Основные признаки миастении — это общая слабость мышц и повышенная утомляемость. Такие проявления отмечаются, как у детей, так и у взрослых.
У грудных детей наблюдаются следующие симптомы и признаки:
- чрезмерно низкая подвижность;
- проявление слабости;
- отсутствие аппетита и даже невозможность сосания груди, в результате чего многие дети страдают истощением;
- , которая наблюдается визуально.
У молодых людей вначале отмечается наличие нарастающей усталости. К утомляемости приводят даже простые движения, в том числе ходьба и движения руками. Из-за патологии мышц происходят серьезные изменения походки, обусловленные необходимостью приспособиться к ослаблению мышечной активности. Вскоре изменяется выражение лица, что сказывается на глазах и веках, мимики.
При заболевании взрослых-пожилых людей многие жалобы могут быть объяснены возрастными изменениями, в результате чего патология остается не выявленной до резкого ухудшения состояния здоровья.
У пожилых людей наблюдаются следующие признаки и симптомы:
- ослабление общего тонуса мышц всего организма;
- отсутствие возможности четко сфокусировать глаз;
- появление чувства тяжести в веках;
- ослабление глотательного рефлекса;
- уменьшение звонкости голоса;
- нарушение дыхания, которое становится затрудненным и излишне частым;
- физическое истощение;
- развитие пневмонии аспирационной формы.
Несмотря на степень проявления клинической картины, отмечается необходимость своевременной постановки точного диагноза. В противном случае миастения приводит к необратимым последствиям и инвалидности.
Лечение Миастении:
Направлено на коррекцию относительного дефицита ацетилхолина и подавление аутоиммунного процесса. С целью компенсации расстройств нервно-мышечной передачи используют антихолинэстеразные средства: прозерин, оксазил, пиридостигмина бромид (местинон, калимин, амиридин). Важен выбор оптимальной индивидуально компенсирующей дозы в зависимости от клинической формы, тяжести симптоматики, сопутствующих заболеваний, реакции на препарат. При глоточно-лицевой и глазной формах миастении более эффективны пиридостигмина бромид, прозерин и оксазил. Дозы препаратов и интервалы приема индивидуальны. Назначают хлорид или оротат калия, верошпирон, эфедрин. В тяжелых случаях вводят прозерин парентерально (1,5–2 мл 0,05 % раствора внутримышечно) за 20–30 мин до приема пищи. Прием больших доз антихолинэстеразных препаратов может привести к холинергическому кризу. Основными методами лечения этого криза являются отмена антихолинергических средств и повторное введение атропина (0,5 мл 0,1 % раствора внутривенно или подкожно).
При миастеническом кризе, возникающем в результате недостаточной дозы антихолинэстеразных средств, срочно вводят прозерин внутривенно (0,5–1 мл 0,05 % раствора) и внутримышечно (по 2–3 мл через 2–3 ч). Оксазил может быть введен в свечах. Применяют также 5 % раствор эфедрина подкожно, препараты калия внутривенно. Прогрессирующая и угрожающая жизни слабость дыхательных мышц может наблюдаться, несмотря на введение больших количеств прозерина. Больным производят интубацию или трахеостомию, переводят на ИВЛ. Питание больных осуществляют через назогастральный зонд. Необходимо поддерживать баланс жидкости и электролитов, витаминов; по показаниям (метаболический ацидоз) вводится внутривенно капельно 1 % раствор бикарбоната натрия.
Основными методами патогенетического лечения больных миастенией являются тимэктомия, рентгенотерапия и гормональная терапия. Хирургический метод (тимэктомия) показан всем больным в возрасте до 60 лет, страдающим миастенией, но находящимся в удовлетворительном состоянии. Он абсолютно показан при опухоли вилочковой железы. Рентгенотерапия на область этой железы назначается после неполной тимэктомии, при глазной форме миастении, а также при наличии противопоказаний к операции у больных пожилого возраста с генерализованной формой миастении. В тяжелых случаях – при генерализованной миастении – показано лечение иммуносупрессивными препаратами. Назначают кортикостероиды, лучше всего метилпреднизолон (по 100 мг через день). Длительность приема максимальной дозы кортикостероидов ограничивается наступлением значительного улучшения, которое позволяет впоследствии снижать дозу до поддерживающей.
Прогноз. Возможны спонтанные ремиссии, но, как правило, наступает обострение. Беременность обычно вызывает улучшение, хотя наблюдается и усиление имеющихся расстройств. Возможны миастенические кризы с летальным исходом вследствие дыхательной недостаточности. После криза может быть ремиссия. Передозировка антихолинэстеразных препаратов может вызвать мышечную слабость, напоминающую миастенический криз. Раннее применение интубации или трахеостомии в сочетании с ИВЛ позволяет снизить летальность при миастеническом кризе с острой дыхательной недостаточностью.
Лечение миастении
В первую очередь все терапевтические меры направляются на корректировку дефицита ацетилхолина, а также на приостановление аутоиммунного процесса. Чтобы компенсировать расстройства нервно-мышечной передачи применяются антихолинэстеразные лекарственные средства. Специалист изучает течение болезни индивидуально и назначает оптимальную компенсирующую дозу препарата, руководствуясь тяжестью симптомов, клинической формой болезни, реакцией на определенный препарат.
Если у пациента диагностирована глоточно-лицевая или глазная формы миастении, то эффективными средствами лечения будут препараты прозерин, пиридостигмина бромид, оксазил. Также в некоторых случаях назначаются верошпирон, хлорид или оротат калия, эфедрин. Дозы приема указанных препаратов врач подбирает индивидуально
Важно учесть, что большие дозы антихолинэстеразных препаратов могут спровоцировать холинергический криз. В случае возникновения миастенического криза больному неотложно вводится внутривенно прозерин
Кроме традиционного медикаментозного лечения больным миастенией назначаются методы тимэктомии, рентгенотерапии и гормональной терапии. Тимэктомия – это хирургический метод лечения, применяемый для терапии пациентам, которым еще не исполнилось 60 лет. Главным условием для применения подобного метода является удовлетворительное состояние человека. При наличии опухоли вилочковой железы данный метод имеет абсолютные показания. После проведения неполной тимэктомии на область вилочковой железы назначают рентгенотерапию. Также данный метод применяют больным с глазной формой заболевания, и тем, у кого в наличии противопоказания к операции (в основном пациенты пожилого возраста). При тяжелом течении генерализованной миастении применяется терапия с использованием иммуносупрессивных препаратов. В основном больным назначают прием кортикостероидов, дозу и длительность лечения специалист определяет индивидуально.
У больных миастенией периодически могут происходить спонтанные ремиссии, однако в большинстве случаев недуг обостряется повторно. Течение заболевания может измениться во время беременности. Иногда состояние улучшается, но в некоторых случаях наблюдается и усугубление симптомов.
Доктора
специализация: Невролог
Шибунина Раиса Николаевна
2 отзываЗаписаться
Подобрать врача и записаться на прием
Прозерин
Диклофенак
Верошпирон
Калия оротат
Эфедрин
Вольтарен
Ибупрофен
Индометацин
Кетопрофен
Спазмалгон
Ипидакрин
Предуктал
Милдронат
Азатиоприн
Циклоспорин
Преднизолон
Ранитидин
Диазепам
Симптомы Миастении у детей:
В детском возрасте чаще встречается ювенильная форма миастении. Первыми симптомами могут быть глазодвигательные нарушения: птоз, ограничение объема движений глазных яблок, двоение. Последний симптом иногда трудно выявить, так как маленькие дети не могут часто объяснить свои ощущения. Отмечаются нарушения жевательных мышц, мимической мускулатуры, расстройства глотания, дисфония, дизартрия. Часто появляется патологическая утомляемость в мышцах тазового пояса, шеи, верхних конечностей. Лицо больного ребенка может иметь безжизненное выражение лица, часто верхние веки опущены, взор неподвижный. Отмечаются усиление птоза, невнятность речи, появление носового оттенка голоса – в конце продолжительного разговора; наблюдается утомляемость при повторных активных движениях. Мышечная слабость и утомляемость обычно нарастают к вечеру.
Нарастание мышечной слабости отмечается после физических усилий. Так, появляется птоз при повторном приседании, сжатии рук в кулак, при повторных горизонтальных движениях глазных яблок.
У детей миастения чаще начинается моносимптомно, но очень быстро присоединяются другие симптомы; характерна генерализация процесса в течение первых месяцев. Течение обычно прогрессирующее, у большинства детей выявляются генерализованные формы с тяжелыми проявлениями. Локальные формы миастении у детей встречаются в 12% случаев, течение их более тяжелое, чем у взрослых.
При глоточно-лицевой и скелетно-мышечной форме быстро развиваются нарушения дыхания и сердечной деятельности.
При генерализованной форме миастении в патологический процесс вовлекаются, прежде всего, мышцы краниального отдела, шеи, конечностей, туловища. Утомляемость и слабость мышц усиливаются после физической нагрузки, к концу дня. Двигательные расстройства обусловливаются преимущественным поражением мышц отделов рук, ног, слабостью мышц шеи.
При глазной форме в клинической картине доминируют глазодвигательные расстройства: птоз, односторонний или двухсторонний, двоение, косоглазие; выраженность симптомов бывает непостоянной, усиливаясь к вечеру, уменьшаясь после отдыха, отмечается своеобразный «нистагм» за счет слабости и утомления наружных мышц глаза.
При глоточно-лицевой форме миастении слабость мимических мышц сочетается со слабостью мышц гортани, мягкого неба и языка, возможно возникновение неподвижности языка, неба. Это проявляется нарушением речи (фонации и артикуляции), глотания.
Диагностика миастении
Как правило, процесс диагностики данного недуга начинается с жалоб пациента на высокий уровень утомляемости, прогрессирование симптомов к концу дня и в процессе активных физических нагрузок. Для установки точного диагноза в подобных случаях специалист проводит прозериновую пробу. Больному вводится подкожно 1–2 мл 0,05 % раствора прозерина, после чего в случае миастении через 30–60 минут симптомы резко уменьшаются. Для миастении также типичным является состояние изменения электровозбудимости мышц. Для определения такого состояния проводится раздражение мышц с помощью тока, при этом наблюдается быстрое истощение сокращения мышц во время повторных раздражений. После определенного времени, отведенного на отдых, возбудимость мышц опять восстанавливается. Также одним из наиболее информативных методов исследования специалисты считают электромиографическое обследование.
В процессе установки диагноза важно провести дифференциальный диагноз с опухолью ствола мозга, стволовым энцефалитом, базальным менингитом, миопатией, нарушением кровообращения в мозге, полимиозитом
Астенический синдром, причины появления астении
Астения, астенический синдром имеют определенные причины развития. Какие основные причины развития астении и астенического синдрома?
- Адинамия, гиподинамия.
- Большая физическая или умственная нагрузка, перегрузка.
- Воздействие электромагнитного поля (ЭМП) – электромагнитное излучение.
- Волнение, стресс, переживание, конфликты.
- Гипертоническая болезнь, гипертония, гипертензия, высокое, повышенное давление.
- Депрессия, депрессивное состояние.
- Длительная работа на компьютере, просмотр телевизора, разговоры по сотовому телефону, использование таких приборов, как микроволновые печи (СВЧ печи), планшеты, планшетники, смартфоны.
- Злоупотреблением алкоголем, алкоголизм.
- Интоксикация.
- Инфекционные болезни, иппп.
- Ишемическая болезнь сердца (ИБС), стенокардия, инфаркт миокарда.
- Конституциональные особенности человека.
- Метеочувствительность, непереносимость перепадов атмосферного давления, непереносимость магнитных бур, повышенной солнечной активности (вспышки на Солнце).
- Наследственная предрасположенность.
- Невроз, неврозы.
- Неправильная организация труда, переработка на работе, ненормированный рабочий график.
- Нервные заболевания, болезни нервной системы.
- Органические заболевания головного мозга, центральной нервной системы, ЦНС.
- Ожирение.
- Психотип человека (психологический тип нервной системы).
- Перегрузка нервной системы в учебных заведения (институт, университет, академия, школа, гимназия, лицей, техникум, колледж, детский сад, курсы).
- Плохая эмоциональная атмосфера на работе.
- Плохое питание, анорексия.
- Посттравматический арахноидит.
- Психические заболевания.
- Психоз, психозы, психопатии.
- Соматические заболевания.
- Хронические заболевания.
- Черепно-мозговая травма, травма головного мозга, сотрясение головного мозга, ушиб головного мозга, компрессия головного мозга.
- Шизофрения, начальная стадия.
Диагностические мероприятия
Диагностику миастении начинают с осмотра больного и выяснения истории болезни. Затем оценивают состояние мышц и переходят к основным диагностическим методикам.
Невропатологи просят пациентов выполнить следующие упражнения:
- Быстро открыть и закрыть рот.
- Простоять с вытянутыми руками несколько минут.
- Глубоко присесть 20 раз.
- Делать взмахи руками и ногами.
- Быстро сжимать и разжимать кисти.
Эти упражнения больной с миастенией либо не сделает, либо выполнит очень медленно, по сравнению со здоровым людьми. Работа кистями рук у больного вызывает опущение век. Нарастание мышечной слабости при повторении одних и тех же движений — ведущий симптом миастении, выявляемый при данных функциональных пробах.
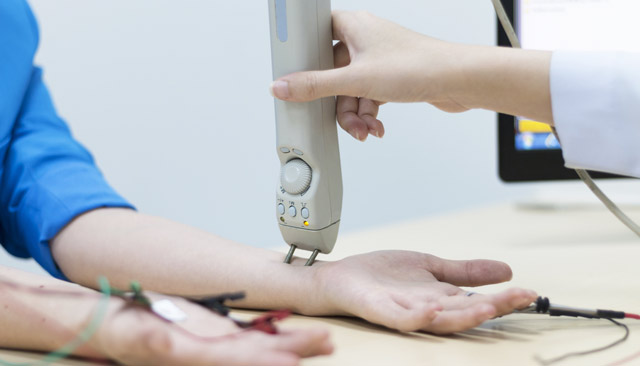
Основные диагностические процедуры:
- Проба с прозерином помогает неврологам поставить диагноз. Поскольку это вещество обладает очень мощным действием, его используют только для диагностики. В качестве лекарственного средства его применение недопустимо. Прозерин блокирует фермент, расщепляющий ацетилхолин, тем самым увеличивая количество медиатора. Лекарство в данном случае предназначено для подкожного введения. После инъекции ждут 30-40 минут, а затем определяют реакцию организма. Улучшение общего состояния больного свидетельствует в пользу миастении.
- Электромиография позволяет зарегистрировать электрическую мышечную активность. С помощью полученных данных обнаруживают нарушение нервно-мышечной проводимости.
- Электронейрография проводится, если вышеперечисленные методы не дают однозначных результатов. Методика позволяет оценить скорость передачи нервных импульсов к мышечным волокнам.
- Серологический анализ на аутоантитела позволяет подтвердить или опровергнуть предполагаемый диагноз.
- Анализ крови на биохимическое показатели проводится по показаниям.
- КТ или МРТ органов средостения позволяет выявить изменения в тимусе, которые часто становятся причиной миастении.
- Генетический скрининг предназначен для выявления врожденной формы миастении.