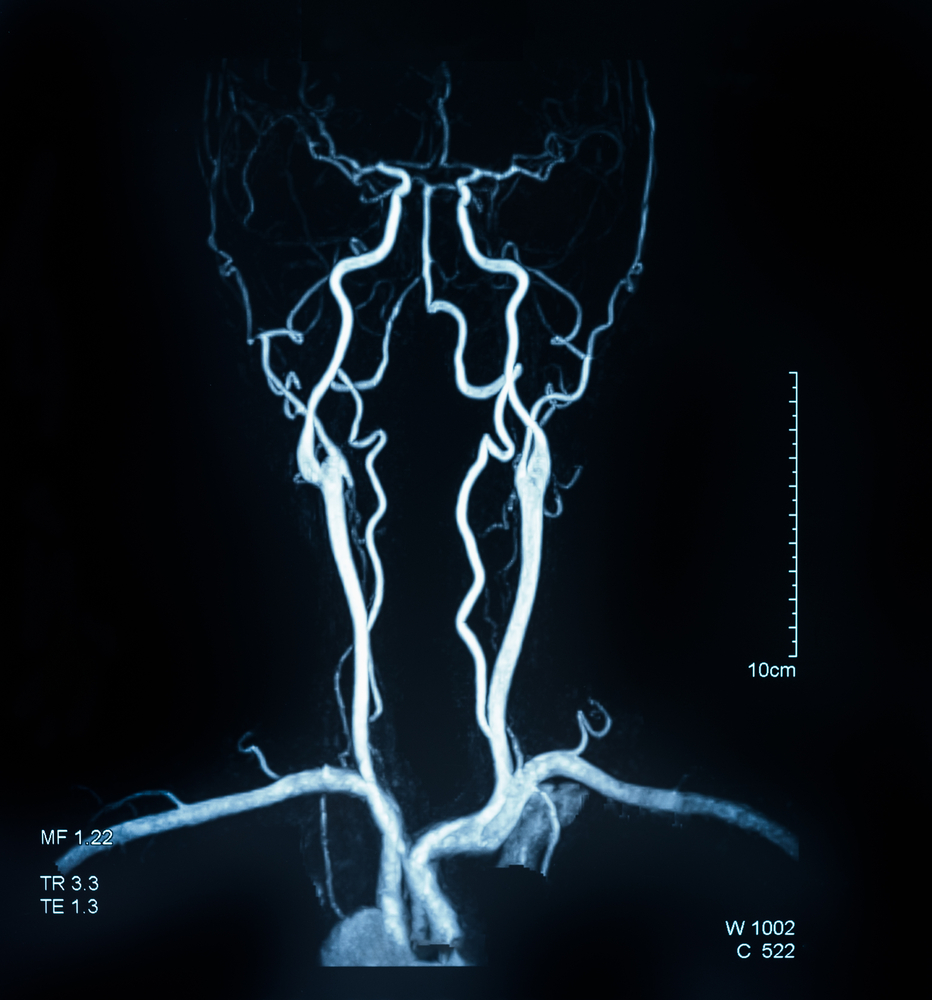
Артериовенозная мальформация
Содержание:
- Выбор лечебной тактики в остром периоде разрыва артериовенозной мальформации
- Характерные особенности заболевания
- В Новосибирском центре нейрохирургии врачи спасли 39-летнего пациента с редким заболеванием – артериовенозной мальформацией (то есть клубком спутанных сосудов) в мягких тканях головы, передаёт НГС.
- Симптомы
- Классификация болезни
- Механизм развития и причины
- Диагностика мальформации и аневризм
- Ангиодисплазия, мальформация или гемангиома?
- Лечение
- Лечение кавернозной ангиомы
Выбор лечебной тактики в остром периоде разрыва артериовенозной мальформации
Лечебная тактика в остром периоде разрыва артериовенозной мальформации определяется многими факторами: размером и локализацией АВМ, объемом и локализацией внутримозгового кровоизлияния, сроком с момента разрыва, тяжестью состояния больного, возрастом и соматическим статусом, опытом хирурга в проведении таких операций, оснащенностью операционной и многими другими. В подавляющем большинстве случаев при разрыве ABM формируются внутримозговые гематомы, которые могут быть ограниченными, а могут прорываться в желудочковую систему либо в субдуральное пространство. Значительно реже разрыв АВМ сопровождается субарахноидальным кровоизлиянием без формирования гематомы. В этом случае лечебная тактика в остром периоде должна быть только консервативной. Оперативное удаление артериовенозной мальформации может быть произведено лишь через 3-4 недели, когда состояние больного станет удовлетворительным и по АКТ исчезнут признаки отека мозга. В случае формирования внутримозговой гематомы следует учитывать ее объем, локализацию, выраженность дислокационного синдрома и перифокального отека мозга. Необходимо оценить тяжесть состояния больного и если оно тяжелое, определить причину: объем ли гематомы и дислокация мозга обусловливают тяжесть состояния или это вызвано локализацией кровоизлияния в функционально важных центрах, а возможно и другими причинами. В первом случае ставится вопрос об оперативном вмешательстве, но необходимо определиться со сроками его проведения и объемом операции. Неотложное оперативное лечение проводится, если тяжесть состояния прогрессивно нарастает и обусловлена гематомой, имеющей объем более 80 см3 и контралатеральным смещением срединных структур мозга более, чем на 8 мм, а деформация охватывающей цистерны моста указывает на начальные признаки височно-тенториального вклинения. Объем операции зависит от состояния больного, размеров и локализации самой мальформации. Тяжелое состояние больного с грубым нарушением сознания до сопора и комы, пожилой и старческий возраст, грубая сопутствующая патология не позволяют выполнить операцию в полном объеме. Это так же невозможно, если разорвалась артериовенозная мальформация среднего или большого размера и для ее удаления требуется многочасовая операция, длительный наркоз и не исключена возможность гемотрансфузии. В таких случаях необходимая операция по жизненным показаниям должна выполняться в сокращенном объеме: удаляется только гематома и останавливается кровотечение из сосудов мальформации. При необходимости и неуверенности в надежном гемостазе устанавливается приточно-отточная система. Сама мальформация не удаляется. Вся операция по времени не должна превышать одного часа. Если же источником гематомы стал разрыв АВМ малого размера, то она может быть одномоментно удалена вместе с гематомой, поскольку это существенно не усложнит и не удлинит операцию.
Таким образом, неотложная операция при разрыве АВМ выполняется лишь при больших гематомах, вызывающих грубую компрессию и дислокацию мозга, угрожающую жизни больного. При этом только артериовенозная мальформация малого размера удаляются вместе с гематомой, а удаление средних и больших АВМ должно быть отложено на 2-3 недели, до выхода больного из тяжелого состояния.
В остальных случаях, когда тяжесть состояния обусловлена не объемом гематомы, а локализацией кровоизлияния в жизненно-важных структурах мозга (желудочек мозга, мозолистое тело, базальные ганглии, варолиев мост, ножки мозга или продолговатый мозг) экстренное оперативное вмешательство не показано. Лишь при развитии гидроцефалии предпринимается наложение двухстороннего вентрикулярного дренажа. Неотложная операция так же не показана, если объем гематомы менее 80 см3 и при этом состояние больного хотя и тяжелое, но стабильное и нет прямой угрозы его жизни. В таких случаях АВМ может быть удалена вместе с гематомой в отсроченном периоде. Чем больше размеры АВМ и чем сложнее в техническом отношении ее удаление, тем позднее должна выполнятся операция. Обычно эти сроки колеблются между второй и четвертой неделями с момента разрыва. Итак, при разрыве АВМ в остром периоде чаще предпринимается консервативная тактика либо неотложная операция по жизненным показаниям в сокращенном объеме. Радикальная экстирпация АВМ по возможности должна производиться в отсроченном периоде (через 2-4 недели).
Характерные особенности заболевания
Артериовенозная мальформация сосудов головного мозга проявляется тем, что капиллярное ложе полностью отсутствует и кровь из системы артерий полностью попадает в систему вен. На фоне этого постепенно стенки становятся более уязвимыми и в дальнейшем именно из-за этого чаще всего возникают кровоизлияния в мозг. Также очень часто возникают различные аортальные и артериальные аневризмы, разрыв которых в конечном счете все равно приводит к разрыву стенок сосудов и кровоизлияниям. Основные усилия должны быть направлены как раз на предотвращение подобных негативных последствий.
Особенности течения заболевания
Из-за того, что происходит резкий перепад крови, возможно в дальнейшем ослабевание стенок вен, а также формирование аневризм артерий. В дальнейшем это все легко может приводить к разрыву стенок сосудов и кровоизлияниям в головной мозг. Аневризмы встречаются у каждого 2 пациента с развитием артериовенозной мальформации. Также очень часто у таких пациентов возможны и другие сосудистые заболевания или аномалии, которые встречаются параллельно с данной болезнью и могут существенно осложнять ее течение.
Принято считать, что артериовенозные мальформации головного мозга обычно возникают еще на эмбриональном уровне и считаются врожденными патологиями, которые происходят из-за неправильного формирования системы сосудов. Но при этом в некоторых случаях теория опровергается тем, что у некоторых людей заболевание развивалось уже после рождения. АВМ может развиваться не только в головном мозге, но также и в спинном, кожных покровах, почках или легких. По статистике данный недуг все же поражает именно сосуды головного мозга.
Чаще всего эта болезнь не связана с какими-либо другими недугами и просто сочетается с ними, не влияя друг на друга. Но в некоторых случаях присутствует параллельно с ишемической болезнью сердца. В данном случае, единственный нюанс в том, что до конца не доказано, что АВМ не является как раз провоцирующим фактором.
Болезнь у детей
 Обследование новорожденных
Обследование новорожденных
В большинстве случаев данная патология является именно врожденным дефектом развития сосудов. Как показывает практика, зачастую подобный диагноз ставится детям уже в школьном возрасте. Но в некоторых случаях возникновение первых симптомов возможно и сразу после рождения малыша. Симптоматика у новорожденных во многом схожа с проявлениями недуга и у взрослых. У детей также случаются кровоизлияния в головной мозг и прочие негативные проявления патологии. Но при этом очень часто у детей на фоне проблем с сосудами развивается также и застойная сердечная и острая дыхательная недостаточность. Проблема усугубляется еще и тем, что у детей патология во много раз чаще сопровождается серьезными кровоизлияниями, чем у взрослых.
Главные признаки
То есть симптоматика будет полностью схожа с проявлениями инсультного состояния. В некоторых случаях могут возникать и дополнительные признаки данного недуга:
- сильные головные боли;
- эпилептические припадки;
- нарушение речи, зрения;
- паралич конечностей.
При этом надо понимать, что данные проявления как могут просто сопровождать возникший инсульт, так и возникать абсолютно независимо от него сами по себе.
 Эпилептический припадок
Эпилептический припадок
Зачастую все эти симптомы могут сопутствовать кровоизлиянию. При этом дополнительно возникают покалывания или онемения конечностей и мышц лица. У человека могут возникать серьезные проблемы с речевым аппаратом.
Данная симптоматика характерна для большого процента данного заболевания, но при этом надо понимать, что проявления могут быть несколько отличными друг от друга — это зависит от того, какой именно участок головного мозга пострадал
Также важно понимать, что иногда кровоизлияния могут быть мелкими и повреждать несущественные зоны мозга, работу которых вполне могут выполнить другие части, поэтому человек может не заметить каких-либо серьезных разладов в работе органов восприятия
В Новосибирском центре нейрохирургии врачи спасли 39-летнего пациента с редким заболеванием – артериовенозной мальформацией (то есть клубком спутанных сосудов) в мягких тканях головы, передаёт НГС.
Первые симптомы заболевания проявились у жителя Магнитогорска Челябинской области Амирбека Айменова ещё в пятилетнем возрасте — на голове из-за патологии сосудов возникло красное пятно. К 39 годам пятно разрослось и заняло большую часть головы — бугристое образование стало не только тёмного цвета, но и сильно болело. Также был риск опасного для жизни кровотечения.
Айменов отметил, что постоянно носил кепки и шапки, чтобы не пугать прохожих и беречь голову от солнца, но для кожи это было неприятно.
«После армии она начала расти. Как мне наши врачи в Магнитогорске объясняли, мой рост прекратился — рост организма, а она продолжала расти.
В ноябре того года я не мог даже шапку надеть, я растягивал её до безобразных размеров, она болталась. Я на комбинате работаю, там нужно было каску носить — это было больно», — объяснил житель Магнитогорска.
Он обратился к челябинским врачам и два года прождал госпитализации. В итоге ему сделали операцию на сосудах, но лечение не помогло, и тогда Амирбеку Айменову дали квоту на лечение в федеральном центре нейрохирургии в Новосибирске.
Диагноз мужчины — артериовенозная мальформация, то есть клубок спутанных сосудов, в мягких тканях головы.
«Мальформация увеличивалась за счёт того, что расширялись сосуды и увеличивалось кровенаполнение, они всё больше крови вмещали, растягивались их стенки. Это врождённая патология, просто с течением времени она проделала отрицательную динамику — из пятна превратилось в бугристое большое образование, которое мешало жить.
«Если бы 30 лет назад были такие технологии, мы бы его ещё на том этапе смогли избавить , но тогда, к сожалению, таких технологий не было не только в России, но и в мире», — рассказал заведующий сосудистым отделением центра нейрохирургии Андрей Дубовой.
С настолько большой мальформацией, тем более не в головном мозге, а в мягких тканях головы, новосибирские нейрохирурги сталкиваются очень редко, даже с учётом того, что лечат пациентов из десятков городов России и из других стран.
«Почему сложно лечить? Потому что, если открыто оперировать — сразу из кожи попробовать убрать это образование, там на огромной скорости огромный поток крови — как из крана течёт кровь. Грубо говоря, один сосудик случайно во время операции перерезал — и можно такую кровопотерю получить…
Закрыто, эндоваскулярно, прооперировать технически проще, но встаёт другой вопрос — после того, как заклеили эти сосуды изнутри клеем специальным, получается, что кожа перестаёт кровоснабжаться, и происходит омертвение участка кожи», — описал хирург.
Поскольку болезнь поразила почти всю кожу головы, была вероятность, что из-за некроза тканей череп вовсе останется обнажённым, а это грозит инфекцией.
Команда врачей решила действовать в несколько этапов — сначала они перекрыли сосуды специальным клеем, а затем приглашённый пластический хирург Любовь Родоманова из РНИИТО имени Вредена (Санкт-Петербург) пересадила кожный лоскут с бедра на голову пациента. По словам врачей, кожа приживается хорошо, хотя волосы на голове расти не будут. Но, как отметил Амирбек Айменов, после пережитого отсутствие волос его не сильно беспокоит.
Как сообщалось ранее, хирурги больницы им. С.П. Боткина (Москва) успешно провели первую в истории больницы трансплантацию печени. Подробнее читайте: Врачи спасли москвичку, у которой цирроз полностью уничтожил печень.
Симптомы

Усилить проявления способен разрыв сосудов с нарушением кровообращения. При незначительном кровоизлиянии симптоматика почти не выражена. Если же оно обширное, страдают ткани критически значимых областей головного мозга, случается инсульт.
В результате повреждения зрительного нерва, таламуса, базальных ядер, гиппокампа, мозжечка у человека могут наблюдаться нарушения речевой, зрительной, слуховой функции, памяти, координации движений, может развиться полный или частичный паралич или парез. В крайнем случае все заканчивается смертью.
Если заболевание проявляется по торпидному типу, значительное по размеру сосудистое сплетение расположено в тканях коры мозга, его можно спутать с опухолью. Кровью его питают ветви средней артерии мозга.
У больного сильно болит и кружится голова, его тошнит. Цефалгия может быть как умеренной, так и очень выраженной и, что примечательно, место расположения пораженной зоны и места головной боли не совпадают. Пациент страдает от судорог, как частичных, так и тотальных.
При этом наблюдаются расстройства сознания. Неврологические очаговые проявления усиливаются со временем. И они могут быть индивидуальными у каждого человека, зависеть от многих условий. Однако эти признаки недостаточны, чтобы врач заподозрил именно мальформацию.
Как правило, артериовенозная мальформация обнаруживается неожиданно в ходе компьютерной или магнитно-резонансной томографии, проводимой для поиска и диагностики другого заболевания.
Очень характерной бывает ситуация, когда сосудистая мальформация головного мозга не имеет проявлений вплоть до разрыва сосуда и кровоизлияния. Статистика указывает на трехпроцентный риск такого сценария, причем при первичном кровоизлиянии велика вероятность рецидива, который происходит в шести процентах случаев, становясь все возможней с годами.
Мелкие очаги чаще разрываются, чем крупные. Но в целом точно спрогнозировать, произойдет ли разрыв сосуда, невозможно. Порой наблюдается резкий рост аномальных сосудов, а иногда они полностью регрессируют.
Острее всего симптомы проявляются у людей молодого и среднего возраста, хотя это необязательное условие. Мальформация, обнаруженная случайно в мозге у пожилого человека, вероятней всего, не будет прогрессировать и беспокоить его в дальнейшем. У женщин обострение недуга может быть вызвано беременностью. Это объясняется увеличением объема крови и интенсификацией кровотока.
Классификация болезни
Опираясь на очаг формирования сосудистого сплетения, выделяют такие формы заболевания:
- артериовенозная мальформация головного мозга;
- артериовенозная мальформация спинного мозга — может разделяться по морфологии и локализации;
- артериовенозная мальформация легких — считается наиболее редкой разновидностью.
Отдельно можно выделить мальформацию Арнольда Киари, при которой отмечается неправильное расположение миндалин в мозжечке. Ликвор перестает нормально циркулировать, что нарушает протекание обменных процессов.
Существует мальформация Денди-Уокера — аномалия развития 4 желудочка. Наиболее часто сочетается с такими отклонениями, как водянка головного мозга или гипоплазия мозжечка.
Среди детей наиболее часто встречается артериовенозная мальформация вены Галена — патология связана с расширением вены и задержкой обратного развития артериовенозных коммуникаций. Протекает в муральной и хориоидальной формах.
Поражение спинного мозга по строению бывает:
- тип 1 — пучок включает сосуды 1–2 гипертрофированных переходящих артерий и эфферентную вену;
- тип 2 — клубок с петлистыми сосудами, которые в большинстве ситуаций извиты афферентными венами;
- тип 3 — состоит из крупных незрелых сосудов;
- тип 4 — не обладает мелкими сосудами.
В зависимости от расположения АВМ касательно спинного мозга выделяют:
- интрамедуллярные клубки — частично или полностью локализуются в спинном мозге;
- экстраперимедуллярные клубки — формируются на поверхности спинного мозга;
- экстраретромедуллярные клубки — расположены на задней поверхности мозга;
- интрадуральные клубки — образуются в спинномозговой оболочке.
АВМ головного мозга по расположению бывает:
- поверхностной — патологический процесс протекает в коре или в слое белого вещества;
- глубокой — сосудистое сплетение имеет очаг в подкорковых ганглиях, извилинах, стволе или желудочке головного мозга.
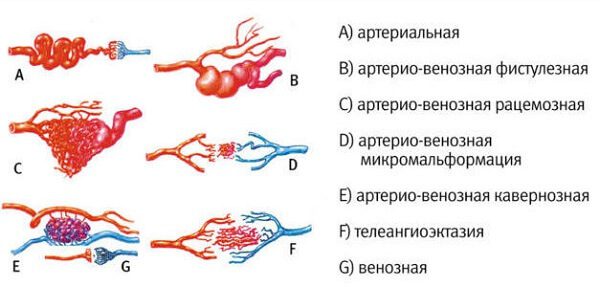
Сосудистые клубки могут отличаться по объемам:
- мизерные — диаметр составляет менее 1 сантиметра;
- маленькие — размеры варьируются от 1 до 2 сантиметров;
- средние — достигают 2–4 сантиметров;
- большие — от 4 до 6 сантиметров;
- гигантские — имеют объемы более 6 сантиметров.
Отталкиваясь от размеров образования, подбирается вариант хирургического лечения.
Артериовенозные мальформации бывают:
- активными — существуют в таких формах, как фистульная и смешанная;
- неактивными — каверномы, капиллярные и венозные мальформации.
По количеству сосудистые пучки бывают единичными и множественными.
Механизм развития и причины
Патология формируется в период внутриутробного развития, когда закладываются сосудистые структуры. Это происходит в первом триместре либо в начале второго под влиянием негативных факторов.
| Генетические факторы | Этот порок развития возникает из-за нарушений в генах, может передаваться по наследству и сопровождать генетические заболевания (болезнь Ослера, синдром Меррита). |
| Избыточное воздействие радиации | Радиация вызывает изменения в генах и общие нарушения развития, причем это возможно даже до беременности: при облучении яйцеклетки может нарушиться структура ДНК, что отразится на потомстве. Незначительное ионное воздействие не несет вреда, но получение избыточных доз (при авариях, после техногенных катастроф, длительной лучевой терапии) с высокой долей вероятности приведет к развитию различных патологий, к одной из которых относится артериальная и венозная мальформации. |
| Инфекционное поражение | Инфекции, особенно те, которые протекают в тяжелой форме, способны вызвать нарушение развития плода. В их числе корь, грипп, краснуха, гепатиты, ветряная оспа. |
| Болезни беременной | Хронические заболевания у женщины, такие как диабет, ВИЧ-инфекция, гепатит C, бронхиальная астма, негативно влияют на развитие плода. |
| Интоксикации | Существует обширный список ядовитых веществ (ртуть, бензол, свинец, передозировка лекарственных препаратов, бензин), воздействие которых приводит к развитию различных сосудистых пороков. |
| Применение в период беременности препаратов, которые негативно влияют на плод | К ним относятся некоторые антибиотики, транквилизаторы, витамин А и D в избыточных дозах. |
| Вредные привычки | Курение, наркотики и алкоголь в разы повышают риск развития различных сосудистых пороков, включая мальформацию. |
| Неблагоприятная экология | У детей, которые вынашивались в экологически неблагоприятных зонах, значительно повышена вероятность развития различных патологий. |
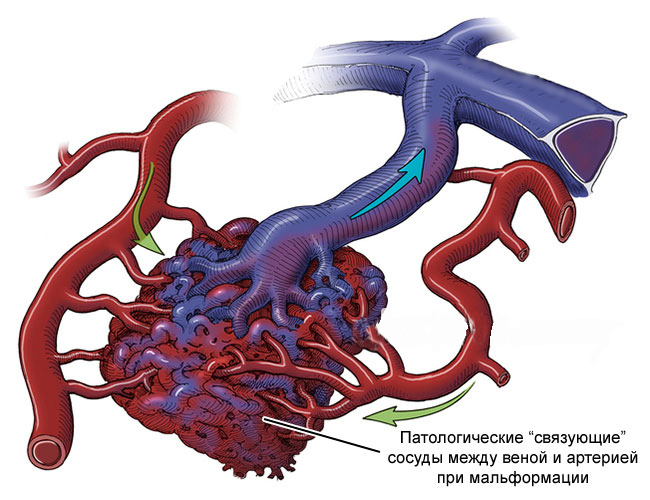 Очаг мальформации
Очаг мальформации
Диагностика мальформации и аневризм
Самым точным методом исследования при подозрении на сосудистые мальформации является ангиография. Предварительно проводится томография – компьютерная или магнитно-резонансная.
Ангиография при этой болезни делается, как правило, не классическая, а суперселективная, то есть рентгенконтрастное вещество вводится в сам сосудистый клубочек через катетер. Эта процедура сопряжена с рисками, но она позволяет выявить все особенности, структуру патологического очага и спланировать последующее лечение.
На стадии подготовки к проведению ангиографии рекомендуется сдать кровь на свертываемость, а также биохимический анализ (это связано с тем, что выведение контраста проводится почками). Следует отменить препараты, снижающие или повышающие свертываемость крови. В некоторых случаях врач может рекомендовать прием антигистаминных препаратов, если человек когда-либо страдал от аллергии.
Лечение
Лечение мальформации зависит от нескольких факторов:
- очаговой локализации;
- наличия кровоизлияний в анамнезе;
- типа сосудистой мальформации (всего их существует 8).
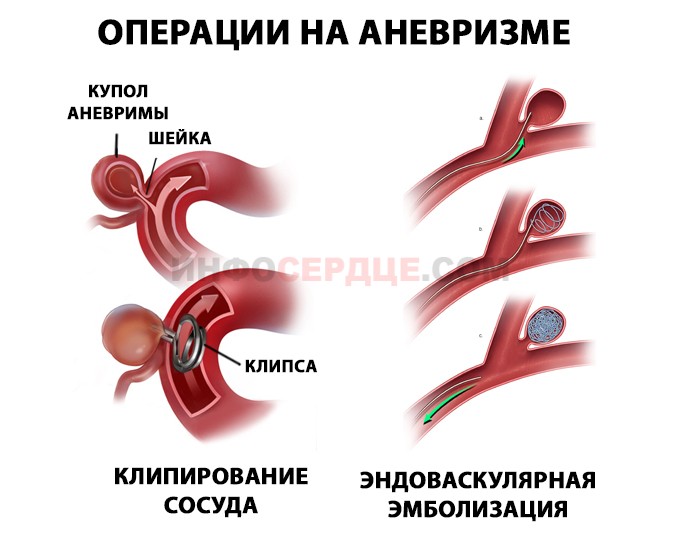
Может быть показано хирургическое лечение с трепанацией черепа, когда происходит полное удаление образования с перевязкой эфферентных сосудов. К этому виду прибегают в тех случаях, если иссечь клубок получается полностью, без риска повреждения других мозговых отделов. Также он должен иметь маленькие размеры. Такое лечение проводить нельзя, если мальформация сосудов находится глубоко.
Второй вариант – эндоваскулярное вмешательство, представляющее собой малоинвазивную процедуру с введением препарата, который приводит к закупорке просвета анормального сосуда. Средство (в настоящее время это поли-винил-алкоголь кополимера) доставляется к очагу с помощью катетера, который вводится через прокол в бедренной артерии. Этот способ должен выбираться в тех случаях, если локализация мальформации глубокая и удаление клубка с помощью открытой операции невозможно. Однако он не дает полную гарантию закупорки просвета.
Современное, удобное и неинвазивное лечение может проводиться с помощью радиохирургии (кибер-ножа), с помощью которой сосудистые мальформации регрессируют из-за склерозирования и окклюзии сосудов.
Радиация, действие которой лежит в основе этого метода, применяется для удаления различных образований с помощью направленного воздействия на них под разными углами, что позволяет сохранить здоровые ткани, но разрушить очаг облучения.
Склерозирование происходит в течение нескольких месяцев после проведения процедуры, что влияет на риски появления кровоизлияния за этот период. Поэтому лечение мальформации с помощью радиохирургии часто совмещают с эндоваскулярным вмешательством. Этот метод терапии выбирают в тех случаях, если патология локализуется в глубоких отделах головного мозга, а размеры сплетения небольшие (менее 3 см). может проводиться повторно, в этом случае закупорка просвета происходит в 95% случаев.
https://youtube.com/watch?v=4rUKpfLN-Yo
Подведем итоги. Артериовенозная мальформация – серьезное врожденное заболевание, которое со временем может грозить летальным исходом (МКБ-10 относит его к порокам развития сосудистой системы). В настоящее время, при наличии беспокоящих симптомов, проводится эффективная диагностика этой патологии. После чего подбирается наиболее подходящее лечение, которое направлено на устранение патологического очага в головном мозге. Самаое главное – удалить или ликвидировать мальформацию «на холодную», в плановом порядке, пока не произошел ее разрыв.
Оцените эту статью:
- 4.4
Всего голосов: 207
Ангиодисплазия, мальформация или гемангиома?
По МКБ-10 болезнь относят к категории врожденных пороков, однако сосудистую дисплазию кишечника, выявленную у взрослых людей, специалисты определяют как приобретенную форму.
Следует заметить, что до сих пор ученые, занятые исследованием ангиодисплазии, не пришли к единому мнению в отношении применения терминологии, описывающей дефекты сосудов, признаки данной патологии и воспринимают, и трактуют по-разному, поэтому в литературе можно встретить другие названия болезни – врожденная артериовенозная мальформация или даже гемангиома.
Причиной дисплазии сосудов чаще выступают неприятности, постигшие женщину в столь ответственный период (вынашивание) или факторы риска, которые она спровоцировала сама:
- ангиодисплазия лица
Аномалии, формирующиеся на генетическом и хромосомном уровне (обычно это пороки, возникающие вследствие таких факторов риска, как возраст женщины, вредные химические вещества, полученные будущей матерью при разных обстоятельствах в первом триместре беременности);
- Инфекции вирусные и бактериальные (краснуха, цитомегаловирус, токсоплазмоз, герпес, туберкулез);
- Травмы;
- Необдуманное применение медикаментозных средств (гормональных, психотропных или антибактериальных препаратов);
- Употребление алкоголя, наркотиков (кокаин), табакокурение;
- Обменные нарушения (гормональные расстройства, сахарный диабет, эндемический зоб);
- Недостаток витаминов и микроэлементов;
- Работа во вредных условиях труда;
- Отравление угарным газом, солями тяжелых металлов (свинец);
- Несоблюдение режима питания, труда и отдыха женщиной, ожидающей появления потомства.
Все это особенно опасно в период активной закладки кровеносной и лимфатической системы. Правда, в народе бытует мнение, что розовые (красные, синие, фиолетовые, коричневые) пятна, с которыми родился малыш, возникают от того, что женщина во время беременности сильно испугалась и в страхе схватилась за какую-то часть своего тела (“упаси бог”, тронуть руками лицо и тогда ангиодисплазия лица у ребенка обеспечена?). Конечно, это не более, чем « бабские забобоны» (суеверия).
Лечение
Консервативная терапия при сосудистых мальформациях оказывается неэффективной, и ввиду опасности разрыва этих образований больным показано их удаление. Предпочтительней, чтобы операция проводилась в плановом порядке, но в случаях разрыва мальформации вмешательство также выполняется после завершения острого периода и рассасывания гематомы. В некоторых клинических случаях хирургическая ликвидация гематомы может проводиться и в остром периоде, а одновременное удаление и мальформации, и гематомы возможно только при лобарном расположении и небольших размерах сосудистого образования. При попадании крови в желудочки в первую очередь выполняется наружное вентрикулярное дренирование.
До проведения плановой операции по удалению церебральной мальформации пациенту рекомендуется соблюдать следующие правила профилактики ее разрыва:
- ограничить физические нагрузки и исключить поднятие тяжестей;
- минимизировать стрессовые ситуации и психоэмоциональные нагрузки;
- отказаться от вредных привычек;
- постоянно контролировать артериальное давление и принимать гипотензивные средства для его стабилизации;
- ввести в рацион богатые натрием продукты (растительные масла, твердые сыры, морепродукты, орехи и др.).
Тактика удаления мальформации церебральных сосудов определяется следующими факторами:
- тип образования;
- место его расположения;
- размеры мальформации;
- присутствие кровоизлияния.
При классических операциях выполняется трепанация черепа, обеспечивающая доступ к сосудистому образованию. Далее хирург коагулирует сосуды, образующие мальформацию, выделяет ее, перевязывает отходящие от нее сосуды и иссекает сосудистый конгломерат. Подобные операции возможны только тогда, когда мальформация располагается вне функционально значимых зон мозга и ее объем не превышает 100 мл. В остальных случаях проводится комбинированное лечение.
При возможности для удаления мальформации выполняется эндоваскулярная эмболизация артерии, приводящей кровь в сосудистый конгломерат. Во время этой операции под контролем рентгеноборудования в артерию вводится катетер, через который в просвет сосуда вводят склерозирующий препарат закупоривающий просвет аномальных сосудов. Выполнение эмболизации возможно только при наличии доступа в приводящую артерию. Объем таких вмешательств определяется строением мальформации. Полная эмболизация возможна примерно у 30% больных, субтотальная – в 30% случаев, а у остальной части пациентов достигается только частичное закупоривание сосудов.
При размерах мальформаций не более 3-3,5 см может проводиться радиохирургическое лечение. Во время такой операции на патологическое образование под разными углами воздействуют тонкие пучки радиации, разрушающие конгломерат и не влияющие на здоровые ткани. Несмотря на малоинвазивность, эта методика имеет один недостаток – для полного удаления мальформации может понадобиться 1-3 года, а иногда избавление от образования достигается только поэтапным облучением на протяжении нескольких лет.
При комбинированной тактике хирургического лечения церебральной мальформации для ее удаления вышеперечисленные методики применяются стадийно. Например, после неполной эмболизации артерии мальформации выполняется ее иссечение после трепанации черепа. При невозможности полного удаления патологического очага сосудов проводится ридиохирургическое лечение.
Лечение кавернозной ангиомы
Оперативное лечение – наиболее эффективный вариант лечения каверномы. Универсального лекарства, которое могло бы устранить патологию, не существует.
Назначение лечения часто осложняется тем, что многим пациентам кавернозная ангиома не доставляет дискомфорта, а стойкая инвалидность отмечается в основном только при повторных кровоизлияниях из глубоко расположенных ангиом, либо из новообразований мозгового ствола – зон, тяжелодоступных для хирургического вмешательства.
Тем не менее, даже доброкачественное течение заболевания не гарантирует отсутствие осложнений в будущем, а своевременно проведенная операция способна полностью устранить опасность негативных последствий.
- при поверхностных кавернозных ангиомах, которые проявляются кровоизлияниями, либо судорожными приступами;
- при новообразованиях, которые расположены в активных мозговых зонах и проявляются кровоизлияниями, устойчивыми неврологическими расстройствами, приступами эпилепсии;
- при опасных размерах ангиомы.
В любом случае доктор должен проинформировать пациента обо всех возможных рисках и вариантах течения болезни.
Оперативное лечение кавернозной ангиомы может осуществляться несколькими способами:
- Хирургическое вмешательство – классическая методика удаления новообразований, которая позволит снизить давление сосудистого пучка на окружающие мозговые ткани, что устранит неприятные симптомы и опасность разрыва патологических сосудов. Имеет некоторые противопоказания: пожилой возраст и множественные сосудистые образования.
- Радиохирургическое оперативное вмешательство – устранение опухоли при помощи специальных приспособлений (кибери гамма-нож). Суть метода состоит в том, что на ангиому действует нацеленный под определенным ракурсом лучевой пучок. Эта процедура считается безопасной, но не такой эффективной, как хирургическая операция. Эта методика используется в основном в тех случаях, когда проведение операции невозможно или затруднено в силу труднодоступности ангиомы.
Народное лечение кавернозной ангиомы
Лечение травами кавернозной ангиомы применяется только для облегчения симптомов заболевания. Глупо надеяться, что прием растительных средств поможет полностью избавиться от проблемы – ещё раз повторим, что единственным радикальным лечением ангиомы является операция. Однако перед началом такого лечения все же рекомендуется проконсультироваться со специалистом.
- Для профилактики разрывов сосудистой стенки рекомендуется повысить её эластичность. Этого можно добиться, употребляя ежедневно натощак 2 ст. л. любого растительного масла (одна ложка – утром, вторая – на ночь). Используют как оливковое или льняное масло, так и нерафинированное подсолнечное.
- Для повышения эластичности сосудов используют и другой распространенный метод: принимают на голодный желудок каждое утро смесь равных частей натурального меда, растительного масла, льняного семени и сока лимона.
- Для улучшения кровообращения может пригодиться следующий рецепт: каждый день с утра натощак принимать по одной столовой ложке свежевыжатого картофельного сока. Также советуют пить настой плодов шиповника.
- Для очистки сосудов и улучшения кровообращения принимают чесночный настой. Готовят его следующим образом: потереть на мелкой терке головку чеснока и один лимон (с кожурой), смешать, влить 0,5 л кипяченой охлажденной воды и настоять на протяжении 3-4-х суток. Пить по 2 ст. л. ежедневно. Можно хранить в холодильнике.
- Для устранения таких симптомов, как головные боли, помогают семена укропа. Необходимо залить стаканом кипятка 1 ст. л. семян. Принимать по 1 ст. л. 4 р./сутки.
- Для избавления от головокружения и шумов в голове полезно пить чай из мяты или мелиссы, по нескольку раз в течение дня.
- Для укрепления сосудов рекомендуется один раз в день по утрам перед завтраком съедать парочку зеленых оливок.
Под опухолью принято понимать все новообразования мозга, то есть доброкачественные и злокачественные. Это заболевание внесено в международную классификацию болезней, каждой из которых присваивается код, опухоль головного мозга код по МКБ 10: С71 обозначает злокачественную опухоль, а D33 – доброкачественное новообразование головного мозга и иных отделов центральной нервной системы.
Поскольку это заболевание относится к онкологии, причины развития рака головного мозга так же как и других заболеваний этой категории до сих пор неизвестны. Но существует теория, которой придерживаются специалисты этой области. Она основана на многофакторности — рак головного мозга может развиться под воздействием нескольких факторов одновременно, отсюда и название теории. Среди факторов наиболее часто встречаются: