Липаза — что это такое? протеаза, амилаза, липаза
Содержание:
- Содержание
- Что такое липаза и для чего она нужна?
- Пониженная концентрация липазы
- Виды липазы
- О чем «расскажет» повышенная или высокая активность
- Почему важно делать липазы?
- Повышение уровня липазы
- Смотреть галерею
- О чем говорит повышенный уровень липазы
- Что такое липаза, ее нормы?
- Образование и роль липазы
- Лабораторные данные вследствие предрасполагающих к острому панкреатиту условий (могут быть множественными)
- Повышенный уровень ферментативной активности
- Отсутствие желчного пузыря и сбой желчного пузыря
- Липаза в паре с амилазой
Содержание
Если у человека липаза в крови повышена, это дает медикам основание предполагать какое-либо заболевание, связанное со сбоем в работе желудка или кишечника. Не исключается в данном случае и инфаркт.
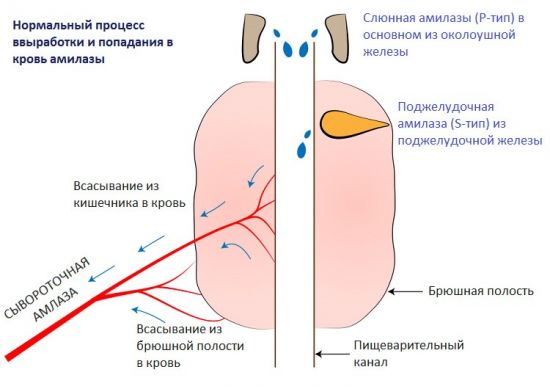
Выявить изменения в содержании липазы можно лишь на основе анализа венозной крови. Человеческий организм вырабатывает этот энзим с целью переварить, растворить и разделить на фракции нейтральные жиры.
Проблемы, возникающие при его синтезе, оборачиваются очень серьезными недугами, которые не всегда можно устранить медикаментозно.
Прежде чем раствориться, жиры проходят большой путь по желудочно-кишечному тракту. Поскольку слюна, содержащаяся во рту человека, не имеет ферментов, способных расщеплять жиры, последние в нерастворимом виде следуют дальше. Желудок также не подвергает жиры изменениям: желудочный сок содержит настолько небольшое количество липазы, что она неспособна их расщепить.
Она вырабатывается:
- в поджелудочной железе;
- в печени;
- на стенках кишечника;
- на стенках легких;
- во рту грудных детей.
Из всех названных органов самым важным оказывается поджелудочная железа, потому что именно здесь вырабатывается панкреатическая липаза, функция которой – катализация расщепления жиров.
Липаза, образуемая в печени, отвечает за постоянство содержания липидов, находящихся в плазме крови.
Кроме этого, данный энзим выполняет такие функции:
- Помогает усвоению организмом витаминов (А, Д, Е, К).
- Способствует усвоению жирных кислот.
- Является участником энергетического обмена.
Если у человека начинает развиваться какое-либо заболевание этого органа (например, острый панкреатит или обострение его хронической формы, киста, опухоли этого органа), то анализ показывает уровень липазы, увеличенный в несколько раз.
Кроме того, повышение липазы может наблюдаться при:
- проблемах с желчным пузырем;
- прободении желудка;
- поражениях печени (внутрипеченочный холестаз);
- проблемах с кишечником (его непроходимость, инфаркт этого органа);
- сбоях в обмене веществ (сахарном диабете, ожирении);
- онкологическом заболевании молочной железы;
- перфорации полого внутреннего органа;
- почечной недостаточности (острая или хроническая формы).
Иногда случаются скачки липазы в плазме крови при получении травм, в результате которых, в частности, повреждаются трубчатые кости. Но при таких проблемах это не специфический симптом, на который следует опираться в терапевтических мероприятиях.
В начальной стадии панкреатита уровень липазы поднимается незначительно, поэтому диагностировать это заболевание только по этому показателю сложно, здесь нужны дополнительные маркеры. Третьи сутки заболевания уже показывают более объективную картину.
В это время легко можно выявить активность этого энзима и диагностировать форму заболевания – отечную, жировую или геморрагическую:
- При первой форме обычно липаза остается в рамках нормы.
- При жировой – немного повышается.
- При геморрагической уже увеличивается значительно (в 3,5 раза).
Более многократное увеличение показателей и их удержание в продолжение длительного времени считают опасным симптомом, в подобном случае прогноз при панкреатите неблагоприятный.
Определить активность липазы позволяет анализ, который в лаборатории берут у больного из венозной крови. Как и многие другие лабораторные исследования, его проводят утром.
Чтобы результаты оказались достоверными, больной должен соблюдать некоторые правила:
- Не позднее чем за 12 часов до сдачи крови можно принимать пищу.
- Не следует в последний перед анализом прием пищи употреблять острые блюда.
- Следует воздержаться от жирной пищи.
- Нужно исключить любые специи.
Бывают ситуации, когда больной в тяжелом состоянии доставляется в медицинское учреждение, и тогда по показаниям у него могут взять кровь на липазу независимо от того, когда, что он ел и в какое время суток. Никакой подготовки в этом случае больной не проходит. Но это, скорее, исключение, чем правило. Обычно анализ потом приходится повторять для ясности картины.
- Установить, насколько активна липаза, можно ферментативным или иммунохимическим путем.
- Первый способ имеет два преимущества:
- он заметно ускоряет время обработки;
- для его проведения не нужны какие-либо особые знания или высокий уровень квалификации.
Повышенная липаза служит признаком многих патологий в человеческом организме, ее количественный показатель отличается у детей и взрослых независимо от пола.
Что такое липаза и для чего она нужна?
Это сложное соединение является активной фракцией фермента. Липаза способна расщеплять сложные жировые вещества на триглицериды, в дальнейшем — на жирные кислоты, которые в итоге идут на обеспечение энергетического обмена.
Помимо выработки энергии, липаза также принимает участие в усвоении полиненасыщенных жирных кислот и жирорастворимых витаминов А, D, E, F, K.
Секреция фермента
Липаза — это фермент, который секретируется во многих органах, но в разных количествах.
дольки гепатоцитов; желудочные клетки; энтероциты кишечника; легочная ткань; белые кровяные тельца — лейкоциты; ротовая полость младенца во время грудного вскармливания.
Принципы действия липазы
Основную роль, заключающуюся в расщеплении сложных жиров на простые вещества, обеспечивает панкреатическая липаза. Для ее активации требуется определенная последовательность. Именно панкреатическая липаза является той фракцией фермента, которую определяет анализ крови.
В желудочно-кишечный тракт фермент попадает в виде неактивной фракции пролипазы. После воздействия на него желчных кислот и ко-липазы (еще один фермент, который вырабатывается поджелудочной железой), пролипаза превращается в активную форму и начинает выполнять свою функцию. Она приступает к расщеплению тех жиров, которые уже были подвержены химическому влиянию и эмульгированы желчными кислотами.
Помимо основного действия, имеется второстепенная роль того небольшого количества фермента, фракции которого вырабатываются другими органами.
Лингвальная липаза, которая вырабатывается специальными железами новорожденных обеспечивает начало пищеварительного процесса с расщеплением жиров в грудном молоке уже в ротовой полости. Это возможно объяснить тем, что панкреатическая ферментативная активность в первый год жизни слабо развита и не позволяет полностью усваивать необходимые для обеспечения энергетического баланса вещества.
Печеночная липаза выступает ответственной за контроль содержания липидов в плазме крови. Она регулирует поступление и баланс липопротеидов низкой плотности и хиломикронов. Интересно, что высокое содержание данных веществ способствует развитию атеросклеротического поражения сосудов. То есть, косвенно, нормальный уровень печеночной липазы выступает фактором профилактики развития атеротромбоза.
Кишечная липаза после выброса и объединения в полости ЖКТ с панкреатической фракцией обеспечивает расщепление и усвоение жирорастворимых витаминов.
Для чего берут кровь на липазу?
В биохимическом анализе крови можно уточнить содержание только панкреатической фракции, так как остальные даже не определятся количественно из-за очень малого персистирующего объема в кровяном русле.
Поэтому причиной забора крови чаще всего является специфическая диагностика заболеваний поджелудочной железы — чаще всего, хронического панкреатита. Иногда проводят несколько процедур в различные сроки, чтобы выяснить динамику течения процесса и эффективность назначенного лечения.
Пониженная концентрация липазы
Хотя фермента, ускоряющего распад жиров в плазме крови и так не ахти сколько, так отдельные состояния еще больше снижают его количество. Если анализ свидетельствует, что в крови липаза понижена, значит, придется поискать тому причину. Чаще всего дело касается хронического воспалительного процесса в поджелудочной железе – довольно распространенной патологии среди различных возрастных групп. Главной предпосылкой, формирующей подобную патологию, прежде всего, конечно, считают алкоголизм, однако не следует забывать и то, что большинство людей с малолетства нагружают орган, отдавая предпочтения «вкусностям», а не «полезностям». Хотя, кроме этого, существует ряд обстоятельств, которые тоже негативно влияют на состояние этого паренхиматозного органа.
Такой лабораторный тест, как определение липазы в плазме крови, вполне применим, если имеет место протекающее годами хроническое воспаление данной локализации, однако не следует забывать, что существенное повреждение ткани органа в ходе длительного процесса может привести к обратному эффекту – концентрация фермента окажется пониженной. Помимо этого, липаза понижена бывает и в других, хотя и не столь распространенных, случаях, например:
- При злокачественных опухолях (безусловно, за исключением рака поджелудочной железы);
- У любителей заполнять свой ежедневный рацион преимущественно жирной пищей (почти весь фермент растрачивается на работу с жирами);
- Если по каким-либо причинам падают функциональные способности поджелудочной железы, за счет чего снижается производство ферментов;
- Липаза понижена при кистозном фиброзе поджелудочной железы (муковисцидозе – серьезной системной патологии, передающейся по наследству аутосомно-рецессивным путем, для которой характерно повреждение желез внешней секреции и глубокие функциональные расстройства дыхательной системы).
Активность липазы окажется пониженной вследствие проведения редкого хирургического вмешательства – панкреатэктомии. Подобная операция осуществляется, когда под вопросом находится жизнь человека и, ради ее спасения, врачи принимают решение о необходимости использования радикальных способов. Пониженная концентрация липазы будет отмечаться как после частичного (в основном, если операция затрагивает головку и часть тела), так и после полного удаления органа.
Виды липазы
Липаза подразделяется на:
- Липопротеинлипазу. Этот вид вырабатывается многими тканями, наибольшую концентрацию можно найти в сердце, мышцах и жировой ткани. Липопротеинлипаза расщепляет липиды (жиры), циркулирующие в крови. Если этого типа липазы не хватает, у пациента повышается риск атеросклероза, потому что нерасщепленный жир оседает на внутренних стенках кровеносных сосудов.
- Панкреатическую липазу. Данный фермент – основной среди липаз, он вырабатывается поджелудочной железой и поступает в кишечник, где расщепляет жиры. Болезни поджелудочной приводят к повышенному производству фермента, и тот начинает попадать в кровь, что и отражается в анализах.
- Печеночную липазу. Эта липаза по своему действию практически идентична панкреатической, но поступает она не в кишечник, а сразу в кровь. Вместе с липопротеинлипазой они расщепляют жиры, циркулирующие в кровотоке.
- Фосфолипазу. Этот тип разрушает жиры, в составе которых есть фосфор. Фосфолипаза крайне нужна организму, потому что фосфор, поступающий с пищей, превращается в АТФ – молекулу, хранящую в себе энергию и доставляющую ее другим клеткам. Фосфолипаза подразделяется на несколько типов (А1, А2, В, С, D), но разницу между ними поймут только те, кто хорошо знаком с биологической химией.
О чем «расскажет» повышенная или высокая активность
Описываемый в представленной работе липолитический фермент, производство которого входит в обязанности поджелудочной железы, выступает главным индикатором ее болезней. Липаза, прежде всего, проявляет повышенную, а иногда и довольно высокую, превосходящую норму в десятки раз, активность при воспалительных либо других поражениях паренхимы органа, обеспечивающего процессы пищеварения, энергетического обмена и другие, не менее важные, реакции:
Липаза повышена при многих состояниях, которые по большей части связаны с этим важным органом, поскольку также входят в систему пищеварения:
- Хроническая патология желчного пузыря, обострение желчнокаменной болезни (ЖКБ);
- Тонкокишечная блокада (непроходимость), некроз кишечной стенки (инфаркт);
- Воспаление брюшины (перитонит);
- Сквозной дефект стенки любого полого внутреннего органа в результате разрыва язвы (желудок, 12-перстная кишка) или вследствие повреждения другого характера;
- Замещение (необратимое) паренхимы печени соединительной тканью (цирроз);
- Снижение тока желчи и, соответственно, уменьшение ее подачи в 12-перстную кишку без повреждения и закупорки внепеченочных желчевыводящих путей (внутрипеченочный холестаз).
Кроме патологических состояний желудочно-кишечного тракта (ЖКТ), повышенную активность описываемого липолитического фермента можно наблюдать и в других ситуациях:
- Тяжелых нарушений функции почек (острая и хроническая недостаточность);
- Злокачественной опухоли молочной железы;
- Патологии обмена (известная троица: подагрический артрит, ожирение, сахарный диабет);
- Обширных травм мягких тканей;
- Переломов трубчатых костей;
- Систематического употребления напитков, содержащих этиловый спирт (поджелудочная железа, подобно печени, очень не любит алкоголь);
- Частого использования отдельных фармацевтических средств: гормональных препаратов (оральные контрацептивы, кортикостероиды), диуретиков (фуросемид), НПВП (ибупрофен), наркотических анальгезирующих средств, прямых антикоагулянтов (гепарин).
Следует заметить, что при остром паротите, именуемом в народе «свинкой» или «заушницей», липаза повышена только тогда, когда одновременно с околоушной слюнной железой поражается и поджелудочная.
Почему важно делать липазы?
В лабораторной диагностике определение липазы используется для изучения нарушений функций поджелудочной железы, обычно для диагностики панкреатитов. Клиническая специфичность и чувствительность липазы в этих случаях выше, чем определение общей амилазы сыворотки крови. При остром панкреатите активность липазы в сыворотке крови возрастает через 4-8 часов, достигая пика через 24 часа, и снижается через 8-14 дней. Повышение уровня липазы в сыворотке обычно идет параллельно с увеличением активности амилазы сыворотки, значения могут возрастать более значительно (степень увеличения не обязательно коррелирует с тяжестью патологического процесса в поджелудочной железе). Одновременное определение этих двух ферментов позволяет выявлять острый панкреатит с точностью до 98% случаев. В сложных случаях, когда острый панкреатит надо дифференцировать от других острых состояний, определение сывороточной липазы имеет большую специфичность для поражения поджелудочной железы, чем исследование амилазы. Асцитическая жидкость может иметь очень высокую активность липазы при панкреатите. Определение липазы используется также в диагностике хронических панкреатитов, хотя значительная деструкция ткани поджелудочной железы на поздних стадиях заболевания выражается снижением содержания фермента в сыворотке крови (которое в этом случае бывает субнормальным). При эпидемическом паротите уровень липазы остается нормальным, если в процесс не вовлечена поджелудочная железа, поскольку липаза не присутствует в околоушных железах. Уровень липазы может быть увеличен при острых и хронических заболеваниях почек, хотя возрастание активности липазы бывает не так выражено, как увеличение амилазы.
Повышение уровня липазы
О чем говорит повышение уровня фермента под названием липаза?
Норма ее содержания свидетельствует о том, что с поджелудочной железой все в порядке, если же показатели повышены, это может свидетельствовать о следующих заболеваниях:
- Остром панкреатите или обострении заболевания, протекающего хронически.
- Желчных коликах.
- Хронических патологиях желчного пузыря.
- Травмах поджелудочной железы.
- Наличии новообразований в поджелудочной железе.
- Закупорке протоков поджелудочной железы (камнем или рубцом).
- Внутрипеченочном холестазе (и уменьшении поступления желчи в двенадцатиперстную кишку).
- Острой кишечной непроходимости.
- Инфаркте кишечника.
- Перитоните (воспалении брюшины).
- Прободной язве желудка.
- Перфорации полого органа.
- Печеночной патологии, острой либо хронической.
- Эпидемическом паротите («свинке»), дающем осложнение на поджелудочную железу.
- Нарушениях метаболизма, что обычно наблюдается при подагре, сахарном диабете, ожирении.
- Циррозе печени.
Понижении количества липазы свидетельствует о следующих состояниях:
- появлении опухолей в любой области, кроме поджелудочной железы;
- прогрессе панкреатита до вялотекущей стадии;
- хирургическом иссечении поджелудочной железы;
- муковисцидозе;
- сквозной язве желудка;
- гиперлипидемии (наследственной болезни, при которой уровень липидов в крови постоянно повышен);
- перитоните.
Анализ на липазу
Доктор может назначить исследование на уровень липазы при подозрении у пациента следующих состояний:
- острого воспаления поджелудочной железы (панкреатита). Наиболее показателен анализ, назначенный к сдаче через 48 часов после появления симптомов острого панкреатита — так значение этого фермента будет на пике;
- хронической формы панкреатита — в таком варианте затруднительней диагностировать заболевание, поскольку при течении длительного процесса воспаления поджелудочная железа перестаёт продуцировать ферменты и величина липазы в крови окажется сниженной;
- эпидемического паротита, или свинки, — при этом заболевании нормальная концентрация липазы говорит о воспалении околоушных желез, а увеличенная — о течении патологического процесса в поджелудочной.
Анализ на липазу проводят в двух случаях:
- с целью выявления панкреатита (воспаления поджелудочной железы).
- для оценки эффективности лечения панкреатита.
Исследование крови на липазу считается более информативным для диагностики острого панкреатита, чем определение в крови амилазы.
Однако на поздних стадиях острого панкреатита уровень липазы может снижаться.
При неосложненном эпидемическом паротите (так называемой «свинке») ее уровень остается в пределах нормы и возрастает лишь в том случае, если болезнь затрагивает поджелудочную железу. Такое возможно и при острых или хронических заболеваниях почек, хотя повышение амилазы в этом случае более выражено.
Итак, мы рассмотрели фермент под названием «липаза» — что это и какие функции он выполняет в организме. Остановимся на анализе крови на липазу.
Как подготовиться к анализу на липазу
Кровь сдается строго натощак, пить перед сдачей анализа можно только воду. После последнего приема пищи должно пройти не менее 8-12 часов.
Лучше делать это до начала приема лекарственных препаратов или через 1-2 недели после их отмены.
Если сделать это невозможно, перед сдачей крови следует сообщить о том, какие именно препараты применяются.
За день до взятия крови следует сесть на легкую диету – исключить жирную, жареную, острую пищу, алкоголь, а также избегать тяжелых физических нагрузок.
Советуем сдавать кровь до проведения других исследований – флюорографии, рентгенографии — или физиотерапевтических процедур.
Также рекомендуется:
Амилаза в биохимическом анализе крови
Смотреть галерею
Наш организм вырабатывает пищевые ферменты для переваривания белков, жиров и углеводов (основные из них — это амилаза, липаза и протеаза). Однако в случае снижения выработки ферментов (ферментативной недостаточности), панкреатите и других болезнях поджелудочной врачи назначают препараты, содержащие животные ферменты – они находятся в оболочке, поэтому защищены даже от повышенной кислотности желудочного сока. Достигая двенадцатиперстной кишки, они активизируются в ней. Зачастую ферменты назначают короткими курсами, но бывает случаи, когда пить их приходится достаточно долго. Длительной прием ферментов может сопровождаться некоторым снижением функции поджелудочной железы, однако после отмены препарата работа органа восстанавливается. Из панкреатических ферментов обычно назначают «Креон», «Фестал», «Мезим», «Панкреазим», «Панзинорм» и другие препараты, основным действующим веществом которых является панкреатин. В нем содержится протеаза, липаза, амилаза. Уровень липазы в одной таблетке выше, чем уровень других ферментов. Это связано с тем, что липаза, по сравнению с остальными ферментами, при болезни вырабатывается организмом в наименьшем количестве. Учитывая то, что липаза понижена в организме, ее содержание в препаратах — не менее 10 000 единиц действия (ЕД).
Ферментные препараты являются в большинстве случаев безопасными для организма. Они часто играют роль сопутствующей терапии при лечении антибиотиками, наряду с пре- и пробиотиками, а также витаминами и другими средствами.
О чем говорит повышенный уровень липазы
Если липаза повышена, медики могут подозревать у человека наличие таких заболеваний:
- желчные колики;
- панкреатит в острой стадии или обострившийся хронический панкреатит;
- новообразования в поджелудочной железе, в т.ч. кисты или псевдокисты;
- нарушение обмена веществ (ожирение, подагра, сахарный диабет и пр.);
- инфаркт или непроходимость кишечника;
- перфорация внутренних половых органов;
- перитонит;
- внутрипеченочный холестаз;
- прободная язва желудка;
- эпидемический паротит – если он сопровождается поражением поджелудочной железы.
То, что липаза повышена, может также говорить о том, что человек принимает Гепарин, Индометацин, наркотические анальгетики, барбитураты.
Несмотря на то, что при физических повреждениях не принято делать анализ крови на содержание липазы, повышение уровня этого фермента может наблюдаться у людей с переломами трубчатых костей и другими серьезными травмами.
Очень важен для диагностики заболеваний уровень именно поджелудочной липазы, но поставить точный диагноз только по такому анализу крови сложно – в первый день обострения панкреатита липаза повышается умеренно и только на третий день можно выявить серьезную активность фермента. Так, если поражение поджелудочной железы сопровождается появлением отеков, уровень липазы находится в пределах нормы, если у пациента геморрагический панкреонекроз (одно из осложнений острого панкреатита), то количество липазы будет превышать норму в три и больше раз. А если у человека жировой панкреонекроз, то значительного повышения уровня липазы не будет.
Неблагоприятным считается прогноз поражения поджелудочной железы, если уровень липазы повышен в 10 и больше раз, и если за три дня он не снизится до трехкратной нормы.
Повышенная активность липазы сохраняется обычно в течение 3-7 дней с начала воспаления, а восстанавливаться уровень липазы начинает только через 7-14 дней.
Что такое липаза, ее нормы?
Липазой называют один из пищеварительных ферментов. Энзим продуцируется сразу несколькими органами – печенью, поджелудочной железой, кишечником, легкими.
Липаза играет большую роль в переработке пищи, поскольку влияет на расщепление жиров различных видов, усвоение организмом некоторых витаминов и кислот. Как правило, в крови человека больше всего фермента, выработанного поджелудочной железой.
Липаза, произведенная печенью, принимает важное участие в пищеварительных процессах – способствует усвоению липопротеинов и хиломикронов
Помимо этого, фермент регулирует количество липидов в крови. Желудочная липаза расщепляет трибутирин (жир, содержащийся в маслах).
У совсем маленьких детей фермент может вырабатываться полостью рта – это необходимо для лучшего усвоения грудного молока. В дальнейшем железы, вырабатывающие липазу, атрофируются.
Норма содержания липазы в крови разнится в зависимости от возраста. Пол на количество фермента не влияет.
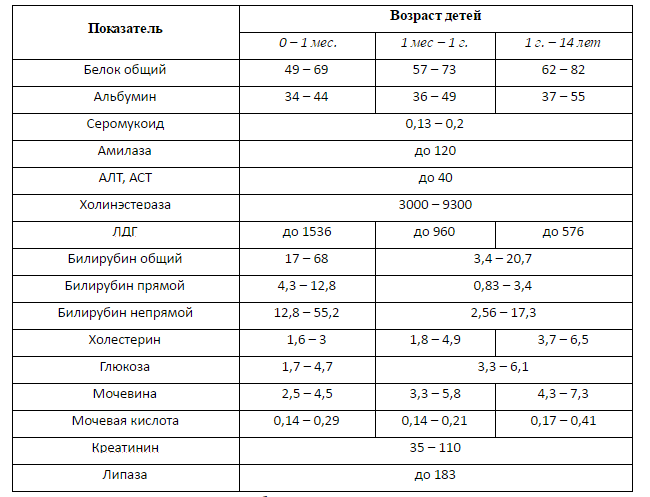
У детей и подростков возрастом до семнадцати лет нормальным считается наличие от 0 до 130 единиц липазы на один миллилитр крови.
У мужчин и у женщин старшего возраста норма повышается до 190 единиц. Липаза, выработанная поджелудочной железой, или панкреатическая, должна содержаться в одном миллилитре крови в количестве до 60 единиц.
Как правило, вместе с анализом на липазу проверяют содержание еще одного фермента – амилазы (энзим, который расщепляет крахмал в продуктах).
В случае правильной подготовки подобная процедура позволяет практически со стопроцентной вероятностью диагностировать у пациента заболевания поджелудочной железы. Это связано с нарушениями в работе органа и повышенной выработкой липазы, попадающей в кровь.
Подобное происходит в тех случаях, когда по причине недостаточной выработки энзимов человек принимает различные ферментосодержащие лекарственные препараты, в состав которых входит в том числе и липаза.
READ Подсчет тромбоцитов по Фонио
К таким медикаментозным средствам относят Мезим, Креон, Фестал, Панзинорм. Перед проведением анализа обязательно нужно предупредить доктора о курсе лечения этими лекарственными препаратами.
Уровень фермента может изменяться по причине употребления различных барбитуратов (снотворных и успокоительных средств), анальгетиков на основе наркотиков (обезболивающих препаратов).
Помимо этого, содержание липазы в крови повышается при приеме индометацина (противовоспалительного лекарства) и гепарина (медикаментозное средство, разжижающее кровь и ухудшающее ее свертываемость, применяется при образовании тромбов).
Образование и роль липазы
Вырабатывается данное вещество в поджелудочной железе и поступает в двенадцатиперстную кишку через одноимённый проток в составе панкреатического сока в виде неактивного предшественника под названием пролипаза. Уже в просвете двенадцатиперстной кишки она активируется под действием желчных кислот, поступающих из печени, и других ферментов, например, колипазы.
Данный процесс относится к внешнесекреторной функции поджелудочной, поэтому в норме липаза в крови почти не присутствует. При определении ее количество считают в международных единицах, МЕ. Конечно, в ходе постоянного обновления функционирующих клеток и гибели старых некоторое количество фермента попадает в кровоток, однако это сравнительно малые объемы. В норме в крови взрослого человека присутствует не более 190 МЕ липазы на миллилитр плазмы. У детей этот показатель не должен превышать 130 МЕ.
Лабораторные данные вследствие предрасполагающих к острому панкреатиту условий (могут быть множественными)
- Злоупотребление алкоголем примерно в 36% случаев.
- Заболевания билиарного тракта обнаруживают в 17% наблюдений.
- Идиопатическое развитие в более 36% наблюдений.
- Инфекция (особенно вирусная: паротит, коксаки, цитомегаловирус, СПИД).
- Травма или послеоперационный период в более 8% случаев.
- Прием лекарств (например, стероиды, тиазиды, азатиоприн, эстрогены, сульфонамиды) в более 5% случаев.
- Гипертриглицеридемия (гиперлипидемия V, I, IV типов) в 7% случаев.
- Гиперкальциемия в результате любой причины.
- Опухоли (поджелудочной железы, ампулы).
- Анатомические аномалии области ампулы, вызывающие обструкцию (например, аннулярный панкреатит, болезнь Крона, дивертикулы двенадцатиперстной кишки).
- Наследственность.
- Почечная недостаточность, трансплантация почки.
- Редкие заболевания (например, коллагенозы, ишемия, синдром Рейе, фульминантный гепатит, выраженная гипотензия, а также укус скорпиона, паразитарная обструкция панкреатического протока аскаридами, трематодами, беременность, эмболизация холестериновыми пробками).
Повышенный уровень ферментативной активности
Повышение липазы может наблюдаться при развитии острых процессов, связанных с повреждением органов желудочно-кишечного тракта, чаще всего поджелудочной железы.
Повышенная липаза может наблюдаться при развитии следующих патологических состояний:
- острый приступ панкреатита при первичном развитии или обострении хронического;
- эпидемический паротит на 3 неделе заболевания (временные рамки поражения инфекционным агентом клеток поджелудочной железы);
- развитие панкреонекроза;
- злокачественные или доброкачественные разрастания поджелудочной железы;
- перфоративная прободная язва желудка или 12-перстной кишки;
- некроз кишечника;
- непроходимость кишечника;
- острая почечная недостаточность;
- желчные колики;
- холестаз с развитием подпеченочной желтухи;
- перитонит;
- заболевания обмена веществ (сахарный диабет, подагра);
- ожирение 2-3 степени.
Помимо развития патологических состояний, повышенный уровень фермента может быть вызван приемом лекарственных средств, обладающих данным побочным действием. Например, длительный прием индометацина, прямых гепаринов, барбитуратов и анальгетиков. То есть, чтобы снизить высокое содержание в крови липазы, достаточно просто отменить прием вышеуказанных препаратов.
Также наблюдения показали, что уровень липазы в крови повышается при переломах больших трубчатых костей. Это объясняется тем, что массивные трубчатые кости содержат много жировых отложений, которые при нарушении целостности сосудов попадают в кровь. Рефлекторно организм начинает повышенную секрецию липазы, чтобы понизить концентрацию жиров. Подобное состояние может даже вызвать жировую эмболию.
При остром панкреатите и других состояниях, обуславливающих повышение фермента, концентрация его в крови увеличивается не сразу. В первые дни диагностировать заболевание с помощью данного метода исследования практически невозможно. Наибольшего значения липаза достигает после 3 дня болезни. Высокий уровень фермента, даже если лечение подобрано верно, держится на протяжении 10-14 дней. Затем он начинает снижаться.
Отсутствие желчного пузыря и сбой желчного пузыря
Желчный пузырь представляет собой небольшой грушевидный мешочек, заправленный за доли печени. Его основная задача — хранить желчь, богатую холестерином, которая выделяется печенью, и эта желчь вместе с липазой помогает вашему организму переваривать жирную пищу. Если у вас проблемы с желчным пузырем или у вас вообще нет желчного пузыря, то добавка, содержащая липазу, может быть очень полезной.
Липаза абсолютно необходима для правильного переваривания и усвоения жира. (7) Если вам уже удалили желчный пузырь, вы можете обнаружить, что у вас есть проблемы с перевариванием определенных продуктов, особенно жирных. Ферменты липазы также могут быть отличным естественным средством для лечения желчного пузыря, поскольку они помогают улучшить усвоение жира и использование желчи.
Вы можете подумать, что хорошо не употреблять и не переваривать жиры, но без высококачественных полезных жиров в вашем рационе, таких как омега-3, ваше здоровье будет ухудшаться, потому что эти жиры необходимы для хорошего здоровья. Липаза вместе с желчью — это то, что обеспечивает правильное использование этих полезных жиров, если у вас сбой в работе желчного пузыря или вообще нет желчного пузыря!
Липаза в паре с амилазой
Поводом к назначению таких анализов, как энзимы, вырабатываемые поджелудочной железой, по большей части выступают выраженные симптомы острых состояний системы пищеварения:
- Болезненность, которую называют «опоясывающей», поскольку она захватывает не только место расположения железы. Начинаясь где-то в подложечной области и быстро распространяясь в оба подреберья, боль переходит в область спины и грудной клетки, ее интенсивность столь велика, что больные не могут сдерживать стонов и криков;
- Лихорадка обычно не сразу, температура тела растет по мере развития осложнений;
- Мучительной тошнотой страдания человека не ограничиваются, к ней присоединяются «фонтанная» многократная рвота, не облегчающая состояние;
- Попытки поесть приводят к усугублению ситуации (боль усиливается, рвота продолжается, поэтому желание даже смотреть на еду пропадает);
- Сердечно-сосудистая система со своей стороны реагирует снижением артериального давления, учащением сердцебиения.
Повышенная концентрация липазы с большим преимуществом указывает на проблемы, настигшие паренхиму поджелудочной железы, поэтому исследование этого липолитического фермента в плазме крови, как водится, назначается вслед за другим анализом – определением гликозил-гидролазы (альфа-амилазы) в крови. Причем, данный энзим (липаза) нередко оказывается более информативным, поскольку его чувствительность и специфичность выше. Например, в крови липаза повышена (очень существенно – до 200! раз) уже через 4-7 часов (пик – через сутки) и, если воспаление затихает, концентрация приходит в норму через 1 – 2 недели.
Амилаза же в этом плане ведет себя немного иначе: повышенная активность отмечается через 6 – 12 часов, а в норму показатели гликолитического фермента, катализирующего реакцию расщепления крахмала и гликогена, возвращаются от 2 дней до недели (разумеется, если процесс в самом органе заканчивается благополучно).

Между тем, высокие показатели не всегда согласуются с тяжестью патологического состояния, поэтому опираться только на числовые значения гликолитического (альфа-амилазы) и липолитического (липазы) ферментов в крови не стоит.
Несомненно, перво-наперво, повышенная концентрация липазы в крови заставляет заподозрить острый панкреатит. Однако особо сложные ситуации требуют дифференцировки данного острого состояния от других, клинически схожих и столь же опасных, болезней, поэтому выделен круг показаний для назначения подобного анализа:
- Воспалительная реакция, которая резко запустилась и начала стремительно развиваться в ткани самой поджелудочной железы (острый панкреатит);
- Проблемы, вдруг возникшие по причине образования и накопления камней у ближайшего «соседа», овального мешка – желчного пузыря (острый холецистит);
- Хронический воспалительный процесс, локализованный в паренхиме поджелудочной железы (хр. панкреатит) в фазе обострения;
- Перфоративная язва желудка;
- Почечная недостаточность (как острая – ОПН, так и хроническая – ХПН);
- Сахарный диабет (диабетический кетоацидоз – ДКА, который более характерен для СД 1 типа);
- Тяжелое поражение паренхимы печени (цирроз);
- Высокая (тонкокишечная) непроходимость кишечника;
- Хронический алкоголизм;
- Пересадка органов.
И опять-таки, лабораторная диагностика исследованием только одного липолитического фермента в плазме крови не ограничивается, целесообразно включать в протокол определение других энзимов, в частности, альфа-амилазы.
Подготовка к исследованию активности липазы ничем особенным не выделяется среди подготовительных мероприятий к другим биохимическим тестам. Пациенту, заинтересованному за первым разом получить на руки достоверный ответ, следует отправиться отдохнувшим, спокойным, голодным (прием пищи прекратить за 12 – 14 часов до анализа). Кстати, привычные перекуры нужно отменить за полчаса до венепункции или забыть о сигаретах в это утро вовсе.