Инсулинорезистентность у женщин: симптомы, лечение, диета и питание
Содержание:
- Коррекция питания
- Профилактика и лечебная терапия
- Диета при инсулинорезистентности — питание
- Инсулинорезистентность, поликистоз и бесплодие
- Возникновение преддиабета
- Что такое Инсулинорезистентность
- В чем опасность нечувствительности клеток
- Инсулинорезистентность: диагностика
- Сахарный диабет 2 типа
- Возможные осложнения и последствия
- Причины возникновения инсулинрезистентности
Коррекция питания
Одним из главных инструментов борьбы с инсулинорезистентности является похудение, поэтому если у вас есть лишний вес или ожирение – необходимо от него избавиться. Этого можно достичь лишь в том случае, если придерживаться плана питания с дефицитом калорий.
Существует ли диета, которая помогает бороться с инсулинорезистентностью максимально эффективно? Руководствуясь здоровой логикой, многие читатели могут предположить, что лучшей диетой, которая помогает снизить резистентность к инсулину, является диета с низким количеством углеводов и упором на продукты с низким гликемическим индексом. Однако наука ещё не пришла к окончательному выводу по поводу того, является ли такая диета наиболее эффективной для борьбы с инсулинорезистентностью.
Действительно, есть достаточно много исследований, которые свидетельствуют о том, что низкоуглеводная диета может быть наиболее подходящей для людей с инсулинорезистентностью. Однако большинство из этих исследований обладают слабой силой, так как были либо предварительными, либо слабо контролировались и длились очень недолго; кроме того, в большинстве этих исследований количество участников насчитывало менее двух десятков.
Что касается рандомизированных контролируемых исследований с более высоким количеством участников, то несколько таковых имеется, и эти исследования как раз не поддерживают идею однозначной эффективности “низкоуглеводок” с низким ГИ для борьбы с инсулинорезистентностью.
В 2009 году в журнале Diabetes Care было представлено рандомизированное контролируемое исследование длительностью 1 год, целью которого было сравнить действие низкоуглеводной и низкожировой диет на такие показатели, как гликемический контроль (A1C), вес, кровяное давление и уровень липидов. В эксперименте приняло участие 105 диабетиков (2 тип) с лишним весом, которые в зависимости от предписанной им диеты были разделены на 2 группы.
В результате в течение первых 3-х месяцев у обоих групп было отмечено самое значительное снижение показателей A1C, а также снижение веса. При этом на отметке в 1 год существенных изменений в показателях A1C у обоих групп отмечено не было. В заключении специалисты указали:
«Среди пациентов с диабетом 2 типа, которые на протяжении 1 года придерживались или низкоуглеводной, или низкожировой диет, были отмечены идентичные изменения показателей A1C».
Еще одно рандомизированное клиническое исследование с перекрестным дизайном было представлено в «The Journal of the American Medical Association» в 2014 году. Целью эксперимента было определить, влияет ли гликемический индекс и количество углеводов на такие факторы риска, как сердечно-сосудистые заболевания и сахарный диабет. Для эксперимента 163 участникам с избыточным весом было предоставлено 4 разновидности диет, при этом каждый из участников придерживался минимум 2 из 4 диет на протяжении 5 недель.
Сами диеты выглядели следующим образом:
1) Высокоуглеводная диета (на углеводы приходилось 58% от всей калорийности) с ГИ на уровне 65 единиц (высокий ГИ),
2) Высокоуглеводная диета с ГИ на уровне 40 единиц,
3) Низкоуглеводная диета (на углеводы приходилось 40% от калорийности) с высоким ГИ,
4) Низкоуглеводная диета с низким ГИ.
В результате по сравнению с высокоуглеводной диетой и высоким ГИ, высокоуглеводная диета с низким ГИ привела к снижению чувствительности к инсулину на целых 20%. Когда ученые сравнили низкоуглеводные диеты с разным ГИ, разницы в показателях чувствительности к инсулину не обнаружилось.
Сравнив результаты между самыми контрастными диетическими подходами – высокоуглеводной диетой с высоким ГИ и низкоуглеводной диетой с низким ГИ, ученые установили, что ни одна из них не повлияла на показатели чувствительности к инсулину.
Утверждения о том, что самой эффективной для борьбы с инсулинорезистентностью диетой является низкоуглеводная диета с низким ГИ – не имеют под собой доказательной базы.
Профилактика и лечебная терапия
Лечение гиперисулинемии держится на трех китах: медикаментозная терапия, диета, физические упражнения. Определив причины повышенного инсулина, врач делает определенные назначения.
Медикаментозное лечение
В норме 70% углеводов идут на потребности клеток организма, 30% откладываются про запас. Но если организм страдает от того, что повышены показатели инсулина, то только 30% углеводов используются клетками, 70% идут на образование жировой ткани.
Клетки отключают рецепторы, перестают реагировать на гормон, поэтому в крови начинает накапливаться глюкоза – развивается инсулиннезависимый диабет 2 типа. Повышение уровня глюкозы в крови вызывает сильное обезвоживание, что приводит к глубокому нарушению метаболизма, иногда – к смертельному исходу.
Как понизить инсулин в крови до относительной нормы? При высоком инсулине назначаются препараты для снижения уровня этого гормона в крови. Для лечения избытка инсулина в крови необходимы лекарства, снижающие:
- давление, уменьшающие риск инфарктов и инсультов (антагонисты кальция, ингибиторы АПФ);
- метаболические компоненты, улучшающие показатели глюкозы, выводящие избыток холестерина из организма;
- аппетит (ферменты, расщепляющие жиры, ингибиторы серотонина).
Высокий инсулин при низком сахаре означает вероятность приступов гипогликемии, следовательно, стационара не избежать – только в больничных условиях больному можно ввести раствор глюкозы. Острая стадия гиперинсулинизма потребует введения глюкагона или адреналина. К домашним методам снижения инсулина можно отнести диету и физические нагрузки.
Диетическое питание
Как снизить инсулин в крови? Придерживаться диеты, назначенной врачом. Правильный рацион, грамотно подобранное питание при повышенном инсулине помогают уменьшить его уровень, предотвратить диабет или его последствия, скорректировать вес, снизить давление, улучшить показатели крови.
Если в крови повышен инсулин, меню на неделю должно разрабатываться очень тщательно, включать нежирные молочные продукты, злаковые, нежирное мясо, яйца, сырые или вареные овощи. Рекомендуются фрукты с небольшим количеством сахара и витамина С, которого много в яблоках, киви, смородине, вишнях.
Меню при диабете 2 типа должно стать постоянной, а не временной мерой, ведь только таким образом можно добиться положительных результатов в лечении. Питание должно быть дробным, небольшими порциями, но достаточным для насыщения и отсутствия чувства голода.
- контролировать количество углеводов пищи, правильно их распределять в течение дня.
- уменьшить размер порций, подсчитывать калорийность еды;
- снизить количество потребляемой соли, которая только вредит организму;
- отказаться от консервантов, консервов, фаст-фуда, других вредных для организма продуктов;
- забыть об алкогольных напитках, лимонадах, пить только натуральные соки, воду;
- использовать вместо сахара подсластители (в супермаркетах есть отделы для диабетиков).
Лечебная физкультура
Лечебная физкультура и сахарный диабет не противоречат друг другу. Физические упражнения не заменют лечение, но будут очень полезными и помогут человеку если не победить болезнь, то значительно улучшить состояние здоровья, быть в норме. Комплекс специальных упражнений должен быть согласован с врачом-эндокринологом.
Прежде чем начать заниматься физическими упражнениями, нужно обязательно сделать электрокардиограмму, чтобы оценить состояние сердца. При выполнении упражнений не забывать подсчитывать пульс, контролировать артериальное давление и уровень инсулина и глюкозы. Если показатели давления и пульса будут повышены, нужно прекратить занятия и обратиться к врачу. Физические упражнения:
- повышают чувствительность клеток к гормону;
- улучшают кровообращение, работу сердечно-сосудистой системы;
- снижают риск осложнений, защищают от инфарктов, инсультов.
Перед занятиями нужно обязательно съесть хотя бы парочку бутербродов, чтобы защитить себя от гипогликемии. Рекомендуется также снизить дозу таблеток от диабета и дозу инсулина. Желательно первые занятия физкультурой проводить под контролем медиков, чтобы можно было следить за состоянием здоровья, корректировать дозу, виды и продолжительность упражнений.
Диета при инсулинорезистентности — питание
Питание при инсулиновой невосприимчивости должно быть направлено на похудение и улучшение углеводного обмена. Пища должна быть низкокалорийной и сбалансированной. Следует исключить все легкоусвояемые углеводы и животные жиры. Для снижение массы тела подойдет не обезжиренная диета, а прием продуктов бедных на углеводы.

Основа питания — птица, грубоволокнистые овощи, рыба и нежирная кисломолочная продукция. В некоторых случаях врачи рекомендуют следовать средиземноморской диете, которая предполагает употребление большого количества овощей и фруктов.
Важно правильно рассчитать калорийной приемов пищи. Приблизительная схема:
- завтрак — 25%;
- обед — 30%;
- ужин — 25%;
- перекусы — 10%.
При необходимости калорийность может уменьшаться. Во время диеты при инсулинорезистентности необходимо пить достаточное количество воды, но при этом ограничить количество соли. Пищу рекомендуется тушить, варить и запекать. Порции должны быть небольшими. Следует полностью исключить все перекусы на ходу.

Преимущества диеты при инсулиновой резистентности:
- сбалансированный рацион;
- возможность снизить вес;
- нормализация липидного и углеводного обмена.
Такое питание предполагает полный отказ от тяжелой пищи и сладостей. Пациенту можно употреблять только медленные углеводы:
- овощи;
- каши;
- выпечка из ржаной муки;
- некоторые фрукты.

При этом следует отказаться от манки, жирного мяса и рыбы, а также белого риса, картошки и сливочного масла.
Все употребляемые продукты, должны иметь минимальный гликемический индекс. Чем меньше будет такой индекс, тем полезнее будет продукт для пациента.
Фрукты можно употреблять не более 200 г в сутки. Соки не рекомендуется пить, так как при измельчении мякоти пропадает клетчатка. Сок имеет высокий гликемический уровень. Выпитый стакан сока способен за 5 минут поднять количество сахара в крови до 4 миль на литр.
Низкоуглеводная диета предполагает употребление следующих видов мяса:
- курица;
- крольчатина;
- индюшатина;
- перепелиное мясо;
- языки;
- печень курицы;
- телятина.
Из рыбы в рацион можно ввести окуня, щуку и минтая. Рыбные блюда следует употреблять не меньше 2 раз в неделю. В этом случае в качестве гарнира может быть каша, сваренная на воде.
Рекомендуется ввести в рацион следующие виды каш:
- ячка;
- бурый рис;
- перловая каша;
- гречка.
Иногда в меню можно добавить макароны из твердых сортов. Употребляемая молочка не должна иметь высокий процент жирности. Такие продукты лучше всего употреблять во второй половине дня. Пациенту разрешены следующие молочные продукты:

- молоко;
- кефир;
- ряженка;
- творог;
- тофу;
- несладкие йогурты.
Большая часть рациона — овощи. Их можно использоваться для приготовления гарнира или салата. Овощи с низким гликемическим уровнем:
- огурцы;
- кабачки;
- чеснок;
- помидоры;
- лук;
- капуста;
- свежий и сушеный горох;
- перец.
Пациент может добавлять в пищу разные специи и пряности. Это может быть петрушка, укроп, базилик, куркума и орегано. К числу фруктов с низким гликемическим уровнем относятся следующие:
- абрикос;
- малина;
- яблоки;
- слива;
- груша.
Важно, чтобы рацион был разнообразным. Существует большое количество простых и полезных рецептов
Инсулиновая резистентность — опасное состояние, которое может привести к развитию ряда серьезных заболеваний. Своевременное обращение к эндокринологу и диетологу позволит улучшить состояние пациента.
Инсулинорезистентность, поликистоз и бесплодие
 Лишний вес может мешать наступлению беременности
Лишний вес может мешать наступлению беременности
Иногда сложно поверить, как проблема с одним гормоном может негативно сказываться на балансе другого гормона. В гинекологии такая ситуация, к сожалению, распространена, когда инсулин – гормон, не имеющий прямого отношения к женскому здоровью и способности иметь детей, влияет на столь хрупкую и важную для каждой женщины систему.
Самая четкая связь прослеживается между наличием проблем с инсулином и возникновением синдрома поликистозных яичников.
Причины патологии
Это женское заболевание достаточно распространено и имеет две причины возникновения.
Таблица №4. Причины возникновения синдрома поликистозных яичников:
| Особенности возникновения | У кого диагностируется | Суть заболевания |
| Первичная проблема | Обнаруживается у девушек без проблем с лишним весом, так как развитие не имеет связи с невосприимчивостью к инсулину. | Поликистоз формируется по причине вирусных и бактериальных инфекций, которыми болела женщина. Чаще всего такая проблема возникает, если инфекция была перенесена в подростковом периоде. |
| Вторичная проблема | Диагностируется у девушек и женщин с лишним весом. | Проблема возникает, когда присутствует резистентность к инсулину типа А, суть которой в нарушении передачи импульса при воздействии инсулина в пострецепторном пространстве. |
Особенности патологии
Каждый менструальный цикл яйцеклетка созревает в отдельном фолликуле, в редких случаях созревает более одной клетки.
Бесплодие и синдром поликистозного яичника имеют непосредственную связь. При данной патологии процесс созревания яйцеклетки не доходит до конца. Фолликул готовится, но у него не получается выпустить материнскую клетку на свободу. В результате клетка остается внутри фолликула, а он сам не имеет возможности рассосаться, так формируется киста.
Запертая в фолликуле яйцеклетка не имеет возможности соединиться с мужской клеткой и беременность не может наступить.
Когда из цикла в цикл процесс созревания клетки не доходит до конца, у женщины в яичнике диагностируются множественные кисты. В некоторых случаях поликистоз дает о себе знать отсутствием регулярных менструаций, в такой ситуации тест на беременность не будет положительным, пока не будет проведено необходимое обследование и не будет назначена правильная терапия.
Лечение проблемы
 Во время беременности риск возникновения нечувствительности увеличивается
Во время беременности риск возникновения нечувствительности увеличивается
Помочь прояснить проблему и назначить лечение может врач гинеколог-эндокринолог, специалист, который имеет большее представление о зависимости половых гормонов от других гормонов тела женщины.
В том, что беременность на наступает виноваты две патологии – инсулинорезистентность и поликистоз, значит лечение будет иметь две направленности:
Лечение нечувствительности к инсулину. Для нормализации в крови уровня глюкозы и инсулина назначаются специальные препараты. Лечение обязательно дополняется введением спорта, назначением лечебной диеты и коррекцией образа жизни в целом. Препараты рекомендуют принимать до наступления беременности, иногда их не отменяют даже при наступлении беременности, решение принимается врачом.
Восстановление гормонально фона женщины и регулярности цикла
Важно возобновить нормальный процесс жизнедеятельности яйцеклетки. Она должна быть способной выйти из фолликула, слиться со сперматозоидом и успешно имплантироваться для правильного формирования и нормального вынашивания плода
Очень важно обеспечить гормональной поддержкой все процессы, связанные с появлением новой жизни. Поэтому гормональная терапия начинается задолго до наступления беременности, продолжается до момента, пока это будет необходимо. Чаще всего гормональные препараты женщины принимают до 16-20 недель.
При решении проблемы с отсутствием желанной беременности, очень многое зависит от настроя самой женщины. Она должна выполнять все указания врача, о приеме препаратов, режиме питания
Так же важно сохранять психологически правильный настрой, часто, чем больше женщина жаждет беременности, тем труднее она наступает
 Парам в ожидании беременности нужно набраться терпения
Парам в ожидании беременности нужно набраться терпения Резистентность не приговор
Резистентность не приговор
При некоторых проблемах со здоровьем, врач может заподозрить проблему с балансом сахара и инсулина в крови. Для прояснения состояния помогут лабораторные анализы, в частности индекс инсулинорезистентности.
Норма данного показателя позволит понять, как у человека обстоят дела с усвояемостью глюкозы тканями. Если причиной недомоганий является нечувствительность, то перед тем, как начать бороться с этой патологией, больному придется разобраться, что такое резистентность к инсулину и каковы причины возникновения.
Возникновение преддиабета
Когда клетки поджелудочной железы истощены длительным периодом устойчивости клеток к собственному гормону, они более не могут выделять необходимое его количество для помощи глюкозе. С этого момента уровень сахара в крови повышается и развивается преддиабет. Как видно по названию, эта стадия предшествует истинному заболеванию – сахарному диабету второго типа.
Лабораторная диагностика демонстрирует повышение уровня сахара в состоянии натощак выше нормы, но не до таких значений, при которых ставится основная форма заболевания. Для тех людей, которые задаются вопросом – можно ли вылечить состояние преддиабета, есть хорошая новость – при должном внимании к своему здоровью, можно выровнять уровень сахара до нормальных значений, не угрожающих здоровью даже на этом этапе.
Печальная статистика показывает, что при отсутствии лечения и при сохранении неправильного режима питания, патологические процессы нарастают. В такой ситуации сахарный диабет развивается в среднем в течение десяти лет.
У 15-30% больных формой пред заболевания, основной недуг возникает в течение пяти лет
Это еще раз доказывает, как важно для больного быть вовлеченным в процесс борьбы с патологическим процессом
У каждого больного есть возможность не дать развиться серьезному заболеванию, достаточно обратиться к врачу и узнать, как снизить уровень сахара до нормальных значений и впредь не перегружать работой поджелудочную железу.
Существуют факторы, при которых форма пред заболевания скорее трансформируется в истинную болезнь:
- недостаточная физическая активность;
- наличие лишнего веса;
- наследственный фактор;
- диабет, возникший в период беременности;
- если рожденный ребенок имеет вес более четырех кг;
- повышенное артериальное давление;
- повышенный плохой холестерин и пониженный хороший;
- диагноз – поликистоз яичников;
- сердечно-сосудистые проблемы;
- повышенное содержание мочевой кислоты в крови.
Последний фактор на данный момент не признан учеными прямой причиной развития диабета второго типа. Но есть данные утверждающие, что гиперурикемия и устойчивость к инсулину имеет между собой связь, так как большое количество мочевой кислоты провоцирует ухудшение состояния сердечно сосудистой системы. Именно эта проблема является одной из основных причин смерти больных с диабетом второго вида.
У людей, имеющих стадию пред заболевания признаки болезни не являются яркими, присутствуют признаки, которые могут подсказывать, что у человека есть проблемы с уровнем глюкозы в крови.
 Усталость – частый симптом множества проблем
Усталость – частый симптом множества проблем
Перед тем, как определить наличие преддиабета лабораторным способом, врач проведет с больным беседу, чтобы составить список симптомов.
Самыми часто встречающимися являются следующие жалобы:
- усиление жажды;
- частые позывы к мочеиспусканию;
- чувство голода, которое не проходит даже после принятия пищи;
- зрение становится расплывчатым, нечетким;
- если кожные покровы повреждаются – синяки, порезы, царапины заживают более длительное время;
- ощущение очень сильной усталости;
- затуманенность сознания и сложность в сосредоточении;
- склонность к возникновению газов, вздутие живота;
- в конечностях возникает покалывание и онемение, часто эти явления сопровождаются болью.
Что такое Инсулинорезистентность
Терминологические понятия Инсулинорезистентность и Синдромом инсулинорезистентности не являются тождественными. Последний, его ещё называют Метаболический синдром или Синдром Ривена, является патологией, в которую помимо собственно клинических проявлений инсулинорезистентности входят и другие системные нарушения – увеличение массы висцерального жира, повышение содержания в плазме крови инсулина и мочевой кислоты, подъём активности свертывающей системы крови, гипертонию, а также хоть и незначительное, но устойчивое выделение белка в мочу.
Инсулинорезистентность – это нарушение чувствительности рецепторов мышечных, жировых и печёночных клеточных мембран к действию инсулина, который является единственным переносчиком глюкозы (источника энергии) внутрь клеток.
Она проявляется в виде недостаточного биологического ответа на нормальный уровень концентрации инсулинового гормона в крови, и представлена 4 разновидностями:
- сверхбыстрая (секундная) – нарушение гиперполяризации клеточных мембран для осуществления проникновения глюкозы и других ионов, например, окиси азота;
- быстрая (минутная) – нарушение выработки ферментов, ответственных за активацию анаболических и ингибирование катаболических процессов;
- медленная (часовая) – торможение поглощения аминокислот клетками;
- замедленная (суточная) – сбой в митогенезе, влияющий на клеточное размножение.
 Снижение чувствительности клеток мышц, печени и жировой ткани к инсулину – причина образования СД2
Снижение чувствительности клеток мышц, печени и жировой ткани к инсулину – причина образования СД2
Кстати, инсулинорезистентность возникает не только при СД2.
Она может быть:
- физиологической – период полового созревания, переедание сладкого и жирного, беременность;
- метаболической – декомпенсация инсулинозависимого диабета 1 типа, алкоголизм, анорексия;
- эндокринной – патологии щитовидной железы, коры надпочечников, гипофиза;
- неэндокринной – первичная гипертония, ревматоидные артриты, цирроз печени, тяжёлые травмы, обширные ожоги, сепсис.
Резистентность тканей к инсулину возникает в результате следующих процессов:
| Локализация изменений | Характер метаболических нарушений |
 Клетки скелетных мышц Клетки скелетных мышц |
Неправильный образ жизни – переедание и малая физическую активность, довольно быстро сказывается на рецепторах мембран скелетных мышечных волокон. Они перестают реагировать на инсулин, из-за чего глюкоза не может попасть внутрь клеток, её концентрация в крови повышается, происходит постепенное отравление организма сахаром. |
 Клетки паренхимы печени (гепатоциты) Клетки паренхимы печени (гепатоциты) |
Параллельно со скелетными мышцами в патологический процесс вовлекаются печёночные клетки. Они начинают повышено продуцировать глюкозу из неуглеводных соединений, трансформировать триглицериды и липопротеины очень низкой плотности из «хороших» липопротеинов высокой плотности, а также уменьшают продукцию гликогена (запасной формы хранения глюкозы). |
 Клетки жировой ткани (адипоциты) Клетки жировой ткани (адипоциты) |
Инсулинорезистентность мембран адипоцитов висцеральной жировой ткани может наступить даже быстрее, чем у мышечных волокон, и приводит к неконтролируемому окислению жиров в свободные жирные кислоты. Их большое количество вызывает образование порочного метаболического круга СД2 – падение синтеза гликогена и препятствование окислению глюкозы в скелетных мышцах и печени. |
Длительная, постоянно увеличенная концентрация свободных жирных кислот отрицательно влияет на состояние бета-клеток поджелудочной железы. Поэтому игнорирование пациентом рекомендации похудеть, в конечном итоге, приводит к их истощению, чем и объясняется вынужденная необходимость контроля глюкозы в крови при СД2 с помощью инсулиновых инъекций.
 Ожирение по абдоминальному типу – причина развития резистентности к инсулиновому гормону
Ожирение по абдоминальному типу – причина развития резистентности к инсулиновому гормону
В случаях, когда диета и лечебная физкультура не приносят желаемых результатов, в период манифестации СД2, пока ещё бета-клетки не истощены и вырабатывают достаточное количество инсулина, дальнейшая коррекция инсулинорезистентности происходит с помощью добавочного назначения препаратов, относящихся к бигуанидам и тиазолидиндионидам (глитазонам).
В чем опасность нечувствительности клеток
Нечувствительность к инсулину неизбежно ведет к увеличению количества инсулина в крови – гиперинсулинизму. Этот эффект оказывается посредством отрицательной обратной связи, когда при недостатке инсулинового эффекта поджелудочная железа начинает вырабатывать еще больше инсулина, и он повышается в крови. Хотя при инсулинорезистентности имеется проблема нормального усвоения глюкозы, но со стороны других эффектов инсулина проблем может и не быть.
Я хочу сказать, что большое количество инсулина оказывает плохое действие на организм и вызывает возникновение или прогрессирование некоторых заболеваний. Например, НТГ или сахарный диабет, который поражает чаще женщин, об этом читайте в статье о самых первых симптомах диабета у женщины.
Прежде всего, доказано негативное влияние избытка инсулина на сердечно-сосудистую систему, а точнее, на прогрессирование атеросклероза. Это объясняется несколькими механизмами. Во-первых, инсулин может оказывать прямое воздействие на сосуды, вызывая утолщение их стенок и способствуя отложения в ней атерогенных бляшек.

Во-вторых, инсулин может усиливать спазм сосудов и препятствовать их расслаблению, что очень важно для сосудов сердца. В-третьих, инсулин в большом количестве способен воздействовать на систему свертывания, ускоряя свертываемость и угнетая противосвертывающую систему, в результате повышается риск тромбозов
Таким образом, гиперинсулинизм может способствовать ранним проявлениям ишемической болезни сердца, инфаркта миокарда, инсультов, поражения сосудов нижних конечностей.
Конечно, люди с инсулинорезистентностью имеют очень высокий риск развития сахарного диабета. Это состояние является своеобразным компенсаторным механизмом организма. Организм в первое время вырабатывает больше инсулина с целью поддержания нормального уровня глюкозы, тем самым преодолевая резистентность. Но в скором времени эти силы иссякают и поджелудочная железа не может вырабатывать нужное количество инсулина, чтобы сдерживать сахар в крови, в результате чего уровень глюкозы начинает постепенно повышаться.
Сначала это проявляется нарушением толерантности к глюкозе, о которой я писала в своей статье “Преддиабет: симптомы и лечение”, советую ее прочесть, а затем и явными признаками сахарного диабета. А ведь этого можно было избежать еще в самом начале.

Инсулинорезистентность является одной из многочисленных и важных причин развития гипертонической болезни человека. Дело в том, что инсулин в большом количестве имеет способность стимулировать симпатическую нервную систему, тем самым повышая уровень норадреналина в крови (самого мощного медиатора, вызывающего спазм сосудов). Из-за повышения этого вещества кровеносные сосуды спазмируются, и артериальное давление повышается. Кроме этого, инсулин нарушает процессы расслабления сосудов.
Еще одним механизмом повышения давления считают задержку жидкости и натрия при избытке инсулина в крови. Тем самым повышается объем циркулирующей крови, а вслед за ним и артериальное давление.
Не стоит забывать о влиянии гиперинсулинемии на липиды крови. Избыток инсулина вызывает повышение уровня триглицеридов, снижение липопротеидов высокой плотности (ЛПВП — антиатерогенные липиды, т. е. препятствующие атеросклерозу), незначительное повышение липопротеидов низкой плотности (ЛПНП). Все эти процессы усиливают прогрессирование атеросклероза сосудов, что ведет к плачевным последствиям.
У женщин между синдромом поликистозных яичников и инсулинорезистентностью в настоящее время принято ставить знак равенства. Это заболевание вызывает нарушение овуляции, вызывая бесплодие, а также повышение слабых андрогенов, вызывая симптомы гиперандрогении.
Инсулинорезистентность: диагностика
Резистентность к инсулину можно диагностировать несколькими способами (европейские нормы):
- Тест на глюкозу. Состоит в том, чтобы давать пациенту глюкозу и наблюдать за реакцией его организма: секрецией инсулина, уровень регуляции уровня глюкозы в крови и уровень абсорбции глюкозы.
- HOMA (метод оценки гомеостатической модели). Пациент сдает кровь, в которой определяется концентрация глюкозы и инсулина. Затем на этом основании, используя соответствующую формулу, рассчитывается так называемый индекс инсулинорезистентности (HOMA-IR). Формула: HOMA-IR = глюкоза натощак (ммоль/л) х инсулин натощак (мкЕд/мл) /22,5.
- Метаболический клэмп-тест — определение скорости инфузии глюкозы. Предусматривает одновременное введение пациенту глюкозы и инсулина в капельном режиме. При этом количество инсулина не изменяется, а количество глюкозы изменяется. Этот метод — лучший, потому что он доказал свою эффективность в определении реальной степени инсулинорезистентности, в отличие от метода HOMA, который в некоторых ситуациях может давать неоднозначные результаты. К сожалению, из-за сложного процесса и высокой стоимости тестирования оба анализа проводятся редко.

Тест на глюкозу
Сахарный диабет 2 типа
Хотя сама по себе инсулинорезистентность не является причиной развития сахарного диабета 2 типа, она заготавливает почву для этого заболевания путем наложения слишком высоких запросов на бета-клетки поджелудочной железы к выработке инсулина.
Как только человек сталкивается с преддиабетом, дальнейшая потеря или нарушение функции бета-клеток поджелудочной железы приводит к возникновению сахарного диабета – когда уровень сахара в крови у человека повышается слишком высоко. Со временем высокий уровень глюкозы в крови повреждает нервы и кровеносные сосуды, что в свою очередь приводит к болезням сердца, инсульту, слепоте, почечной недостаточности и даже к ампутации нижних конечностей.
Кстати, как отмечают специалисты из Американской ассоциации сердца (AHA), заболевания сердца и инсульт являются главными причинами смерти и недееспособности у людей с сахарным диабетом 2 типа.
Возможные осложнения и последствия
Инсулинорезистентность является основным проявлением СД 2-го типа до возникновения гипергликемии. При этом для сохранения нормального уровня сахара требуется усиленный синтез инсулина. С декомпенсацией секреторных функций поджелудочной железы и метаболическими нарушениями в клетках наступает следующая стадия заболевания, грозящая более серьезными последствиями, как то: сердечно-сосудистые расстройства, неврологические патологии, ухудшение трофики тканей и т.д.
Также ИР напрямую может стать причиной проблем с кардио-васкулярной системой. Дефицит инсулинового взаимодействия органических соединений иногда вызывает поражение эндотелия, внутренней оболочки сосудов. При нехватке необходимых веществ, не происходит высвобождения окиси азота и понижения сосудистого тонуса. Отсутствие расширяющих реакций в коронарных артериях может повлечь за собой нарушение периферического кровообращения. Вместе со сбоями механизмов растворения тромбов это может спровоцировать развитие атеросклероза.
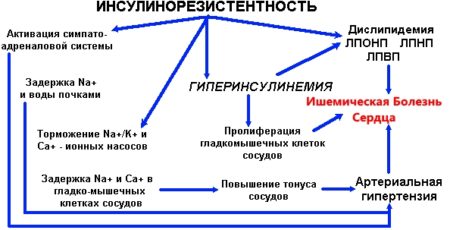 Осложнения ИР
Осложнения ИР
Причины возникновения инсулинрезистентности
Существует несколько причин резистентности к инсулину, среди которых генетические факторы наиболее значительны. Некоторые лекарства могут способствовать развитию инсулинорезистентности. Кроме того, резистентность к инсулину часто наблюдается при следующих заболеваниях:
- Метаболический синдром — представляет собой группу состояний, включающих избыточный вес (особенно в области талии), высокое кровяное давление и повышенный уровень холестерина и триглицеридов в крови;
- Ожирение;
- Беременность;
- Инфекция или тяжелая болезнь;
- Стресс;
- Инертность и лишний вес;
- Применение стероидов.
К другим причинам и факторам риска, способным усугубить резистентность к инсулину, относятся:
- Прием определенных лекарств;
- Пожилой возраст;
- Проблемы со сном (особенно апноэ сна);
- Курение.