Нормы холестерина не знают в лабораториях! таблица: уровень холестерина
Содержание:
- Норма холестерина в составе крови
- Как понизить холестерол
- Хороший и плохой холестерин
- В каких «видах» холестерол присутствует в организме
- Другие исследования при повышенном холестерине
- Как диагностируют повышенный холестерин
- Обмен холестерина в организме человека
- Способы снижения плохого и повышения хорошего холестерина
- Полная таблица содержания холестерина в продуктах питания
- Откуда берется холестерол (холестерин)
- Как расшифровать анализ?
- Роль в организме
- Лечение
- Повышенный холестерин: почему у меня?
- Симптомы повышенного холестерина
- Нормы холестерина: таблица. Расшифровка анализа на холестерин
- Пониженный холестерин
- Итоги
Норма холестерина в составе крови
Нормативные индексы холестерина зависят от пола человека, его возраста, а также его состояния. У женщин в период вынашивания младенца, индекс холестерола выше, чем при обычном состоянии здоровья.
У мужского организма показатели липопротеидов в составе крови варьируются в пределах 7,170 ммоль/литр.
Этот показатель у мужчин предельный, если концентрация будет выше, тогда существует высокая опасность развития патологии атеросклероз, а также повышается риск развития патологий сердечного органа и системы сосудов.
В женском организме немного другие нормативные максимальные показатели. Индекс холестерина должен быть не выше, чем 7.77 ммоль/литр.
Если у женщин превышает показатель норму, необходимо обратиться к доктору, чтобы начать процесс снижения липидов в организме.
Нормативные показали в соответствии с липидным спектром:
- Общая концентрация холестерола в составе крови — от 3,0 ммоль/литр до 60,0 ммоль/литр;
- Для мужчин показатель ЛПНП — от 2,250 ммоль/литр до 4,820 ммоль/литр;
- Для женщин индекс ЛПНП — 1,920 ммоль/литр до 4,51 ммоль/литр;
- Для мужского организма норма ЛПВП — 0,70 ммоль/литр до 1,730 ммоль/ЛИТР;
- Для женского организма ЛПВП — 0,860 ммоль/литр до 2,280 ммоль/литр.
Если липограмма показала нормативные показатели, тогда следующую диагностику на холестерин, можно проходить через год.
Если показатель выше нормы, тогда это грозит развитием таких заболеваний в организме человека:
- Инфаркта сердечного органа;
- Атеросклероза;
- Заболевания системы сосудов — тромбоза;
- Мозгового инфаркта (ишемического инсульта);
- Кровоизлияние в головном мозге.
Чаще за повышение индексов холестерина, несут факторы, которые провоцируют развитие гиперлипидемии.
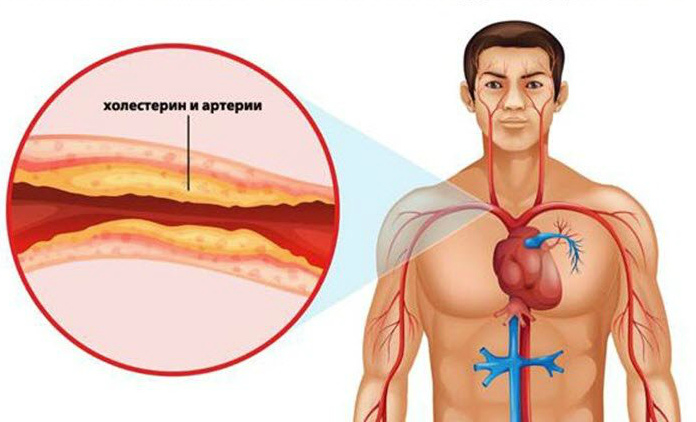
Атеросклероз
Как понизить холестерол
Что же делать, если повышен холестерол в крови? Для этого необходимо исключить все факторы риска.
Если показатель величины холестерола составит 6,6-7,7 ммоль/л, скорректируйте меню:
- Ограничьте употребление источников «плохого» холестерола (свинина, жирные молочные продукты, яйца, пища, содержащая маргарин);
- Вместо сливочного используйте растительное масло;
- Ешьте как можно меньше сладкого, мучного;
- Включайте в рацион больше овощей, фруктов.
Скорректируйте образ жизни, исключив вредные привычки. Лишний вес необходимо сбросить. Увеличьте двигательную активность. Это положительным образом влияет на снижение концентрации холестерола, поскольку стимулирует кровообращение, улучшает насыщение крови кислородом, способствует удалению избытка стероида. Спортивным тренировкам уделяйте не меньше 1 часа в день.
Для здоровья организма важен полноценный сон. Он должен длиться не менее 8 часов в сутки. Старайтесь избегать стрессовых ситуаций.
С целью медикаментозной терапии гиперлипидемии используют следующие группы препаратов: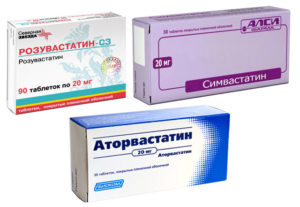
- Статины;
- Фибраты;
- Ингибиторы абсорбции холестерола;
- Секвестранты желчных кислот;
- Никотиновая кислота и её производные.
Лекарства уменьшают всасывание холестерола и понижают его концентрацию. Они улучшают метаболизм, что способствует выведению излишков стероида.
Перечисленные препараты также назначаются, если изменения образа жизни, рациона питания не влияют на концентрацию холестерола. Наиболее эффективными являются статины, которые угнетают процесс синтеза стероида.
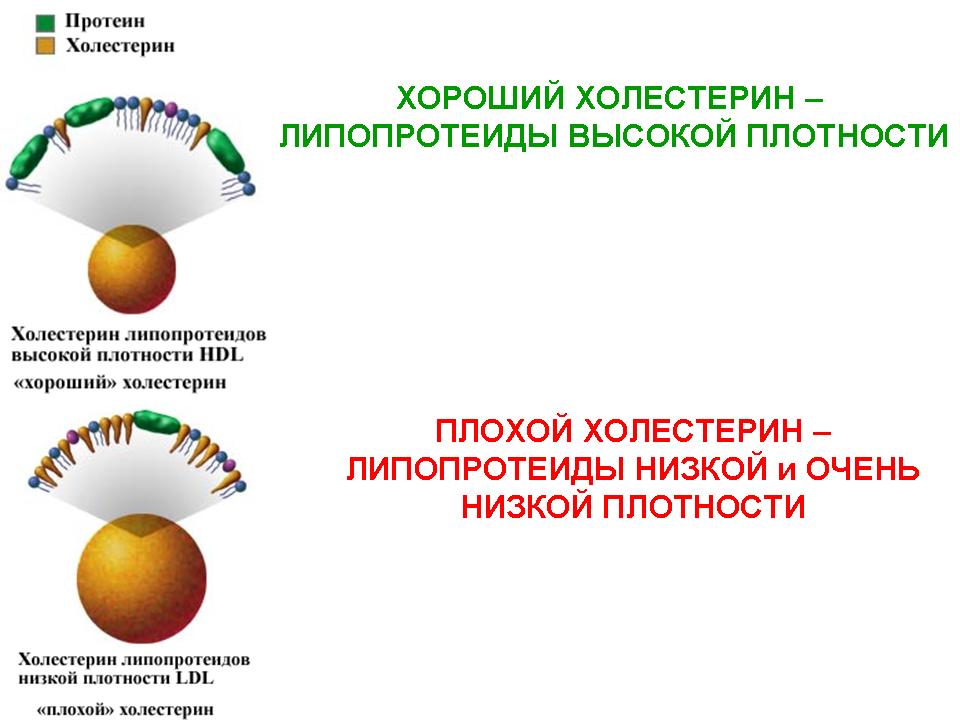
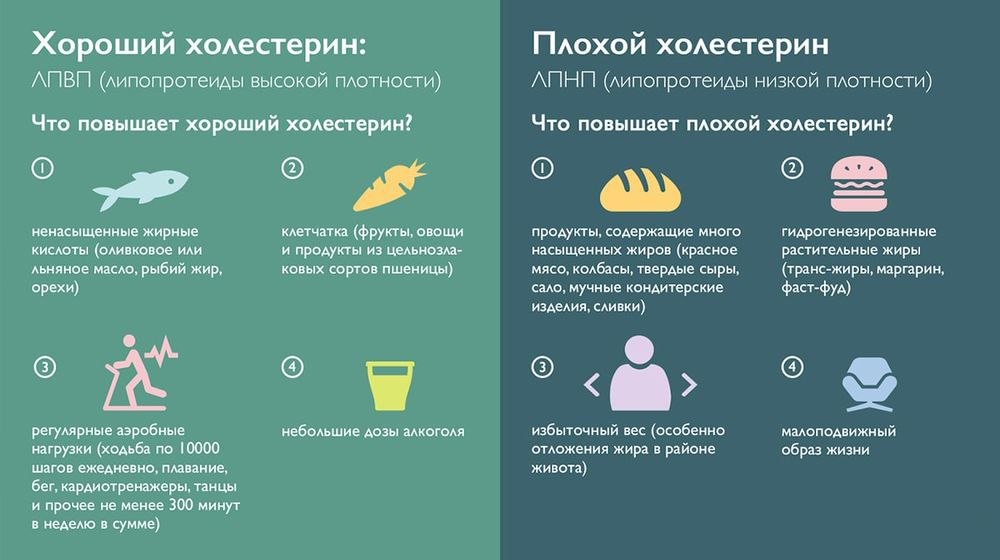
Хороший и плохой холестерин
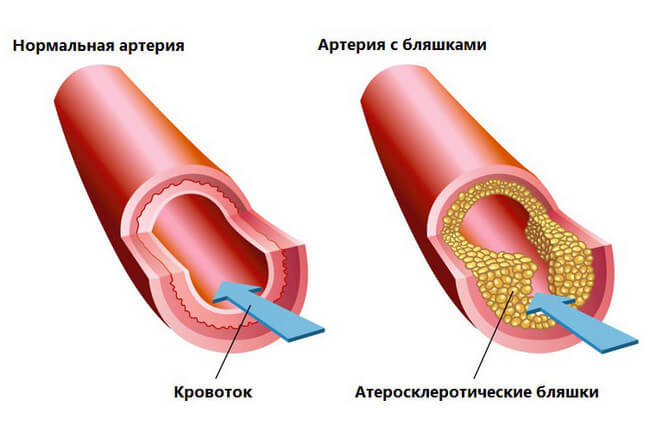
Многие ругают молекулы холестерола за то, что они, оседая на сосудистых оболочках, образовывают холестериновую бляшку и перекрывают магистральную артерию, мешая кровотоку, и становятся причиной развития патологии атеросклероз.
Но без холестерина любой живой организм не может существовать, потому что холестерол необходим каждой клетке человека:
- Жиросодержащий спирт входит в каждую клеточную мембрану, укрепляя ее, и гарантирует ей стабильность в функционировании;
- Без холестерина не происходит синтезирование витамина Д;
- При помощи молекул холестерола происходит выработка многих половых гормонов эндокринными органами;
- Холестерин способствует работе надпочечников и выработке кортикостероидного типа гормонов;
- Без холестерина не вырабатываются жёлчные кислоты;
- Молекулы холестерола координируют функциональность центров нервной системы головного мозга и спинного мозга;
- Молекулы липидов находятся в оболочке нервных волокон, укрепляют их и придают им эластичность.
У хорошего холестерина много положительных качеств влияния на организм, но плохой холестерин может стать причиной развития таких патологий в организме:
- При высокой концентрации в составе крови молекул холестерина, он может стать причиной образования камней в желчном пузыре. Камни в жёлчном становятся причиной закупоривания желчевыводящих протоков и отхода жёлчи из пузыря, провоцируя патологии холецистит. Приступ холецистита достаточно болезненный для человека и лечение его только в условиях стационара;
- Высокий индекс в составе крови холестерола приводит к нарушению работоспособности сердечного органа и развитию ИБС, патологии нестабильная стенокардия, что достаточно часто становится причиной развития инфаркта миокарда;
- Повышенная концентрация в крови низкомолекулярных липопротеидов развивает патологию атеросклероз, который становится причиной тромбирования артерий и приводит к мозговому инсульту.
Чтобы знать уровень холестерина в составе крови, необходимо сдать биохимический анализ крови на холестерин.
Биохимический анализ крови на холестерин
В каких «видах» холестерол присутствует в организме
Свойства и действие холестерола на человека изучается очень длительный период времени. Только за двадцатый век различные исследователи получили тринадцать премий Нобеля за открытия в области этого соединения. Самым главным выводом ученых является то, что холестерол не содержится в организме человека в чистом виде.
Исследователи выделили 3 вида соединения. Они играют кардинально разные роли в обменных процессах организма.
Холестерол является веществом, которое самостоятельно не может раствориться в плазме крови. Чтобы холестерол мог перемещаться по организму, ему необходимы специальные вспомогательные белки транспортного характера. Соединение транспортного белка и холестерола ученые назвали липопротеидом.
Также исследователи смогли выделить три класса этих соединений:
- Липопротеидные соединения очень низкоплотных фракций;
- Низкоплотные липопротеидные соединения;
- Высокоплотные липопротеидные соединения.
Липопротеидные соединения высокоплотных фракций хорошо растворяются в кровеносной системе, при этом они не образуют осадок. Эти соединения перенаправляют холестерин прямо в печень для последующей переработки. Печень производит из соединения желчные кислоты, а остатки вещества направляются в кишечник для вывода из организма.
Высокоплотные липопротеидные соединения называются «хорошим» холестеролом. А вот низкоплотные липопротеидные соединения стали называть «плохим» холестеролом. Липопротеидные соединения низкоплотных фракций– основная форма транспорта холестерина. Благодаря данным соединениям холестерол вступает в реакции с клетками организма.
При этом низкоплотные соединения очень плохо растворяются в плазме крови. Они образуют осадок. Только при превышении допустимого уровня низкоплотных соединений можно говорить о возможном развитии атеросклероза и появлении бляшек.
Липопротеидные соединения очень низких фракций являются наиболее опасными для организма. Производит их печень. Они переносят холестерин из печени в другие органы и системы организма. Опасность соединений очень низкой плотности объясняется тем, что они способствуют образованию атеросклеротических бляшек.
Другие исследования при повышенном холестерине
При наличии риска атеросклероза определяются не только в липопротеиды (норма в крови), но и другие важные показатели, в частности также норма ПТИ в крови у женщин и мужчин. ПТИ – это протромбиновый индекс, один из наиболее важных факторов коагулограммы, исследования состояния системы свертываемости крови.
Однако в настоящее время в медицине существует более стабильный показатель – МНО, который расшифровывается, как международное нормализационное отношение. При повышенном показателе существует риск кровотечений. Если МНО повышен, что это значит, подробно разъяснит специалист.
Также врач может порекомендовать пройти исследование на сТ4 (тироксин свободный), который вырабатывается щитовидной железой. Этот гормон способствует снижению холестерина в крови.
Определение hgb (гемоглобина) также важно, так как при высоком уровне холестерина показатели гемоглобина могут быть очень высокими, а это увеличивает риск инфаркта инсульта, тромбоза и др. Сколько должен составлять показатель гемоглобина в норме, можно узнать у специалиста
Другие показатели и маркеры (he4) и др. определяются у людей с повышенным холестерином при необходимости.
Как диагностируют повышенный холестерин

Уровень холестерина в клиниках проверяют с помощью липидограмм (или липидный профиль) — это комплексное исследование, определяющее уровень липидов. Она также помогает выявить:
- уровень триглицерида;
- концентрацию липопротеидов низкой или высокой плотности;
- уровень аполипопротеинов А1, В;
- концентрацию холестерола в крови.
Показаниями для проведения липидограммы являются:
- патологии сердца и сосудистой системы;
- заболевания почек;
- болезни печени и желчевыводящих путей;
- желудка и 12-перстной кишки;
- сахарный диабет первого и второго типа;
- ожирение;
- патологии щитовидной железы;
- болезни крови;
- злокачественные новообразования в организме.
Если по результатам исследования выявлено превышение нормы, говорят о гипотиреозе, диабете, патологиях почек или опухоли в поджелудочной железе.
В случае отклонений от нормы в нижнюю сторону в ходе исследования, диагностируют голодание или кахексию. Также низкие показатели свидетельствуют о патологиях костного мозга, железодефицитной анемии, заражении крови или хронических болезнях, которые незаметно протекают в организме и вызывают постоянные очаговые воспаления.
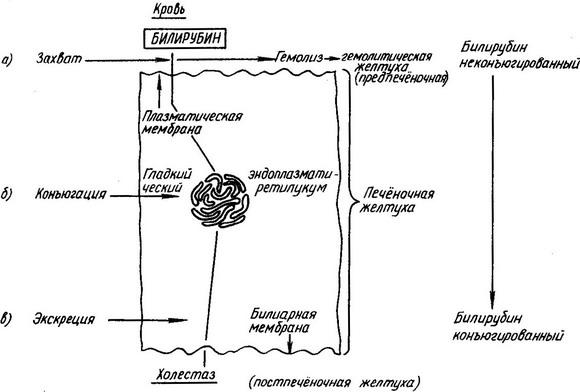
Обмен холестерина в организме человека
Метаболизм холестерина происходит двумя путями: эндогенным, экзогенный. Первый – отображает жизненный цикл стерола, вырабатываемого организмом, второй – поступающего с пищей.
Эндогенный цикл обмена холестерина в организме
- За синтез холестерина в организме отвечает преимущественно печень, меньшей мерой кожа, кишечник, надпочечники, половые органы. Для образования стерола требуется ацетил-КоА, который имеет каждая клетка. Путем сложных превращений из него получается холестерол.
- Половые железы, надпочечники сразу используют холестерол для синтеза гормонов, а кожа – на витамин Д. Печень образует из стерола желчные кислоты, часть связывает с ЛПОНП.
- ЛПОНП частично гидролизуются. Так образуются ЛПВП. Процесс гидролиза сопровождается снижением содержания триглицеридов, повышением холестерина.
- Если клетке нужен холестерол, она сигнализирует об этом синтезом ЛПНП-рецепторов. Липопротеины прилипают к ним, а затем поглощаются клеткой. Внутри происходит расщепление ЛПНП, высвобождение стерола.
Экзогенный цикл обмена холестерина в организме
- Фермент поджелудочной железы подготавливает эфиры холестерина к всасыванию.
- Клетки кишечника обрабатывают производные холестерола к дальнейшему транспорту, упаковывая молекулы в состав хиломикрона. Усвояемость алиментарного стерола составляет 30-35%.
- Хиломикроны попадают в лимфатическое русло, перемещаются к грудной протоке. Здесь липопротеиды покидают лимфатическую систему, перемещаясь в подключичную вену.
- Хиломикроны контактируют с мышечными, жировыми клетками и передают им нейтральные жиры. После чего они изымаются из кровотока клетками печени, которые извлекают из липопротеидов холестерин.
- Печень использует экзогенный стерол для синтеза ЛПОНП или желчных кислот.
Выведение холестерина
Правильный обмен холестерина предполагает баланс между количеством спирта необходимого организму и его фактическим уровнем. Излишки стерола выводятся из тканей ЛПВП. Они адсорбируют стерол клеток, транспортируют его к печени. Содержащие холестерин желчные кислоты поступают в кишечник, откуда излишки выводятся с калом. Незначительная часть жиросодержащего спирта выделяется с мочой при выведении гормонов, а также слущивании эпителия.
Регуляция холестеринового обмена
Обменом холестерина в организме управляет принцип обратной связи. Наше тело анализирует содержание холестерола крови и либо активирует фермент ГМГ-КоА-редуктазу, либо блокирует его активность. Этот энзим отвечает за прохождение одного из первых этапов синтеза стерола. Управление активностью ГМГ-КоА-редуктазы позволяет сдерживать или стимулировать образование холестерина.
Синтез стерола тормозится при связывании ЛПНП с рецепторами. Существуют доказательства влияния на активность образования спирта гормонов. Введение инсулина, тиреоидного гормона увеличивает активность ГМГ-КоА-редутазы, а глюкагона, глюкокортикоидов тормозит.
Общая схема обмена холестерина в организме человека.

Роль холестерина в развитии атеросклероза
Взаимосвязь между уровнем отдельных фракций липидов и здоровьем известна давно. Высокий уровень атерогенных липопротеидов (ЛПОНП, ЛПНП) способствуют развитию сердечно-сосудистых заболеваний. Такая фракция белково-жировых комплексов склонна оседать на стенках сосудов. Так формируется атеросклеротическая бляшка. Если она заметно сузит или перекроет просвет сосуда, развивается ишемическая болезнь сердца, мозга, недостаточность кровообращения ног.
Мелкие ЛПВП не склонны к оседанию на стенках сосуда. Наоборот они способствуют выведению холестерина из организма. Поэтому их высокий уровень – хороший сигнал.
Зависимость риска развития атеросклероза от уровня холестерина.
| Концентрация (мг/дл) | Уровень риска |
|---|---|
| ЛПНП | |
| менее 100 | низкий |
| 100-129 | близкий к низкому |
| 130-159 | средний |
| 160-189 | высокий |
| более 190 | очень высокий |
| Общий холестерин (ОХ) | |
| менее 200 | низкий |
| 200-239 | средний |
| более 239 | высокий |
Для определения риска имеет значение соотношение между различными фракциями холестерола.
| Уровень риска | Мужчины | Женщины |
|---|---|---|
| ОХ/ЛПВП | ||
| очень низкий | менее 3,4 | менее 3,3 |
| низкий | 4,0 | 3,8 |
| средний | 5,0 | 4,5 |
| выраженный | 9,5 | 7,0 |
| высокий | более 23 | более 11 |
| ЛПНП/ЛПВП | ||
| очень низкий | 1,0 | 1,5 |
| средний | 3,6 | 3,2 |
| выраженный | 6,5 | 5,0 |
| высокий | 8,0 | 6,1 |
Способы снижения плохого и повышения хорошего холестерина
Существует три направления коррекции нарушений липидного обмена:
- диета;
- спорт;
- медикаменты.
Режим питания и диета
Диета для снижения холестерина называется «Средиземноморская». Нужно убрать из рациона все жиры животного происхождения, включить большое количество овощей, фруктов и полиненасыщенных жирных кислот (ПНЖК).
ПНЖК – это омега-3, омега-6 и омега-9. Они растворяют холестериновые бляшки. ПЖК входят в состав продуктов:
-
растительных масел: оливкового, орехового, льняного, кунжутного, конопляного (самое высокое содержание ПЖК);
- орехов;
- рыбы жирных сортов: семги, сельди, скумбрии, мойвы, форели, осетра;
- авокадо.
Животные жиры содержатся в следующих продуктах (чтобы быстро снизить уровень ХС, их нужно исключить):
- жирное мясо;
- сало, копченая и сырокопченая колбаса;
- маргарин, сливочное масло;
- сыр;
- жирные молочные продукты;
- яйца;
- жареные блюда (холестерин образуется при жарке любых продуктов на масле).
Замените животные жиры растительными. Вместо сметаны и майонеза используйте растительные масла. Они не уступают по вкусу и очень полезны. Придется отказаться и от мясных бульонов. В них содержится концентрат животных жиров. Кушайте рыбные супы. Все ПНЖК находятся в бульоне. Он быстро усваивается, а активные вещества растворяют бляшки в сосудах.
Овощи и фрукты желательно употреблять при каждом приеме пищи. Налегайте на цитрусовые, яблоки, авокадо и орехи. Среди овощей особо полезны: помидоры, кабачки, патиссоны, баклажаны, чеснок. Рекомендованные способы приготовления пищи: варка, тушение, томление на пару.
Физическая нагрузка и спорт
Нагрузка должна соответствовать вашему физическому состоянию. Лучше проконсультироваться с врачом по этому вопросу. Если проблемы с сердцем уже присутствуют, ограничьтесь ежедневными прогулками на свежем воздухе. Не менее двух часов в день.
Если состояние стабильное, атеросклероз не запущен, займитесь бегом, лечебной физкультурой. При занятиях спортом улучшается кровообращение, рассасываются холестериновые бляшки. В сочетании с диетой физическая нагрузка очень эффективна. В течение 1-2 месяцев можно понизить показатель «плохого» холестерина до нормы.
Лекарственные препараты
При назначении лекарств доктор преследует две цели:
- разредить кровь (для профилактики образования тромбов);
- понизить количество «плохого» холестерина.
Для разжижения крови назначаются препараты ацетилсалициловой кислоты. Она употребляется в маленьких дозах. Лучшими лекарствами считаются: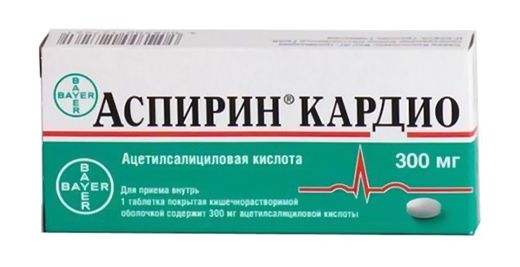
- «Аспирин Кардио»;
- «Ацекардол»;
- «Аспикор»;
- «ТромбоАСС».
Препараты принимают 1 раз в сутки в вечернее время. Варианты доз: 50 мг и 100 мг. Без специального назначения врача не начинайте с высокой дозировки.
Существуют препараты, разжижающие кровь и параллельно питающие сердечную мышцу: «Кардиомагнил» и «Фазостабил». В их составе присутствует ацетилсалициловая кислота, калий и магний. Микроэлементы питают сердце. Это хорошая профилактика инфаркта миокарда. Принимать лекарства нужно один раз в день вечером.
Среди препаратов, которые снижают холестерин, высокую эффективность и хорошую переносимость имеют статины. К ним относятся следующие препараты:
- «Аторвастатин»;
- «Аторис»;
- «Торвакард»;
- «Розувастатин»;
- «Розарт»;
- «Розукард».
Лекарства снижают концентрацию ЛПНП и общий холестерин в крови, позволяют повысить уровень ЛПВП, рассасывают холестериновые бляшки. Эффект препаратов накопительный, часто их назначают пожизненно. По данным клинических испытаний продолжительность жизни людей, больных атеросклерозом, при приеме этих препаратов увеличивается в среднем на 10 лет.
Употреблять лекарства нужно один раз в сутки перед сном. Возможные дозировки: 5, 10 и 20 мг. Начинают с малой дозы. При отсутствии эффекта она постепенно повышается. Этот процесс должен контролировать врач.
Полная таблица содержания холестерина в продуктах питания
| Пищевой ингредиент | Уровень холестерина на 100 г продукта, мг |
| Скумбрия копченая | 350 |
| Куриные субпродукты | 170 |
| Устрицы (в отварном виде) | 170 |
| Угорь отварной | 160 |
| Паштет мясной и печеночный | 150 |
| Говяжий язык | 150 |
| Креветки | 145 |
| Сыр Голландский | 115 |
| Жирные сливки | 110 |
| Минтай (филе) | 110 |
| Сардельки, шпикачки | 100 |
| Сметана домашняя | 100 |
| Селедка (соленая) | 95 |
| Плавленые сырки | 80 |
| Мясо утки | 80 |
| Сыр Российский | 65 |
| Мидии (в рассоле) | 65 |
| Колбасный сыр | 57 |
| Моллюски | 55 |
| Щука (отварная или тушеная) | 50 |
| Раки отварные | 45 |
| Творог жирный | 40 |
| Сливки с пониженным содержанием жира | 35 |
| Треска отварная | 30 |
| Козье молоко | 30 |
| Сыр из овечьего молока | 12 |
| Йогурт в стаканчиках | 8 |
| Кефир (2,5%) | 6 |
| Сыворотка | 2 |
| Обезжиренный творог | 1 |
Откуда берется холестерол (холестерин)
Данное вещество постоянно вырабатывается организмом и попадает извне с продуктами питания.
80,0% всего холестерина, или холестерола синтезируется внутри организма клетками печени, а 20,0% липидов поступают в организм с продуктами питания животного происхождения.
Организмом синтезируется ежесуточно до одного грамма эндогенного холестерола, из них:
- 50,0% вырабатывается собственными клетками печени;
- 15,0%-20,0% — отделами слизистой кишечника;
- 10,0% разделены между кожей, и корой надпочечников.
Молекулы экзогенного холестерина, попадая в состав организма с продуктами питания, в клетки доставляются при помощи системы кровотока. В нормальных количествах содержания в крови липопротеиды, они защищают эритроциты от токсинов.
Если произойдет дефицит молекул организма, тогда может возникнуть сбой некоторых важных обменных процессов в организме, потому что ни одно вещество не может его заменить.
Холестерол содержится в составе жёлчных камней и чем больше молекул холестерина в их составе, тем большая вероятность того, что эти камни смогут самостоятельно себя транспортировать для выхода из организма.

Холестерин и его роль в организме
Как расшифровать анализ?
Норма холестерина в крови не должна превышать 5,2 ммоль/л, однако даже значение концентрации, приближающееся к 5,0, не может давать полной уверенности в том, что все у человека хорошо, поскольку содержание общего холестерина не является абсолютно достоверным признаком благополучия. Нормальный уровень холестерина в определенной пропорции составляют разные показатели, определить которые без специального анализа, называемого липидным спектром, невозможно.
В состав холестерина LDL (атерогенный липопротеин), кроме ЛПНП, входят липопротеины очень низкой плотности (ЛПОНП) и «ремнанты» (так называют остатки от реакции перехода ЛПОНП в ЛПНП). Все это может показаться очень сложным, однако, если разобраться, то расшифровку липидного спектра может осилить любой заинтересованный.
Обычно при проведении биохимических анализов на холестерин и его фракции выделяют:
- Общий холестерин (норма до 5,2 ммоль/л или менее 200 мг/дл).
- Основное «транспортное средство» эфиров холестерина – липопротеины низкой плотности (ЛПНП). Они у здорового человека имеют свои 60-65% от общего количества (или уровень холестерина LDL (ЛПНП + ЛПОНП) не превышает 3,37 ммоль/л). У тех пациентов, кого уже затронул атеросклероз, значения ХС-ЛПНП могут заметно увеличиться, что происходит за счет снижения содержания антиатерогенных липопротеинов, то есть, этот показатель более информативен в отношении атеросклероза, чем уровень общего холестерина в крови.
- Липопротеины высокой плотности (холестерин HDL или ХС-ЛПВП), которых в норме у женщин должно быть больше, чем 1,68 ммоль/л (у мужчин нижняя граница другая – выше 1,3 ммоль/л). В иных источниках можно встретить несколько отличные цифры (у женщин – выше 1,9 ммоль/л или 500-600 мг/л, у мужчин – выше 1,6 или 400-500 мг/л), это зависит от характеристики реагентов и методики проведения реакции. Если уровень холестеринов ЛПВП становится меньше допустимых значений, они не могут в полной мере защищать сосуды.
- Такой показатель как коэффициент атерогенности, который указывает на степень развития атеросклеротического процесса, но не является основным диагностическим критерием, рассчитывается по формуле: КА = (ОХ – ХС-ЛПВП) : ХС-ЛПВП, нормальные его значения колеблются в пределах 2-3.
Анализы на холестерины предполагают не обязательное выделение всех фракций по отдельности. Например, ЛПОНП можно легко вычислить из концентрации триглицеридов по формуле (ХС-ЛПОНП = ТГ : 2,2) или из общего холестерина вычесть сумму липопротеинов высокой и очень низкой плотности и получить ХС-ЛПНП. Возможно, читателю эти вычисления покажутся не интересными, ведь приведены они лишь с ознакомительной целью (иметь представление о составляющих липидного спектра). Расшифровкой в любом случае занимается врач, он же производит необходимые расчеты по интересующим его позициям.
Роль в организме
Если внимательнее изучить вопрос о том, какую пользу и какой вред он оказывает на здоровье человека, возникнет двойственное ощущение. Ведь положительного воздействия во много раз больше, чем негативного. Так почему же везде говорят только о том, насколько он опасен?
Польза
Участвует во многих биохимических процессах:
- в синтезе желчных кислот;
- в переваривании и усвоении жирной пищи;
- в регуляции обмена кальция и фосфора;
- из него под действием ультрафиолета образуется витамин D.
Улучшает состояние клеток:
- укрепляет клеточные мембраны, делает их более прочными, жёсткими, эластичными;
- поддерживает клеточный водный баланс;
- выполняет транспортную функцию, помогая клеткам усваивать питательные вещества (в частности, жирорастворимые витамины А, Е, К);
- защищает эритроциты от гемолитических ядов.
Нормализует гормональный фон:
- является строительным материалом для синтеза эстрадиола;
- участвует в выработке многих гормонов: кортизола, альдостерона, прогестерона, тестостерона.
Обеспечивает нормальное функционирование ЦНС:
- входит в состав клеток спинного и головного мозга;
- обволакивает нервные клетки, изолируя и защищая их, что улучшает проводимость импульсов;
- обеспечивает высокую активность синапсов головного мозга, что улучшает умственные способности.
А также обладает антиоксидантными свойствами, укрепляет иммунную систему и уничтожает свободные радикалы, предупреждая образование раковых опухолей.
Вред
Скапливается в сосудах. Это способствует образованию бляшек на их стенках. Они затрудняют кровоток, что сказывается на состоянии сердца. Начинают развиваться стенокардия, брадикардия, тахикардия, гипертония. В итоге ставится диагноз — атеросклероз. С течением времени бляшки разрастаются, закупоривая сосуды. Это приводит к тромбоэмболии, инфаркту, ишемии. Столь серьёзные ССЗ нередко заканчиваются инвалидностью и летальным исходом.
Скапливается в желчном пузыре. Вступая в реакции с другими соединениями, образует камни. Таким образом оказывается виновным ещё и в холелитиазе.
Получается, что повышенный холестерол, действительно, опасен не только для здоровья, но и для жизни человека. Считается, что он существенно снижает продолжительность жизни и является главной причиной развития ССЗ. Но, с другой стороны, он попутно выполняет столько благих функций в организме, что и его дефицит отрицательно скажется и на гормональном фоне, и на репродуктивной системе, и на метаболизме с гомеостазом.
Лечение
Повышение холестерина можно лечить при помощи медикаментов. В том случае, когда концентрация холестерина в крови повышенная, врач может назначить прием некоторых лекарств, которые нормализуют его количество.
Это:
- Статины. Используются часто для профилактики, но могут вызывать негативные побочные реакции организма;
- Триглицериды. Содержат в себе много компонентов, которые разжижают кровь и улучшают ее кровоток;
- Аспирин. Не принимать детям, младше 16 лет;
- Антигипертензивные препараты. Назначается при повышении АД;
- Витамины В. Содержатся в определенных продуктах;
- Ингибиторы. Усиливают выработку кислоты в организме, что снижает концентрацию в нем холестерина. Вызывают побочные эффекты, а потому прием лекарств надо проводить под контролем врача.
Народные средства
Чтоб предотвратить повышение холестерина в крови можно использовать такие растения:
- Семена льна. Снижают показатели холестерина до нормы. Семена льна измельчаются и додаются в еду;
- Липа. Высушенный цвет измельчают и добавляют в еду;
- Соки из фруктов снижают концентрацию холестерина. Надо раз в месяц проводить сокотерапию.
Рекомендации по питанию от специалистов
Чтобы предотвратить повышение количества холестерина в крови, стоит придерживаться определенных правил, которые дают врачи.
Они такие:
- Употреблять больше фруктов;
- Отказаться от слишком жирной еды;
- Привести в норму массу тела;
- Ограничить употребление продуктов, которые содержат много холестерина;
- Есть больше клетчатки;
- Употреблять жирную рыбу.
Также стоит отметить, что те люди, которые относятся к группе риска при повышении холестерина в организме, не всегда могут привести его концентрацию в норму только при смене режима питания.

Продукты с низким и высоким содержанием холестерина
Но это поможет им улучшить работу организма и его систем, что скажется и на уменьшении количества холестерина в крови.
Важно вести активный образ жизни, достаточно времени уделять отдыху, бросить курить и меньше пить спиртного. Это поможет привести в норму работу всего организма
Повышенный холестерин: почему у меня?
Холестерин совершенно не похож на те спирты, которые вызывают опьянение и интоксикацию, однако же и его избыток для организма совсем не полезен. Впрочем, и совсем без холестерина тоже прожить невозможно. Холестерин — это строительный материал для клеточной стенки, это предшественник всех стероидных гормонов (кортизола, альдостерона, половых гормонов).
Существует распространенное убеждение, что высокий холестерин бывает только у тех людей, которые едят много жирной пищи. Ничего подобного. 80% холестерина вырабатывается в организме (в печени, в других тканях) и лишь 20% холестерина поступает с пищей. А вот то количество холестерина, которое вырабатывается организмом, зависит… правильно, от наследственности.
Следовательно, совершенно травоядный человек, убежденный вегетарианец, который мясо видел только на картинке, может иметь высокий холестерин. Следствие номер два: если у ваших ближайших родственников высокий холестерин, то вам нужно контролировать его чаще. Наконец, следствие номер три: только диетой снизить повышенный холестерин часто бывает невозможно.
Как известно, бензин не горит сам по себе. Для того чтобы он вспыхнул, нужна искра. Точно так же и холестерин сам по себе не прилипает к абсолютно здоровым сосудам. Для того чтобы началось его отложение в сосудах, нужна какая-то «спичка». Такой спичкой становятся другие факторы риска: курение, диабет, гипертония, избыточный вес, то есть все то, что само по себе повреждает сосуды, делая их более уязвимыми к развитию атеросклероза.
Увы, очень многие люди носят с собой такие спички… Именно поэтому, кстати, нередко атеросклероз развивается у людей с относительно невысоким холестерином — бензина немного, а спичек целый коробок.
Факты о холестерине
- Холестерин на 80% синтезируется организмом и только 20% поступает с пищей.
- Курение, гипертония, сахарный диабет, ожирение провоцируют развитие атеросклероза даже при нормальном уровне холестерина.
- Наиболее важным фактором риска осложнений является «плохой» холестерин (ЛНП).
- Показатели общего холестерина и ЛНП не имеют нижней границы нормы. Чем меньше, тем лучше.
- Растительные масла в принципе не могут содержать холестерин.
- Только изменением образа питания снизить холестерин затруднительно.
Симптомы повышенного холестерина
В отличие от других заболеваний, появление признаков повышенного холестерина отодвигается на поздние стадии, когда плохой липопротеин перекрывает просвет крупнейших сосудов организма на 25-40%. Это сопровождается нарушением многих функций организма:
- нарушением сердечного ритма и давящими болями за грудиной;
- интенсивные головокружения, забывчивость, рассеянность, нарушение сна;
- колебания артериального давления;
- сильные головные боли и приступы мигрени;
- хроническая усталость на фоне бессонницы;
- блуждающие боли в конечностях, животе.
У возрастных пациентов на фоне гиперхолистеринемии появляются новообразования на коже — ксантомы. Они представляют собой капсулы, расположенные под верхним слоем эпидермиса, наполненные твердым жиром. Выглядят они как желтовато-белые бляшки, диаметр которых может доходить до 10 мм.
Нормы холестерина: таблица. Расшифровка анализа на холестерин
Итак, мы получили результаты анализа крови на липиды. Следующее, что нам нужно сделать, — это зачеркнуть графу «норма» в этом анализе. Да-да, не удивляйтесь. Именно так. Ни одна лаборатория в стране не знает нормы холестерина. Этот показатель все время пересматривается мировым медицинским сообществом, но до лабораторий это сокровенное знание почему-то не доходит.
Прежде всего давайте договоримся, что бывает только высокий холестерин, а вот низкого холестерина не бывает. Не существует нижней границы нормы для холестерина. Чем ниже холестерин, тем лучше. Для обеспечения жизненных потребностей организма (строительство клеток, синтез гормонов) холестерина нужно совсем чуть-чуть, и ни один из современных методов лечения не позволяет снизить холестерин так сильно, чтобы эти функции пострадали.
После того как мы перечеркнули (или замазали) «норму» на бланке, давайте впишем туда то, что на самом деле сегодня считается целевыми значениями анализа крови на липиды.
- Общий холестерин <5,0 ммоль/л
- Липопротеиды высокой плотности >1,0 ммоль/л для мужчин и >1,2 ммоль/л для женщин
- Триглицериды <1,7 ммоль/л
А вот целевое значение «плохого» холестерина (ЛНП) зависит от балла по SCORE или от наличия сопутствующих заболеваний.
Целевые значения липопротеидов низкой плотности (холестерина-ЛНП)
| Низкий и умеренный риск осложнений (балл по SCORE≤5) | <3,0 ммоль/л |
| Высокий риск осложнений (балл по SCORE >5, но ≤10) | <2,5 ммоль/л |
| Очень высокий риск осложнений (балл по SCORE >10, ишемическая болезнь сердца, сахарный диабет) | <1,8 ммоль/л |
Пониженный холестерин
А вот механизм понижения холестерола изучен мало. В этом направлении ведутся научные работы.
Причины
- Анемия;
- болезни печени, ЖКТ;
- депрессивное состояние;
- нарушения ЦНС;
- наследственная предрасположенность;
- неправильное питание;
- отравление;
- передозировка гипохолестериновых лекарств;
- перенесённые инфекционные заболевания;
- пищевые расстройства;
- тиреотоксикоз.
Симптомы
- Лимфаденопатия;
- мышечные спазмы;
- нарушение рефлексии;
- стеаторея энтерогенная, гепатогенная, панкреатическая;
- угасание либидо и репродуктивных функций;
- угнетённое состояние.
Препараты
Эссенциальные фосфолипиды:
- Гепагард;
- Фосфоглив;
- Фосфонциале;
- Эссенциале форте;
- Эсслевир форте.
Растительные препараты:
- Гепабене;
- Карсил;
- Легалон;
- Сибектан;
- Силимар.
Питание
ТОП-10 продуктов, повышающих холестерол:
- Морковный салат.
- Отруби.
- Сельдерей.
- Обезжиренный творог.
- Соя.
- Семена льна.
- Овсянка.
- Яйца.
- Яблоки.
- Клюквенный сок.
Рекомендуемая диета: морковная.
По теме: Продукты, повышающие холестерин
Последствия
- Бронхиальная астма;
- витаминная и минеральная недостаточность;
- гипертиреоз;
- декомпенсированная печёночная недостаточность;
- инсульт;
- лёгочная эмфизема;
- лишний вес;
- нарушение функций репродуктивной диеты;
- нервный срыв;
- остеопороз;
- рак;
- сахарный диабет.
Итоги
Холестерол относится к высокомолекулярным жирным спиртам. Его основное производство (4/5 от общего количества) сосредоточено в печени. Остальная часть поступает в организм вместе с пищей, в состав которой входят животные жиры. Измерение уровня холестерина проводится при биохимическом исследовании крови. Нормальными значениям для взрослых являются 3,2–5,2 ммоль/л.
Пониженный холестерин в крови не менее опасен для здоровья, чем его повышенная концентрация. При холестериновом дефиците:
- разрушаются плазматические клеточные мембраны, что приводит к сбоям в работе ЦНС, депрессиям, мозговому кровоизлиянию;
- нарушается синтез и рациональный расход витамина D, как следствие, прогрессирует остеопороз;
- изменяется гормональный фон и обмен веществ, из-за чего развиваются заболевания эндокринной, пищеварительной и репродуктивной системы.
Причинами низкого холестерола являются хронические патологии печени, ЖКТ (желудочно-кишечного тракта), щитовидной железы. Физиологическому (не связанному с болезнями) снижению холестеринового уровня способствует неправильное питание, алкоголизм, перманентные нервно-психологические и физические перегрузки.