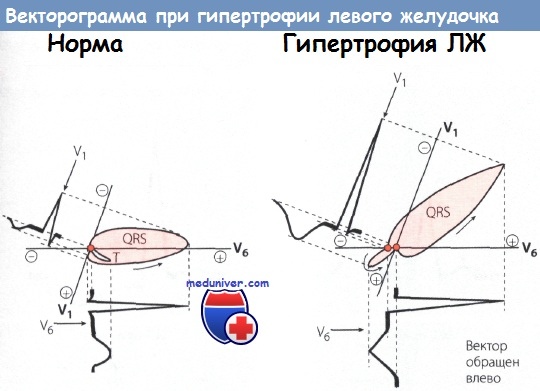
Показатели на экг, свидетельствующие о гипертрофии миокарда правого желудочка
Содержание:
Профилактика, прогноз

Меры профилактики заключаются в ежегодных осмотрах, позволяющих выявлять патологии до появления первых симптомов. Также необходимо:
- ограничить употребление крепких алкогольных напитков;
- не злоупотреблять фастфудом и другой вредной пищей (повышается риск развития атеросклероза);
- отказаться от курения;
- проходить санаторно-курортное лечение;
- заниматься спортом.
Прогноз ГПЖ зависит от причинного фактора и его степени тяжести, а также от выраженности гипертрофии и развития осложнений. Наиболее неблагоприятный прогноз – при рецидивирующих тромбоэмболиях мелких легочных сосудов, легочной гипертензии. Своевременное выявление и лечение патологии улучшают прогноз и продолжительность жизни.
Что такое гипертрофия левого желудочка сердца
Нельзя сказать о том, что гипертрофия — это диагноз, скорее это один из основных признаков в заболевании сердца. Таким образом, в основном проявляет себя гипертония. В остальных случаях это могут быть пороки сердца или высокие нагрузки на сердечную мышцу.
Для того чтобы выявить заболевание, необходимо применить УЗИ, а иногда и ЭКГ.
Выделяют некоторые условия, которые способствуют увеличению нормальных размеров миокарда:
- Слишком сильные нагрузки на орган, при которых увеличивается внутренняя полость сердца.
- Сдавливание органа при частом сокращении мышц во время оттока крови.
- Возможно, заболевания сердечной мышцы.
Наиболее опасным фактором выступает сильная физическая активность.
Она касается людей с вредными привычками:
- курильщики;
- алкоголики;
- люди с низкой физической активностью, которые резко увеличили нагрузку на организм.
Она выступает неким предупреждением о необходимости регулирования физической нагрузки и стабилизации артериального давления.
Перегрузка левого желудочка что это такое
Систолическая перегрузка желудочков
при врожденных пороках сердца наблюдается при изолированном стенозе легочной артерии (для правого желудочка), стеноза устья аорты и коарктации аорты (для левого желудочка), диастолическая — при сбросах крови слева направо: дефекте межпредсердной и межжелудочковой перегородок, открытом артериальном протоке, транспозиции магистральных сосудов. С развитием легочной гипертензии при этих пороках к диастолической перегрузке желудочков присоединяется систолическая.
Вследствие перегрузки сердца
(систолической или диастолической) рано развиваются гиперфункция и гипертрофия миокарда всех отделов сердца, но преимущественно того желудочка, на который падает максимальная нагрузка (Л. Д. Крымский, 1962, 1963).
Г. Ф. Ланг
предложил различать следующие причины сердечной недостаточности: I — вызывающие переутомление сердечной мышцы (пороки сердца, гипертоническая болезнь); II — нарушения кровоснабжения миокарда (заболевания кровеносных сосудов, анемии); III — непосредственное химическое воздействие на миокард (интоксикации, голодание, авитаминозы, инфекции); IV — нейротрофические и гормональные (эндокринные заболевания).
Иногда у одного и того же больного
отмечается сочетание нескольких причин. Например, у большинства больных с врожденными пороками сердца к переутомлению мышцы гипертрофированного сердца присоединяется нарушение кровообращения, обусловленное инфекцией (пневмония, детские инфекции), что приводит к более раннему развитию клинически выраженной сердечной недостаточности. При цианотических пороках сердца играет роль также нарушение кровоснабжения миокарда, обусловленное тем, что в коронарные артерии поступает смешанная кровь, бедная кислородом.
Все виды сердечной недостаточности
характеризуются следующими сдвигами внутрисердечной гемодинамики: увеличением остаточного систолического объема, крови; повышением конечно-диастолического давления; дилатацией сердца; уменьшением минутного объема сердца; повышением давления в тех отделах системы кровообращения, откуда притекает кровь.
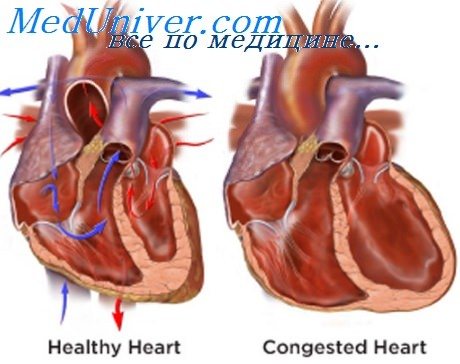
Эти сдвиги
приводят к клиническим проявлениям сердечной недостаточности и нарушениям обмена веществ в различных органах и тканях: нарушениям водного и электролитного обменов, поражениям печени в виде кардиального цирроза, поражениям почек и надпочечников, в частности повышенному выделению альдостерона, приводящего к еще большему нарастанию отеков.Клиническая картина сердечной недостаточности многообразна. Это зависит от темпа развития сердечной недостаточности (острая или хроническая) и локализации застойных явлений.
Г. Ф. Ланг
выделяет четыре типа сердечной недостаточности в зависимости от локализации явлений застоя в легких (левожелудочковая); в большом круге, с увеличением печени и отеками (правожелудочковая); в системе воротной вены, обычно в связи с развитием цирроза печени; в области головы, шеи и верхних конечностей (при сдавливающем и выпотном перикардите).Иностранные авторы разделяют сердечную недостаточность на правожелудочковую, левожелудочковую и смешанную формы.
Классификация сердечной недостаточности
, которой в настоящее время пользуются большинство терапевтов и педиатров, предложена Г. Ф. Лангом (1934) и paзpaботана Н. Д. Стражеско и В. X. Василенко (1949). Сердечная недостаточность по течению разделяется на три стадии:
I — латентная: в покое отсутствуют симптомы сердечной недостаточности; при физической нагрузке появляются одышка, сердцебиение, быстрая утомляемость; отмечаются гипертрофия и тоногенная дилатация того или другого отдела сердца;
II — выраженная: одышка и тахикардия, возникающие при легкой физической нагрузке. Сердце увеличивается за счет миогенной дилатации. Развиваются застойные явления по большому или малому кругу, в зависимости от того, какой отдел сердца декомпенсирован.
Эту стадию
обычно делят на два периода: 1) явления сердечной недостаточности не резко выражены; 2) выраженная клиническая картина сердечной недостаточности, протекающей по большому и малому кругу кровообращения: увеличение печени, застойные явления в легких, отеки;
III — дистрофическая: к симптомам сердечной недостаточности присоединяются необратимые нарушения функции внутренних органов, нарушения обмена.
Лечение
При наличии синдрома терапия направлена на нормализацию легочной работы, устранение стеноза клапана, а также излечение пороков.
Помимо этого, осуществляют симптоматическую физиатрию, направленную на поддержку работы миокарда, дополнительно его питают, нормализируют пульс и артериальное давление. В определенных случаях показано хирургическое вмешательство, особенно детям, имеющим такую патологию. Полностью вылечиться практически невозможно.
Профилактика
Меры по предотвращению сводятся к проведению мероприятий, которые помогают предупредить прогрессирование флеботромбоза в ногах. Для этого следует диагностировать патологию на ранних стадиях ее эволюции и немедленно приступить к физиатрии, проводить регулярные осмотры в стационаре на предмет исключения повышенного риска возникновения заболевания. Больной в послеоперационный период с диагнозом “флеботромбоз конечностей” должен вести активную жизнь, чтобы предотвратить процесс застаивания крови, при этом перевязывать прооперированную ногу эластичным бинтом. Важным является выполнение всего протокола, назначенного лечащим врачом. Необходимо беречься от переохлаждения и не попадать под сквозняки, не курить, избегать потребления дыма, даже пассивного, не запускать возникшие недомогания, а своевременно лечиться еще на ранних этапах их проявления.
Рекомендуется вести здоровую жизнь, нагрузки на организм должны быть умеренными, хорошим средством профилактики также являются кислородные коктейли.
Классификация
Типизация проводится по двум основаниям.
Оценивая характерные анатомические изменения при ГЛЖ, называют:
- Эксцентрическую гипертрофию. Развивается в результате избытка крови, ее застоя в левом желудочке, что характерно для пороков аортального и митрального клапанов. Патологический процесс определяется расширением камеры сердца, незначительным ростом мышечной массы миокарда без непосредственного утолщения самой стенки. Восстановление представляет большие трудности, направлено на устранение первопричины. Длительное течение ассоциировано с летальными осложнениями.
- Концентрическую гипертрофию левого желудочка. Присуща гипертонической болезни. Примерно 85% больных со стажем имеют в анамнезе утолщение стенок желудочков. С годами процесс усугубляется, тем более, если нет грамотного лечения. Риск для жизни определяется в 15% в перспективе 5-и лет при развитой форме.
Другой способ классифицировать патологические изменения — стадировать их. Оценка проводится по клиническим признакам, степени функциональных отклонений.
- Первая стадия. Начальная. В норме миокард левого желудочка в толщину составляет 7-11 мм. По мере развития дефекта стенка может утолщаться. Другой вариант — дилатация (растягивание) самой камеры без увеличения толщины стенки. Оба варианта опасны. На фоне первой стадии отсутствуют какие бы то ни было симптомы, пациент не подозревает о проблеме. Увеличение анатомических структур происходит до 12-13 мм, не более. Компенсация полная, осложнения возникают исключительно редко. Нужно иметь в виду, что у мужчин внешняя оболочка по умолчанию больше на 0.5-1 мм.
- Вторая стадия. Умеренная. Толщина гипертрофированной стенки 13.1-14.5 мм. Наблюдается выраженная симптоматика со стороны кардиальных структур, головного мозга и нервной системы в целом, выделительного тракта при повреждении почек. Риски велики. Смертельный исход наступает в 20% случаев, молодые люди лучше переносят отклонения, потому у них не все так однозначно в плане прогноза.
- Третья стадия. В некоторых классификациях ее считают крайней, другие же специалисты и теоретики выделяют еще и четвертую, терминальную. По сути, они едины. Утолщение более 14-15 мм, наблюдается генерализованное нарушение функций организма. Недостаток кровообращения приводит к гипоксии тканей. Восстановление не имеет перспектив.
Увеличение левого желудочка сердца типизируется по форме и степени тяжести. Такая совмещенная классификация используется в клинической практике повсеместно.
Почему возникает
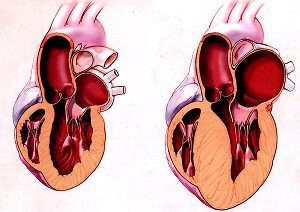
Гипертрофия ЛЖМ возникает по причине выраженного и частого сокращения среднего мышечного слоя органа, когда ткань противодействует давящему состоянию, но при частых «провокациях» расширятся, увеличивая объем мышечного слоя.
Распространенными причинами заболевания являются:
- Стойкая гипертония. Повышенное осмотическое давление артерий, негативно сказывается на состоянии сердца, в особенности левого желудочка. Тот в свою очередь уплотняется, теряет активность и хуже сокращается.
- Атеросклероз сосудов, провоцирующий ишемические состояния. Распространенным заболеванием является ишемическая болезнь сердца, при которой наступает кислородное голодание мышечного органа.
- Сахарный диабет. Гликемия ухудшает состояние кровеносных сосудов, приводит к потере эластичности сосудистой стенке, что замедляет кровообращение. Кроме того, само нарушение со стороны эндокринной системы негативно сказывается та миоцитах.
- Ожирение, нездоровое питание, пагубные привычки – факторы риска заболевания. Злоупотребление жирной пищей приводит к образованию сгустков, препятствующих нормальному кровоснабжению. Алкоголь и никотин отрицательно сказываются на системе кровообращения и приводят к гипертонии, что влечет за собой ГЛЖМ.
- Нарушение нервного импульса и выработке электрического заряда.
- Малоподвижный образ жизни. Гиподинамия приводит к нарушениям о стороны сердечно-сосудистой системы и способствует накоплению жировых масс.
- Психоэмоциональная нестабильность: стрессы, депрессии, хроническая раздражительность.
- Перенапряжение и длительное отсутствие сна. Недостаточное количество сна и отдыха приводит человека в состояние постоянной мышечной напряженности.
- Болезни крови повышают риск гипертрофии.
- Пороки сердца.
- Стеноз аорты.
- Недоразвитие полостей сердца или врожденные аномалии. Часто у детей на фоне недоразвитости миокарда возникают изменения левого желудочка.
- Генетическая предрасположенность к трофическим отклонениям.
- Инфаркт миокарда в анамнезе.
ГЛЖ возникает у профессиональных спортсменов ввиду повышенных силовых нагрузок. К «опасным» видам спорта относятся:
- тяжелая атлетика;
- профессиональный бег;
- плавание;
- подъем туловища и т. д.
Есть ли специфическое лечение?
Однозначный ответ – нет: лечить нужно патологию, что привела к развитию ГПП. Для этого может понадобиться медикаментозное, а в случае дефекта сердечных клапанов – и хирургическое лечение.
Но иногда для нормализации размеров предсердия достаточно просто скорректировать образ жизни:
- пересмотреть схему питания (в частности, исключить холестеринсодержащие продукты), нормализовать массу тела;
- установить режим работы и отдыха;
- добавить несложные регулярные физические нагрузки;
- избавиться от вредных привычек;
- больше находиться на свежем воздухе;
- по возможности, избегать эмоциональных потрясений.
Конечно, несложно найти оправдания, чтобы этого не делать, но имейте в виду: процесс может пройти «точку невозврата», и вызванное неправильным режимом увеличение размеров предсердия станет необратимым. Основные ЭКГ-признаки увеличения правого предсердия вам теперь известны: скорее всего, вы без труда определите, присутствуют ли они на вашей электрокардиограмме. Но поскольку ГПП – заболевание вторичное и отдельного лечения, которое вам могли бы «назначить» в ближайшей аптеке, не допускает, консультации врача не миновать. Только кардиолог владеет знаниями, достаточными для определения первичной патологии и назначения адекватного лечения.
В большинстве случаев назначают пожизненный прием определенных препаратов. Терапия обычно проводится под строгим контролем специалиста. Для адекватного индивидуального лечения может потребоваться помещение в стационар.
Медикаментозная терапия ГПП при разных типах патологии включает:
| Основные заболевания | Лечение |
|---|---|
| Болезни легких | Относительно выявленной патологии назначают компенсаторную терапию бронхолитическими средствами, глюкокортикостероидами, антикоагулянтами, фибринолитическими или антибактериальными препараты |
| Патологии сердечной мышцы | Прописывают антиаритмические препараты, кардиопротекторы, антиагреганты |
| После инфаркта или миокардита | Прием средств кардиопротекторного действия, ингибиторы АПФ, нитраты |
| ИБС | Назначают нитроглицерин, адреноблокаторы, антиагреганты |
| При пороках сердца | Применяют коррекцию хирургическим путем |
Симптомы

Сама по себе ГПЖ не вызывает никаких жалоб. Клинически проявляются лишь ее причины (легочная гипертензия) и осложнения (сердечная недостаточность).
Признаки легочной гипертензии:
- одышка при незначительной физической нагрузке и в покое, сухой кашель;
- слабость, апатия, головокружения и обмороки;
- учащенное сердцебиение, набухание шейных вен;
- кровохарканье;
- нарушения ритма сердца;
- ангинозные боли, связанные с кислородным голоданием миокарда (давящая, сжимающая боль за грудиной при нагрузке, часто сопровождающаяся холодным потом, проходящая после приема нитроглицерина).
Признаки сердечной недостаточности, вызванной снижением сократимости увеличенного правого желудочка:
- тяжесть в правом подреберье;
- появление на коже живота расширенных вен;
- отеки ног и передней брюшной стенки.
Врожденные пороки сердца у детей могут сопровождаться цианозом (посинением) кожи, одышкой и учащенным сердцебиением, нарушениями ритма сердца, отставанием в росте и развитии.
Что такое гипертрофия левого желудочка сердца
Гипертрофия сердца, или, по-другому, гипертрофическая кардиомиопатия – это утолщение стенки левого желудочка сердца, которое приводит к сбоям в работе аортального клапана. Проблема распространена среди больных гипертонической болезнью, так же спортсменов, людей, ведущих малоподвижный образ жизни, зависимых от алкоголя и тех, кто перенял склонность к патологии по наследству.
Гипертония миокарда левых желудочков сердца относится к классу 9 по шкале МКБ 10, вместе с другими болезнями системы кровообращения. Эта патология в основном является синдромом других сердечных болезней, косвенные признаки которых проявляет. Чтобы не допустить возможных проблем в будущем, необходимо интенсивно лечить гипертрофированный орган своевременно, сразу после обнаружения патологий.
Степени гипертрофии левого желудочка
В зависимости от признаков ГЛЖ и размеров деформированной мышечной ткани, можно выделить несколько стадий развития болезни:
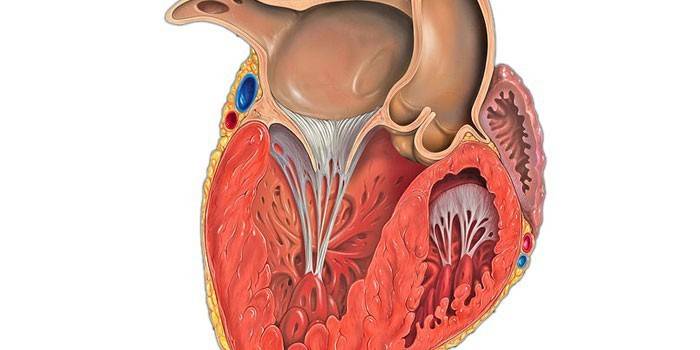
Умеренная гипертрофия левого желудочка (ГЛЖ) возникает как следствие гипертонии или других болезней сердца. Это незначительное на первый взгляд увеличение сигнализирует о перегрузке сердца и о том, что риск заболеваний миокарда (инфаркт, инсульт) для больного возрастает. Зачастую протекает без всяких признаков, обнаруживается только при анализе ЭКГ. Если увеличен левый желудочек – лечиться необходимо при помощи специалистов, лучше всего – стационарно.
Выраженная ГЛЖ характеризуется дистрофическими изменениями, при которых митральный клапан расположен близко к поверхности перегородки и мешает потоку крови, вызывает чрезмерное напряжение мышцы и нагрузку на левый желудочек.
Причины
Подобные нарушения возникают:
- Когда в легочной артерии повышается давление. При этом у больного кружится голова, беспокоит одышка, которая проявляется в спокойном состоянии, периодически происходит потеря сознания.
- Если легочный клапан сузился.
- При пороках в развитии перегородки между желудочками. В этой ситуации смешивается крови с обоих желудочков. В ней не будет содержаться достаточно кислорода и чтобы компенсировать эту проблему, сердце приходится сокращаться чаще, из-за этого мышцы желудочков гипертрофируются.
- При наличии тетрады Фалло. Это состояние относится к синим порокам, так как проявляется цианозом определенных участков тела. Для него характерно наличие гипертрофических изменений в правом желудочке, отклонений в строении перегородки между отделами сердца, сужение клапана легочной артерии, смещение аорты в правую сторону.
- При некоторых патологиях легких вроде хронического воспаления легких или бронхита, пневмосклероза, эмфиземы.
Виды гипертрофии
Исходя из механизма развития патологического процесса, выделяют две формы отклонения. Они уже были названы.
Первый — гипертонический. Суть заключается в росте давления, сужении сосудов, в том числе и легочных артерий. Кровь не проходит в достаточном количестве из-за сопротивления стенозированных (суженных) полых структур. Отсюда необходимость большего АД для проталкивания адекватного объема в русло.
Симптомы этой формы развиваются почти сразу: одышка, нарушения ритма, боли в грудной клетке.
Однако эпизодические проявления. Только на поздних стадиях они стабилизируются и преследуют человека постоянно.
Второй — дилатационный. Возникает совмещенный процесс. С одной стороны правая камера растягивается, увеличивается в объеме и переполняется кровью. Отсюда рост давления на локальном уровне. Дальнейшая схема идентична.
Независимо от формы, состояние полежит обязательному лечению.
Внимание:
ГПЖ — первый шаг на пути к сердечной недостаточности. Как только она разовьется, кардинальным образом помочь уже невозможно. Вероятность смерти резко возрастает.
Клиника
Гипертрофия миокарда проявляется характерными для сердечно-сосудистых заболеваний симптомами. Небольшое отличие наблюдается между проявлениями при левожелудочковой гипертрофии и правожелудочковой.
Гипертрофия миокарда левой половины сердца сопровождается следующей клиникой:
- Болезненными ощущениями в сердечной области.
- Повышенной утомляемостью и слабостью.
- Снижением толерантности к физическим нагрузкам.
- Проявлением аритмии.
- Одышкой.
Навести на мысль о гипертрофии может ранее диагностированное сердечно-сосудистое заболевание. Это может быть гипертония, сердечный порок, ИБС и пр.
Гипертрофия правых отделов сердца часто выражается следующими симптомами:
- Отеками.
- Побледнением или посинением кожи.
- Тяжелым дыханием, которое сопровождается кашлем и одышкой.
- Появление различных аритмий по типу мерцательной, экстрасистолии или фибрилляции.
У некоторых больных могут быть выражены вегетативные расстройства, проявляющиеся головной болью, шумом в ушах, головокружением, плохим сном.
Лечение гипертрофической кардиомиопатии
При наличии у больного симптомов гипертрофической кардиомиопатии используется широкий спектр лекарственных средств. При неэффективности медикаментозной терапии в случае обструктивной формы патологии используются хирургические и альтернативные интервенционные методы коррекции. Особая схема лечения назначается для пациентов с высоким риском внезапной смерти или последней стадией заболевания. Цели терапии следующие:
- уменьшение выраженности симптомов и клинических проявлений патологии;
- повышение «качества жизни» больного, улучшение функциональной способности;
- обеспечение положительного прогноза заболевания;
- предупреждение случаев внезапной смерти и прогрессирования болезни.
Медикаментозная терапия
Пациентам с симптомами ГКМП рекомендуется ограничение физических нагрузок. Это правило следует неукоснительно выполнять больным с обструктивной формой заболевания. Нагрузки провоцируют развитие аритмий, обмороки, увеличение градиента давления ВТЛЖ. Для облегчения состояния при умеренно выраженных симптомах ГКМП назначают препараты разных фармакологических групп:
- Бета-блокаторы (Пропранолол, Метопролол, Атенолол) или блокаторы кальциевых каналов (Верапамил). Они снижают частоту сердечных сокращений, удлиняют диастолу (фазу расслабления), улучшают наполнение желудочков кровью, снижают диастолическое давление.
- Антагонисты кальция (Финоптин, Амиодарон, Кардил). Лекарства снижают количество кальция в коронарных артериях, улучшают расслабление структур (диастолу), стимулируют сократимость миокарда.
- Антикоагулянты (Фениндион, Гепарин, Бивалирудин). Лекарственные средства снижают риск развития тромбоэмболии.
- Диуретики (Фуросемид, Индапамед), ингибиторы АПФ (Каптоприл, Рамиприл, Фозиноприл). Препараты рекомендованы для пациентов с сердечной недостаточностью.
- Антиаритмические лекарственные средства (Дизопирамид, Амиодарон).
При ГКМП противопоказан прием сердечных гликозидов, нифедипина, нитритов. Эти лекарственные средства способствуют развитию обструкции.
Оперативное вмешательство
Кардиохирургическое лечение целесообразно при отсутствии эффективности приема фармакологических препаратов. Оперативное вмешательство показано больным, у которых разница давления между левым желудочком (ЛЖ) и аортой более 50 мм рт. ст. в покое и при физической нагрузке. С целью облегчения состояния пациента используются следующие хирургические методики:
- Чрезаортальная септальная миэктомия (СМЭ). Рекомендуется больным, у которых при физической нагрузке возникают обмороки, одышка, боли в грудной клетке. Суть операции заключается в удалении части межжелудочковой перегородки. Эта манипуляция обеспечивает хорошую сократимость ЛЖ и свободное проталкивание крови в аорту.
- Чрескожная алкогольная абляция. Операция назначается пациентам с противопоказания к СМЭ, больным пожилого возраста, у которых в условиях нагрузки наблюдается неадекватные показатели артериального давления. В гипертрофированную межжелудочковую перегородку вводятся склерозирующие вещества (например, спиртовые растворы).
- Двухкамерная электрокардиостимуляция. Методика применяется для больных с противопоказаниями к проведению хирургического вмешательства. Манипуляция улучшает работу сердца, способствует увеличению сердечного выброса.
- Имплантация искусственного митрального клапана. Протезирование рекомендовано пациентам, у которых плохой отток крови происходит не из-за утолщения межжелудочковой перегородки, а в результате выворачивания клапана в просвет аорты.
- Установка ИКД (имплантируемый кардиовертер-дефибриллятор). Показаниями к такой процедуре являются высокий риск внезапной смерти, перенесенная остановка сердца, стойкая желудочковая тахикардия. Для установки ИКД в подключичной области делается надрез, электроды вводятся через вену (их может быть 1–3, в зависимости от модели кардиостимулятора) и устанавливаются под рентгенологическим контролем внутри сердца.
- Трансплантация сердца. Назначается пациентам с последней стадией сердечной недостаточности, при отсутствии эффекта от медикаментозного лечения.
Хирургические операции значительно улучшают состояние больных, повышают переносимость физических нагрузок. Оперативное лечение не защищает от дальнейшего развития патологического утолщения миокарда и осложнений. В послеоперационный период пациенту необходимо регулярно проходить обследования с использованием аппаратных диагностических методик и пожизненно принимать назначенные врачом фармакологические препараты.