Гиперкальциемия и её причины
Содержание:
- Все во власти гормонов?
- Причины гиперкальциемии
- Лечение гиперкальциемии
- Клиническая картина
- Диагностика при гиперкальциемии
- Online-консультации врачей
- Гиперкальциемия: диагностика
- Лечение Гиперкальциемия:
- Диагностика Гиперкальциемия:
- Все причины гиперкальциемии
- Почему возникает синдром гиперкальциемии
- Лечение
- Принципы диагностики
- Гиперкальциемия при онкологии, уровень кальция выше нормы может быть опасным для жизни
Все во власти гормонов?
Предпосылок, заставивших внутриклеточный катион кальций покидать клетки костной ткани, довольно много. Хотя на первый план, безусловно, сами по себе напрашиваются выводы: кости испытывают страдания, происходит резорбция (разрушение) их структурных единиц. И, наверное, это и есть главная причина повышения концентрации общего кальция (связанного + ионизированного) в крови (гиперкальциемия)? Но почему этот процесс происходит? Что приводит к нему?
Известно, что костная система – основное хранилище кальция. Там он содержится в виде малорастворимых минералов (гидроксиапатитов) и соединений с фосфором, которые не столь устойчивы и очень легко распадаются при влиянии некоторых факторов. Поступая с продуктами питания и водой в ЖКТ, этот элемент всасывается и переходит в плазму, которая и доставляет его костям.
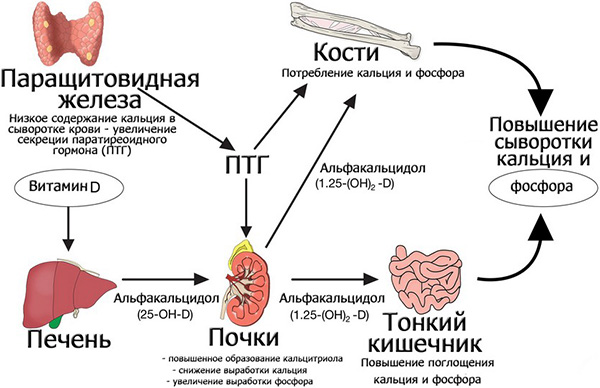
За обмен кальция в организме, в основном, отвечают 3 гормона:
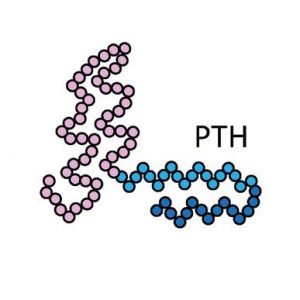
- ПТГ, PTH, паратиреоидный гормон, гормон паращитовидных желез, паратгормон – он – самый сильный, поэтому главный;
- Кальцитонин – его вырабатывают С-клетки «щитовидки», он вступает в противоборство с паратгормоном, когда ПТГ перестает адекватно функционировать и необоснованно увеличивает уровень кальция в крови, то есть, способствует развитию гиперкальциемии. Конфронтация кальцитонина с ПТГ состоит в подавлении кальцитонином активности остеокластов, «пожирающих» костную ткань;
- Кальцитриол – метаболит витамина D, который побуждает всасывание кальция (Ca) и фосфора (P) в ЖКТ, а также помогает паратгормону, усиливая его действие в ходе обратного всасывания Ca в канальцах почек.
Причины гиперкальциемии
Развитие заболевания чаще всего наблюдается в результате наличия таких предрасполагающих факторов:
- Чрезмерного поступление в организм продуктов питания, содержащих кальций (к примеру, молочных продуктов).
- Болезнь может развиться на фоне передозировками препаратами, основу которых составляет кальций, витамины D или A.
- Повышенное всасывание микроэлемента стенками кишечника.
- Наличие у пациента гипертиреоза (повышенного синтеза паращитовидными железами паратгормона) или тиреотоксикоза.
- Наличие в организме злокачественных опухолей. Прежде всего в зону риска попадают люди с поражением щитовидной железы, яичников, легких, молочных желез.
- Развитие в организме заболеваний, которые негативно воздействуют на костную ткань, провоцируют ее разрушение, к примеру, болезнь Педжета.
- Длительный постельный режим, малая подвижность человека или его паралич приводит к потере костной тканью кальция, который попадает в кровь и провоцирует развитие болезни.
Лечение гиперкальциемии
Объем необходимых лечебных мероприятий напрямую зависит от степени концентрации сывороточного кальция, а также от имеющегося фонового заболевания, которое стало первопричиной развития гиперкальциемии.
Диета при гиперкальциемии относится к разряду второстепенных консервативных методов лечения и в тяжелой ситуации обязательно должна быть дополнена препаратами медикаментозного ряда.
В случае, когда у пациента обнаруживается резкое повышение концентрации кальция в сыворотке крови, а также при тяжелом течении гиперкальциемии, необходимо в экстренном порядке использовать медикаментозные способы коррекции.
Когда у пациента не обнаруживается признаков нарушения функции почек, целесообразно применять внутривенную инфузию натрия хлорида, действие которой направлено на стимуляцию кальциурии. Эффективной считается инфузия, при которой объем суточного диуреза составляет не менее трех литров. После введения 0,9% р-ра натрия хлорида в объеме двух литров, необходимо стимулировать диурез методом применения препаратов диуретического ряда (Фуросемид в дозе 80 мг парентерально с периодичностью каждые 8 часов и продолжительностью не менее 2 суток). Обязательной составляющей схемы диуретической терапии является использование препаратов калия хлорида, действие которых направлено на предотвращение возможной гипокалиемии.
В ситуации, когда тяжелая форма гиперкальциемии наблюдается у пациентов на фоне имеющейся почечной недостаточности, максимальным и быстрым эффектом обладает метод гемодиализа, подразумевающий использование растворов, содержащих кальций в минимальном количестве. Препаратом выбора в данной ситуации является раствор Фосфата калия и натрия, который в объеме одной дозы при внутривенном методе введения позволяет устранить проявления гиперкальциемии на протяжении двух недель
Данную методику следует применять с осторожностью, так как она имеет ряд побочных реакций, среди которых наиболее частой является образование кальцификатов в мягких тканях, особенно в местах инъекции
Пациентам с гиперкальциемией паранеопластического генеза рекомендовано применять Митрамицин в суточной дозировке 25 мг/ 1 кг веса больного методом внутривенного введения. Но следует учитывать, что данное лекарственное средство относится к категории высокотоксичных фармакологических препаратов, поэтому необходимо с особой тщательностью дозировать вводимый препарат.
В лечении хронической формы гиперкальциемии следует отдавать предпочтение Лососевому кальцитонину в максимальной суточной дозировке 8 МЕ/1 кг веса пациента подкожно или Преднизону в суточной дозе 60 мг перорально. Данные препараты используются для купирования тяжелой паранеопластической гиперкальциемии, если применение хлорида натрия не оказало должного положительного эффекта. Аналогом Кальцитонина с большей эффективностью в отношении коррекции гиперкальциемии является Нитрат галлия в разовой дозе 200 мг, продолжительность действия которого в некоторых случаях превышает 15 суток. Вследствие того, что данное лекарственное средство имеет широкий спектр побочных реакций, включая развитие признаков острой почечной недостаточности, сфера его применения резко ограничена одноразовым приемом с целью купирования острой фазы гиперкальциемии.
В качестве препарата для пролонгированной терапии гиперкальциемии следует использовать раствор нейтрального фосфата перорально. Единственным противопоказанием для его применения является тяжелая степень почечной недостаточности.
В случае развития гиперкальциемии на фоне гиперпаратиреоза, имеющего прогрессирующее течение, показано использование хирургических методов лечения. Определенную сложность может составить обнаружение локализации паратиреоидной ткани, для чего применяются различные лучевые методы визуализации, однако наибольшей достоверностью в этой ситуации обладает метод компьютерной томографии. Проведенная операция считается успешной, если концентрация сывороточного кальция нормализуется в течение 24 часов.
Клиническая картина
Клинически идиопатическая Г. проявляется в раннем возрасте анорексией, задержкой физ. развития, признаками поражения почек (полидипсия, полиурия, изостенурия, лейкоцитурия, а также умеренная протеинурия и цилиндрурия). Отмечается мышечная гипотония, нередки проявления дегидратации, общий цианоз, АД повышено, нередко выслушивается систолический шум. Наблюдаются рвота и запоры. Выведение кальция с мочой значительно увеличено, в крови обнаруживают гиперкальциемию, гиперазотемию, снижение активности щелочной фосфатазы. Содержание неорганических фосфатов в крови зависит от фазы болезни и степени нарушения функционального состояния почек. При рентгенол, исследовании трубчатых костей обнаруживаются интенсивные зоны обызвествления эпифизарных линий. Длительное течение Г. приводит к развитию нефрокальциноза, отложению солей кальция в слизистой оболочке желудка, в легких и аорте.
Идиопатическую Г. следует дифференцировать с почечным тубулярным ацидозом.
Диагностика при гиперкальциемии
Врач предложит пациенту сдать анализ крови, чтобы проверить уровень кальция и паратиреоидного гормона
Каждый, кто сталкивается с симптомами гиперкальциемии, должен рассказать об этом врачу, который способен выполнить анализ крови и по результатам этого анализа поставить диагноз.
Люди с лёгкой гиперкальциемией часто не наблюдают симптомов. Они могут узнать о проблеме после анализа крови, выполненного в рамках очередной медицинской комиссии или во время диагностики других состояний.
Анализ крови позволяет врачу оценить уровень кальция в кровотоке и измерить содержание паратиреоидного гормона. В результате экспертизы врач определит, насколько хорошо работают системы организма, в частности те, в которых задействованы почки и кровь.
Если гиперкальциемия будет установлена, врач может предложить дальнейшие диагностические процедуры, например:
- электрокардиограмму для фиксации электрической активности сердца;
- рентгенологическое исследования грудной клетки для проверки на рак лёгких или инфекции;
- маммографию для проверки на рак груди;
- компьютерную томографию или магнитно-резонансную томографию для проверки структур и органов организма;
- денситометрию для измерения плотности костной ткани.
Online-консультации врачей
| Консультация кардиолога |
| Консультация семейного доктора |
| Консультация общих вопросов |
| Консультация инфекциониста |
| Консультация нарколога |
| Консультация гастроэнтеролога детского |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация эндокринолога |
| Консультация анестезиолога |
| Консультация дерматолога |
| Консультация офтальмолога (окулиста) |
| Консультация хирурга |
| Консультация нефролога |
| Консультация андролога-уролога |
| Консультация специалиста в области лечения стволовыми клетками |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Гиперкальциемия: диагностика

Основная задача, на которую направлена диагностика, – обнаружить патологию, но также и выявить провоцирующий ее фактор.
Чтобы выполнить полноценную диагностику, проводится полномасштабное обследование на кальций двух видов:
1 – общий (дважды), 2 – свободный.
Чтобы результат был более точным, перед сдачей анализа следует соблюдать определенные правила:
- За 24 часа до исследования отказаться от приема алкогольных напитков.
- За 1,5 суток до сдачи анализа следует прекратить интенсивные физические упражнения и нагрузки.
- За 3 суток до процедуры исключить из рациона продукты питания или медпрепараты, содержащие в своем составе кальций.
- За 10 часов до забора крови не есть, чтобы утром сдать анализ натощак.
По итогам исследования, если показатели кальция (общего и свободного) превышают физиологическую норму, специалист может назначить проведение дописследования, чтобы определить возможные причины патологических отклонений.
В таких случаях нужно сдать:
- Мочу. Чтобы подтвердить уровень кальция, а также для контроля наличия белка Бенс-Джонса.
- Кровь. Показывает значения костных обменных процессов.
- Анализ на ПТГ – подобные, а также на пептиды ПТГ в крови.
- Почечные пробы, т.е. анализ на биохимию крови.
При низком уровня в кровяном русле фосфата и высоком значении ПТГ подобных пептидов, возможна постановка диагноза гиперкальциемия, анализ может указывать на наличие в организме онкопатологии. В данном случае концентрация кальция в составе урины будет соответствовать норме или может быть немного выше.

Помимо лабораторной диагностики выполняют и аппаратные исследования:
- Рентген костных тканей.
- Денситометрию. Методика помогает определить, есть ли остеопороз.
- Электрокардиографию.
- УЗИ почек.
Такие способы обследования помогают определить наличие или отсутствие патологии, а также подобрать адекватное и эффективное лечение.
Важно. Обязательно нужно выполнять дифференциальную диагностику, для выявления псевдогиперкальциемии, т.к
при избытке кальция может повышаться уровень альбумина в крови. Данное нарушение – частое явление при миеломной болезни или обезвоживании.
Основное отличие двух патологий в том, что при уровень кальция при псевдогиперкальциемии находится в пределах нормы.

Лечение Гиперкальциемия:
Лечение гиперкальциемии: устранение причины гиперкальциемии (удаление опухоли, прекращение приема витамина D и т д.), уменьшение поступления кальция в организм, повышение его выведения, назначение средств, препятствующих выходу кальция из костей, и препаратов, усиливающих поступление кальция в кости. Важнейшие компоненты лечения — восстановление объема внеклеточной жидкости. — 3 л изотонического раствора натрия хлорида в сутки под контролем центрального венозного давления) и коррекция электролитного состава плазмы. Усиливает экскрецию кальция фуросемид (100 — 200 мг внутривенно каждые 2 ч), в то время как тиазиды оказывают противоположное действие. При внутривенном введении фосфатов (Na2 HPO4 или NaH2PO4) также снижается уровень кальция в плазме, однако фосфаты противопоказаны при нарушении функции почек. Резорбцию костной ткани угнетают кальцитонин, глюкокортикостероиды. Снижение уровня кальция в плазме начинается уже через несколько часов после введения и достигает максимума на 5-й день лечения. Митрамицин вызывает тромбоцитопению, поражение печени и должен использоваться при отсутствии эффекта от другого лечения. Для экстренного снижения содержания кальция в крови возможно применение гемодиализа или перитонеального диализа с бескальциевым диализирующим раствором (на практике применяется в основном у больных с сопутствующей сердечной и почечной недостаточностью). При опухолевой гиперкальциемии, связанной с избыточной продукцией ПГЕ 2 (метаболиты обнаруживаются в моче), гипокальциемический эффект дают индометацин и другие ингибиторы синтеза простагландинов. Гиперкальциемия, сопровождающая тиреотоксикоз, быстро купируется назначением пропранолола внутривенно в дозе 10 мг/ч. Глюкокортикостероиды не оказывают влияния на гиперкальциемию при первичном гиперпаратиреозе, поэтому тест с гидрокортизоном используют для дифференциального диагноза гиперкальциемии.
Диагностика Гиперкальциемия:
Первым делом при каждом неясном случае гиперкальциемии для подтверждения или исключения диагноза pHPT проводится измерение PTH. Наряду с определением iPTH с недавнего времени появились новые методы измерения с помощью специфических аминотерминальных антител. (Biointact-PTH, whole PTH). Применение PTH-Fragment-Assays obsolet. Другие состояния, подтверждающие диагноз pHPT, — это гипофосфатемия, высоконормальный или повышенный уровень 1,25(OH)2D3 (при нормально уровне 25(OH)D3), по-вышенная щелочная фосфатаза костей, пониженное до низконормального ренальное выделение кальция (как результат усиленного ренального PTH действия и повышенной почечной «calcium-Loads») и высокое выделение фосфатов почками (однако, в значительной степени зависимой от диеты). Диагностика локализации увеличенных эпителиальных телец может перед первой паратиреоидектомией ограничиваться ультрасонографией шеи, которая в двух третях случаев определяет указующее состояние. FHH (гетерозиготно инактиврующая мутация Calcium-sensing-Rezeptors) встречается с частотой 1 : 15 000-20 000. На основании лаборотарно химических результатов ее нельзя с уверенностью отличить от pHPT. Типичными для FHH состояниями скорее являются небольшая гиперкальциемия и выраженная гипокальциуия; специфичность однако ограничена. В постановке диагноза помощь может оказать скрининг членом семьи на гиперкальцемию и гипокальциурию. Диагноз с уверенностью можно поставить только в настоящий момент при научной постановке вопроса при применении секвенцирования Calcium-Sensing-Rezeptor-Gens. Отличие от pHPT поэтому имеет большое значение, так как FHH, как правило, может рассматриваться, как не требующая терапии аномалия, и в отношении пораженных пациентов не проводятся ненужные опера-ции на паращитовидной железе.
Исходят из того, что около 70-80% тумор-ассоциированных гиперкальциемий опосредуются гуморально. В основе большинства таких форм гиперкальциемий лежит секреция PTHrP из опухолевой ткани (часто плоскоклеточные карциномы, такие как карцинома почек, карцинома бронхов и другие). В диагностике неясных гиперкальциемий одним из последующих этаплв является также измерение PTHrP. Гематологические малиномы (плазмацитома, лимфома), как правило, не вырабатывают PTHrP. При непонятной гиперкальциемии с помощью соответствующих диагностических мероприятий (иммуноэлектрофорез, как обязательное исследование при всякой гиперкальциемии, пункция костного мозга, радиологическое обследование скелета) должна быть исключены плазмоцитома. Плазмоцитомы и лимфомы сецернируют цитокины (интерлейкин-1, тумор-некротизирующий фактор a), которые чрез активацию остеокластов приводят к гиперкальциемии. Систематическое выявление этих цитокинов не имеет никакого клинического значения.
Если имеется подозрение на опухоль, то должна быть проведена программа поиска с тщательным клиническим обследованием (например, лимфома, подозреваемые изменения кожи, опухоль груди, увеличение простаты), серологических маркеров опухоли, Haemoccult, снимок грудной клетки (объемный процесс), сонография живота (метастазы печени, опухоли почек) и радиологические исследования скелета (сцинциография, рентгеновские целенаправленные снимки, выявление костных метастазов, остеолизов, DD к pHPT, Morbus Paget). Для диагностического выяснения непонятной гиперкальциемии проводится измерение 1,25 (OH)2D3. В редких случаях гиперкальциемия может быть вызвана повышенным уровнем 1,25 (OH)2D3. Это чаще всего указывает на гранулематозные заболевания (чаще всего саркоидоз, реже туберкулез и другие заболевания, см. табл. 2). Очень редко эктопично лимфомы сецернируют 1,25 (OH)2D3.
Все причины гиперкальциемии
Роль гормонов, которые заняты повышением и снижением уровня кальция в зависимости от нужд организма, очевидна и неоспорима. Однако существуют и другие причины, не связанные с функционированием гормонов, поэтому вряд ли читатель получил полные ответы на вопросы, возникающие в отношении своего собственного заболевания. В связи с этим, целесообразно дополнить перечень причин, уточнив, какая патология ведет к увеличению концентрации данного макроэлемента в крови или что пациент делает не так, повышая своими действиями уровень кальция в плазме. Итак, это:
- Первичный гиперпаратиреоз:
- непостоянный, эпизодический;
- как один из симптомов синдрома множественной эндокринной неоплазмы – МЭН;
- Онкологический злокачественный процесс:
- новообразования, синтезирующие паратиреоидный гормон связывающий протеин – ПТГсП;
- высокая концентрация кальция в крови, обусловленная патологическим растворением костей при множественной миеломе, лейкемии, лимфоме (отдельные варианты опухолей лимфатической системы способны самостоятельно вырабатывать ПТГсП);
- редкая патология – эктопическое выделение паратгормона злокачественным новообразованием (неадекватная продукция ПТГ опухолями различных локализаций);
- Гранулематозные процессы:
саркоидоз – под влиянием фермента саркоидозных гранул неактивный предшественник витамина D3 переходит в активную форму – кальцитриол , стимулирующий клетки (остеокласты), которые начинают разрушать костную ткань, что является причиной выхода кальция в кровеносное русло (паратиреотропный гормон угнетается излишком Са).
- Эндокринопатии:
- Тиреотоксикоз (гипертиреоз – болезнь, возникающая в результате усиленной функции щитовидной железы, а избыточное количество тиреоидных гормонов также разрушает костную ткань);
- феохромоцитома – опухоль надпочечников, способная сама синтезировать ПТГсП;
- недостаточность коры надпочечников (острая) – лечение гормонами коры надпочечников быстро снижает уровень кальция до нормы;
- Воздействие фармацевтических средств:
- препараты, в состав которых входит литий – он увеличивает продукцию ПТГ и повышает обратное всасывание Са в почках;
- тиазидовые диуретики;
- большие дозы витамина Д;
- высокий уровень витамина А в организме, гиперавитаминоз А дает разнообразную симптоматику: увеличение содержания Ca в плазме, переломы костей в результате остеопороза, воспаление десен, покраснение кожных покровов, облысение;
- Молочно-щелочной синдром (абсорбтивная форма гиперкальциемии):
- может формироваться у людей, без меры употребляющих молоко, которое, как известно, является источником данного макроэлемента;
- у пациентов с проблемами ЖКТ, постоянно «гасящих» изжогу антацидными препаратами, в составе которых присутствует кальций.
- Прочие предпосылки повышения кальция в крови:
- длительная иммобилизация, которая может способствовать разрушению костей и выходу Са в кровоток;
- синдром длительного сдавления (краш-синдром) с развитием острой почечной недостаточности – ОПН (при разрушении мышечной ткани начинают «получать свободу» и ионы кальция);
- туберкулезный процесс в костях;
- пересадка почки;
- обезвоживание организма;
- гипокальциуретическая гиперкальциемия – редкая наследственная патология, обусловленная расстройствами эндокринной (околощитовидные железы) и выделительной (почки) системы;
- инфантильная идиопатическая гиперкальциемия (синдром Вильямса-Бойрена);
- хроническая воспалительно-дистрофическая патология кишечника (энтероколит) в стадии, не поддающейся лечению;
- болезнь Педжета.
Как правило, все перечисленные причины вызывают гиперкальциемию у взрослых. У детей подобное состояние наблюдается нечасто, в основном, у младенцев недоношенных и слабых. Гиперкальциемия у детей, если она не идиопатическая, обычно симптомов не дает, лечение ее – соблюдение диеты, рекомендованной врачом. Наиболее частой причиной у самых маленьких детей служит передозировка витамина D, который назначают буквально с первых месяцев жизни. Или же болезнь, полученная по наследству – идиопатическая форма гиперкальциемии.
Почему возникает синдром гиперкальциемии
Чаще всего, а именно в 9 из 10 случаев диагностирования рассматриваемой патологии, причинами развития синдрома гиперкальциемии является либо онкологический процесс в организме, либо патологии паращитовидных желез. Упомянутые патологии приводят к «рассасыванию» костной ткани (костная резорбция), что сопровождается выходом ионов кальция в кровь. Синдром гиперкальциемии может присутствовать при следующих заболеваниях онкологического характера:
- опухоли почек;
- новообразования в легких;
- болезни крови (миеломная болезнь, лейкозы, лимфомы);
- рак молочной железы;
- рак предстательной железы;
- рак толстой кишки.
Врачи выделяют и еще несколько факторов, которые могут считаться причиной развития рассматриваемого состояния:
- гипервитаминоз D;
- болезнь Педжета;
- семейная гипокальциурическая гиперкальциемия;
- длительное обездвижение;
- острая почечная недостаточность;
- тиреотоксикоз;
- метафизарная хондродисплазия Янсена;
- повышенное всасывание кальция в тонком кишечнике с одновременным понижением его выделения мочой;
- дефицит лактазы врожденного характера;
- длительный прием препаратов лития;
- острая или хроническая недостаточность надпочечников;
- длительный прием теофиллина и тиазидных диуретиков.
Лечение
Способ лечения гиперкальциемии зависит от причины, вызвавшей данное состояние, и показателя концентрации кальция в крови. Если данный показатель не превышает 2,9 ммоль/л, лечение сводится к устранению основной причины, повлекшей за собой увеличение количества кальция в крови. При этом пациентам рекомендуется выпивать как можно больше жидкости, чтобы предотвратить обезвоживание и вывести избыток кальция через почки. Следует понимать, что данная рекомендация подходит только тем пациентам, у которых не нарушена функция работы почек.
Если концентрация кальция свыше 3,7 ммоль/л либо при проявлении симптомов нарушения функций головного мозга жидкость вводится внутривенно. Опять же при соблюдении условия, что почки работают нормально.
Основой лечения гиперкальциемии являются мочегонные средства, способствующие выведению кальция почками. Примером такого препарата может стать Фуросемид.
В тяжелых случаях при неэффективности всех проводимых мер лечение гиперкальциемии осуществляется посредством диализа. Кроме того, пациенту могут быть назначены бифосфонаты, кальцитонин и гормональные препараты, замедляющие выделение кальция из костной ткани.
Гиперпаратиреоз лечат, как правило, посредством хирургического удаления одной либо нескольких пораженных паращитовидных желез. В 90% случаев операция приводит к абсолютному выздоровлению пациента.
Сложнее всего поддается лечению гиперкальциемия, вызванная наличием у пациента злокачественной опухоли. Если с опухолью справиться не удается, то и уровень кальция в крови слабо поддается контролю и постоянно увеличивается, несмотря на проводимое лечение.
Принципы диагностики

В процессе диагностики перед врачом стоит задача не только заподозрить и выявить саму гиперкальциемию, но и выяснить, какая патология к ней привела, чтобы впоследствии попытаться устранить причину.
Заподозрить гиперкальциемию специалисту помогут жалобы больного в сочетании с некоторыми анамнестическими данными (особенное значение имеет информация о заболеваниях, которыми человек страдает, в частности об онкопатологии).
Проводя объективное обследование пациента, врач обнаружит участки обызвествления кожи (отложения в ней кальция), изменения походки и/или деформации скелета.
С целью подтверждения или опровержения диагноза гиперкальциемии пациенту будет рекомендовано дообследование, которое включает в себя:
- определение в крови уровня общего кальция (определяется дважды);
- определение в крови уровня свободного кальция.
Чтобы результаты оказались максимально достоверными, пациенту следует соблюдать определенные правила. В день накануне исследования ему необходимо отказаться от приема алкогольных напитков, а также избегать интенсивных физических нагрузок. В питании стоит исключить из рациона продукты с высоким содержанием кальция (существенно они картину анализа крови не изменят, но могут слегка «смазать» результаты). Желательно, чтобы пациент вообще отказался от приема пищи за 8-12 часов от сдачи анализа, и забор крови происходил натощак.
Если эти показатели превышают верхнюю границу нормы, следующий этап диагностики – выяснение причины такой патологии. Пациенту могут быть назначены:
- анализ на содержание в крови показателей костного метаболизма;
- анализ крови на уровень ПТГ и ПТГ-подобных пептидов;
- биохимия крови с акцентом на почечные пробы (мочевину, креатинин) и содержание микроэлементов (магния, фосфора, калия), а также белка;
- анализ мочи с целью обнаружения в ней белка Бенс-Джонса;
- анализ мочи для определения количества кальция, выделяемого с ней.
В пользу гиперкальциемии, связанной с онкопатологией, свидетельствует сниженный уровень фосфата в крови, повышенный – ПТГ-подобных пептидов, нормальное или выше нормы содержание кальция в моче.
Если описываемая нами патология является следствием миеломной болезни, в моче будет обнаружен белок Бенс-Джонса, а в крови повышена СОЭ и нормальный уровень фосфатов.
Также больному с гиперкальциемией показано проведение таких методов инструментальной диагностики:
- электрокардиография (ЭКГ);
- рентгенография костей;
- денситометрия (исследование, позволяющее оценить минеральную плотность кости – диагностировать остеопороз);
- УЗИ почек.
Гиперкальциемия при онкологии, уровень кальция выше нормы может быть опасным для жизни

Гиперкальциемия — повышение концентрации кальция в сыворотке > 2,75 ммоль/л. Состояние сочетается с гипофосфатемией, обычно менее 0,7 ммоль/л. Гиперкальциемия — ситуация, которая является весьма серьезной, порой требующая ургентной помощи. Это достаточно редко регистрируемое состояние, наиболее часто встречается при почечной и онкологической патологии.
Постоянная усталость и потеря аппетита могут быть следствием повышенного уровня кальция, что довольно часто своевременно не распознаётся. Постоянная гиперкальциемия, очень высокие уровни кальция могут повлиять на ваши мышцы и частоту сердечных сокращений.
Уровень кальция в крови определяется с помощью несложного биохимического анализа. Лечение зависит от причины и степени превышения нормы. Избежать опасные последствия гиперкальциемии вам поможет регулярный контроль уровнять электролита в крови.
Симптомы гиперкальциемии
Гиперкальциемия часто протекает без четкой клинической картины, возможно отсутствие каких-либо симптомов. Симптоматика хронической гиперкальциемии отличается от клиническая картина внезапного повышения уровня кальция. Помимо этого, клинические эффекты, вызываемые гиперкальциемией, отличаются при незначительным повышение уровня кальция и очень высоким.
Симптомы гиперкальциемии легкой степени тяжести:
- тошнота,
- рвота,
- болевые ощущения в животе,
- мышечная слабость,
- запор.
Симптомы очень высокого уровня кальция:
- жажда вследствие обезвоживания
- снижение частоты мочеиспусканий
- мышечные спазмы
- аритмия сердца (нарушение частоты, ритмичности и последовательности возбуждения и сокращения сердца),
- умственные нарушения, галлюцинации, заторможенность,
- кома (в тяжелых случаях).
Клинические проявления хронической гиперкальциемии:
- мочекаменная болезнь,
- боль в мышцах и суставах.
Пациентам, у которых заболевание почек или онкология, следует знать о симптомах гипокальциемии. Возможен вариант, когда гиперкальциемия развивается очень стремительно, кроме того, встречаются случаи бессимптомного течения патологии.
Кальций в организме человека
Кальций — наиболее распространенный минерал в теле человека. Ключевая роль в регуляции мышечного сокращения принадлежит ионам кальция. Избыток микроэлемент может приводить к появлению мышечных судорог. Более опасное последствие гиперкальциемии — это расстройство ритмичности, последовательности и силы сокращений сердечной мышцы.
Диагностика гиперкальциемии
Гиперкальциемия подтверждается на основании результатов биохимического анализа крови. Чтобы выяснить причину, врач будет рекомендовать пройти дополнительное обследование.
План обследования может включать анализы крови и мочи, методы лучевой диагностики, биопсию.
Анализы крови и мочи
- Общий клинический анализ крови (ОАК): с его помощью выявляются изменения, характерные для лимфомы и лейкоза
- Электролиты сыворотки: возможны и другие нарушения электролитного баланса, например, такие как изменение концентрации натрия, магния, калия и фосфора. Их уровни в крови также регулируются паратгормоном. Результаты анализа на электролиты помогает врача выявить проблемы, связанные околощитовидная железа и почками.
- Анализ мочи: если предполагается почечная недостаточность, анализ мочи помогает выявить функциональные отклонения со стороны почек.
- Анализ крови на паратгормон.
Лучевая диагностика
- Компьютерная томография мочевыводящейсистемы (включает КТ почек, надпочечников и мочеточников) или ультразвуковое исследование почек.
- Паратиреосцинтиграфия (радионуклидная визуализация патологически измененных околощитовидных желез).
- Остеосцинтиграфия, или сцинтиграфия скелета (методика сканирования кости может помочь выявить метастатические поражения)
Биопсия
Биопсия костного мозга необходима, чтобы подтвердить или опровергнуть диагноз гематобластоза (лимфомы или лейкемии)
Как правило, периодически назначается электрокардиограмма (ЭКГ), даже если отсутствует нарушение сердечного ритма.
Несколько слово от OncoInfo
Гиперкальциемия — это редко встречающиеся состояние, так как организм обеспечен множеством механизмов поддержания нормальной концентрации кальция в крови. Тем не менее, некоторые заболевания могут привести к разбалансировки этих механизмов, что приводит к эксцессам высокой концентрации кальция.
https://youtube.com/watch?v=dl0JJYIMAjI
Если вы предрасположены к гиперкальциемии, соблюдение диетических рекомендаций, умеренная гидратация организма и постоянный контроль уровней кальция — всё это поможет вам предотвратить развитие этого состояния.
Список использованных источников: