Причины, симптомы и лечение гайморита у детей
Содержание:
- Методы лечения традиционной медицины
- Лечение
- Хроническая форма заболевания
- Осложнения гайморита
- Тактика ведения маленького пациента
- Предупреждение гайморита
- Диагностика
- Физиотерапевтические методы
- Причины возникновения
- Как отличить обычный насморк от гайморита
- Лечение синусита у детей по Комаровскому
- Лечение гайморита у детей
- Гайморит у детей: симптомы и лечение
- Диагностика гайморита
Методы лечения традиционной медицины
После подтверждения диагноза, лечащий врач назначает лечение. Для этого необходимо учитывать индивидуальные особенности ребёнка, длительность и стадию заболевания.
Помимо этого учитывается общее состояние маленького пациента. При значительном его ухудшении и наличии температуры тела выше 38 градусов, необходима госпитализация в стационар. Если состояние ребёнка средней тяжести и недуг не сопровождается значительным повышением температуры, лечение можно осуществлять в домашних условиях.
Промывание носа и его придаточных пазух
Для облегчения состояния малыша надо максимально быстро восстановить дыхание через нос. Достижение этого возможно путём промывания носа солевыми растворами. Специальные спреи «Аквамарис», «Чистонос» продаются в аптеках. Их использование способствует значительному уменьшению отёка слизистой оболочки носа и околоносовых пазух и улучшению эвакуации их секрета.
Промывание категорически не рекомендуется выполнять больным, страдающим гнойной формой гайморита. Это связано с тем, что через сообщающиеся отверстия гной может проникнуть в полость черепа или среднего уха. Это приведёт к таким осложнениям, как гнойный менингит или отит.

Закапывание капель
Следующим этапом после промывания носа будет использование капель, обладающих сосудосуживающим эффектом. С этой целью используются препараты, имеющие концентрацию, подходящую для детей. К ним относятся «Виброцил», «Фармазолин», «Длянос». При отсутствии аллергии, у детей старше шести лет можно применять препарат «Эвказолин». Помимо компонента, вызывающего вазоконстрикцию, он содержит масло эвкалипта. Оно оказывает противовоспалительный и увлажняющий эффект.
Капли подобного рода не рекомендуется использовать более трёх суток. Это объясняется тем фактом, что сосудистые сплетения слизистой носа быстро адаптируются к действующему веществу препарата и возникает привыкание. Длительно использование сосудосуживающих капель приводит к гипертрофическим изменениям со стороны носовых раковин.

Антибактериальная терапия
Как правило, антибиотики для лечения гайморита назначаются при гнойной или далеко зашедшей форме заболевания, которое имеет бактериальную природу. При катаральном воспалении, вызванном действием вирусных агентов, эти препараты не эффективны.
Для начала назначают антибактериальные средства, имеющие широкий спектр действия. К ним относятся вещества группы Цефалоспоринов, Фторхинолонов, Пенициллинов. До начала их приёма берут мазок из носа и выполняют посев на чувствительность. Если в течение трёх дней улучшение не наступает, производят замену антибиотика на тот, к которому определяется максимальная чувствительность патогенной микрофлоры, вызвавшей заболевание.

Пункция верхнечелюстных пазух
При отсутствии должного эффекта от медикаментозного лечения, необходимо выполнить пункцию гайморовой пазухи. Эта лечебно-диагностическая манипуляция выполняется при наличии большого количества гнойного отделяемого, эвакуация которого из пазухи нарушена.
Во время процедуры в верхнечелюстную пазуху вводится пункционная игла, через которую с помощью вакуумного аспиратора удаляется патологическое содержимое. После этого в просвет пазухи несколько раз вводится антисептический раствор, который затем эвакуируется аспиратором. В тяжелых случаях гнойного процесса, в гайморову пазуху вводится специальная дренажная трубка.
Через неё производится процедура промывания и отхождение патологического секрета. Все эти манипуляции выполняются в условиях стационарного лечения в ЛОР – отделении.

Физиотерапевтические процедуры
Этот вид лечения используется как дополнение к медикаментозной терапии. Методы физиотерапии способствуют улучшению оттока патологического содержимого околоносовых пазух, а также улучшению циркуляции крови в сосудах внутренней оболочки носа.
Для достижения этих эффектов используют электрофорез, магнитное и лазерное излучение, терапию лучами ультравысоких частот (УВЧ). Физиотерапевтические методы воздействия может назначать только врач, после предварительной оценки общего состояния маленького пациента.
Лечение
Само воспаление, в общем-то, не представляет угрозы для жизни ребенка, но его осложнения очень опасны, поэтому лечение гайморита у детей проводится в условиях стационара, где, по медицинским протоколам, применяются определенные лекарственные средства.
Медикаментозное
Медикаментозное лечение гайморита у детей зависит от типа возбудителя, формы заболевания, стадии его течения, степени его тяжести, сопутствующих заболеваний при их наличии.
Для эффективного результата применяют общее и местное лечение:
- Общее. Общеукрепляющая терапия, витаминотерапия, фитопрепараты, антигистаминные препараты (супрастин, тавегил – снимают отек);
- Местное. Сосудосуживающие препараты (капли в нос, спрей), аэрозоли с антибиотиками или антисептиками, при неэффективности выше перечисленного – внутрисинусное введение лекарственных веществ и антибиотиков.
При гнойном гайморите назначаются антибактериальные средства. Во время проведения антибиотикотерапии нужно определить чувствительность возбудителя к антибиотика (антибиотикограмма). После этого мы можем определить антибиотик.
Так как у детей возбудителями гайморита часто становятся микоплазмы и хламидии, в этих случаях применяются макролиды: кларитромицин, сумамед, клацид. В большинстве случаев, антибактериальные лекарственные средства помогают вылечить гайморит за 7-10 дней.
Антибактериальные средства подбираются строго индивидуально врачом-оториноларингологом.
Помимо этого применяются специальные методы лечения:
- промывание методом перемещения;
- анемизация слизистой полости носа;
- интраназальные блокады;
- отсасывания слизи;
- озонотерапия;
- лазеротерапия.
В запущенных случаях и при неэффективности проводимой терапии применяется прокол гайморовой пазухи (оперативное лечение). Антибиотики вводятся непосредственно в пазуху. Такой метод лечения имеет максимальную эффективность и, при правильном соблюдении всех условий операции, помогает вылечить заболевание полностью.
В Германии с 1934 г. как природный препарат используется Синупрет, который помогает вылечить гайморит, он выдержал много попыток критики и до сих пор применяется и дает успешный результат.
https://youtube.com/watch?v=lT1btTxu684
Физиотерапевтическое воздействие
Физиотерапевтическое воздействие применяется на стадии выздоровления и уменьшения активности процесса воспаления.
Народные методы
Народные средства применяются широко и заслуживают внимания. К ним можно прибегнуть в комплексе с медикаментозным лечением, но под наблюдением врача. Также может случиться так, что медицинскую помощь получить не представляется возможным, в этом случае лечение гайморита у детей в домашних условиях – это единственный выход, тогда народные средства окажутся незаменимыми. Вот некоторые из них:
-
На ранних стадиях применяется морская соль, она действует как антисептик. Соли класть нужно не много — половину чайной ложки на стакан воды емкостью 200 мл. Тщательно размешать соль в воде, слить воду, оставив осадок, в ту посуду, из которой будете полоскать. Это нужно, чтобы не вызвать ожог слизистой оболочки.
Температура воды должна быть не низкой. При полоскании воду нельзя втягивать – она должна свободно вытекать из другого носового хода. Процедуры следует делать три раза в день, до улучшения состояния.
- Капли для носа из соком каланхоэ. Желательно с добавлением меда 3 р/день.
- Свекольный сок. Натирают свеклу, выжимают через льняную ткань сок, смешивают с медом в пропорции 8 к 1. Закапывают в нос по 3 капл. в каждый носовой ход, 3 р/день.
- Промывание носа раствором соды. 1 ч.л., с соком каланхоэ, 0,5 ч.л., на 200 мл воды.
- Облепиховое масло. 2-3 раза в день капать в каждый носовой ход как капли для носа.
- Ингаляции. 10 кап. облепихового масла добавить в 2-3 л кипятка. Дышать над смесью на протяжении 15 минут.
- Сок цикламена. Как 100% эффективное средство широко рекламируется сок цикламена, однако с ним нужно быть очень осторожным – это сильный аллерген (ни в коем случае нельзя применять детям с аллергией), перед его применением обязательно следует подробно прочесть соответствующую литературу и посоветоваться с врачом. Народные средства такого типа достаточно сомнительны как вариант выбора в детской практике.
Хроническая форма заболевания
Переход заболевания в хроническую форму часто обусловлен снижением сопротивляемости детского организма, авитаминозом, аллергической реакцией, а также сужением носовых ходов, вызванных травмой или разрастанием аденоидов. На этой стадии боли становятся умеренными или пропадают совсем. Головная боль беспокоит редко. Наблюдается стойкая заложенность носа. Болевые ощущения слабой интенсивности или неприятные ощущения локализуются преимущественно в области пазухи или в глубине глазниц.
Из-за стекания гноя может обостриться средний отит или мучить конъюнктивит. Нередко родители принимают признаки гайморита у детей за симптомы других заболеваний. Они обращаются к педиатру по поводу бронхита или к окулисту из-за конъюнктивита, не подозревая о развитии гайморита.
Хроническая форма болезни имеет свойство обостряться после острых респираторных заболеваний. В таком случае симптомы гайморита у детей снова усиливаются. Повышается температура тела, болевые ощущения становятся интенсивнее, возвращается головная боль. Появляется общая слабость, а носовое дыхание сильно затрудняется.

Хроническая форма болезни бывает гнойной, катаральной и полипозной.
- Гнойный хронический гайморит сопровождается неприятным запахом. При отсутствии или скудности выделений из носа это может быть единственным признаком гнойной формы недуга.
- Катаральная форма считается самой легкой. Для нее характерны тягучие и вязкие выделения из носа.
- При полипозной форме наблюдаются разрастания тканей слизистой оболочки носовых ходов. Разрастаясь, ткани уменьшают их проходимость и затрудняют выход слизи. Изменение тканей происходит достаточно долго, поэтому тяжелая стадия полипозной формы присуща запущенным воспалительным процессам.
Из-за того, что у детей размер околоносовых полостей меньше, чем у взрослых, у них чаще появляются различные осложнения заболевания.

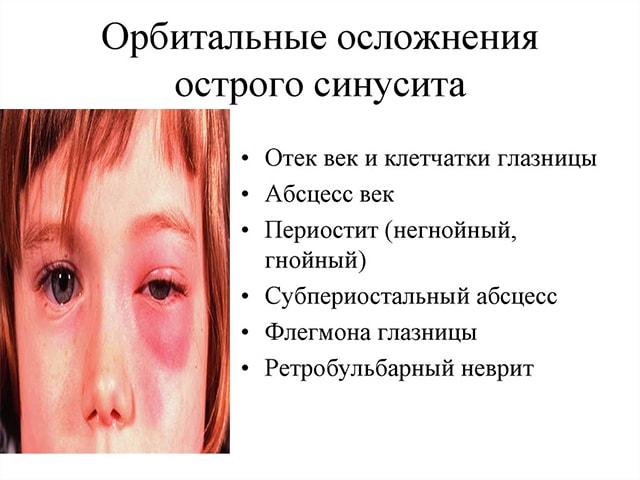
Осложнения гайморита
Осложнения после заболевания может проявиться на разных системах организма и протекать с различной степенью тяжести, вот почему так важно не запустить болезнь
зрение. Происходит отек и воспаление глазницы, частичный тромбоз сосудов вен. Чтобы этого не допустить, нужно проводить антибактериальную терапию. Гнойное воспаление носовой полости легко может локализоваться в глазницу, так как оно находится рядом с ней
Обратите внимание на следующие симптомы:
- чрезмерное покраснение и припухлость века;
- боль при давлении на глаз;
- движение глаза затрудненно и сопровождается болевым ощущением;
- повышение температурных показателей.
слух. В этой ситуации возникает отит. Сопровождается оно сильной болью и долгим лечением. Повышается температура и состояние малыша ухудшается неожиданно для родителя. Иногда проявления слабые, но оно приводит к проблемам со здоровьем и снижают его активность.
воспаление кости. Самое страшный вариант развития событий – это остеопериостит. Процесс гнойного воспаления, локализация которого в кости. При этом болезнь постепенно переходит со слизистой на ткани костей. Бывает он гнойный или простой.
Тактика ведения маленького пациента
Как лечить гайморит у детей? Лечение гайморита в первую очередь направлено на восстановление оттока жидкости из околоносовых пазух. Аденоидные разрастания необходимо удалить хирургическим путем. Отек уменьшают введением сосудосуживающих препаратов в полость носа. Вместе с этими препаратами вводят антибиотики. Осуществляется также общая антибиотикотерапия. При легкой и средней тяжести заболевания препараты назначают перорально. Если болезнь находится в запущенной стадии, врач назначит прием лекарственных препаратов внутривенно.
Острая форма гайморита лечится около 10-14 дней. Хроническая и запущенная форма потребует терапии на протяжении 3-4 недель.
В редких, особо запущенных случаях возможно хирургическое вмешательство для удаления гноя, патологически измененной слизистой оболочки и промывания полости раствором антибиотика.
https://youtube.com/watch?v=g9LNls_aQkM
Лечение заболевания должен осуществлять только врач. Категорически запрещается самостоятельно изменять рекомендуемые доктором дозы и сокращать продолжительность приема лекарств. Неэффективное лечение может спровоцировать развитие хронической формы недуга или возникновение осложнений.
Предупреждение гайморита
Профилактика гайморита у детей – это не что-то специфическое, а универсальные мероприятия по укреплению здоровья, организации правильного образа жизни и ухода за малышом. Среди важнейших составляющих предупредительных мер называют:
- Закаливающие процедуры с первых дней жизни – проветривание помещений, ежедневные прогулки, активность;
- Своевременное и полноценное лечение возникающих заболеваний;
- Соблюдение календаря прививок;
- Устранение очагов инфекции во всем организме, а не только во рту и носу – инфекция может быть занесена гематогенно (с током крови);
- Обучение ребенка гигиеническому уходу за собой с ранних лет.
Таким образом, профилактика, выявление и лечение гайморита у детей – дело не столько медиков, сколько родителей. Именно они принимают решение об обращении к врачу, когда есть сомнения в здоровье ребенка.
Помните, что поставить правильный диагноз может только врач, не занимайтесь самолечением без консультации и постановки диагноза квалифицированным врачом.
Будьте здоровы!
Диагностика
Диагностика гайморита у детей не представляет сложностей. Врач собирает жалобы и анамнез больного, проводит объективный осмотр (пальпация и перкуссия лица в области придаточных пазух носа). Дополнительно назначаются инструментальные и лабораторные методы обследования.
Лабораторные исследования:
- общий анализ крови – отмечается повышение лейкоцитов и СОЭ (воспаление), увеличение эозинофилов (аллергия);
- иммунограмма – определение основных показателей иммунитета (уровень иммуноглобулинов и лейкоцитов);
- аллерготесты – выявление аллергена, провоцирующего заболевание;
- бактериологический анализ – исследование отделяемого носа на возбудитель инфекции и определение его чувствительности к антибиотикам.
Инструментальные исследования:
- риноскопия – осмотр носовых проходов эндоскопом, позволяет выявить наличие слизи, полипов, искривление носовой перегородки, оценить состояние слизистой оболочки гайморовых пазух;
- компьютерная томография пазух носа – наиболее эффективный метод диагностики, позволяет оценить состояние придаточных пазух, локализацию и степень воспалительного процесса;
- рентген придаточных пазух – визуализирует зону воспаления;
- пункция гайморовой пазухи – получение жидкости из пазухи с последующим ее бактериологическим исследованием;
- диафаноскопия – просвечивание пазух носа с помощью электрической лампочки с целью выявления воспаления;
- магнитно-резонансная томография – менее эффективна, чем компьютерная томография, применяется в дифференциальной диагностике гайморита с другими заболеваниями.
Дифференциальную диагностику гайморита у детей проводят со следующими болезнями:
- конъюнктивит;
- воспалительный процесс альвеолярного отростка верхней челюсти;
- периостит верхней челюсти;
- доброкачественные и злокачественные образования верхней челюсти.
Физиотерапевтические методы
В качестве физиотерапевтических мероприятий, направленных на предотвращение воспалений, рекомендуют такие процедуры, как УФО носовой области, УВЧ, употребление гомеопатических средств. Острая форма синусита у детей при верно подобранной терапии излечивается спустя 2 недели, а хроническая форма – за 21 день.
Для усиления эффекта от медикаментозного лечения, рекомендуется выполнять ряд действий.
- Массаж. С первых дней развития недуга у малыша необходимо постукивать по переносице 2-3 минуты большим пальцем, 1 раз за 30 минут.
- Дыхательные упражнения. Следует попросить малыша дышать по очереди левой и правой ноздрей на протяжении 5 секунд по 10 раз. Вторую ноздрю при этом закрывать пальцем.
Эти процедуры стимулируют кровообращение, обогащают ткани кислородом. Гайморит ребенка 1 год необходимо лечить строго по рекомендациям врача, в таком возрасте есть большой риск получить хроническую форму синусита в случае неверно подобранной терапии.

Причины возникновения
Причины гайморита у детей, а также признаки этого заболевания являются схожими с причинами и симптоматикой у взрослых. Но развитие этого недуга у детей имеет и свои особенности, которые заключаются в физиологии и анатомии. Основными провоцирующими причинами развития гайморита считаются:
- Осложнения вирусной инфекции. Вирусы, которые поражают слизистую носа, почти во всех случаях попадают и в пазухи, что провоцирует появление воспаления. Многие специалисты утверждают, что при любых инфекциях, которые сопровождаются насморком, к воспалению также присоединяются и гайморовые пазухи, в результате чего начинает проявляться вирусный гайморит. Но при этом виде заболевания отсутствуют естественные симптомы: болезненность, ощущение давления в зоне пазух. Симптоматики не будет до тех пор, пока слизь и синусов легко проходит по соустьям в полость носа. Когда начинает нарушаться движение слизи из пазухи, то в ней скапливается жидкость. Помимо этого, вирусы способны повредить слизистую в синусах и проходах носа, нарушая при этом барьерные щиты, благодаря чему создаются комфортные условия для существования инфекции.
- Аллергический ринит. Довольно часто гайморит среди детей начинает свое развитие на фоне аллергического ринита. При контактировании с какими-либо аллергенами образуется отечность слизистых оболочек, а также нарушается отток из пазухи. После этого начинают развиваться и другие инфекции, а также воспаление.
- Травма. Различные ушибы, травмы перегородки носовй полости могут спровоцировать развитие болезни. По причине травмирований в синусе начинает собираться кровь, после чего добавляется и вторичная инфекция. Проблема может осложниться, если из-за ушиба сместились хрящи и кости в носовой полости, что, в свою очередь, нарушает механический отток из пазухи. Подобного рода атмосфера является благоприятной для перерождения болезни в хроническую форму. Лечить гайморит в таком случае можно лишь методом хирургического вмешательства.
- Врождённые аномалии. Сюда относятся различные врождённые искривления перегородки или неправильное строение всей полости. Благодаря этому также создаются наиболее приятные условия для развития болезни.
- Аденоиды. Имеющийся очаг хронического воспалительного процесса в области носоглотки, затрудненность при дыхании через нос формируют условия для успешного развития простуды, которая, в свою очередь, может послужить толчком для воспалительного процесса в гайморовых пазухах.
- Инфекционные бактерии в ротовой полости. Если у маленького пациента есть кариес или такое заболевание, как пародонтит, то они могут спровоцировать развитие хронической формы воспаления.
- Хронический очаг инфекции. Воспаление в почках, в дыхательных путях и других органах может привести к развитию гайморита у ребенка. В таком случае возбудители болезни переносятся в пазуху с оттоком крови, после чего появляется воспаление. Параллельно с этим сильно ослабевает иммунная система.
- Сосудистые нарушения. При имеющейся у ребёнка вегето-сосудистой дистонии начинает ухудшаться кровоснабжение гайморовых пазух, ослабевает иммунная система, ткани получают недостаточное питание.
https://youtube.com/watch?v=RvIOVlLk-FM
Как отличить обычный насморк от гайморита
Крайне важно научиться различать обычный насморк от синусита. Это поможет вовремя заняться подходящим лечением недуга
- При насморке, в носовых пазухах «поселяется» инфекция, бактерии провоцируют отекание слизистой носа, появляется заложенность, прозрачная и густая слизь. Позже, она становится зеленого оттенка. При таком изменении следует насторожиться. Когда появляются зеленые сопли, это является признаком серьезного воспаления. При частом и сильном сморкании, может начаться воспаление уха. В период затяжного насморка, нарушается функционирование слизистой, что приводит к верхнечелюстному синуситу. Точный диагноз сможет поставить доктор после обследований. Обычно больным назначается рентген. Данный метод способен распознать наличие кист, онкологии, воспаления пазух.
- При гайморите, симптомы остаются прежними, как и при насморке. Чтобы выявить, есть ли синусит, при наклоне вперед больной ощутит боль тянущего характера в области носовых пазух и лба. Острый гайморит проявляется болью в голове, густыми выделениями из носа, давлением в пазухах. Если его не лечить, недуг перейдет в хроническую форму. Диагностика гайморита у детей выполняется по усмотрению врача.
Лечение синусита у детей по Комаровскому
Школа доктора Комаровского рекомендует выполнять лечение заболеваний околоносовых пазух согласно протоколам, которыми пользуются все врачи. Известный педиатр заявляет, что предписания народной медицины не должны использоваться обособленно, а только на фоне традиционного лечения.
По мнению Комаровского, при появлении первых симптомов гайморита необходимо незамедлительно обращаться к врачу. Есть шанс, что болезнь удастся подавить на начальном этапе, тогда не будет необходимости в серьёзных лечебных мероприятиях (пункция верхнечелюстных пазух). Терапия у детей и взрослых абсолютно одинаковая, чтобы больше узнать об этом, можно посмотреть видео с Комаровским Е.О.
Лечение гайморита у детей
Препараты, используемые в терапии заболевания:
- Кортикостероиды. Благодаря этим средствам уменьшается отечность, в меньшем объеме выделяется слизь.
- Антибактериальные. Антибиотик выбирается, отталкиваясь от самого возбудителя. Самолечение в таком случае крайне не рекомендуется.
- Сосудосуживающие препараты. Маленьким детям часто не закапываются подобные капли, что напрямую связано с проявлением различных осложнений при их применении. Для ребенка старше применяются непродолжительно, в течение пяти дней.
- Мукоактивные. Благодаря этим средствам снижается отечность, слизь выводится проще из носовой полости.
- Жаропонижающие. Применяются в случае повышения температуры.
- Иммуномодуляторы.
- Противоаллергены. Прописываются маленьким пациентам только специалистом при возникновении аллергии и точной диагностике.
Часто лечить гайморит приходится посредством болезненных и не особо приятных процедур, являющихся эффективными при борьбе с заболеванием:
- Промывание носа.
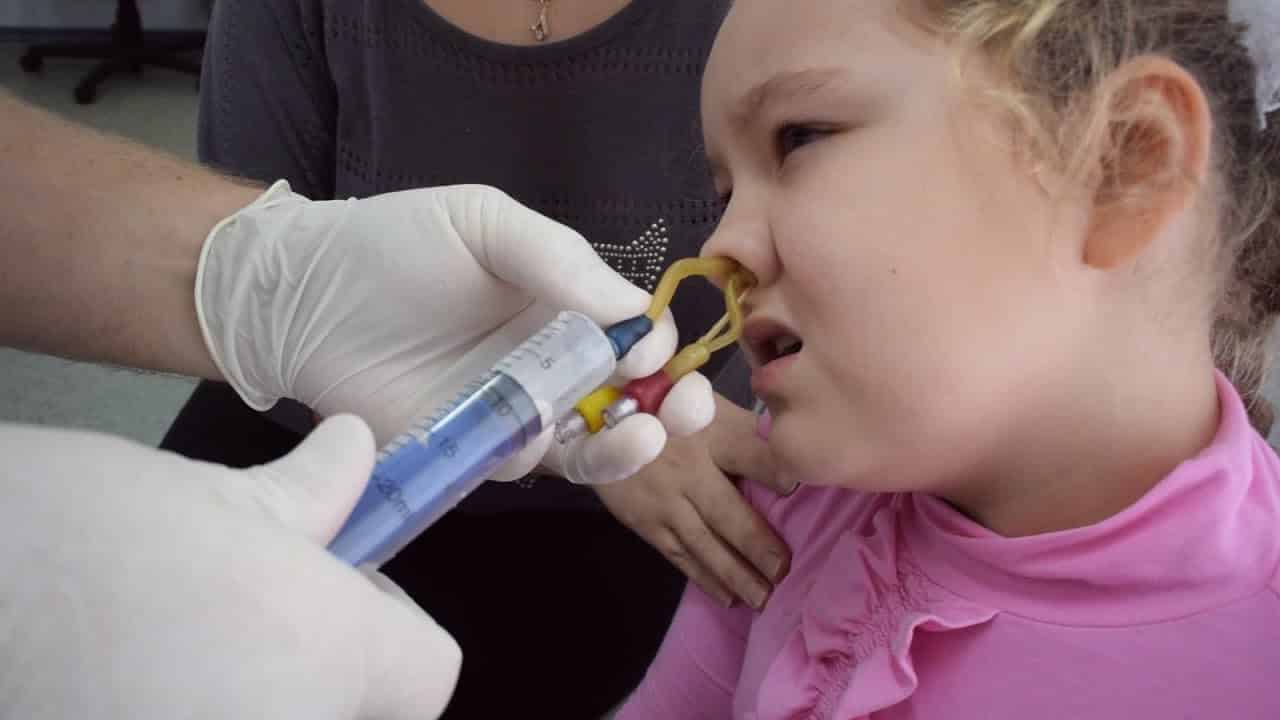
Важная методика, применяемая при лечении различных заболеваний, в том числе острого ринита. Благодаря промыванию слизистое и гнойное содержимое выводится из носовой полости, облегчается дыхание, и повышается общее самочувствие. Есть несколько различных методик, используемых для промывания, многие из которых проводятся в клинике под наблюдением специалиста. Процедура такого уровня поможет полностью избавить носовую полость от слизи и гноя.
Метод «Кукушка» ‒ основная процедура, к которой прибегают при возникновении гайморита. Слизь благодаря этому размягчается и выводится из носа вместе с гнойными образованиями. Использование специального раствора, вкачиваемого в носовую полость, помогает вывести из них все выделения с помощью электрического отсоса. Пациенту все время процедуры необходимо лежать с отклоненной головой и повторять «ку». Отрицательное давление переменного характера создается благодаря сжатию мышц, аналогично предотвращается попадание раствора в гортань.
К «Кукушке» противопоказано прибегать ребенку, если он не достиг пятилетнего возраста, так как синусы еще не полностью сформированы. Повышенная хрупкость сосудов также может негативно обернуться после процедуры носовым кровотечением.
- Пункция гайморовой пазухи.
Процедура проводится с помощью прокола пазух и удаления всех выделений. После проведения пункции происходит промывание специальным раствором пазухи. Нередко вводятся медикаментозные средства.
Есть поверье, что при осуществлении прокола человеку от гайморита излечиться будет невозможно, и тот приобретет хронический характер. На самом деле пункция не служит причиной возникновения хронической формы заболевания. На это могут повлиять искривления перегородки, хроническая отечность и аденоидит. В случае частых проколов можно лишь повредить слизистую и вызвать ее дисфункцию.
Симптомы и лечение гайморита у взрослых
https://youtube.com/watch?v=vFHgYQPHXYQ
- Народные средства.
Народная медицина может облегчить самочувствие малыша и повлиять положительным образом на течение болезни, но полагаться на ее средства в обход медикаментозных препаратов и консультации специалиста нельзя. Только врач может посоветовать средства, к которым можно прибегать в домашних условиях.
Одно из эффективных средств – ингаляции. Для этих целей используется небулайзер. О применении определенных растворов должен проконсультировать специалист. Такая процедура не является неприятной для ребенка и может проводиться в качестве игры, если подключить к процессу фантазию и рассказать малышу пару историй про летчиков.
Меньшим энтузиазмом маленькие пациенты пылают, когда им необходимо вдыхать пар от картошки или прогревать пазухи носа яйцом. К таким процедурам при неусидчивости ребенка прибегать не стоит, потому что желаемый результат получить не выйдет.
Возможно также в игровой форме делать массаж переносицы ребенку с небольшими промежутками во времени.
- Антибиотики.

Курс антибиотиков прописывается только врачом при определенных обстоятельствах. Для маленького ребенка предпочтение отдают растворимым формам лекарства. К инъекционному способу прибегают в случае тяжелого состояния малыша и только под наблюдением специалиста. В таком случае ребенка помещают в стационар.
Применяются препараты системного характера как самые эффективные для лечения гайморита. Местные формы средств при недостаточной концентрации не дают нужного результата и не способны бороться с патологией в должной мере.
Гайморит у детей: симптомы и лечение
Признаки гайморита у ребенка
Первые признаки гайморита у детей выявляются не сразу. Типичная симптоматика появляется, когда заболевание уже в разгаре. Диагностически значимыми проявлениями болезни являются следующие симптомы:
- Ощущение боли или напряжения в области носогубной складки, лицевой кости под глазом, которая возникает при легком нажатии, наклоне головы и уменьшается в положении лежа;
- Припухание щеки, нижнего века;
- Зубная боль;
- Заложенность носа, часто односторонняя;
- Слизистое или гнойно-слизистое наполнение носовых ходов (но выделений из носа при этом может и не быть);
- Подъем температуры, иногда значительный (до 39°С);
- Слезоточивость, иногда воспаление век;
- Ухудшение общего самочувствия – вялость, сонливость, головная боль.
В зависимости от возраста ребенка те или иные симптомы могут отсутствовать. Каждая возрастная группа характеризуется своими отличительными симптомами заболевания.
Как распознать гайморит у ребенка 3 — 5 лет
Гайморит у ребенка 3 лет — редкое явление. Первичная диагностика гайморита у детей в возрасте от 3 до 5 лет затруднена, так как симптомы гайморита у детей этой возрастной группы смазаны и неярки. Их легко спутать с последствиями ОРВИ или ОРЗ. Признаки гайморита в этом возрасте сводятся к следующим:
- Ухудшение самочувствия, ребенок становится вялым;
- Отказ от еды (из-за болевых ощущений, неприятного давления в пораженной пазухе);
- Нарушение носового дыхания;
- Иногда, отек щеки и отек верхнего или нижнего века;
- Высокая температура;
- Обильная слизь или гнойное выделение из носа (выделений может и не быть, однако, создается ощущение, что у ребенка наполнены носовые ходы.
Как определить гайморит у ребенка от 5 лет до 12 лет
Признаки гайморита у детей данной возрастной группы легко определить и в домашних условиях. Гайморит у детей этой группы проявляется в следующих, ярко выраженных, симптомах:
- Среди основных симптомов: ощущение напряжения или боли в пораженной пазухе. Боль, как правило, диффузная. Она также может быть локализована в области лба или виска и возникает в одно и то же время суток;
- Нарушение носового дыхания;
- Насморк;
- Нарушение обоняния на пораженной стороне;
- Светобоязнь и слезотечение;
- Высокая температура, может быть озоб;
- Иногда отек щеки и отек верхнего или нижнего века;
- Слизистое или слизисто-гнойное наполнение среднего носового канала (стык между пазухами и носовой полостью);
- Пальпация передней стенки пазухи обычно вызывает болезненные ощущения.
Как вылечить гайморит у ребенка
 Основная цель лечения гайморита – восстановление сообщения между полостями носа и пазухи, отведение слизи и жидкости, что даст возможность устранить инфекцию и вернуть к норме процессы дыхания.
Основная цель лечения гайморита – восстановление сообщения между полостями носа и пазухи, отведение слизи и жидкости, что даст возможность устранить инфекцию и вернуть к норме процессы дыхания.
Практически всегда при гайморите показаны антибиотики: при микробной природе именно они устраняют основной источник болезни, а при вирусной или грибковой не допускают осложнений. Хорошо, если назначение антибиотиков проводят после бакпосева выделений из носа, когда врач может точно определить, на что лучше всего реагирует возбудитель. Но при тяжелом течении времени на лабораторные методы диагностики обычно нет – назначают лекарства широкого воздействия.
Кроме лечения сильнодействующими веществами, назначаются и другие методы:
- Сосудосуживающие препараты – капли в нос, которые необходимы для расширения просвета носовых ходов – проводятся перед всеми физиопроцедурами;
- Физиопроцедуры – ингаляции в полость носа с целью промыть ходы, размягчить корки;
- Промывание носа – механическое вымывание слизи лекарственными растворами или чистой водой, при применении соленой воды – создание осмоса, вытягивающего жидкость из пазухи;
- Аппаратные процедуры – УВЧ, УФО;
- Точечный массаж – воздействие на точки, активирующие полноценную работу органа дыхания (у крыльев носа, на кости у внутренних углов глаз, под носом);
- Симптоматические средства – жаропонижающие, болеутоляющие, антигистаминные препараты.
Отдельным пунктом стоит хирургическое лечение – прокол стенки пазухи с целью промывания полости. У детей этот способ применяется крайне редко, т.к. процедура слишком травматична для ребенка (в том числе и психологически), а результат не гарантирован. Консервативные методы лечения не менее эффективны, если проводятся тщательно и вовремя.
Диагностика гайморита
Эффективное лечение гайморита возможно при грамотном диагностировании воспалительного процесса, которое проводится в несколько этапов. На первичном осмотре специалист по ряду жалоб больного определяет тип заболевания. Незначительная припухлость лица, болевые атаки при надавливании в области гайморовых пазух указывают на развитие патологии.
Чтоб узнать общее состояние гайморовых пазух проводится рентгенологическое исследование. Процедура не требует предварительной подготовки, практикуется уже на первой консультации. На снимке можно увидеть полное затемнение в пазухах, что свидетельствует об активном распространении микроорганизмов в полости. Бактериальный гайморит на фото выглядит темной полостью с горизонтально локализирующей жидкостью. Если специалист увидел выпячивание слизистых оболочек, в заключении будет указан аллергический вид недуга. От результатов рентгена зависит правильность диагноза, который поможет врачу определить, как правильно лечить гайморит.
Современная медицина для правильного заключения практикует компьютерную томографию. Вид обследования поможет доктору не только рассмотреть наполняемость пазух, но и изучить структуру слизистых оболочек. При томографии возможно:
- определить воспаление на первых этапах проявления;
- диагностировать хроническое протекание заболевания;
- увидеть структурные изменения носовых проходов;
- рассмотреть расположение слизистых масс и их количество;
- предотвратить осложнения, обнаружив их на этапе развития.
Перед тем, как лечить гайморит важно знать причину его образования, чтобы устранить бактериальные, простудные, аллергические симптомы. Магнитно-резонансная томография обследует гайморовы пазухи, придатки носа и близко расположенные органы. Результаты исследования сохраняются, в случае необходимости предоставляются смежным квалифицированным докторам узкого профиля
По снимкам восстанавливается клиническая картина протекания воспаления, ведется наблюдение, подсказывая врачу как вылечить гайморит за короткий период времени. Для точного определения формы патологии назначается МРТ
Результаты исследования сохраняются, в случае необходимости предоставляются смежным квалифицированным докторам узкого профиля. По снимкам восстанавливается клиническая картина протекания воспаления, ведется наблюдение, подсказывая врачу как вылечить гайморит за короткий период времени. Для точного определения формы патологии назначается МРТ
Магнитно-резонансная томография обследует гайморовы пазухи, придатки носа и близко расположенные органы. Результаты исследования сохраняются, в случае необходимости предоставляются смежным квалифицированным докторам узкого профиля. По снимкам восстанавливается клиническая картина протекания воспаления, ведется наблюдение, подсказывая врачу как вылечить гайморит за короткий период времени. Для точного определения формы патологии назначается МРТ.
Важно знать, что перечисленные методики обследования не всегда разрешены будущим мамам и маленьким пациентам. Для этой категории используют портативный вид УЗИ, при котором исследуются носовые проходы, пазухи, придатки, без опасности для здоровья плода или ребенка. Запущенная форма болезни иногда требует дополнительных обследований
Если планируется операционное вмешательство, есть риски осложнений, доктор проводит:
Запущенная форма болезни иногда требует дополнительных обследований. Если планируется операционное вмешательство, есть риски осложнений, доктор проводит:
- Риноскопию. Специальным аппаратом с длинной трубкой, на которой расположена маленькая видеокамера, осматриваются пазухи.
- Практикуется пункция, процедура проводится при подозрении на бактериальную форму патологии.
- Рекомендуется биопсия при малейших предположениях развития злокачественных опухолей, инфекции грибкового характера.
- Методика фиброоптической эндоскопии четко проявляет визуализацию носовых пазух, показывает анатомическую структуру носа.