Эпидуральная анестезия
Содержание:
- Техника проведения процедуры
- Стоимость
- Самые популярные мифы об эпидуральной анестезии
- При каких еще операциях может быть использована эпидуральная анестезия?
- Противопоказания и осложнения
- Принцип действия
- Эпидуральная анестезия или спинальная анестезия, какие различия
- Техника выполнения
- Показания и противопоказания
- Эпидуральная анестезия: плюсы и минусы
- Естественное обезболивание
Техника проведения процедуры
Техника эпидуральной анестезии имеет много общего со спинномозговой анестезией, но в данном случае прокол нужно провести таким образом, чтобы не пробилась ТМБ. Специалист пользуются специальной иглой Туохи, благодаря которой можно без особого усилия завести катетер в необходимую зону.
После заранее проведенного обезболивания кожи на спине, иглой с мандреном пробивают надостистую и межкостную связку (приблизительно на 5 сантиметров). После этого мандрен извлекается из иголки и присоединяется шприц, который наполнен 0.9% физраствором. Использовать шприц с препаратом для наркоза нельзя, ведь если врач по ошибке повредил твердую оболочку, большое количество препарата способно попасть в подпаутинное пространство.
После всего этого, иглу Туохи медленно проталкивают вглубь, проходя сквозь желтую связку до проникновения в эпидуральную клетчатку. Чтобы проверить правильность проведения иглы, нужно воспользоваться определенными методами проверки:
- Утрата сопротивления – когда игла Туохи продвигается сквозь желтую связку, сжимание шприца сопровождается чувством тугости, но если конец иглы попал в нужную доктору точку (эпидуральную клетчатку), врач почувствует как шприц «проваливается», поршень свободно сжимается пальцем.
- Пузырек воздуха – в шприце с физраствором, к которому присоединена пункционная игла, остается мелкий воздушный пузырек. Если она упрется в связку, сдавливание поршня вызовет сжатие капли. Если игла каким-то образом проникла в эпидуральное пространство, пузырь не будет сжиматься, и поршень будет двигаться легче.
- Признак подвешенной капли – на павильон иголки помещают капельку физраствора. Если игла попала в клетчатку, при вдохе больного, капля начнет всасываться в иглу.
Когда врач окончательно убеждается в идеальном попадании в эпидуральное пространство, он должен остановить движение иглы и проверить, не поступает ли по игле кровь или ликвор. Если все хорошо, можно начать введение препарата.
Если из иглы отходит кровь, это значит, что произошло травмирование венозного сплетения. В подобной ситуации нужно произвести еще одну попытку пунктирования, на один позвонок вверх либо вниз. Выступление капель спинномозговой жидкости указывает на то, что игла попала в подпаутинное пространство. В данной ситуации утверждения ученных немного расходятся. Одни утверждают, что нужно проводить спинномозговую анестезию. Другие же, настаивают на том, что нужно немного протянуть иглу назад (пока не прекратит выделяться ликвор), и проводить попытку заново. Шансы того, что катетер проникнет сквозь твердую мозговую оболочку, по их мнению, низкие.
По высоте пунктирования, процедура разделяется на следующие виды:
- Высокая (грудной отдел): область пунктирования между 2 и 3 грудными позвонками, позволяет обезболить область грудной клетки. Между 7 и 8 грудными позвонками, обезболивают верхнюю часть живота. Между 10 и 11 – нижнюю часть живота.
- Средняя (верхний поясничный отдел): пункция между 1 и 2 позвонками поясницы, обезболивает нижнюю часть брюшной полости.
- Нижняя (нижнепоясничный отдел): введение препарата между 3 и 4 поясничными позвонками, обеспечивают обезболивание промежности и нижних конечностей.
Но на этом, действия анестезиолога не заканчиваются. Когда он удостоверился в точности проникновения иглы в эпидуральное пространство, начинает проводить катетер. Он продвигается на 3-5 сантиметра дальше, после чего иголку нужно медленно извлечь.
В упакованных стерильных наборах для проведения перидуральной анестезии, находится специальный резиновый катетер с рентгенконтрастной отметиной на кончике, благодаря которой можно проконтролировать локализацию катетера. Введенный катетер фиксируется в коже вдоль хребта обычным лейкопластырем, а его другую часть выводят к надплечью. На кончике катетера присоединен адаптер. Ввод препарата в катетер проводится исключительно через специальный бактериальный фильтр.
По завершению катетеризации, врач начинает ввод тестовой дозы местного анестетика (около 2-3 миллилитров) для того, чтобы исключить любую вероятность проникновения катетера в субарахноидальное пространство. Если у пациента не появляются признаки спинального блока (через несколько минут), вводится основное количество анестетика в 15-20 миллилитрах раствора. В случае добавления к анестезирующему раствору адреналина (1:2000) получается увеличение действия препарата в 1.5-2 раза, за счет замедления адсорбции.
Стоимость
Часто женщины интересуются, платная ли такая анестезия, нужно ли за нее что-то доплачивать отдельно. Если роды проходят в частной клинике, по договору оказания медицинских услуг, то процедура это платная. Стоимость ее балансирует от 7 до 15 тысяч рублей в зависимости от региона и от конкретной клиники. Точную стоимость можно выяснить предварительно, во время заключения договора на роды.
В государственных родильных домах и перинатальных центрах, которые принимают рожениц по полису ОМС, эпидуральная анестезия полностью бесплатна. Она может быть применена в любой момент родов, по просьбе роженицы или рекомендации ведущего роды врача.

Самые популярные мифы об эпидуральной анестезии
Итак, от боли мы успешно избавились. Пора поговорить о мифах, которые так портят репутацию доброму делу.
Миф 1: у меня откажут ноги
Правда: не откажут. Да, действительно, у пациента может появиться ощущение «потери ног». Это всего лишь выключение так называемого «мышечного чувства». Есть у нас такие чувствительные нервы, которые посылают в головной мозг сигналы не о боли, температуре, структуре поверхности и плотности материала, а о положении конечностей и тела в пространстве. В области поясничного отдела позвоночника нервные корешки смешаны: они включают в себя и нервы нижних конечностей, и нервы органов малого таза, и нервы поясничной области, и нервы нижней части брюшной стенки. Поэтому блокада чувствительных корешков на уровне поясничного отдела позвоночника приведет к безразборному (неселективному) выпадению всех видов чувствительности. Степень выраженности (глубина) потери чуствительности зависит от препарата, его концентрации и объема вводимого раствора, но всегда это обратимое явление. То есть спустя несколько часов пациент вновь ощутит и положение ног, и качества предметов, которых коснется его кожа, и боль (если причина боли не будет устранена к тому моменту).
Может на время пропасть и способность двигаться. Если речь идет о перидуральной блокаде на уровне поясничных позвонков, то введение большого объема (более 10 мл) высококонцентрированного раствора местного анестетика вовлечет в процесс не только чувствительные (задние) корешки спинного мозга, но и двигательные (передние). В любом случае, это временный, абсолютно обратимый процесс. Вам куда бегать? Вы в родильном отделении лежите, рожать готовитесь! Отдохните, поспите пока.
Правда: не после, а во время. Действительно, пока будет действовать эпидуральный блок, ни мочевой пузырь, ни прямая кишка не напомнят о себе. Но этого не опасайтесь: вы уже опорожнили свой кишечник в приемном отделении роддома (будьте уверены!), а заботливую акушерку не затруднит поставить вам на время мочевой катетер. Кстати, катетер вы совершенно не почувствуете на фоне эпидурального блока – это плюс.
После прекращения взаимодействия местного анестетика с нервными волокнами Вы сможете управлять работой своих тазовых органов, как и прежде. С одной оговоркой: если сам процесс рождения ребенка не причинит какой-либо травмы этих органов или нервов, проходящих в мягких тканях родовых путей. И это НИКАК не связано с обезболиванием родов.
Миф 3: из-за эпидурального обезболизвания я не смогу тужиться
Правда: сможете. Эпидуральная анальгезия не оказывает ослабляющего влияния на матку. Тонус матки во время родов повышается автоматически. Потуги роженицы – это создание опоры для матки во время родов. Эта опора создается напряжением мышц передней брюшной стенки (брюшного пресса) и диафрагмы. Это произвольно контролируемый процесс со стороны женщины. И даже если вы потеряли чувствительность мышц брюшного пресса, вы сможете сделать глубокий вдох, задержать дыхание и приподнять плечи на несколько секунд от кровати. Браво! Вот и удалось! Причем, во время такого натуживания вы не ощущаете схваткообразной боли и продвижения младенца по родовым путям.
Миф 4: травмы родовых путей намного серьезнее на фоне обезболивания
Правда: это совсем не так. Причина разрыва мягких тканей во время родов – несоответствие эластичности мягких тканей матери размерам плода. Если у женщины уже были травмы половых путей, имеются рубцы, то риск повторного разрыва велик. Если женщина страдает хроническим воспалительным заболеванием половых путей, то риск их разрыва велик. Однако эпидуральная анестезия никак не влияет на свойства мягких тканей организма. Зато в случае разрыва (бонус!) зашивание пройдет совершенно безболезненно, без дополнительных методов обезболивания (общий внутривенный наркоз не понадобится).
Миф 8: укол в спину – это ужасно больно!
Правда:12-часовой период болезненных родовых схваток и доли секунды ощущения укола тонкой иголочкой – судите сами… Скажите анестезиологу, что Вы боитесь этого укола. Он предпримет все меры, чтобы не причинить Вам дополнительных страданий. Если стоящий перед Вами анестезиолог не вызывает у Вас доверия по какой-то причине, у Вас есть законное право попросить привлечения другого специалиста.
Миф 9: после эпидуральной анестезии может появиться грыжа межпозвоночного диска
Это точно не правда.
Тела позвоноков и диски между ними образуют столб, расположенный гораздо глубже, чем проникает пункционная игла. Это просто по другую сторону от спинного мозга. До диска еще 2-3 см – это очень много! Никогда анестезиолог не достает иглой диск. Точка.
При каких еще операциях может быть использована эпидуральная анестезия?
Эпидуральная анестезия может использоваться
- В сочетании с общим наркозом. Это позволяет уменьшить дозы наркотических обезболивающих препаратов, в которых в дальнейшем будет нуждаться пациент.
- В качестве единственного самостоятельного метода обезболивания, как при кесаревом сечении.
- В качестве средства для борьбы с болями, в том числе послеоперационными.
Операции, при которых может применяться эпидуральная анестезия
- Операции на органах брюшной полости, особенно расположенных ниже пупка:
- аппендэктомия (операция при остром аппендиците);
- операции в гинекологии, например, гистерэктомия – удаление матки;
- грыжесечение при грыжах передней брюшной стенки;
- операции на мочевом пузыре;
- операции на предстательной железе;
- операции на прямой и сигмовидной кишке;
- иногда под эпидуральной анестезией проводят даже гемиколонэктомию – удаление части ободочной кишки.
- Операции на органах верхнего этажа брюшной полости (например, на желудке). В данном случае эпидуральная анестезия может применяться только в сочетании с общим наркозом, так как могут возникнуть неприятные ощущения или икота из-за того, что не заблокирован диафрагмальный, блуждающий нерв.
- Операции в области промежности (промежуток между анусом и наружными половыми органами). Особенно часто эпидуральная анестезия применяется во время хирургических вмешательств на прямой кишке. Она помогает расслабить анальный мышечный жом и уменьшить кровопотерю.
- Урологические операции, в том числе на почках. В первую очередь эпидуральная анестезия применяется у пожилых людей, которым противопоказан общий наркоз. Но, оперируя на почках под этим видом анестезии, хирург должен быть осторожен: есть риск вскрыть плевральную полость, в которой находятся легкие.
- Операции в сосудистой хирургии, например, при аневризме аорты.
- Операции на сосудах, суставах, костях ног. Например, под эпидуральной анестезией может быть проведено протезирование тазобедренного сустава.
Применение эпидуральной анестезии для борьбы с болью
- Обезболивание в послеоперационном периоде. Чаще всего проводится в случае, когда операцию проводили под эпидуральной анестезией или при ее комбинации с общим наркозом. Оставив катетер в эпидуральном пространстве, врач может проводить обезболивание в течение нескольких дней.
- Боли после тяжелой травмы.
- Боли в спине (ишиолюмбалгии, люмбалгии).
- Некоторые хронические боли. Например, фантомные боли после удаления конечности, суставные боли.
- Боли у онкологических больных. В данном случае эпидуральная анестезия применяется в качестве метода паллиативной (облегчающей состояние, но не приводящей к излечению) терапии.
Противопоказания и осложнения
Проведение эпидуральной анестезии недопустимо при бессознательном состоянии, эклампсии, нарушении свертываемости крови, гнойных поражениях кожи спины, общем заражении крови (сепсисе), травмах головного и спинного мозга, позвоночника, высоком внутричерепном давлении, мигрени, аллергических реакциях на используемый анестетик.
Примечание. Эклампсия — тяжелая форма гестоза, сопровождающаяся угрожающими жизни расстройствами: судорогами, артериальной гипертензией, потерей сознания.
Относительными противопоказаниями являются искривление позвоночника и заболевания нервной системы. В этих случаях врач принимает решение об анестезии, исходя из конкретной ситуации.

Иногда во время и после проведения эпидуральной анестезии могут возникнуть осложнения:
- Головная боль. Она обычно появляется на первый-третий день после родов как результат повреждения твердой мозговой оболочки и истечения спинномозговой жидкости в эпидуральное пространство. Боль может продолжаться в течение 1-2 недель, иногда затягивается до 6 недель. Лечение обычно включает постельный режим, успокаивающие и обезболивающие средства, кофеин.
- При нарушении стерильности проведения манипуляции возможно воспаление в месте инъекции, эпидуральном пространстве, оболочках спинного и головного мозга.
- При введении основной дозы препарата вместо эпидурального пространства в спинномозговой канал пациентка может временно потерять способность двигаться. Это состояние продолжается лишь на время действия препарата.
- При введении основной дозы анестетика в кровеносный сосуд может произойти резкое падение артериального давления и нарушение работы сердца.
- Проявления аллергических реакций на используемый препарат.
При правильном проведении анестезии осложнения бывают редко. Следует сказать, что специальные научные исследования влияния эпидуральной анестезии па ребенка не проводились, но практический опыт показывает, что действие эпидуральной анестезии на малыша минимально. Правда, при развитии осложнений, таких как выраженное падение артериального давления, может нарушиться плацентарное кровообращение.
В заключение хочется сказать, что родовая боль — ощущение, позволяющее женщине ориентироваться в том, что с ней происходит, и действовать так, как необходимо в данный момент родов. Следует сказать, что порог чувствительности у разных людей разный, соответственно, и процесс родов женщины ощущают по-разному. Обычная умеренная боль в родах не требует обезболивания(ведь у вас не возникает желания использовать анестезию, чтобы уменьшить боль после тяжелой физической нагрузки). Страх перед болью — реальная психологическая причина возникновения замкнутого круга, в котором боль вызывает страх, а страх усиливает боль. Это нередко становится причиной нарушения родовой деятельности. И лишь в тех случаях, когда боль настолько сильна, что она перекрывает все другие ощущения, или когда применение обезболивания обязательно (например, при кесаревом сечении), вмешательство со стороны анестезиологов действительно необходимо.
Дмитрий ИванчинАнестезиолог-реаниматолог, старший врачоперативного отдела Центра экстренноймедицинской помощи Комитета здравоохранения г. Москвы.
Принцип действия
 Анатомически, спинной мозг человека и отходящие от него корешки покрыты специфическим шаром (твердой мозговой оболочкой). Эпидуральное пространство находится непосредственно возле этой оболочки и продлевается на всю длину хребта. Когда в него попадают средства для анестезии, у пациента наступает временная потеря чувствительности.
Анатомически, спинной мозг человека и отходящие от него корешки покрыты специфическим шаром (твердой мозговой оболочкой). Эпидуральное пространство находится непосредственно возле этой оболочки и продлевается на всю длину хребта. Когда в него попадают средства для анестезии, у пациента наступает временная потеря чувствительности.
Отсутствие болей обусловлено перекрытием пути движения нервных импульсов по нервным окончаниям спинного мозга, которые отвечают за боль. Исходя из этого, выделяются несколько эффектов, которые происходят после перидуральной анестезии:
- По сравнению с субарахноидальным способом, «эпидуралка» не вызывает мышечное расслабление и не влияет на общую чувствительность, вследствие чего, этот способ активно используется для обезболивания женщин во время родовой активности и при кесаревом сечении.
- Учитывая область анальгезии, эпидуральная способна сопровождаться некоторым риском и осложнениями. Обезболивание грудной и брюшной части тела не так рискованны, как применение анальгезии на участках шеи или верхних конечностей. Обезболивание области головы при помощи эпидуралки не делают, так как иннервация этой части тела обеспечена черепно-мозговой НС.
Области применения:
- Местное обезболивание – без операционных вмешательств, к примеру, для облегчения родоразрешения.
- В качестве вспомогательного способа к общему наркозу.
- Для частичной анестезии тела – операция кесарево сечение часто выполняется именно под действием эпидурального обезболивания. У женщины остается ясное сознание, но доза для данного вида наркоза намного выше, чем та, которую используют для местного.
- Обезболивание в послеоперационный период. Средства вводятся в малых количествах, на протяжение нескольких дней. Медработники и сам больной, имеют возможность легко регулировать уровень препарата, для коррекции интенсивности боли.
- Для устранения беспокоящих болей в области спины. Введение анальгетиков или стероидов с помощью эпидуральной катетеризации, способно снять многие типы болей в спине.
Эпидуральная анестезия или спинальная анестезия, какие различия
Доза анестетика при спинальной анестезии имеет небольшой объем, и вводится непосредственно в спинномозговой канал.Вызывая тем самым быструю, полную и предсказуемую блокаду.
Эпидуральная анестезия требует увеличение дозы анестетика примерно в 10 раз.Ведь раствор должен заполнить эпидуральное пространство и пенетрирующие его оболочки нервов.Начало действия отсрочено, а блок распространяется выше и ниже места пункции эпидурального пространства.Количество заблокированных сегментов зависит от объема анестетика. Соответственно, рассчитав дозу анестетика и произведя пункцию в определенном межпозвонковом промежутке можно вызвать блок в определенных выбранных сегментах тела, только моторный или/ и чувствительный
Так называемый дифференциальный (раздельный) блок.Последнее свойство важно при анестезии/аналгезии в родах
При СА анестезии меньший риск меньший риск введения местного анестетика в сосуд, так как используются меньший объем. Эпидуральная анестезия менее предсказуема, но при корректно установленном катетере более предсказуема. Кроме того, идентификация эпидурального пространства происходит при «исчезновении сопротивления», тогда как при спинномозговой анестезии точное нахождение иглы в спинномозговом канале при получении ликвора в павильоне спинномозговой иглы.
Техника выполнения
Самая главная задача для анестезиолога – это правильно поставить катетер в эпидуральное (перидуральное) пространство. Под эпидуральным пространством расположен спинной мозг, который также окружён оболочкой (именно в это место необходимо попасть иглой для получения такого наркоза, как спинальная анестезия).
Перидуральная анестезия осуществляется с помощью специальной иглы (игла Туохи), которая имеет определённый диаметр (1-2 мм) и длину (9 см). Местный анестетик, попадая в эпидуральное пространство, блокирует проводящие нервные волокна, которые напрямую связаны со спинным мозгом. Таким образом, происходит перидуральная анестезия того или иного, в зависимости от уровня анестезии, участка тела.
Игла Туохи
Чтобы выполнить обезболивающую процедуру, необходимо иметь набор для эпидуральной анестезии, в который входит следующее (возможны дополнительные компоненты):
- игла Туохи (эпидуральная игла);
- эпидуральный катетер;
- шприц низкого сопротивления;
- коннектор
- бактериальный фильтр;
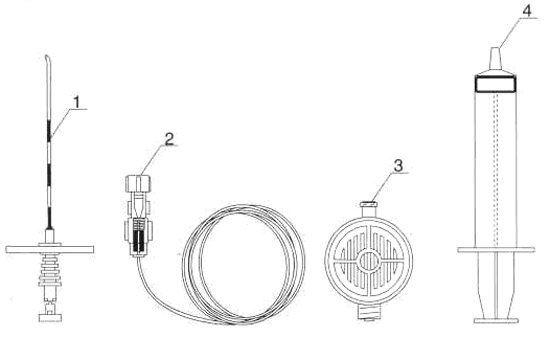
1-игла Туохи. 2-коннектор с катетером. 3-бактериальный фильтр. 4-шприц низкого сопротивления
Как делают эпидуральную анестезию?
Манипуляция совершается врачом анестезиологом и медицинской сестрой. Перед началом проведения процедуры набор для эпидуральной анестезии выкладывается в стерильный лоток или на стерильную пеленку.
Пациент находится в положение сидя, хотя допускается и положение на боку с согнутыми к груди ногами. Пациента просят выгнуть спину дугой, либо «кошечкой» для того, чтобы удобнее было нащупать нужные ориентиры и попасть иглой в необходимую область. При этом врач рекомендует больному не совершать никаких движений, чтобы правильно и быстро выполнить свою работу.
Место установки катетера зависит от хирургического пособия (операции). Это чаще всего поясничный, нижний грудной или высокий грудной уровни. Задача врача на этом этапе – пальпационным методом (потрогать руками) выбрать необходимое место, куда будет вводиться игла.
Место инъекции обкладывается стерильным материалом (пелёнки, простыни, одноразовые фартуки), оставляется лишь небольшое окошко в области позвоночника, которое потом обрабатывается антисептиком. Либо просто спина широко обрабатывается антисептическим раствором. Все зависит от материальных возможностей медицинского учреждения. Так как процедура может доставить болевые ощущения пациенту, то место сначала «замораживают»-нужное место обкалывают местным анестетиком (чаще всего это лидокаин). Пациент при этом может сказать о том, что немного распирает в зоне укола, может ощущать лёгкое жжение, которое длится недолго. Затем врач начинает «поиск» нужного пространства посредством иглы Туохи и шприца низкого давления, и установки в это пространство эпидурального катетера
Этот этап манипуляции считается самым важным и безболезненным для пациента: под действием предыдущей анестезии прокол иглой, как правило, практически не чувствуется или не ощущается вообще. Правильная техника выполнения требует большого врачебного мастерства, чтобы удачно провести такую процедуру,как эпидуральная анестезия.
Когда игла попала в необходимую область, через неё производится введение катетера. Через эту тоненькую трубочку будет подаваться препарат для выполнения анестезирующего действия. Пациент на данном этапе также не ощущает никакого дискомфорта.
После установки катетера в позвоночник, игла извлекается. Далее к нему подсоединяется коннектор (переходник), чтобы можно было шприцом ввести необходимый препарат.
Прежде чем ввести полную дозу анестетика, врач вводит «тест-дозу». Это один из дополнительных методов для подтверждения правильного расположения эпидурального катетера. Для этого вводится несколько миллилитров препарата и производится оценка его воздействия. В это время врач будет задавать вопросы, просить выполнить те или иные действия
Очень важно, чтобы пациент давал четкие ответы и в точности выполнял все действия врача. От этого будет зависеть качество анестезии
Катетер надёжно фиксируют с помощью стерильной повязки и лейкопластыря. Многие пациенты спрашивают: «Сколько времени проходит, прежде чем я почувствую действие лекарства и наркоз?». Действие анестезии проявляется через 15-25 минут.
Показания и противопоказания
Эпидуральный наркоз при родах применяется не всегда, у него есть как ряд показаний, так и противопоказаний.
Показания к эпидуральной анестезии в родах:
Преждевременные роды
Когда плод не доношен, важно минимизировать его риски при выходе из матки. Обезболивание расслабит мышцы, уберет боль, от этого на ребенка будет меньшее давление при прохождении родовых путей.
Высокое артериальное давление
Как правило, гипертония – это большой риск для пациентки. А эпидуралка при естественных родах нормализирует давление.
Необходимость провести кесарево. Иногда плод слишком крупный или многоплодная беременность, тогда вводится обезболивание. Оно позволяет женщине остаться в сознании и слышать первый крик ребенка.
Сбой родовой деятельности. Иногда такое происходит от боли. Эпидуралка при схватках поможет усилить родовую деятельность тем, что уменьшит выделения адреналина и норадреналина, которые не дают матке раскрыться.
Желание самой пациентки. Каждый человек осознает, какую боль он в состоянии вынести, а какую нет.
Очень долгие, тяжелые роды.
Но есть и противопоказания к эпидуральной анестезии при родах. К ним относят:
- Повышенное черепное и низкое артериальное давление.
- Наличие бактерий в крови.
- Обезвоживание.
- Кровотечение.
- Порок сердца.
- Гипокоагуляция.
- Инфекция в том месте, где должен проводиться укол.
- Раскрытие матки более чем на 7 см.
- Температура у пациентки.
- Неврологические заболевания.
С особой осторожностью и под наблюдением нескольких врачей назначается процедура людям с эпилепсией и диабетом. Если женщине проводилось кесарево, то она может столкнуться с таким понятием, как продленная эпидуральная анестезия во время родов
Безусловно, кесарево при родах – полостная операция, после который возникнут сильные боли. А медицина старается облегчить послеоперационные последствия. Поэтому женщине продолжают вводить через катетер анестезию. Но такое вещество, как лидокаин, при длительном введении может вызвать тахифилаксию. Длительное использование бупивокаина тоже нежелательно, он имеет кардиотоксические свойства. На сегодня применяют самый безопасный для этих препарат – наропин или его аналог риповакаин
Если женщине проводилось кесарево, то она может столкнуться с таким понятием, как продленная эпидуральная анестезия во время родов. Безусловно, кесарево при родах – полостная операция, после который возникнут сильные боли. А медицина старается облегчить послеоперационные последствия. Поэтому женщине продолжают вводить через катетер анестезию. Но такое вещество, как лидокаин, при длительном введении может вызвать тахифилаксию. Длительное использование бупивокаина тоже нежелательно, он имеет кардиотоксические свойства. На сегодня применяют самый безопасный для этих препарат – наропин или его аналог риповакаин.
Эпидуральная анестезия: плюсы и минусы
Конечно же, первый волнующий вопрос для матери – это безопасность для малыша. Плюсы и минусы эпидуральной обезболивающей анестезии при родах зависят в большинстве случаев от профессионализма анестезиолога и самого препарата, который может оказывать побочные действия после родов и в процессе введения анестетика.
Если врач квалифицированный, роженица не почувствует никаких тревожных симптомов: онемение кончика языка, горечь во рту, боль в пояснице, тошнота, головная боль (в виде спазмов), головокружение, резкие скачки давления. Все вышеуказанные симптомы – проявление несоблюдения правил, в частности – введение препарата в вену.
Самым лучшим препаратом для пудендальной блокады считаются такие препараты, как Упивакаин, Бупивакаин, тот же Лидокаин или его аналоги. Цена таких медикаментов приемлема, а действие достаточно продолжительное. При этом может использоваться порционная или одноразовая процедура введение анальгетика.
Плюсы
Рассматривая преимущества обезболивания, стоит, конечно же отметить полное устранение болезненности. Некоторые женщины стойко переносят боли, поскольку болевой порог у них высокий, а вот для других роды – настоящее испытание. Среди преимуществ стоит отметить:
- снятие боли, снижение чувствительности ниже пояса;
- роженица может ходить, контролировать свои движения;
- обезболивание достаточно длительное (от часа до 8);
- облегчают протекание родовой деятельности для людей с сахарным диабетом, гипертоникам;
- расслабление мышц, увеличение эластичности шейки матки, что ускоряет процесс родов, снижает вероятность разрывов.
Минусы
Среди недостатков эпидуралки стоит указать такие индивидуальные особенности организма, как частая смена артериального давления, скачки. Могут наблюдаться боли и спазмы головы, резкие показатели АД на правой и левой руке, схваткообразные боли в области плеча и шеи. Однако такие побочные показатели являются скорее исключением, нежели правилом.
Такие сложные состояния, как эндометриоз послеродовой многие врачи не связывают с проведением данной процедуры. Однако многие отзывы самих рожениц свидетельствую об обратном. Сегодня не до конца изучен механизм возникновения такого состояния, а потому с точностью утверждать такою связь нельзя.
Естественное обезболивание
Организм женщины готовится родам, это значит, что он вырабатывает вещества, снижающие чувствительность к боли. Помочь себе облегчить состояние, снизить интенсивность болевых ощущений, расслабившись, можно с помощью правильного дыхания.
Как правильно дышать при схватках и родах? Это зависит от этапа процесса родоразрешения:
- При начале схваток советуют вдох делать немного короче, чем выдох. Выдох делать через рот, сложив губы в «трубочку».
- При частых схватках с сильными болями специалисты рекомендуют дышать коротко и поверхностно, как это делают псы при перегреве.
- При раскрытии шейки матки, когда боль кажется практически невыносимой, вдыхать нужно ртом, выдыхать резко и коротко через губы, сложенные в «трубочку».
- При потугах нужно делать глубокий вдох, а затем с выдохом тужиться, как можно сильнее, стараясь диафрагмой помочь ребенку продвинуться по родовым путям. Выдыхать нужно так, будто роженица пытается задуть горящую свечу, находящуюся на значительном от нее отдалении.
Если роженица правильно тужится и дышит, то роды могут пройти в несколько потуг (около четырех). И никакая анестезия не будет нужна. Если же не все проходит гладко, и процесс затягивается, врач может предложить анестезию сам.
На этом мы прощаемся с вами. Делитесь нашими статьями через социальные сети и заходите к нам снова.