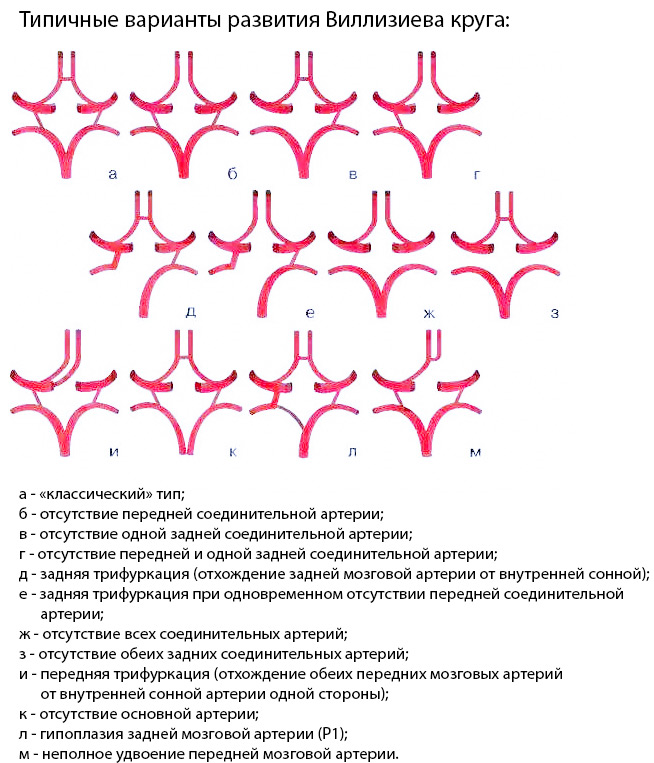
Эмболия
Содержание:
Клинические синдромы эмболии сосудов головного мозга (церебральной эмболии)
Если причиной острого нарушения мозгового кровообращения является эмболия мозговой артерии, то развитие клинической картины неврологического дефицита у пациента характеризуется внезапностью и, как правило, максимальной выраженностью симптомов. Однако неврологический дефицит может быть неполным, а также существенно изменяться после своего возникновения. Так, в одних случаях неврологический дефицит может нарастать и убывать, сохраняясь у больного лишь в течение нескольких минут или часов, что и составляет клиническую картину транзиторной ишемической атаки (ТИА, микроинсульта) эмболического генеза. В других случаях незначительный дефицит может значительно нарастать по мере развития инфаркта а бассейне крупной артерии головного мозга. Как бы то ни было, характер неврологического дефицита соответствует поражению определенного сосудистого бассейна за счет локализации эмбола, например, в крупных внемозговых или в мелких пенетрирующих артериях. В результате неврологический дефицит соответствует закупорке большого или малого мозговых сосуда. Очевидно, что размеры эмбола определяют диаметр сосуда, который подвергается окклюзии.

На МРТ ангиографии сосудов мозга показан тромбоз левой средней мозговой артерий (белая стрелка).
При развитии некоторых неврологических синдромов можно предполагать, что причиной служит именно эмболия артерий головного мозга. Синдромы поражения бассейна средней мозговой артерии включают:
- Лобный оперкулярный синдром, проявляющийся перекосом лица, грубой афазией и дизартрией;
- Синдром плечевого или кистевого паралича, при котором не подвижны вся рука, предплечье и кисть либо только кисть при наличии или отсутствии корковых расстройств чувствительности в зависимости от того, вовлечена ли в зону поражения сенсорная кора головного мозга наряду с моторной;
- Синдром изолированной афазии Брока или Вернике при поражении доминантного полушария у пациента;
- Синдром отрицания левых половин полей зрения при поражении затылочной доли недоминантного полушария у пациента.
Полное осознание больным внезапно появившегося у него дефекта полей зрения указывает на эмболию задней мозговой артерии, тогда как остро возникшие расстройство координации движений или слабость в ноге свидетельствуют об эмболии передней мозговой артерии. Остро развившаяся неустойчивость походки может обусловливаться эмболией мозжечковой артерии.
Значительно труднее установить причину инсульта в бассейне малой артерии — является ли ею эмболия или атеротромботическая либо липогиалинотическая окклюзия, что встречается значительно чаще. Однако остро наступающая сонливость наряду с неспособностью смотреть вверх в сочетании с двусторонним опущением верхнего века (птозом) позволяет предполагать эмболию верхней части основной артерии с избирательным поражением артерии Percheron. Артерия Percheron – это малый сосуд, идущий из верхнего участка основной артерии головного мозга и снабжающий срединные отделы субталамуса и таламуса с двух сторон.
Септические эмболии при эндокардите или жировые эмболии часто проявляются неочаговой симптоматикой, в том числе дезориентацией, возбуждением, делирием.
Последствием хирургических вмешательств на сердце может быть особый неврологический синдром: больной медленно просыпается, в бодрствующем состоянии у него наблюдаются замедленное мышление, дезориентация, возможны возбуждение, драчливость, память ухудшается, часто возникают зрительные галлюцинации. Большинство симптомов разрешается в течение недели, но персистирующий дефицит зрительного восприятия часто свидетельствует об имеющемся инфаркте в зоне смежного кровоснабжения средней мозговой артерии теменно-затылочной локализации, развившемся предположительно в связи с гипотензией или множественными мелкими эмболиями.
Судороги при инфаркте головного мозга чаще наблюдаются после эмболического инфаркта и не встречаются при лакунарных инфарктах, локализующихся глубоко в белом веществе. Эпилептические припадки у пациента сопутствуют супратенториальным инфарктам корковой локализации, но никогда не являются их патогномоничным симптомом. Часто неясная по происхождению эпилепсия у лиц пожилого возраста оказывается результатом хронически протекающих немых корковых инфарктов головного мозга и легко устраняется фенитоином.
Симптомы тромбоэмболии
 Прежде всего причинами формирования тромбов являются патологии, при которых повреждаются стенки сосудов, замедляется кровоток, возникают проблемы со сворачиваемостью крови (подобное состояние называется гиперкоагуляцией). Это могут быть патологии сердечно-сосудистой системы, нарушения в работе эндокринных желез (к примеру, сахарный диабет). Также нужно учитывать и защитные реакции организма на ушибы, переломы и прочие повреждения. Кроме того, влияют токсичные соединения, переливание крови (в жидкости либо в полости вен возникают сгустки). Все эти заболевания и факторы влияют на образование тромбов.
Прежде всего причинами формирования тромбов являются патологии, при которых повреждаются стенки сосудов, замедляется кровоток, возникают проблемы со сворачиваемостью крови (подобное состояние называется гиперкоагуляцией). Это могут быть патологии сердечно-сосудистой системы, нарушения в работе эндокринных желез (к примеру, сахарный диабет). Также нужно учитывать и защитные реакции организма на ушибы, переломы и прочие повреждения. Кроме того, влияют токсичные соединения, переливание крови (в жидкости либо в полости вен возникают сгустки). Все эти заболевания и факторы влияют на образование тромбов.
Обычно причинами тромбоэмболии являются такие факторы:
- Инфаркт миокарда и его последствия — острая форма аневризмы в левом желудочке, тяжелая форма аритмии.
- Митральные пороки комбинированного типа. Они имеют ревматическую природу. Так развивается внутрипредсердный тромбоз.
- Сердечные пороки (врожденные).
- Аритмия мерцательного типа.
- Аневризмы в брюшной аорте.
- Эндокардит септического типа.
- Атеросклероз в аорте (формируются язвы атероматозного типа).
Если у пациента такая эмболия, симптомы определяются различными факторами. Влияет во многом то, в каком кровеносном сосуде формируется закупоривание.
 Тромбоэмболия артерий конечностей характеризуется следующими явлениями. Если тромб перекрыл магистральную артерию в ногах или руках, то появляются спазмы в месте поражения. Дальше создаются условия, при которых эмбол увеличивается в размерах. Коллатерали (обходные пути) будут заблокированы, поэтому не смогут работать. Это приводит к кислородному голоданию тканей, нарушается метаболизм. Биохимические реакции способствуют образованию побочных веществ, которые попадают в кровь и вызывают различные нарушения в работе всего организма.
Тромбоэмболия артерий конечностей характеризуется следующими явлениями. Если тромб перекрыл магистральную артерию в ногах или руках, то появляются спазмы в месте поражения. Дальше создаются условия, при которых эмбол увеличивается в размерах. Коллатерали (обходные пути) будут заблокированы, поэтому не смогут работать. Это приводит к кислородному голоданию тканей, нарушается метаболизм. Биохимические реакции способствуют образованию побочных веществ, которые попадают в кровь и вызывают различные нарушения в работе всего организма.
Обычно появляются такие симптомы:
- Резкие болевые ощущения в конечности.
- Изменяется оттенок кожных покровов в месте поражения, причем ткани становятся практическими белыми.
- Ощущается слабость, онемение, нога мерзнет, особенно это касается пальцев.
- Венозные кровеносные сосуды западают.
- Ниже пораженного участка пульс не прощупывается, хотя выше этого места он будет учащенным.
- Чувствительность кожных покровов заметно снижается (сначала тактильная, а потом и более глубокая).
- Появляется отечность на конечности. Ее функционирование ограничено. Иногда заметен паралич, но вялый.
Эмболия кровеносных сосудов головного мозга имеет следующие характеристики. Обычно причинами является атеросклероз или другие патологии сердечно-сосудистой системы, которые приводят к активному образованию тромбов. Бляшка разрывается, что и вызывает эмболию. Сгусток, который задерживается в артерии, приводит к ее непроходимости. Развиваются очаги ишемического поражения с дальнейшими последствиями. Признаки такой эмболии сильно напоминают клиническую картину, которая характера для ишемического инсульта или ишемической атаки транзиторного типа.
Диагностика
Диагноз ставится на основании характерного анамнеза и объективных признаков острой артериальной непроходимости.
Для уточнения степени расстройства кровообращения и состояния коллатерального кровообращения можно воспользоваться специальными методами исследования (кожная термометрия, осциллография, объемная сегментарная сфигмография, ангиография).
Ангиографическая картина артериальной эмболии характеризуется обрывом контрастной тени сосуда в виде полусферы, бедностью коллатералей; при остром тромбозе приводящие артерии деформированы, извиты, с изъеденным контуром. Линия обрыва неправильной ломаной формы.
Дифференциальный диагноз проводится между острым тромбозом и эмболией, так как эмболия зачастую требует экстренного оперативного вмешательства, а острый тромбоз, за исключением травматического, лечится консервативно.
Эмболия, как правило, возникает на фоне «полного здоровья» и имеет острое начало с интенсивным болевым синдромом. Тромбоз артерий протекает более вяло: начало не столь острое; возникают парестезии, к которым затем присоединяются боли. Полной анестезии, как правило, не наступает; верхняя граница ишемических расстройств располагается гораздо ниже, чем при эмболии, при той же локализации тромба.
При эмболии бифуркации аорты дифференциальный диагноз следует проводить с атеросклеротической окклюзией бифуркации аорты, расслаивающей аневризмой аорты, поперечным миелитом, радикулоневритом, кровоизлиянием в спинной мозг. Нередко картина осложняется болями в животе и паретическим вздутием кишечника, что может дать повод думать о синдроме «острого живота».
Синдром Лериша, в отличие от эмболии, развивается медленно. В анамнезе имеются данные о хронической артериальной непроходимости. Объективно выявляется бледность кожных покровов, атрофия мышц, снижение кожной температуры и отсутствие пульсации на обеих бедренных артериях. Гангрена отмечается редко и обычно поражает только дистальные отделы стопы.
При расслаивающей аневризме брюшной аорты боли локализуются в основном в поясничной области и спине и редко иррадиируют в конечности, а при эмболии этого отдела аорты боли преобладают в нижних конечностях. Ишемия конечностей при расслоении аорты не так выражена, как при эмболии: движения сохраняются, похолодание кожных покровов не распространяется выше коленных суставов, не наблюдается мраморной пятнистости кожных покровов. При расслаивающей аневризме пальпируется в брюшной полости пульсирующая опухоль, а при разрыве задней стенки ее появляются симптомы внутреннего кровотечения и может даже наступить скоропостижная смерть.
Сохранение пульсации на артериях нижних конечностей позволит отличить эмболию бифуркации аорты от острого поперечного миелита и от других заболеваний нервной системы, как радикулоневрит и кровоизлияние в спинной мозг.
Почему возникают разные виды эмболии?
При эмболии этиология связана с попаданием в кровеносное русло жирвых клеток. Расплавленные капли жира, попадая в кровеносный сосуд, накапливаются на его стенках, приводя к полному или частичному перекрытию русла. Нередко к развитию жировой эмболии приводит внутривенное введение медицинских препаратов, которые содержат жир. К развитию жировой эмболии может привести панкреонекроз. При таком виде патологии закупориваются мелкие кровеносные сосуды, поэтому заболевание не имеет тяжелой симптоматической картины и проходит относительно легко.
При эмболии причины могут быть связаны с попаданием в кровеносное русло пузырьков воздуха или газа. Данное явление возникает при нарушении техники введения медицинских препаратов внутривенно. Нередки случаи, когда патология начинает развиваться при травмах конечностей, сопровождающихся разрывом. В большинстве случаев воздушная эмболия связана с травмой крупных сосудов – артерий, расположенных в области шейного отдела. Частицы газа могут попасть в кровеносное русло из-за резкого перепада давления атмосферы. Патология встречается среди водолазов, которые при погружении на значительную глубину испытывают сильные перегрузки, вследствие чего развивается кессонная болезнь.
Наиболее тяжелые последствия эмболии возникают при закупоривании вен и артерий сгустками тромбоцитов. Когда тромб отрывается от стенки сосуда, он начинает вместе с кровотоком мигрировать по организму и может попасть в сердечную мышцу, что приведет к ее дальнейшей остановке. Если тромб попадает в крупные сосуды почек, кишечник или шейный отдел, прекращается кровоснабжение органа, начинается омертвение его тканей. Данная патология может привести к инсульту, гангрене либо инфаркту. Наличие тромбов в верхних и нижних конечностях имеет ряд специфических признаков, которые позволяют вовремя диагностировать патологию и провести хирургическое лечение.

Закупорка венозного русла сетчатки
Эмболия центральной артерии сетчатки – самый тяжелый вид патологии, при которой перекрывается просвет в артерии, что приводит в дальнейшем к ишемии одного из слоев сетчатки. Эмболия ЦАС развивается на фоне гипертонии и сахарного диабета. Отличительная черта данного вида эмболии – ее стремительное развитие и неблагоприятный прогноз на полное выздоровление. У большинства пациентов наблюдается быстрая потеря зрения.
Основной симптом патологии – внезапное снижение остроты зрения без каких-либо болезненных проявлений. Раковый процесс может спровоцировать спазм стенок артерии, в результате у человека наступает кратковременная слепота. При появлении данного симптома необходимо немедленно обратиться к врачу, чтобы предупредить развитие тяжелых последствий, которые могут привести к полной слепоте.
Этиология
Воздух не может самопроизвольно попасть в системный кровоток, поскольку внутрисосудистое давление намного выше атмосферного. Оно препятствует засасыванию газов при разрушении сосудов. Когда организм обезвожен, ситуация меняется. При уменьшении объема циркулирующей крови падает давление в магистральных сосудах. Если их целостность нарушается, воздух извне проникает внутрь.

Чтобы возникла воздушная эмболия, в просвет сосуда должно попасть сразу 15-25 мл газа. Меньший объем воздуха растворяется в капиллярах и не наносит никакого вреда организму.
- Различные травмы — повреждения грудной клетки с разрывом сосудов легких и сердца, тупые и проникающие травмы живота, шеи и черепно-лицевой области. Атмосферные газы попадают в кровь при непрекращающемся профузном кровотечении.
- Родоразрешение — во время схваток матка активно сокращается, что способствует нагнетанию воздуха в поврежденные вены плаценты. Симптомы болезни возникают сразу или спустя пару суток после родов. Акушерско-гинекологические процедуры несут определенный риск развития воздушной эмболии.
- Инвазивные лечебно-диагностические процедуры с нарушением техники выполнения — операции на сосудах, органах грудной клетки, головном мозге; катетеризация центральной вены; гемодиализ; инфузионная и гемотрансфузионная терапия; рентгеноконтрастная ангиография; биопсия легких. Воздух, оставшийся в шприце, может привести к непоправимым последствиям. Нейрохирургические процедуры и отоларингологические вмешательства, выполняемые в сидячем положении – наиболее распространенные ятрогенные причины, приводящие к данному осложнению.
- Легочная баротравма может возникнуть при резком подъеме с глубины на поверхность водоема. Когда человек ныряет, он задерживает воздух. При быстром всплытии легочная система не успевает вывести его излишки. Деструкция легких чаще всего наблюдается у водолазов и аквалангистов, когда они быстро погружаются в воду или всплывают со дна. Резкие скачки давления приводят к образованию пузырьков углекислого газа в сосудах, их повреждению и разрыву альвеол. Пузырьки газа проникают в кровь, возникает эмболизация.
Причины патологии необходимо оценивать комплексно. Чтобы назначить качественное лечение и избавить больного от проблемы, необходимо понимать происхождение воздушной эмболии и точно знать локализацию очага поражения. В противном случае прогноз на выздоровление будет существенно хуже.
Лечение эмболии
Поскольку, эмболия
относится к острым заболеваниям, её лечение требует неотложных мероприятий. Чем раньше они будут оказаны, тем лучше прогноз для больного. Дифференцированная лечебная тактика приведена в таблице.
|
Вид эмболии |
Комплекс лечебных мероприятий |
|---|---|
|
Тромбоэмболия |
|
|
Воздушная эмболия |
|
|
Жировая эмболия |
|
Причины тромбоэмболии легочной артерии

Сгустки крови, называемые тромбоэмболиями, которые провоцируют возникновение ТЭЛА, обычно возникают в результате (ТГВ) паха или бедер.
Тромбоз глубоких вен и эмболия легких.
По оценкам, у около 50 процентов людей с нелеченным ТГВ возникает легочная эмболия.
Эмболия легких обычно возникает в результате тромбоза глубоких вен, который может иметь различные причины. Если тромб (сгусток крови), образовавшийся в большой вене, разрывается (эмболизируется), проходит через правую часть сердца и оседает в легочной системе, он становится эмболой в легочной артерии.
Редкие причины.
Редко, болезни или состояние, отличительные от тромбоза глубоких вен, могут вызвать легочную эмболию, которая в свою очередь может вызвать тяжелые состояния или смерть. Однако это бывает и они включают в себя:
- . При повреждении или манипулировании жировой тканью может возникнуть жировая эмболия, в результате чего жировые клетки попадают в кровообращение, где потом могут попасть в легочную циркуляцию. Наиболее частой причиной жировой эмболии является перелом таза или длинных костей, в костном мозге которых содержится большое количество жира.
- Воздушную эмболию. Если воздух попадает в кровообращение, он может закрыть легочную артерию или другую артерию. Парадоксальная воздушная эмболия может быть результатом почти любого типа хирургического вмешательства или возникнуть у дайверов, которые поднимаются с глубин слишком быстро.
- Эмболию околоплодными водами. Редко, амниотическая жидкость может попасть в кровообращение во время сложных родов и вызвать острую легочную эмболию. Это событие, к счастью, очень необычное, чрезвычайно опасно для жизни.
- Эмболию раковыми клетками. Если раковые клетки попадают в кровообращение в большом количестве, они могут закупорить легочные сосуды. Это осложнение рака обычно наблюдается только у людей с почти терминальной стадией заболевания.
Факторы риска
Поскольку легочная эмболия почти всегда является результатом тромбоза глубоких вен, факторы риска для этих двух состояний практически идентичны.
К ним относятся факторы риска, связанные с образом жизни человека, в том числе:
- Нет физической активности. Обычно сидячий образ жизни способствует развитию венозной недостаточности, которая предрасполагает к образованию тромбов в главных венах.
- Избыточный вес. Слишком большой вес также способствует накоплению крови в венах нижних конечностей.
- Курение. Курение вызывает воспаление в кровеносных сосудах, что может привести к избыточной свертываемости. На самом деле, курение является особенно мощным фактором риска нарушения свертываемости крови.
В дополнение к этим хроническим факторам риска, связанным с образом жизни, существуют и другие состояния, которые могут значительно увеличить риск тромбоэмболии легочной артерии. Некоторые из этих рисков носят временный или ситуативный характер; другие создают более хронический, долгосрочный риск легочной эмболии:
- недавняя операция, госпитализация или травма, приводящая к длительной иммобилизации;
- длительные поездки, которые приводят к длительному сидению;
- травма, вызывающая повреждение тканей, что может привести к образованию тромбов;
- беременность;
- лекарственные препараты, особенно противозачаточные таблетки, заместительная гормональная терапия, добавки тестостерона, тамоксифен и антидепрессанты;
- хроническая болезнь печени;
- хроническое заболевание почек;
- сердечно-сосудистое заболевание, особенно сердечная недостаточность;
- наличие в прошлом тромбоза глубоких вен или тромбоэмболии легочной артерии;
- определенные генетические условия, они могут сделать кровь гиперкоагуляционной (склонной к свертыванию).
Любой с любым из этих условий должен приложить все усилия, чтобы уменьшить факторы риска, чтобы снизить вероятность развития венозного тромбоза и тромбоэмболии
Важно много заниматься спортом, держать вес под контролем и не курить
Виды эмболии (видео)
Чаще всего встречаются:
• Тромбоэмболия – эмболом является кровяной сгусток, оторвавшийся от стенки кровеносного сосуда. Очень часто тромбоэмболия заканчивается для больного, фатально. Это происходит, если сгусток закупоривает крупную артерию головного мозга, сердца или легкого. Когда же эмбол маленького размера, происходит закупорка мелких сосудов. От того, где такой сосуд расположен, зависит развившаяся на фоне эмболии патология. Например, закупорка мелкой артериальной вены приведет к геморрагическому инфаркту легкого, маленькие тромбы, обусловленные аневризмой сердца, инфарктом миокарда или эндокардитом, вызовут множественную тромбоэмболию (тромбоэмболический синдром) и т.д.
• Жировая эмболия – возникает вследствие переломов длинных трубчатых костей, при наличии размозжения подкожной жировой прослойки. Осложняется жировая эмболия, обтурацией (закупоркой) небольших сосудов как головного мозга, так и других органов (например, почек).
• Воздушная эмболия – развивается при попадании воздуха в крупные вену, чаще всего, шеи. Обычно, в таких случаях, закупориваются капилляры одного или обоих легких.
• Газовая эмболия – происходит когда, из-за резкого падения давления окружающей среды, в крови освобождается большое количество азота – это приводит к кессонной болезни, с поражением всех тканей и органов, в том числе спинного и головного мозга.
• Клеточная (тканевая) эмболия – разрушение тканей в результате травм или определенных (например, онкологических) заболеваний.
• Микробная эмболия – вызывают данный вид эмболии бактерии, простейшие и животные паразиты (гнойное расплавление тромба, септикопемия и т.д.).
• Эмболия инородными телами – редко, но бывает, что в артерии попадают осколки инородных тел (частички песка, фрагменты медицинских катетеров и т.д.), которые и становятся эмболами или же тромбами, перекрывающими кровоток.
Диагностика
Задача обследования больных с предполагаемой эмболией, выявить полную клиническую картину, также оценить вероятные предшествующие явления, выстроить четкую причинно-следственную связь. Это основа. Потому как по отдельности все названные моменты большого смысла не имеют.
Вопрос диагностики полностью ложится на плечи специалистов по сосудистой или общей хирургии. Возможно привлечение кардиолога.
Примерный перечень действий:
- Устный опрос человека не предмет жалоб. В короткие сроки, потому как времени на длительные раздумья нет. Полный перечень симптомов объективизируется, врач составляет список проявлений.
- Сбор анамнеза. Погружения в воду в недавнем прошлом, проведение операций на головном мозге, сердце, сосудах, прочих вмешательств. Исследуются все факторы, которые могли бы стать причиной. Вплоть до внутривенной инъекции с последующими дискомфортными ощущениями.
- Аускультация. То есть выслушивание сердечного звука с помощью стетоскопа. Дает характерные шумы, которые прямо указывают на вероятную ВЭ.
- Допплерография сосудов. Используется для оценки функционального состояния артерий и вен. Наблюдению подлежат скорость и качество кровотока. Помимо этого, активно применяется для визуализации тканей. Позволяет увидеть воздушные эмболы и выявить характер закупорки, ее опасность.
- Рентген органов грудной клетки. В основном для оценки состояния легочных структур и сосудов. Малоинформативная методика как таковая. Используется в системе, в рамках комплексного обследования.

Большую роль играет МРТ и/или КТ. Первая методика более предпочтительна. Дает исчерпывающую информацию о состоянии тканей, позволяет быстро оценить анатомическое положение легких, окружающих сосудов, вен и артерий конечностей при предполагаемом поражении рук или ног.

Эхокардиография чреспищеводным методом. Назначается для дополнительной оценки состояния кардиальных структур.
Как правило, времени на проведение перечня указанных исследований нет. Счет идет на минуты.
Требуется срочная оценка базовых показателей: артериального давления, частоты сердечных сокращений, рефлексов.
Сначала первая помощь, только затем стоит прибегнуть к полному списку диагностических мероприятий. При наличии возможности обследования, предпочтение отдают МРТ, допплерографии и аускультации.
Остановка кровотока тромбом

Прежде чем приступить к краткому описанию тромбоэмболии, хотелось бы несколько остановиться на таких понятиях, как тромбозы и эмболии, ведь многие люди считают их тождественными, поэтому объединяют их в одно – тромбоэмболии. Это не совсем так, хотя тромбоз тоже ведет к нарушению кровообращения, однако при тромбозе тромб не приходит откуда-то, он образуется на конкретном участке, если для его формирования создаются благоприятные условия: повреждение сосудистой стенки, замедление движения крови, нарушения в системе гемостаза.
-
Тромбы, «рожденные» в венах большого круга или в камерах правого сердца, направляются в легочную артерию и ее ветви, создавая катастрофическую ситуацию под названием «тромбоэмболия легочной артерии или ТЭЛА», которая нередко становится причиной внезапной смерти, если страдает крупная ветвь. Однако наступление смерти при легочной эмболии обусловлено не столько присутствием механического препятствия по пути движения крови, сколько возникновением пульмокоронарного рефлекса, когда спазмируются артериальные сосуды сердца и легких. Говорят, что при легочной эмболии «повезло», если поражение коснулось более мелкого сосуда, но и там, вероятнее всего, пациенту придется до конца жизни проводить тромболитическую терапию. Ведь не на пустом же месте произошла легочная эмболия, наверное, в списке хронической патологии больного уже давно значатся сердечно-сосудистые болезни, которые и стали причиной сегодняшней аварии.
механизм наиболее распространенной эмболии сосудов легких
- Причиной эмболии сосудов большого (телесного) круга кровообращения чаще всего являются тромбы, сформированные в левой половине сердца (створки клапанов, желудочек, предсердие) либо образованные в аневризме сердца, аорты или других артериальных сосудов. Дальнейшее течение патологии пойдет по пути развития тромбоэмболического синдрома (системного тромбоза) с вытекающими из него последствиями, исход которых зависит от места возникновения очага ишемии. Например, эмболия мозга, вернее, закупорка какого-то его сосуда тромбом, приведет к состоянию, которое мы называем ишемическим инсультом, однако если эмбол имеет небольшой размер и остановится в сосуде мелкого калибра, то можно рассчитывать на транзиторную ишемическую атаку (ТИА), правда, ненадолго, после ее дебюта нужно всерьез задуматься о своем здоровье.
Скажем, остановка сгустка в почке и селезенке никакой особой опасности для жизни не несет, закупорка бедренной артерии, скорее всего, приведет к гангрене (тут как пойдет), а вот «малюсенький тромбик», застрявший в среднемозговой артерии, очень вероятно, что станет причиной развития инфаркта мозга и поставит под угрозу жизнь пациента. Что касается легких, то здесь ситуация может оказаться самой непредсказуемой и нередко весьма печальной.
Симптомы

Признаки эмболии не всегда специфичны
Симптомы не всегда могут явно указать на наличие ЖЭ, поэтому считается, что любое труднообъяснимое ухудшение состояния после травмы должно рассматриваться как вероятность развития ЖЭ.
Признаки ЖЭ:
- Одышка, хриплое дыхание, боль за грудиной, чувство нехватки воздуха, кашель (возможно с частичками крови, пенистыми выделениями).
- Повышение температуры от 38,3°С, при этом наблюдается непропорционально высокая тахикардия.
- Сонливость, приступы сильной головной боли, расстройство сознания, некоординированное двигательное возбуждение, судороги.
- Петехиальная сыпь в области подмышек, шеи, груди, склерах глаз, полости рта. Кровоизлияния на слизистых оболочках.
- Возможно развитие парезов, параличей, комы.
Лечебный процесс

Больным проводят консервативное лечение в условиях реанимации, направленное на устранение симптомокомплекса и нормализацию работоспособности организма. Объем терапевтических мероприятий определяется тяжестью процесса.
- Для восстановления легочного кровообращения и дыхательной функции интубируют трахею и проводят высокочастотную ИВЛ. Измельченные жировые частицы самостоятельно рассасываются и растворяются в крови.
- Обезболивающие средства назначают после травм и операций. Анальгетики не только снимают боль, но и снижают концентрацию катехоламинов – гормонов, повышающих уровень жирных кислот в крови. Больным вводят наркотические препараты и проводят местную анестезию. Для этого применяют «Трамадол», «Промедол», «Лидокаин», «Ультракаин».
- Инфузионная детоксикационная терапия — парентеральное введение солевых и органических растворов для снятия интоксикации и разжижения крови. Больным вводят внутривенно раствор глюкозы, натрия хлорида, Рингера, Реополиглюкин.
- Пациентам назначают препараты, понижающие концентрацию липидов в крови путем растворения дезэмульгированного жира – «Липостабил», «Эссенциале». Фосфолипиды нормализуют уровень липопротеинов различных фракций.
- Антиоксиданты защищают головной мозг от негативного воздействия гипоксии и ее последствий – «Актовегин», «Пирацетам», «Токоферол».
- Для улучшения мозгового кровообращения применяют ноотропы – «Циннаризин», «Винпоцетин», «Пантогам».
- Глюкокортикостероиды оказывают мощное противовоспалительное действие – «Преднизолон», «Дексаметазон».
- При повышенном давлении показан прием мочегонных средств – «Фуросемида», «Верошпирона», «Гипотиазида».
- Больным назначают седативные средства и миорелаксанты – «Феназепам», «Буспирон», «Карисопродол», «Диазепам», «Сирдалуд».
- Для профилактики тромбообразования применяют антикоагулянты и антиагреганты – «Фрагмин», «Фраксипарин», «Гепарин».
- Антибиотики и антимикотики используют с целью предупреждения бактериальных и грибковых инфекций. Препаратами выбора являются макролиды «Азитромицин», защищенные пенициллины «Амоксиклав», цефалоспорины «Цефтриаксон», фторхинолоны «Цифран». Среди антимикотических средств наиболее эффективными являются «Кетоконазол», «Флуконазол», «Клотримазол».
В течение первых суток болезни пациентам требуется парентеральное питание, а затем их кормят через зонд. Коррекция иммунного статуса проводится под контролем иммунологических исследований.
При переломах костей таза и нижних конечностей необходима оперативная стабилизация. Костные отломки фиксируют с помощью пластин, спиц и штифтов — проводят чрескостный спицевой остеосинтез, интрамедуллярный остеосинтез штифтом. Это основные хирургические методы лечения. Скелетное вытяжение в настоящее время выполняется крайне редко. Чем раньше будет проведена операция, тем меньше риск развития жировой эмболии.
Кислородотерапию и сорбционную детоксикацию назначают при минимальном улучшении самочувствия больного. Их применение ускоряет выздоровление. К аппаратным методам лечения патологии относятся:
- Оксигенотерапия — вдыхание кислородно-воздушной смеси под контролем давления в респираторном тракте, частоты дыхания, вентиляционного объема легких.
- Плазмаферез — удаление из крови плазмы, содержащей эмболы.
- Внутрисосудистое лазерное облучение крови — разрушение и выведение из организма свободных радикалов, продуктов окисления, токсинов, стимуляция иммунитета.