Амилоидоз
Содержание:
Причины возникновения амилоидоза печени
Амилоидоз — это группа заболеваний, характеризующихся внеклеточным отложением особого эозинофильного белка амилоида, имеющего различную структуру и вызывающего нарушение функции различных органов. Белок представляет собой гомогенное, аморфное, желеподобное вещество, окрашивающееся кислыми красителями. Все мономерные белки, образующие амилоид, имеют Р-складчатую структуру, обусловливающую характерные свойства амилоидоза:
- связывание красителя конго красного,
- устойчивость к протеолизу,
- нерастворимость в физиологических условиях.
Большинство отложений амилоида содержит плазменный компонент, образующийся за счет белков острой фазы, циркулирующих в крови.
Установлена связь этих белков с различными клиническими синдромами и специфическими заболеваниями. Различают системные и локализованные амилоидозы. В основу разделения амилоидоза были положены открытые амилоидные белки и связанные с ними клинические синдромы и заболевания. Печень может поражаться при системном амилоидозе AL и АА.
AL-амилоидоз — наиболее распространенная форма системного амилоидоза, в 80% случаев связанная с идиопатическим амилоидозом и в 20% с множественной миеломой. Синтез фибрилл AL-амилоидоза из предшественников происходит вероятнее всего в макрофагах, хотя нельзя исключить плазматические и миелоидные клетки
В амилоидогенезе важное значение имеет снижение иммунологической толерантности к основному белку амилоида и клеточного иммунитета. AL-амилоидоз выделяется в 6-м, 7-м десятилетии жизни и только у 1% пациентов моложе 40 лет
Наиболее частые клинические симптомы: слабость, утомляемость, потеря массы тела. Увеличение печени выявляется в 1/3 наблюдений, однако спленомегалия имеет место лишь в 5% наблюдений. Макроглоссия отмечается у 10% больных. На шее, лице, глазах выявляется геморрагическая пурпура. Геморрагии (петехии, пурпура) связаны с незначительным повреждением кожи вследствие повышенной ломкости сосудов. Для уточнения диагноза необходимо гистологическое исследование.
При АА-амилоидозе поражаются в основном печень, селезенка, почки, реже — желудочно-кишечный тракт; сердце затрагивается реже, чем при AL-амилоидозе, а вовлечения периферических нервов вообще не наблюдается. Интересно отметить, что поражение почек может происходить медленно с прогрессированием протеинурии в нефротический синдром и продолжаться в течение 5-10 лет до финальной стадии. Интересно отметить также, что АА-амилоид может разрушаться, резорбироваться in vivo. Это проявляется уменьшением размеров увеличенной печени или селезенки, а также уменьшением протеинурии при отсутствии соответствующей терапии вызвавшего амилоидоз заболевания.
Самый частый синдром поражения печени при амилоидозе — гепатоспленомегалия, наблюдающаяся в 32-100% случаев. Печень гладкая, безболезненная, значительно увеличивается на поздней стадии болезни. Желтуха наблюдается редко, выражена нерезко. Причины желтухи при амилоидозе неясны, так как во многих случаях отложение даже большого количества амилоида не приводит к ее развитию. Причиной холестаза при амилоидозе печени является массивное отложение амилоида, нарушающего ток желчи в каналикулах и мелких желчных протоках (дуктулах).
В клинической картине преобладают симптомы билиарной обструкции, выражающиеся в сильном кожном зуде, светлом стуле, высоком уровне билирубина, холестерина и щелочной фосфатазы в сыворотке крови.
Портальная гипертензия внутрипеченочного типа выявляется редко и свидетельствует о неблагоприятном прогнозе. К «малым» клиническим симптомам амилоидоза относят сухую, бледную, «фарфоровую» кожу, макроглоссию.
Поражение сердца
Амилоидоз сердца развивается при первичной и других формах наследственного характера. В результате отложений амилоида в миокарде и оболочках сердца нарушается кровообращение, мышечные клетки гибнут.
Симптомы болезни:
- аритмия;
- рестриктивная кардиомиопатия;
- сердечная недостаточность.
Аритмия возникает на фоне отложений амилоида в сердечной мышце, нарушающего проведение нервного импульса. Вследствие этого камеры сердца сокращаются неравномерно, появляется аритмия. Больной ощущает головокружение, наблюдаются обмороки. В связи с нарушением кровоснабжения мозга возможен летальный исход.
Рестриктивная кардиомиопатия возникает на фоне отложений амилоида в миокарде. В результате сердечная мышца уплотняется, становится менее растяжимой, что приводит к плохой работе камер сердца. Клиническая картина болезни – утомляемость, одышка, резкое снижение АД при смене горизонтального положения на вертикальное положение.
При сердечной недостаточности нарушается циркуляция крови в организме. Это проявляется отёчностью, одышкой. Сердечная недостаточность при амилоидозе не поддается стандартному лечению сердечно-сосудистых болезней. Заболевание быстро прогрессирует, через несколько месяцев приводит к летальному исходу.
Online-консультации врачей
| Консультация гинеколога |
| Консультация педиатра-аллерголога |
| Консультация гомеопата |
| Консультация специалиста по лечению за рубежом |
| Консультация пластического хирурга |
| Консультация иммунолога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация аллерголога |
| Консультация сосудистого хирурга |
| Консультация хирурга |
| Консультация дерматолога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация специалиста по лазерной косметологии |
| Консультация эндокринолога |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Патогенез (что происходит?) во время Амилоидоза печени:
В развитии амилоидоза большую роль играют иммунные нарушения, изменения белкового обмена. По современным представлениям, по крайней мере некоторые типы амилоида являются тканевыми отложениями фрагментов иммуноглобулинов. Еще в 1931 г. Magnus-Levy обнаружил у больных миеломой частое сочетание выделения белка Бенс-Джонса и отложения амилоида. По аминокислотному составу белок Бенс-Джонса почти совпадает с амилоидом. Имеются сообщения о структурной общности фрагментов полипептидных цепей иммуноглобулинов и белков амилоидных фибрилл при амилоидозе. Получены доказательства основного значения клеточных иммунных реакций в патогенезе амилоидоза.
В патогенезе первичного амилоидоза главную роль играют нарушения синтеза иммуноглобулинов в результате мутации плазматической клетки.
В образовании некоторых разновидностей амилоида важную роль играет система комплемента (фракции С1, СЗ и С4). Предполагают, что в развитии реактивного амилоидоза участвуют иммунные комплексы.
Печень вовлекается в патологический процесс при этих трех формах амилоидоза. При реактивном амилоидозе печень поражается почти всегда, при наследственном — в 50% случаев.
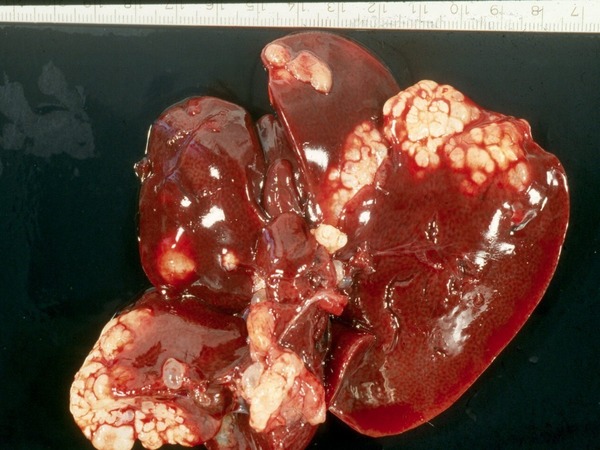
Поверхность печени обычно гладкая, бледно-коричневая, вещество плотное, восковидное. Примечательно, что амилоидоз не ведет к циррозу печени.
По данным В. В. Серова, И. А. Шамова (1977), для реактивного системного амилоидоза характерно начальное отложение амилоида в перисинусоидальном пространстве Диссе центров долек, затем постепенное распространение на периферию. При наследственном и связанном с изменениями иммуноцитов амилоидозе отложения амилоида наиболее выражены в сосудах и строме портальных трактов.
Исходя из локализации амилоида, выделяют три гистологических типа печеночного амилоидоза: I тип — интралобулярный; II тип — перипортальный; III тип — периваскулярный, смешанный.
Амилоид при интралобулярном типе сдавливает и деформирует печеночные балки, что приводит к их атрофии. Отдельные группы гепатоцитов замуровываются амилоидом и разрушаются. При II и III типах амилоидоза печени печеночные дольки сохранены, амилоид откладывается в сосудах и строме портальных трактов.
Наиболее специфичными для амилоида оказываются его анизотропия и дихроизм после окрашивания конго красным или красным Сириусом. Весьма специфична вторичная флюоресценция амилоида в ультрафиолетовом свете после окраски тиофлавином Т или S. Существенное значение для уточнения локализации амилоида и степени поражения гепатоцитов имеет электронно-микроскопическое исследование.
Лекарства
Фото: medvestnik.ru
На первых порах, когда болезнь только проявилась, помогают аминохинолиновые медикаментозные средства. Назначать эти препараты может только врач. Также помните, что они не эффективны при остром течении или на поздних стадиях болезни.
Если от амилоидоза значительно повысилось артериальное давление, назначаются препараты, которые нормализуют его. При образовании отеков применяются мочегонные средства определенной дозировки, в зависимости от выраженности нефротического синдрома. Если у больного понизился гемоглобин, нужно принимать лекарства с содержанием железа, чтоб нормализовать состав крови.
При лечении этого заболевания часто назначают иммунодепрессанты. При первичном амилоидозе рекомендуется принимать Мельфалан, Преднизолон. При наличии АА-амилоидоза назначают Колхицин, Унитиол. Для лечения многих пациентов используются десенсибилизирующие медикаментозные средства – Супрастин,
Пипольфен. При вторичном амилоидозе, который появляется как осложнение от ревматоидного артрита, назначаются специфические противовоспалительные препараты.
Прием лекарств на ранних стадиях заболевания
При лечении амилоидоза применяются препараты аминохинолинового ряда, которые направлены на предотвращение образования амилоида в тканях организма. Их нужно принимать на протяжении от 2-3 месяцев до нескольких лет, чтоб предотвратить побочные эффекты.
Аминохинолиновые препараты могут негативно влиять на зрение. Поэтому в процессе лечения нужно периодически проходить обследование у окулиста, чтоб вовремя выявить нарушения. Также возможны другие побочные эффекты – понос, рвота, психозы, высыпания на коже. При выраженном негативном действии препаратов данной группы их отменяют.
Колхицин при амилоидозе
Используя Колхицин длительное время, можно забыть о новых приступах болезни, он является отличным профилактическим средством. Если данный препарат принимать пожизненно, можно добиться следующих результатов:
- длительная ремиссия;
- при пересадке почки предотвращается повторное развитее болезни;
- полное исчезновение нефротического синдрома;
- устранение протеинурии, если у больного хорошо работают почки.
Рекомендованная суточная доза лекарства при амилоидозе составляет 1,8-2 мг. При наличии почечной недостаточности количество Колхицина немного уменьшают. Это медикаментозное средство достаточно безопасно для человека. Его можно принимать длительное время. В редких случаях возможны побочные действия в виде расстройства пищеварения, болей в животе. При наличии этих симптомов не нужно отменять лечение Колхицином. Через несколько дней все должно нормализоваться. Чтобы облегчить состояние больного, допускается дополнительный прием ферментных препаратов на протяжении 2-3 дней.
Колхицин не рекомендуется применять при лечении вторичного амилоидоза. В этом случае он не даст желаемого эффекта.
Препараты для лечения амилоидоза, вызванного ревматоидным артритом
При вторичном амилоидозе применяется Димексид. Это противовоспалительное средство нужно употреблять внутрь в количестве 1-5 мл
При наличии амилоидоза почек средство назначается с большой осторожностью, начиная с минимальной дозировки. Весь процесс лечения должен проходить под наблюдением врача
Лечение первичного амилоидоза
Чтоб помочь больному при первичном амилоидозе, применяется Мелфалан, который сочетается с другим препаратом – Преднизолоном. Курс лечения длительный: не меньше года. Прием медикаментов происходит от 4 до 7 дней, после чего нужно сделать перерыв на 28-45 дней. Количество курсов лечения определяет доктор.
Дозировка лекарств зависит от веса человека. На 1 кг веса назначается 0,2 мг Мелфалана и 0,8 мг Преднизолона. Данная дозировка указана для приема препаратов на протяжении 24 часов.
Положительный эффект от лечения данными препаратами:
- значительное уменьшение белка в моче;
- нормализация содержания креатинина в крови больного;
- улучшение кровообращения;
- уменьшение количества иммуноглобулина.
При первичном амилоидозе часто нет возможности провести длительное лечение данными препаратами, поскольку состояние человека может стремительно ухудшиться. Такая схема приемлема для больных без выраженной почечной недостаточности.
Лечебные мероприятия
Лечебный процесс при данной патологии вызывает определенные трудности у врачей. Сложности, возникающие при проведении терапевтических мероприятий, обусловлены отсутствием полной информации об этиопатогенезе амилоидоза. Специфическое лечение, направленное на устранение болезни, в настоящее время не разработано. Существуют терапевтические подходы, значительно замедляющие развитие недуга. Чтобы справиться с вторичной формой амилоидоза, необходимо устранить причинный фактор — основное заболевание. После его ликвидации у больных исчезают патологические явления: значительно уменьшается количество иммуноглобулинов в крови, нормализуется содержание креатинина, улучшается кровообращение, снижается концентрация белка в моче.
Лечение патологии преимущественно симптоматическое, поддерживающее и общеукрепляющее. Полностью избавиться от амилоидоза невозможно. Больным с выраженными признаками дисфункции показана госпитализация в специализированный центр. Квалифицированная медицинская помощь и непрерывное врачебное наблюдение помогут предотвратить развитие опасных осложнений. После стабилизации общего состояния лечение проводят в амбулаторных условиях.
Медикаментозное лечение патологии:
- Цитостатики – «Мелфолан», «Винкристин»,
- Кортикостероиды – «Преднизолон», «Дексаметазон»,
- Противоподагрические препараты – «Колхицин», «Антуран»,
- Железосодержащие лекарства – «Сорбифер дурулес», «Феррум лек»,
- Десенсибилизирующая терапия – «Супрастин», «Димедрол»,
- Симптоматические средства – витамины, диуретики, гипотензивные препараты,
- Гемотрансфузии – переливание плазмы.
Специалисты рекомендуют больным исключить из рациона соль, ограничить белок, длительно употреблять сырую печень. Диетотерапия защищает сердце, почки, печень и прочие органы от продуктов распада, восстанавливает кислотно-основное состояние, нормализует давление. Пациентам показано дробное питание — небольшими порциями через каждые три часа. В рацион следует включать овощи, бульоны, фрукты, нежирное мясо и рыбу, кисломолочные продукты. Ограничить, а лучше полностью исключить крепкие мясные бульоны, сыры, яйца, сдобу, спиртное, кофеинсодержащие напитки.

Больным разрешено использовать народные средства — травяные отвары и настои, оказывающие антивоспалительное и диуретическое действия. В народной медицине популярными являются: настой из березовых почек, бессмертника, зверобоя; отвар крапивы, земляники и мяты; ромашковый чай; спиртовая настойка из овса. Это вспомогательные методы, дополняющие, но не замещающие основную терапию.
Когда появляются признаки почечной недостаточности, больным назначают экстракорпоральное очищение крови с помощью гемодиализа или перитонеального диализа. В тяжелых случаях при отсутствии эффекта от проводимых лечебных мероприятий показана трансплантация почек или печени. Удаление селезенки существенно улучшает состояние больных. Пересадка донорских органов проводится при развитии наследственного амилоидоза и появлении органной недостаточности. После операции пациенты всю жизнь вынуждены принимать иммуносупрессивные препараты, подавляющие иммунитет и препятствующие отторжению пересаженных тканей. Использование органов донора не исключается рецидив болезни.
К каким докторам обращаться, если у Вас амилоидоз почек
Лабораторные показатели при первичном амилоидозе неспецифичны:
- гипохромная анемия в терминальной стадии болезни,
- нейтрофильный лейкоцитоз при воспалении или инфекции,
- увеличение СОЭ при изменениях белковых показателей и т.д.
Протеинурия варьирует от микроальбуминемии до массивной протеинурии, сопровождающей нефротический синдром. Гематурия возникает редко, лейкоцитурия не бывает массивной и не связана с сопутствующей инфекцией (незначительные изменения мочевого осадка).
При поражении печени очевидна гиперхолестеринемия, у некоторых больных — гипербилирубинемия, повышение активности щелочной фосфаиазы.
Копрологическое исследование выявляет выраженную амилорею и креаторы.
Из инструментальных исследований используются:
- ЭКГ — показывает снижение вольтажа зубцов, нарушение ритма и проводимости;
- ЭхоКГ — показывает рестриктивную кардиомиопатию с признаками диастолической дисфункции;
- рентгенологическое исследование — позволяет заметить опухолевидные образования желудка или кишечника, гипотонию пищевода, ослабление перистальтики желудка, замедление или ускорение пассажа бариевой взвеси по кишкам;
- функциональные клинические пробы с метиленовым синим (очевидно быстрое исчезновение красителей при внутривенном введении из сыворотки крови вследствие их фиксации амилоидом и значительное снижение выделения их почками);
- биопсия с покраской красным с микроскопией в поляризованном свете (появление зеленого свечения) оказывается самым информативным методом.
Достижением последних лет является введение в клиническую практику метода сцинтиграфии с меченым сывороточным р-компонентом для оценки всего распределения амилоида в организме. При оценке тяжести системного амилоидоза важную роль играют методы визуализации, особенно ультразвуковое исследование. Они позволяют определить гепато- и спленомегалию, выявить выраженные изменения в виде гиперэхогенных участков в стенках кишечника или щитовидной железы.
Следует иметь в виду вероятность сочетание амилоидоза почек с другими заболеваниями (гломерулонефрит, пиелонефрит), а также сравнительно частые тромбозы почечных сосудов, обусловленные отложением амилоидных масс и гиперкоагуляцией. Для дифференциальной диагностики следует использовать комплекс всех современных методов исследования, включая морфологическое исследование ткани, полученной путем биопсии почки.
Симптомы, течение амилоидоза, диагностические признаки
Клиника амилоидоза разнообразна и зависит от локализации амилоидных отложений — поражения почек (наиболее частая локализация), сердца, нервной системы, кишечника, степени их распространенности в органах, длительности заболевания, наличия сопутствующих осложнений. Поражение почек при амилоидозе имеет наибольшее значение, так как типично не только при наиболее распространенном вторичном варианте, но может быть выраженным при первичном и наследственном амилоидозе. Многосистемность поражения определяет полиморфизм клинической картины. Локализованные формы амилоидоза, например, амилоидоз кожи, мочевого пузыря, длительно могут протекать бессимптомно, так же как и амилоидоз старческого возраста, когда нередко отложения амилоида в мозге, поджелудочной железе сердце являются случайной находкой при патологоанатомическом исследовании.
Больные амилоидозом долго не предъявляют каких-либо жалоб. Лишь появление отеков, их распространение, усиление общей слабости, резкое снижение активности, развитие почечной недостаточности, артериальной гипертонии, присоединение осложнений заставляют этих больных обратиться к врачу. Иногда отмечается диарея. В ряде случаев жалобы больных определяются амилоидным поражением сердца (одышка, аритмии), нервной системы (нарушения чувствительности), органов пищеварения (макроглоссия, синдром нарушенного всасывания).
Важнейший симптом амилоидоза почек — протеинурия, развивающаяся при всех его формах, но наиболее характерная для вторичного амилоидоза.Продолжительная потеря белка почками, а также ряд других факторов приводят к развитию гипопротеинемии (гипоальбуминемии) и связанного с ней отечного синдрома. При амилоидозе отеки приобретают распространенный характер и сохраняются в терминальном периоде уремии. Диспротеинемия обусловливает значительное повышение СОЭ, изменение осадочных белковых проб.
Весьма частый признак выраженного амилоидоза — гиперлипидемия за счет повышения содержания в крови холестерина, липопротеидов, триглицеридов.
Сочетание массивной протеинурии, гипопротеинемии, гиперхолестеринемии и отеков, составляющее классический нефротический синдром, характерный клинический признак амилоидоза с преимущественным поражением почек. Обычно имеет место постепенное развитие нефротического синдрома вслед за более или менее длительной стадией умеренной протеинурии.
При исследовании мочи, помимо белка, обнаруживают цилиндры, эритроциты, лейкоциты. У некоторых больных (прежде всего при первичном амилоидозе) выявляют белок Бене-Джонса.
Со стороны сердечно-сосудистой системы отмечаются гипотония, реже артериальная гипертония, различные нарушения сердечного ритма, особенно при первичном амилоидозе. Наблюдается синдром нарушения всасывания, нередко увеличиваются размеры печени и селезенки, обычно без признаков изменения их функций.
Диагностика амилоидоза
Для диагностирования важно иметь результаты биопсии. Обнаруживают амилоидные массы (проводят классическое окрашивание на амилоидоз конго красным, далее изучают в поляризованном свете), далее проводят иммуногистохимическую идентификацию состава амилоидных фибрилл
Также врачи проводят иммуноэлектрофорез и электрофорез мочи и сыворотки крови, чтобы обнаружить А1-амилоидоз.
Рассматриваемый диагноз медики предполагают, если у больных находят протеинурию, и если данное лицо причисляется к группе риска (с миеломной болезнью, ревматоидным артритом, туберкулезом, бронхоэктатической болезнью, лепрой). Исключить амилоидоз необходимо при наследственно-семейных синдромах, которые проявляются нефропатией, периферической невропатией или кардиопатией.
Лабораторные исследования
Проводят общий анализ мочи. Про амилоидоз говорит содержание белка в моче от микроальбуминурии до массивной протеинурии нефротического уровня. Редко находят гематурию. Если есть лейкоцитурия, она не массивная, не имеет связи с проходящей параллельно инфекцией. Цилиндры восковидные, гиалиновые, реже зернистые, дают резко положительную окраску Шифф-йодной кислотой, но не обладают метахромазией при окраске.
По причине массивной протеинурии появляется гипопротеинемия. Могут обнаружить лейкоцитоз, типично повышение СОЭ. При хронической почечной недостаточности фиксируют анемию, она может быть связана также с воспалительным процессом в хронической форме.
Инструментальные исследования
Проводят биопсию слизистой оболочки прямой кишки и подкожной жировой клетчатки. Амилоидные массы при этом находят в 70 случаях из 100. В начале развития амилоидоза биопсия почки дает возможность выявить аморфные гиалиновые массы в мезангии и утолщение базальной мембраны. При развитии заболевания находят диффузный внеклеточный эозинофильный материал.
Проводят иммунофлюоресцентное исследование, электронную микроскопию. При эхокардиографии определяется симметричное утолщение стенок левого желудочка, межжелудочковой перегородки, проявления диастолической дисфункции. Камера ЛЖ уменьшена или нормальных размеров. Такой метод диагностики как ЭКГ обнаруживает аритмии, блокады проводящей системы (могут быть на разных уровнях), низкий вольтаж зубцов. Применяется также ультразвуковая диагностика, определяющая размеры почек. Они могут быть нормальные или увеличенные.
Дифференциальная диагностика
Болезни, с которыми дифференцируют амилоидоз, могут быть различными, в зависимости от основных клинических проявлений. Дифдиагностика при нефротическом синдроме сложная. Он при амилоидозе развивается не резко. При гломерулонефрите же он может отмечаться в самом начале болезни. Но нужно помнить, что в части случаев амилоидозе нефротический синдром также может проявиться в дебюте заболевания. Провоцирующие факторы:
- травма
- переохлаждение
- вакцинация
- прием лекарственных средств
- присоединившийся тромбоз почечных вен
При развитии хронической почечной недостаточности нефротический синдром сохраняется. На стадии развития ХПН различия в симптоматике заболеваний почек становятся совсем небольшими. При дифференциальной диагностике нужно выявить средиземноморскую семейную лихорадку, миеломную болезнь, хронические воспалительные болезни. Амилоидоз стоит подозревать при высокой протеинурии в сочетании с увеличенными или нормальными размерами почек.
Амилоидоз сердца нужно подозревать во всех случаях сердечной недостаточности, которая не пропадает при адекватной терапии, особенно при пожилом возрасте больного. Синдром запястного канала и макроглоссия — нередкие признаки А1-амилоидоза у пожилых больных, но они могут возникать при гипотиреозе и многих других заболеваниях. При плотном отеке кожи кистей проводят дифдиагностику склеродермии и амилоидоза.