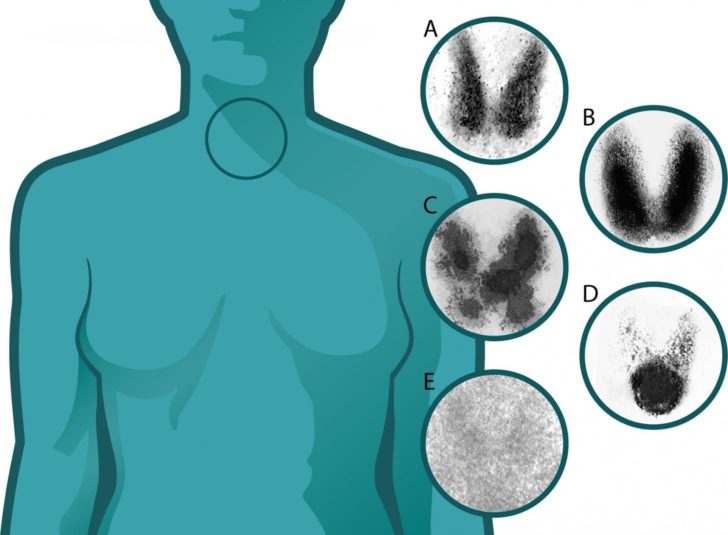
Наличие врожденного гипотиреоза
Содержание:
- Классификация
- Клинические рекомендации и картина гипотиреоза у детей
- Проявление гипотиреоза у детей
- Методы лечения
- Причины гипотиреоза у детей и распространенность некоторых его форм.
- Симптомы и признаки
- Инвалидность
- Транзиторный первичный гипотиреоз
- Прогноз и возможные последствия
- Врожденный гипотиреоз: диагностика и лечение
- Патогенез (что происходит?) во время Врожденного гипотиреоза:
- Основы патогенеза
Классификация
Недостаточное образование гормонов тироксина (Т4) и трийодтиронина (Т3) в щитовидной железе (гипотиреоз) у детей имеет несколько клинических форм. Их выделяют в зависимости от уровня поражения и течения болезни.
Врожденный
Диагноз врожденного гипотиреоза ставится, если у новорожденного сразу после родов выявлена тиреоидная недостаточность. Он возникает во внутриутробном развитии и может быть по уровню поражения клеток первичным, центральным (вторичным, третичным) и периферическим. Симптомы болезни бывают транзиторными, перманентными, а течение гипотиреоза — субклиническим или манифестным, осложненным.
Первичный
Такой гипотиреоз называют истинным или тирогенным. Это означает, что низкий уровень тиреоидных гормонов Т4 и Т3 связан с патологией самой щитовидной железы.
Центральный
Работа секреторных клеток, вырабатывающих тироксин и трийодтиронин регулируется гипофизом при помощи тиреотропного гормона – ТТГ. При его недостаточном синтезе снижается продукция Т3 и Т4. Такой вид болезни называют гипофизарным или вторичным. Над гипофизом в гормональной «иерархии» находится гипоталамус. Он при помощи тиролиберина ускоряет образование ТТГ. Гипоталамическая недостаточность называется третичной.
Периферический
Если гормональная активность щитовидной железы, гипофиза и гипоталамуса в норме, но рецепторы тканей теряют чувствительность к гормонам или их число гораздо ниже нормы, то такой гипотиреоз называют периферическим. К нему относится и нарушение превращения тироксина в трийодтиронин.
Транзиторный
Вызван антителами матери, которые образовались к тиреотропному гормону гипофиза ребенка. Его длительность обычно составляет 1-3 недели. Второй вариант развития – переход в перманентную форму. В таком случае периоды улучшения состояния чередуются с нарастанием признаков, что требует пожизненного приема гормонов в таблетках.

Субклинический
Развивается при повышенном ТТГ и нормальном образовании тироксина. Не сопровождения клиническими проявлениями или их мало. У такого латентного (скрытого) гипотиреоза обычно симптоматика неспецифическая.
Манифестный
Ярко выраженный недостаток гормонов. Тиреотропный гормон выше нормы, а тироксина щитовидная железа вырабатывает мало. Вызывает полную развернутую картину гипотиреоза, а при резком дефиците Т 4 – осложнения. К ним может относиться недостаточность кровообращения, умственная отсталость, гипотиреоидная кома.
А здесь подробнее об узловом зобе щитовидной железы.
Клинические рекомендации и картина гипотиреоза у детей
В период развития плода внутриутробно до 10-ти недель роль щитовидной железы у ребенка играет мамин организм. Спустя это время, железа у грудничка начинает работать самостоятельно. Часто на этом этапе проявляются пороки развития, поэтому происходит гормональная дисфункция, отсутствует выделение гормонов тироксина, тройдотиронина, или они слабо функционируют. Данные компоненты отвечают за правильное развитие грудничка в неонатальный период.

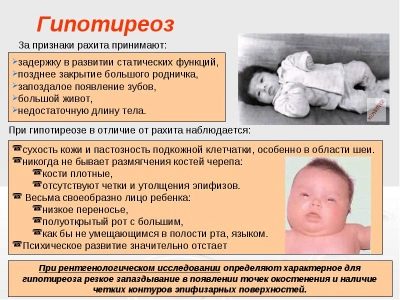
На фото очевидны симптомы, которые имеет гипотиреоз у грудничка
Благодаря правильной работе щитовидной железы, у малыша стабилизируется работа костного мозга, усовершенствуется работа кроветворной системы, а также заканчивается формирование внутренних органов. Если симптомы гипотиреоза никак не проявили себя в грудничковом возрасте, то эндокринное заболевание может проявиться спустя два-три года или в подростковом периоде, из-за чего нарушается половая функция. Гипотиреоз у грудничка зачастую отчетливо заметен к 3-6-ти месяцам жизни.
Классификация заболевания: транзиторный и субклинический гипотиреоз
Детский гипотиреоз можно различать по нескольким направлениям: первичный, вторичный, врожденный и приобретенный. Также заболевание делится по степени тяжести: легкая, средняя и тяжелая.
- Первичный гипотиреоз у младенцев может иметь врожденный и приобретенный характер. Он проявляется из-за порока развития щитовидной железы на 9-й неделе беременности. Также негативным фактором считается дефицит йода для нормального формирования плода.
- Вторичный гипотиреоз сопровождается снижением количества гормонов, поступающих в кровь. Начинает прогрессировать при травмах или опухолях.
- Субклинический вид болезни обнаруживается, когда в крови младенца остается нормальным тироксин, однако заметно повышение ТТГ.
- Транзиторный гипотиреоз у новорожденного выявляется после проведения диагностического исследования в родильном доме, то есть по результатам неонатального скрининга.
Врожденный гипотиреоз (код по МКБ) 10 у детей вызывает особые опасения, так как в таком случае развивается несколько типов эндокринных патологий. В зависимости от интенсивности симптомов принято разделять эти болезни по степени тяжести, от этого и зависит дальнейшее лечение.
Рекомендуем посмотреть видео, где рассказывается об особенностях течения детского гипотиреоза. В нем также рассмотрены актуальные способы лечения.
Проявление гипотиреоза у детей
Признаки гипотиреоза у детей бывают относительными, к примеру – вес новорожденного более 4 кг и роды после 40 недель, и явными – отечное лицо, веки, язык, пальцы на руках и ногах. Дыхание у новорожденного носит прерывистый характер, плач с низким оттенком и грубый, имеет место долго не проходящая желтуха, трудно заживает пупочная ранка, сосательный рефлекс выражен слабо, возможно появление пупочной грыжи.
Когда диагностируют гипотиреоз — симптомы у детей проявляются мышечной слабостью, вялостью, плохим набором веса и медленным ростом, долго затягивается родничок и поздно начинают прорезываться зубы. У большинства детей с гипотиреозом поздно получается держать голову, сидеть, переворачиваться и стоять.
Эмоции у них слабо выражены –им не интересно играть самостоятельно, трудно идти на контакт с людьми, ребенок не гулит, а в дальнейшем не произносит некоторые слоги и слова. Не зависимо от того, врожденный или приобретенный гипотиреоз – признаки у детей также включают развитие анемий, нарушений работы сердца, низкую температуру тела и бледность кожи.
Если имел место гипотиреоз врожденный – у детей наблюдаются деформации скелета, карликовость, умственная отсталость, глухота, недоразвитость половых желез, спастичность мышц и эндемический кретинизм. Данные признаки характерны для тех детей, которые не дополучали тиреотропные гормоны еще в материнской утробе на раннем сроке беременности.
У более старших детей о наличии гипотиреоза свидетельствуют такие признаки:
- увеличение массы тела, иногда – ожирение;
- задержка в росте костей;
- резкие перепады настроения с ярко выраженными негативными реакциями;
- сухая кожа и выпадение волос;
- брадикардия;
- поздно происходит половое созревание;
- снижение концентрации внимания и скорости мышления;
- хриплый голос.
Субклинический гипотиреоз
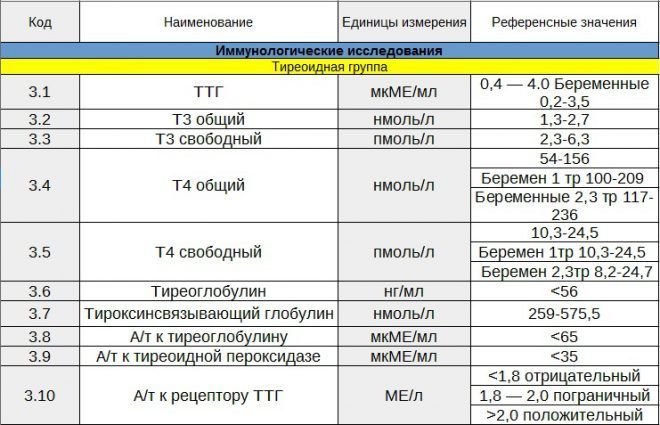
Данная форма заболевания характерна тем, что симптомы болезни не выражены, либо вовсе отсутствуют, а определить наличие гипотиреоза получается только, сдав анализ крови на тиреоидные гормоны. При субклинической форме отмечается повышение уровня ТТГ, когда уровень Т3 и Т4 остается в норме.
В случае, если симптомы все-же присутствуют, то проявляются они таким образом:
- ухудшением памяти и снижением внимания;
- снижением слуха;
- затрудненным носовым дыханием;
- резкими перепадами настроения, депрессивными состояниями;
- изменением голоса;
- запорами;
- увеличением массы тела;
- снижением остроты зрения;
- замедлением роста костей.
Считается, что все проявления субклинического гипотиреоза сугубо индивидуальны, и у некоторых детей симптомы могут абсолютно отсутствовать, а у других – проявляться нарушением обмена веществ, или постоянными изменениями настроения и снижением памяти.
Гипопаратиреоз
Гипопаратиреоз у детей проявляется нервно-мышечной возбудимостью, судорожными сокращениями скелетных мышц, парестезиями, тоническими судорогами, фибриллярными подергиваниями мышц и судорожными сокращениями гладких мышц. При гипопаратиреозе часто возникают ларингоспазмы и бронхоспазмы, нарушается глотание, возникают поносы и запоры, рвота, изменения психического состояния (неврозы, бессонница, ухудшение памяти), нарушения клеточного питания, приводящие к катаракте, дефектам зубной эмали, ломкости ногтей и выпадению волос.
Методы лечения
Лечение гипотиреоза у ребенка предполагает использование гормональных лекарственных средств. Зачастую требуется пожизненная заместительная терапия с применением синтетических аналогов гормонов щитовидной железы.
Дозировка медикаментозных средств определяется эндокринологом индивидуально. При этом врач учитывает возраст, особенности организма и общее состояние маленького пациента, а также результаты лабораторных исследований и уровень гормонального фона.
Заместительная терапия
Лечение болезни у малышей необходимо начинать на ранних стадиях. Малейшее промедление приведет к возникновению необратимых процессов в организме ребенка. Во время заместительной терапии детям назначаются лекарственные препараты гормонов щитовидной железы Эутирокс или Левотироксин. Назначение осуществляет только врач. Категорически запрещено самостоятельно менять назначенные дозы и длительность курса лечения. В таблице представлены сведения об этих лекарственных средствах.
| Наименование препарата | Режим дозирования при врожденном гипотиреозе | Начальная доза при гипотиреозе | Способ применения | |
| Возрастная группа | Суточная дозировка, мкг | |||
| Левотироксин | 6 месяцев | 8-10 х вес в кг | 50-100 мкг, при переходе на поддерживающую терапию 125-250 мкг. | 1 раз в сутки утром натощак, запивать небольшим количеством воды. При необходимости суточная доза делится на 2 приема и принимается до 12 часов дня. |
| 6-12 месяцев | 6-8 х вес в кг | |||
| Эутирокс | ≤ 6 месяцев | 25-50 | Определяется врачом индивидуально. | Таблетка принимается за 30 минут до завтрака, запивается небольшим количеством жидкости и не разжевывается. В возрасте младше 3 лет растворенную в воде таблетку дают за полчаса до первого кормления. |
| 6-12 месяцев | 50-75 | |||
| 1-5 лет | 75-100 | |||
| 6-12 лет | 100-150 | |||
| ≥ 12 лет | 100-200 |
Если доза лекарства правильно подобрана, концентрация гормонов щитовидной железы нормализуется уже на 2 неделю регулярного приема назначенного препарата. В основном субклиническая форма гипотиреоза не нуждается в специальном лечении — достаточно постоянного врачебного контроля за ребенком.
Поддерживающее лечение
Кроме заместительной гормональной терапии болезнь предполагает поддерживающее лечение. В качестве дополнительных способов нормализации концентрации гормонов щитовидной железы используются:
- ноотропные лекарственные препараты (Пирацетам, Пантогам, Церебролизин, Гопантеновая кислота);
- витаминные комплексы, включающие витамины А и В12;
- массаж;
- лечебная физкультура.
Наименования лекарств, длительность их использования и продолжительность сеансов физиолечения определяет врач в каждом конкретном случае. При тяжелых формах болезни применяется радиойодтерапия.
Соблюдение специальной диеты
При диагностировании у ребенка гипотиреоза необходимо скорректировать детское меню. Рацион должен быть полноценным и сбалансированным, содержать продукты питания, богатые йодом. В организм малыша должно поступать достаточное количество жиров, белков и углеводов. Если невозможно получать необходимые полезные микроэлементы из пищи, ребенку нужно регулярно принимать витамины. Назначать витаминные комплексы должен только лечащий врач.
Причины гипотиреоза у детей и распространенность некоторых его форм.
|
Форма гипотиреоза |
Этиология |
Частота |
|
Врожденный гипотиреоз |
1:4500 |
|
|
1. Первичный |
95% |
|
|
Дисгенезия ЩЖ |
В 85-90% случаев – спорадическое состояние: – аплазия; -гипоплазия; – эктопия щитовидной железы. |
|
|
Врожденные нарушения гормоногенеза в ЩЖ |
В 10-15% случаев – аутосомно-рецессивные заболевания: – снижение чувствительности к ТТГ (редко) – нарушение транспорта йодидов (редко) – нарушение органификации йода (часто) – нарушение синтеза или транспорта тиреоглобулина (редко) – нарушение дейодирования тирозинов (редко) |
1: 30 000 |
|
2. Вторичный и третичный |
5% |
|
|
Гипопитуитаризм |
1: 100 000 |
|
|
Изолированный дефицит ТТГ |
||
|
3. Транзиторный гипотиреоз |
• Прием матерью антитиреоидных средств.Гипотиреоз проходит через 1-2 недели после рождения по мере выведения из организма тионамидов. • Дефицит йода у матери. Если в постнатальном периоде ребенок продолжает недополучать йод с пищей, гипотиреоз сохраняется и может привести к необратимым нарушениям физического и психического развития. • Избыток йода. Прием в пре- и постнатальном периоде (передозировка йодсодержащих препаратов при лечении беременной, амниография с йодсодержащими контрастными веществами, использование йодсодержащих антисептиков). • Материнские антитела. При ХЛТ у матери антитела, блокирующие рецепторы ТТГ проникают через плаценту. Распространенность не установлена. |
|
|
Приобретенный гипотиреоз |
||
|
1. Первичный |
||
|
Хронический лимфоцитарный тиреоидит (ХЛТ) |
• Тиреоблокирующие антитела. • Нарушение синтеза ГЩЖ. • Фиброз. При первом обследовании у 3 – 13% больных выявляют манифестный и у 30-35% – латентный гипотиреоз. Еще у 10-15% детей, в течение 5 лет развивается стойкий гипотиреоз. Гипотиреоз без зоба (первичная микседема) бывает у 5-10% больных с ХЛТ. |
|
|
Хирургическое лечение диффузного токсического зоба или новообразования ЩЖ |
Тиреоидэктомия всегда приводит к гипотиреозу. Субтотальная резекция или гемитиреоидэктомия с резекцией перешейка могут вызвать гипотиреоз, если удалена слишком большая часть ЩЖ или имеется диффузный патологический процесс. |
|
|
Удаление аномально расположенной ЩЖ |
ЩЖ может находиться в составе щитовидно-язычной кисты. Перед операцией рекомендуют провести радиоизотопное сканирование, чтобы убедиться в том, что не вся ткань железы локализуется в стенках кисты. Через 6-8 недель после операции для оценки функции ЩЖ определяют содержание Т4 и ТТГ в сыворотке. |
|
|
Вовлечение ЩЖ в генерализованные инфильтративные или гранулематозные процессы. |
Цистиноз, гистиоцитоз X и др. |
|
|
Дефицит йода |
Йоддефицитный зоб с гипотиреозом |
|
|
Избыток йода и другие лекарственные средства |
Прием препаратов, влияющих на функцию ЩЖ (избыток йода, литий, бромиды, производные сульфанилмочевины, некоторые противосудорожные средства). |
|
|
Радиационное поражение |
В том числе изотопами йода. |
|
|
2. Вторичный и третичный. |
||
|
• Опухоли(краниофарингиома) • Гранулематозные процессы • Черепно-мозговые травмы • Лучевая терапия, химиотерапия • Инфекции(менингит) |
Дефицит ТТГ развивается в результате приобретенных повреждений гипофиза или гипоталамуса. Помимо ТТГ нарушается секреция и других тропных гормонов, особенно СТГ. |
Клинические проявления гипотиреоза и выраженность симптомов зависят от сроков возникновения болезни, уровня поражения, степени недостаточности тиреоидных гормонов (таблица 3).
Таблица 3.
Симптомы и признаки
На наличие у ребенка гипотиреоза, если он еще даже не родился, могут указывать запоздалые роды. Если беременность длится более 42 недель, это может быть сигналом, предупреждающим о вероятной патологии, но не обязательна взаимосвязь. Дети с врожденным гипотиреозом обычно рождаются крупными — около 4 килограммов и более того. Ребенок после рождения отечен, особенно сильно заметны отеки в области век, язычка, пальцев на руках и ногах. Дыхание у малышей грубое, тяжелое, плачет такой ребенок грубым низким голосом.
Физиологическая желтуха, с которой большинство родившихся детей справляются буквально за несколько дней, у крохи с недостаточностью щитовидной железы может длиться долго, а пупочная ранка заживает тяжело, длительно, может присутствовать пупочная грыжа. С первых дней у ребенка, даже если рожден в срок и доношен, ослаблен рефлекс сосания, ест малыш вяло, мало, быстро устает.
Нарастают признаки не сразу, иногда диагноз становится очевидным лишь спустя длительное время. Если грудничка кормят материнским молоком, то нехватка нужных активных веществ частично компенсируется содержащимися в молоке матери гормонами.
Уже в возрасте до 1 года становятся заметны признаки заторможенности, отставания в развитии. Страдает психомоторное развитие — малыш хуже осваивает возрастные навыки, позже садится, ползает, встает на ноги, у него с большим опозданием начинают прорезываться зубки. Такие дети сонливы, у них слабые мышцы, они малоподвижны, часто отстают в росте и весе, родничок на голове заживает позднее.
Дети с гипотиреозом демонстрируют яркое безразличие к миру вокруг, которое на медицинском языке называется брадипсихией, часто ее родители принимают за темперамент, не подозревая, что с ребенком что-то не то. Заметны задержки развития речи — нет гуления, долго нет произношения слов. Детки почти не могут поиграть самостоятельно и очень плохо идут на любые контакты с окружающими. У ребенка с гипотиреозом более слабый иммунитет, и потому он чаще болеет. Волосы ломкие, слабые, редкие, кожа бледная, сухая, температура тела снижена, часто случаются запоры.

Чем сильнее проявляются симптомы в период внутриутробного развития, тем выше вероятность необратимого нарушения центральной нервной системы, при котором рождается малыш с кретинизмом, слабоумием, искривлением костей, карликовостью, психическими тяжелыми расстройствами, нарушениями слуховой и речевой функции (иногда глухонемые). Если заболевание представлено в легкой форме, то обычно до 4-5 лет оно незаметно. Порой родители не знают о недуге вплоть до подросткового возраста.
Приобретенные формы эндокринной патологии очень опасны в первые 2 года жизни. Потом психике ребенка уже почти ничего не угрожает, ее база сформирована. У деток старшего возраста, у юношей и девушек подросткового возраста заболевание проявляется медленным ростом, лишним весом, существенным отставанием в темпах полового созревания, постоянным депрессивным и безразличным настроением, медленными мыслительными процессами. Дети хуже сверстников учатся в школе.

Инвалидность
Согласно медицинской статистике, инвалидность при врожденном гипотиреозе составляет 3-4%. Частичная или полная потеря работоспособности наблюдается на запущенных стадиях болезни и при тяжелых формах патологии, которые мешают вести полноценный образ жизни.
Пациент с нарушениями функционирования щитовидной железы становится гормонозависимым, что накладывает негативный отпечаток не только на состояние здоровья, но и на образ жизни. Кроме того, определенные стадии болезни осложняются сопутствующими патологиями, что еще больше усугубляет состояние больного.
Для установления инвалидности пациента направляют на медицинскую социальную экспертизу и врачебную консультационную комиссию. Основными показаниями для прохождения медкомиссии выступают:
- Гипотиреоз 2 или 3 степени тяжести.
- Эндокринная кардиомиопатия.
- Паратиреоидная недостаточность.
- Выраженные психические изменения и расстройства.
- Перикардиальный выпот.
- Снижение работоспособности.
- Необходимость изменений условий труда.
Для подтверждения инвалидности, пациенту необходимо пройти ряд диагностических процедур:
- Гормональные анализы крови на ТТГ, ТГ.
- Анализ на электролиты и триглециды.
- УЗИ и электромиография.
- Исследование антител к тиреоглобулину.
- Уровень сахара и холестерина в крови.
По результатам проведенных анализов, пациент получает удостоверение по инвалидности.
Инвалидизация имеет несколько категорий, каждая из которых свои особенности:
|
Степень |
Особенности нарушений |
Ограничения |
Группа инвалидности |
Запрещенная работа |
|
I |
Легкие соматические нарушения. Повышенная утомляемость и сонливость. Незначительное снижение психомоторного развития. Задержка роста. Уровни гормонов в норме или немного повышены. |
Ограничений жизнедеятельности нет |
Ограничение по линии ВКК |
|
|
II |
Умеренные соматические нарушения. Утомляемость и сонливость. Отечность. Лабильность АД. Неврозоподобный симптомокомплекс. Нейропатия, задержка роста. Легкая степень слабоумия. Уровни гормонов умеренно снижены. |
I степень ограничений:
|
III группа |
|
|
III |
Выраженные соматические нарушения. Брадикардия и миопатия. Нарушение половой функции. Длительные запоры. Гипотиреоидный полисерозит. Умственная отсталость. Выраженные гормональные нарушения. |
II степень ограничений:
|
II группа |
Недееспособность |
|
IV |
Тяжелые соматические нарушения. Выраженные патологии сердечно-сосудистой системы. ЖКТ нарушения. Нарушения мочевыделительной системы. Нервно-психические патологии. Задержка роста. Умственная отсталость тяжелой или средней степени. Значительные гормональные нарушения. |
III степень ограничений:
|
I группа |
Недееспособность |
Врожденный гипотиреоз является серьезной патологией эндокринной системы, которая без своевременной медицинской помощи грозит многочисленными осложнениями и ухудшением качества жизни. При тяжелых формах заболевания, инвалидность выступает необходимой мерой для облегчения состояния пациента и улучшения качества его жизни.
[], []
Транзиторный первичный гипотиреоз
Транзиторный первичный гипотиреоз. Характеризуется снижением уровня Т4 и повышением ТТГ. Самой частой причиной данной формы гипотиреоза является недостаток йода в организме беременной женщины, проживающей в районах зобной эндемии, вследствие чего содержание йода снижается у плода и соответственно у новорожденного ребенка, особенно недоношенного, при относительно повышенной потребности в тироидных гормонах в раннем неонатальном периоде.
Данная форма патологии может иметь место в течение 2-3 мес. и при отсутствии лечения приводить к задержке физического и психического развития ребенка, поэтому таким детям показана заместительная терапия тироидными гормонами. Транзиторный первичный гипотиреоз может быть индуцирован применением матерью тиростатических препаратов для лечения диффузного токсического зоба (особенно в поздние сроки беременности), которые свободно преодолевают плацентарный барьер и блокируют синтез Т3 и Т4 у плода. Поскольку тионамиды быстро метаболизируются и выводятся из организма, гипотиреоз в большинстве случаев проходит через 1-2 нед., но в отдельных случаях требуется недлительная терапия. Транзиторный первичный гипотиреоз может быть обусловлен также трансплацентарным переносом тироблокирующих антител.
Данная форма болезни встречается у детей, матери которых имеют аутоиммунные заболевания щитовидной железы (хронический лимфоцитарный тироидит Хасимото или аутоиммунный тироидит неясной этиологии). Антитела, блокирующие рецепторы ТТГ, свободно переходят через плаценту и блокируют щитовидную железу плода. Дети могут рождаться с аплазией щитовидной железы, но впоследствии, после исчезновения блокирующих антител из крови ребенка, его щитовидная железа начинает расти и функционировать.
Таким детям проводится заместительная терапия левотироксином до восстановления функции щитовидной железы. И, наконец, избыток йода, попавший в организм плода или новорожденного, может также привести к транзиторному гипотиреозу, особенно у недоношенных и детей с малой массой тела при рождении (феномен Вольфа-Майкова). Избыток йода может быть обусловлен передозировкой йодсодержащих препаратов у беременной женщины либо избыточным поступлением йода в организм ребенка при прижигании пуповины йодсодержащими антисептиками. Избыток йода на уровне щитовидной железы плода блокирует стадию органификации в биосинтезе гормонов, синтез тироглобулина, выброс гормонов в ток крови и стимуляцию цАМФ тиротропным гормоном. Таким детям показано лечение левотироксином.
Прогноз и возможные последствия
При ранней диагностике и своевременно начатом лечении (на первом месяце жизни) прогноз для жизни и здоровья ребенка благоприятный. Адекватная заместительная терапия позволяет добиться хороших результатов. У ребенка сохраняется нормальный интеллект, и он не отстает в физическом развитии от сверстников.
При запоздалой диагностике прогноз более серьезный, так как изменения в органах и тканях (особенно в нервной) уже произошли. Как правило, в таких случаях заместительная терапия дает возможность достичь физиологических темпов роста, но она не способна полностью устранить отставание в формировании интеллекта. Без лечения заболевание протекает тяжело и приводит к необратимому нарушению интеллекта и инвалидизации больного.
Врожденный гипотиреоз: диагностика и лечение
Диагностические процедуры на предмет наличия ВГ у новорожденного ребенка являются обязательными в любом роддоме.
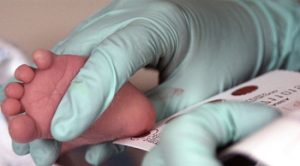 В их число входят:
В их число входят:
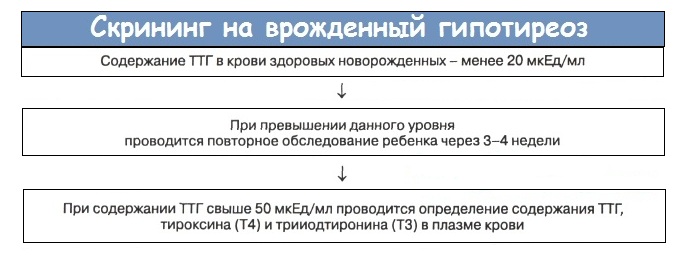
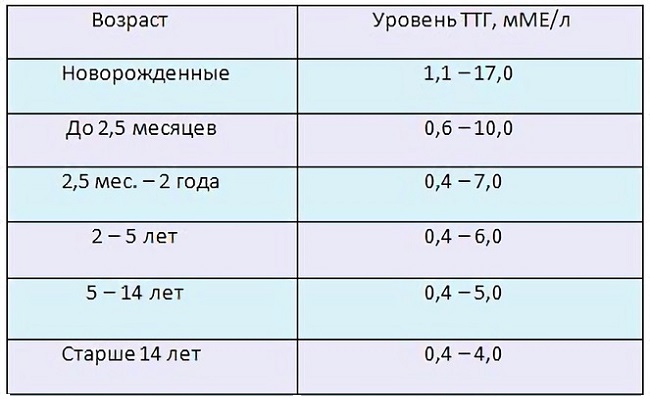
- Неонатальный скрининг. Может еще называться «скринингом новорожденных» и заключается в исследовании содержания тиреотропного гормона (ТТГ) в крови у грудничка. Кровь берется из пятки младенца на 4 сутки с рождения.
- Шкала Апгар. Данная диагностическая процедура заключается в оценке состояния здоровья малыша по нескольким критериям, каждой из которой присваивается определенный балл. При превышении общего количества баллов отметки «5» можно говорить о возможном развитии врожденного гипотиреоза. В ряд таких критериев входят: сердечный ритм, интенсивность дыхания, состояние мышечной ткани (тонус), состояние рефлексов и состояние кожных покровов.
Как уже указывалось выше, чем раньше заболевание было выявлено, тем больше шансов на успешное лечение. Желательно, чтобы это произошло еще в первый месяц после рождения.
В качестве лечения ВГ используется гормонозаместительная терапия, которая заключается в назначении маленькому пациенту препаратов на основе искусственных тиреоидных гормонов.
Дозировка препарата рассчитывается, учитывая индивидуальные параметры грудничка: его вес, рост, возраст, гормональный фон и так далее. Такой тип лечения имеет своей целью приведение состояния тиреоидных гормонов в норму, что, в свою очередь, является залогом нормализации процессов обмена в организме.
Самым распространенным препаратом, имеющим к тому же наибольшую эффективность, является «L-тироксин». В его основе лежит синтетический аналог тиреоидного гормона тироксина (Т4), Левотироксин натрия, наиболее приближенный к «оригиналу». Он прекрасно усваивается организмом и при надобности преобразуется в трийодтиронин (Т3), который и участвует в обменных процессах. Правильно подобранное лечение приводит к восстановлению гормонального баланса и позволит держать концентрацию гормонов на оптимальном уровне впоследствии.
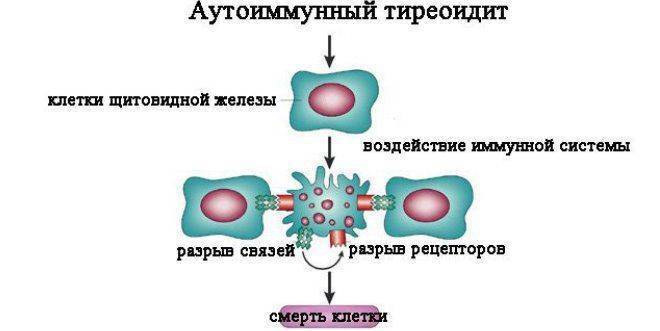
Патогенез (что происходит?) во время Врожденного гипотиреоза:
Внутриутробное развитие плода, у которого по тем или иным причинам не функционирует или отсутствует щитовидная железа, осуществляется за счет материнских тиреоидных гормонов, проникающих через плаценту. После рождения уровень материнских тиреоидных гормонов в крови у плода быстро падает. В неонатальном периоде, особенно раннем, тиреоидные гормоны критически необходимы для развития ЦНС новорожденного, особенно для продолжающихся процессов миелинизации нейронов коры головного мозга. При дефиците тиреоидных гормонов в этот период формируется необратимое недоразвитие коры головного мозга ребенка, клинически проявляющееся различной степенью умственной отсталости вплоть до кретинизма. При своевременном начале заместительной терапии (в идеале первая неделя жизни) развитие ЦНС практически соответствует норме. Наряду с развитием патологии ЦНС при несвоевременно компенсированном врожденным гипотиреозом страдает формирование скелета и других внутренних органов.
Основы патогенеза
- уменьшается общее число нейронов;
- снижается количество биологически активных веществ (нейромедиаторов, пептидов) в нервной ткани, что приводит к выраженному угнетению ЦНС;
- страдает дифференцировка клеток мозговой ткани;
- замедляется процесс миелинизации нервных волокон.
Следует отметить, что после достижения 4-6-недельного возраста эти изменения становятся практически необратимыми.
При гипотиреозе наблюдается снижение синтеза белка и нарушение энергетических процессов, в результате чего:
- замедляется рост и дифференцировка костей скелета;
- снижается работоспособность мышц;
- угнетается кроветворение;
- ослабляется иммунитет;
- снижается ферментативная активность (в желудочно-кишечном тракте, печени, почках).
Кроме того, в организме больных замедляется липолиз и нарушается обмен мукополисахаридов. В тканях накапливается особое вещество – муцин, вследствие чего они становятся отечными. Именно поэтому такие дети, несмотря на плохой аппетит, никогда не выглядят истощенными.