Возбудитель вирусного гепатита а: характеристики, свойства, устойчивость и профилактика
Содержание:
- Передается ли гепатит с бытовым путем
- Эпидемиология гепатита В у детей
- Латентный, оккультный (скрытый) гепатит С
- Гепатит: курсы лечения
- Сколько дней составляет инкубационный период у взрослых?
- Лечение гепатита А
- Осложнение заболевания
- Интерфероновая терапия
- Пути передачи инфекции
- Симптомы
- Как проявляется гепатит С у ребенка
- Симптомы гепатита Е Период разгара гепатита E знаменуется желтухой
- Кто является возбудителем вирусного гепатита A?
- Прогноз и исход лечения
- Когда человек может избежать заболевания?
- Лечение Вирусного гепатита A :
- Лечение вирусного гепатита Ф
- Вероятность заболеть
Передается ли гепатит с бытовым путем
Вопрос, заразен ли гепатит С в быту, часто интересует родных и близких инфицированного человека, проживающих вместе с ним. Ежедневно происходит множество ситуаций, когда возможен контакт с кровью больного, и для предотвращения распространения заболевания, нужно предупредить их.
Заражение в бытовых условиях возможно следующим образом:
- при случайном или намеренном использовании одной с инфицированным зубной щетки;
- при применении ножниц, кусачек, пинцетов, бритв и других предметов с частицами крови больного;
- при случайных порезах кухонным ножом, другими приспособлениями для приготовления пищи и ремонта, через царапину;
- при проведении лечебных процедур больному, например, если нужно сделать укол, поставить капельницу, обработать рану и т.д.
Передача от человека в быту практически невозможна через посуду, питание, напитки, одежду (если она не испачкана кровью больного). Отвечая на вопрос, передается ли гепатит С бытовым путем, доктора оценивают такую вероятность, как низкую и минимальную при соблюдении всех правил профилактики. Члены семьи, проживающие вместе с больным, должны быть информированы, как передается HCV.
Эпидемиология гепатита В у детей
Ранее считалось, что основной путь передачи вируса гепатита В – это парентеральный, заболевание даже называлось сывороточным гепатитом. В настоящее время доказано, что через кровь гепатит передается лишь в 45-50% из всех диагностированных случаев в основном у взрослых людей. Дети чаще всего заражаются так называемым вертикальным путем.
Пути заражения гепатитом В у детей до года:
- Интранатальный – в 90% всех диагностированных случаев. Заражение развивается вследствие заглатывания ребенком выделений инфицированной матери во время прохождения по родовым путям, по причине повреждения слизистых оболочек, их контакта с инфицированной материнской кровью.
- Трансплацентарный – 6-8 % всех зафиксированных заболеваний. Инфицирование возможно на фоне отслойки плаценты, ее дисфункции (ФПН – фетоплацентарной недостаточности).
- Постнатальный – 1-2%. Этот путь передачи вируса возможен при условии наличия таких факторов, как нарушение целостности слизистых оболочек у ребенка, тесный контакт с инфицированной матерью (уход, грудное вскармливание).
Эпидемиология гепатита В у детей предполагает и парентеральный (артифициальный) путь, то есть проникновение вируса в кровь при медицинских манипуляциях (инъекциях, переливаниях крови), но такие факты встречаются крайне редко, по статистике они являются причиной инфицирования не более, чем 0,5% детей от всего количества диагностированных гепатитов.
Степень тяжести инфицирования напрямую зависит от триместра беременности, во время которого произошло трансплацентарное заражение, от состава крови матери (ее иммунной активности). Если вирус проникает в плод до III триместра, риск инфицирования младенца не превышает 10%, если позже, то вероятность заражения гепатитом В возрастает до 70-80%. Внутриутробное инфицирование вирусом грозит преждевременными родами, если же беременность удается сохранить, и гепатит у младенца диагностируется как острый, то заболевание в большинстве случаев протекает в легкой форме. Однако 95% детей остаются носителями антигена HBsAg на всю жизнь, создавая риск последующей передачи вируса другим людям, а также провоцируя условия для развития цирроза печени и даже карциномы. Столь высокая степень восприимчивости к вирусу объясняется незрелостью, недоразвитием иммунитета у младенцев.
Наибольшую опасность представляет заражение антигеном HBsAg – наружной оболочкой основного вируса гепатита В, который ранее назывался австралийским антигеном. Этот маркер гепатита В можно выявить практически во всех жидких биологических средах инфицированного человека — в слезном секрете, в моче, в слюне, в соке желудка, в грудном молоке, в кале, в плевральной или синовиальных средах. Эпидемиология гепатита В у детей специфична тем, что вирус быстро распространяется через все жидкие среды в организме ребенка и поражает паренхиму печени. Острая форма протекает быстро и чаще всего заканчивается выздоровлением с сохранением стойкого иммунитета к вирусу в течение всей жизни. Нередки случаи бессимптомного протекания заболевания, когда гепатит развивается вяло, латентно, что может привести к постепенному рубцеванию тканей печени во взрослом возрасте на фоне абсолютно здорового образа жизни
Также важно помнить, что после острой формы гепатита больной ребенок может представлять угрозу в смысле заражения окружающих около 3-х месяцев, при хронической форме дети считаются пожизненными вирусоносителями
Латентный, оккультный (скрытый) гепатит С
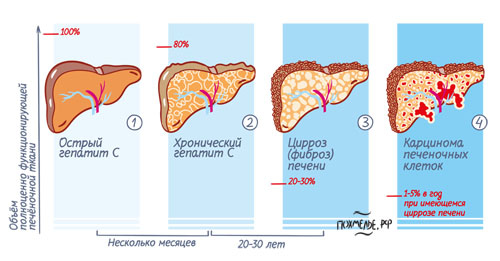
По данным ВОЗ «носителями» вируса гепатита С в настоящее время являются не менее 70 миллионов человек по всему миру. У 95% из их числа имеет место хроническая виремическая форма гепатита С. У остальных 5% больных хроническая HCV-инфекция представлена в виде латентной формы гепатита С, при которой вирус в крови с помощью ПЦР определить нельзя ввиду низкой концентрации РНК HCV. Вирус гепатита С в организме больных оккультным гепатитом С присутствует, но «прячется» глубоко в клетках печени, иммунных клетках крови и костного мозга, что требует выполнения стернальной пункции костного мозга. Больной человек с латентным гепатитом С не подозревает о наличии коварной инфекции, которая со временем становится причиной множества опасных осложнений.
Латентная форма гепатита С представляет повышенную опасность для зараженного человека, так как при этом отсутствуют даже минимальные признаки заболевания и все анализы длительное время остаются в норме. Из-за этого пациенту не назначают никакого лечения. Скрытый период латентного гепатита С может продолжаться долгие годы. Все это время люди считают себя полностью здоровыми, однако печень незаметно разрушается и прогрессирует цирроз.
Гепатит: курсы лечения
Лечение острых форм
Лечение заболевания гепатитом в острой форме следует проводить незамедлительно. Чем раньше оно начато, тем больше вероятность полного выздоровления.
Лечение любых форм гепатита в остром периоде всегда проводится в рамках стационара. Основные функции медикаментозного лечения:
- дезинтоксикация организма;
- борьба с вирусом, спровоцировавшим развитие заболевания;
- купирование либо полное подавление воспалительных процессов в печени.
Прием препаратов назначается как внутривенно, так и перорально.Также больным гепатитом назначаются витаминные комплексы, включающие в себя обязательно: кальций, калий, марганец. По усмотрению врача в рамки курсов лечения гепатитов разных групп может включаться кислородотерапия.
При лечении обязательным является соблюдение диеты № 5А (для снижения нагрузки на печень).
Больным гепатитом категорически противопоказано употребление алкоголя и лекарственных средств, оказывающих токсическое влияние на печень.
Лечение вирусных форм гепатита предполагает госпитализацию пациента в инфекционное отделение, в случае заболевания токсической формой гепатита, лечение проводится в отделении токсикологии.
Лечение хронического гепатита
Хронический гепатит предполагает постоянный контроль состояния организма в течение всей жизни. Для этого необходимо регулярно выполнять ряд лабораторных и инструментальных диагностических процедур.
Лечение гепатитов разных групп проводится курсами с обязательными перерывами. Когда препараты не принимаются, больному прописано обязательное соблюдение диеты № 5. В периоды обострения гепатита назначается диета № 5А.
Хронический гепатит, в зависимости от причин, вызвавших болезнь, предполагает прием следующих препаратов:
- гепатопротекторов, которые оказывают благотворное влияние на клетки печени — гепатоциты;
- витаминных комплексов;
- противовирусных препаратов;
- иммунодепрессантов и кортикостероидов, в случае аутоиммунного гепатита.
В обязательном порядке проводится процедура дезинтоксикации организма.
Пациент должен отказаться от алкоголя и табакокурения, которые только усугубляют состояние тканей печени. Физические нагрузки в период нормализации состояния допускаются, но умеренные, чтобы не вызывать переутомление организма.
При соблюдении всех рекомендаций пациент способен прожить долгую полноценную жизнь.
В практике лечения гепатитов разных форм случаи, когда заболевание развивается стремительно (от момента заражения и начала проявления симптомов до глобального поражения печени проходит мало времени), довольно редки.
Сколько дней составляет инкубационный период у взрослых?
Период инкубации у взрослых и детей в среднем составляет 28-30 дней. Он может сократиться или увеличится в зависимости от возраста и состояния здоровья больного. Вирус в этот период через кровь разносится по всему организму.
В конце инкубационного периода вирус выделяется сильнее. Клинических проявлений не наблюдается, но заразность больного повышается. С появлением желтухи человек становится менее заразным, состояние его ухудшается, проявляются первые симптомы инфекции:
- гриппоподобные признаки (лихорадка, усталость, боли в теле);
- боль в животе(в правой верхней области);
- светлый стул;
- моча имеет цвет темного пива;
- отсутствие аппетита;
- необъяснимая потеря веса;
- желтуха(пожелтение кожи и глаз).
Заразительный период заканчивается через 7 суток после появления данных признаков.
Лечение гепатита А
Лечением гепатита А занимается врач-инфекционист. Всех больных в обязательном порядке госпитализируют в инфекционное отделение либо в больницу.
*Узнать подробнее о стандартах лечения (2012г.) в стационаре у детей и взрослых.
Особого медикаментозного лечения обычно не назначается: для улучшения кровоснабжения печени и других органов обязателен постельный режим, покой и щадящую диету.
Из питания необходимо исключить:
- животные жиры;
- жареные, острые, соленые и копченые продукты;
- ограничить потребление растительных жиров;
- употребление спиртных напитков запрещено.
В среднетяжелых и тяжелых ситуациях:
- применяются внутривенные инфузии (раствор глюкозы, реополиглюкин, раствор Рингера, гемодез) с целью дезинтоксикации;
- показан прием антиоксидантов (витамины Е, А, РР, С), метаболических и ферментных препаратов (рибоксин, эссенциале-форте);
- рекомендуются принимать энтеросорбенты (полифепан, энтеросгель) и обильное щелочное питье.
Подробнее о диете при гепатите А >>>
Осложнение заболевания
Каждая разновидность гепатита губительно действует на печень, разрушая структуры клеток, вызывая воспалительные процессы. Осложнения могут возникнуть в случае игнорирования лечения или при неполном соблюдении предписаний врача по лечению заболевания. Таким образом, вирус разрушает ткани печени, влияет на поджелудочную железу, что в дальнейшем вызывает:
- Печеночную недостаточность;
- Панкреатит;
- Перерождение клеток печени в клетки рака;
- Застой желчи;
- Воспаление желчного пузыря;
- Холецистит;
- Цирроз.
Если человек вовремя начал лечение, ни одно из перечисленных осложнений ему не грозит. Организм способен справиться с вирусом с помощью лекарственной терапии и диеты. После заболевания в крови человека навсегда остается ослабленный вирус, который не способен провоцировать развитие гепатита. Таким людям запрещено становиться донорами.
Интерфероновая терапия
Интерфероны (ИФН) – это специфические белки, синтезируемые клетками иммунной системы человека в ответ на внедрение того или иного патогенного вируса. Впервые в медицинской практике интерфероны α (альфа), β (бета) и γ (гамма) для лечения гепатита С начали применять с 1992 г. На сегодняшний день интерфероны не рассматривают в качестве эффективного лекарственного средства для борьбы с вирусом гепатита С, хотя и продолжают применять для лечения пациентов.
Простые интерфероны короткого действия и пегилИрованные интерфероны продленного действия выпускают в виде порошков для приготовления растворов или в виде растворов для инъекций, а также в виде ректальных суппозиториев (свечей). Простые и пегилИрованные интерфероны назначают в составе комбинированной противовирусной терапии в сочетании только с рибавирином или в сочетании с рибавирином и софосбувиром. Рибавирин и софосбувир усиливают действие интерферона.
Очень важно правильно применять ИФН, так как в противном случае у пациентов возникают нежелательные побочные эффекты со стороны системы кроветворения, эндокринной системы, сердечно-сосудистой и нервной систем. Эффективность применения устаревших схем лечения на основе пегилИрованного интерферона в сочетании с рибавирином при гепатите С не превышает 50%
Продолжительность курса лечения зависит от генотипа вируса HCV и может составлять 24 или 48 недель, но в особых случаях увеличивается до 72 недель. Обычно для лечения применяют следующие виды интерферонов:
Эффективность применения устаревших схем лечения на основе пегилИрованного интерферона в сочетании с рибавирином при гепатите С не превышает 50%. Продолжительность курса лечения зависит от генотипа вируса HCV и может составлять 24 или 48 недель, но в особых случаях увеличивается до 72 недель. Обычно для лечения применяют следующие виды интерферонов:
Пути передачи инфекции
Фекально-оральное заражение
Такой способ передачи является самым известным и распространенным. Вирус гепатита типа А в достаточно большом количестве выделяется вместе с фекалиями в период всего бессимптомного периода течения болезни, а иногда и на ранних стадиях развития недуга, когда есть первичные клинические проявления. Инфицированный больной может и не подозревать, что в организме уже активно развивается болезнь. Огромную роль во всем этом играет и личная гигиена, которую многие просто не соблюдают.
Контакты с людьми
Передача вирусной инфекции гепатита может произойти и после тесного контакта с ранее инфицированным человеком. Это возможно в том случае, если выполняется уход за больным, который страдает от недержания кала или же мочи. Иногда приходится ухаживать за людьми, которые не могут самостоятельно применять меры личной гигиены, что и способствует заражению вирусом гепатита типа А.
Вспышки гепатита часто фиксируются в детсадах, школах, больницах, домах для престарелых. В этих помещениях персонал постоянно находится в тесных контактах с людьми, за которыми надо ухаживать. В домашних условиях контакты также несут за собой угрозу инфицирования, которой просто невозможно иногда избежать.
При половых контактах, особенно в случае его орально-анальной формы, происходит частое заражение гепатитом типа А, потому рекомендуется пользоваться презервативами.
Парентеральный путь инфицирования
В период первичного развития болезни не стоит заниматься донорством, потому что повышается риск инфицирования плазмы. У вируса этого типа нет оболочки, потому он не может быть остановлен с помощью применения растворителей и детергентов.
Обычные продукты крови, которые не были правильно и заранее обработаны, могут достаточно быстро привести к активной вспышке гепатита А у больных гемофилией. Но все же частота заражения опасным для здоровья вирусом в случае переливания крови не так высока, как при других способах передачи вирусной инфекции.
Симптомы
 Симптомы могут быть многочисленные, но в основном это желтуха.
Симптомы могут быть многочисленные, но в основном это желтуха.
Основные симптомы заболевания проявляются в желтушной стадии болезни:
-
Желтуха возникает на 5-10 день заболевания. Первыми желтоватый оттенок приобретают склеры глаз и слизистые оболочки, затем и кожные покровы. Происходит это из-за повышения уровня билирубина (желчного пигмента) в крови выше 200-400 мг/л. Обычно с началом желтухи температура спадает.
-
Моча темного цвета, пенится, что связано с выводом большого количества билирубина и уробилина почками.
-
Бесцветный кал также следствие нарушения в обмене желчных пигментов.
-
Кожный зуд и сухость кожи, вызванные воздействием избытка желчных кислот.
-
Боли в области печени тупого характера, чувство распирания и тяжести вследствие гибели печеночных клеток, её воспаления и отека, который растягивает чувствительную капсулу, покрывающую орган.
-
Нарушения пищеварения нарастают или возникают вновь, если не было в период продромы. Тошнота усугубляется рвотой.
-
Боли в мышцах и суставах.
Как проявляется гепатит С у ребенка
Что делать, если есть подозрение на наличие гепатита С у младенца? После рождения сразу нельзя узнать заразился ли новорожденный. Антитела у плода передаются при беременности от матери через плаценту и сохраняются у грудничков до 18 месяцев. Только по истечении этого срока по результатам анализов и наличию антител выясняется, что заражение произошло.
Носительство hcv у новорожденных очень опасно, так как не имеет острой формы развития. К первому году жизни печень имеет патологические изменения в 50% случаев, а к 5 годам – примерно в 90%.
Были проведены исследования, о проявлениях гепатита C у малышей до года. Результат оказался очень интересен: дети рожденные от хронически больных матерей имели антитела к вирусу гепатита С, но у них отсутствовали симптомы. А уже на 6–12 месяце жизни происходило развитие, а затем переход в хроническую форму болезни. При этом не было желтушности. В дальнейшем, вовремя назначенное лечение приводило к полнейшему выздоровлению.
Как проявляется гепатит С у ребенка на ранних стадиях? Чаще всего для вируса характерны боли в области живота, различные психоэмоциональные расстройства, синдром хронической усталости. При этом наблюдается капризность, плаксивость, апатичность или чрезмерное возбуждение.
Признаки и симптомы гепатита С у детей
Гепатит С развивается очень медленно, чаще всего проявляется только спустя 6 и более месяцев. Симптоматика заболевания у детей чаще всего протекает в легкой форме, а в начале ее можно спутать с обычным кишечным расстройством
Родители должны внимательно следить за состоянием ребенка, обращать внимание на изменения в его поведении. Внешне симптомы могут быть не видны
Но если новорожденный не может рассказать о неприятных ощущениях, болях и дискомфорте, то дети постарше вполне способны насторожить родителей.
Выделяют следующие симптомы гепатита С у детей:
- острые, возможно, продолжительные боли в животе, особенно в правом подреберье;
- горечь во рту;
- иногда болезненность в крупных суставах;
- светлый кал, темная моча;
- головная боль, тошнота, рвота;
- высокая утомляемость;
- раздражительность, плаксивость.
После возникновения ряда симптомов проявляются признаки заболевания, которые видны родителям и лечащему врачу.
Основные признаки гепатита С у детей проявляются:
- желтым оттенком склер, кожи (не всегда, все зависит от формы протекания заболевания, возраста ребенка);
- учащенным срыгиванием у младенцев;
- отказом от приема пищи;
- повышением температуры до 37°–38 С в течении длительного периода;
- появление сосудистых звездочек, мелких гематом (синяков), на плечах и животе их больше (более поздние проявления);
- похудение, мышечная слабость из-за нехватки строительного материала гликогена, который образуется из глюкозы печени;
- уменьшение размеров железы, вследствие замены нормальных тканей печени соединительной (определяется при пальпации и УЗИ как плавающий орган в связи с тем, что в брюшной полости присутствует больше жидкости);
- увеличение селезенки (спленомегалия), так как она берет на себя часть функций, которые не выполняет печень;
- в крайне запущенных случаях ладони и стопы у ребенка становятся ярко-красными от анастомоза (слияния сосудов);
- атрофический глоссит (нитевидные сосочки языка отмирают от недостатка питательных веществ) язык становится красно лаковым на вид;
- изменение показателей ОАК, биохимического анализа крови, выявление антител при лабораторных исследованиях (ИФА, ПЦР).
Методы диагностики
Больные родители или носители вируса особенно внимательно должны отнестись к диагностике гепатита С у новорожденных. Чтобы поставить диагноз, когда ребенок родился от инфицированной матери, специалист обязательно назначит определенные анализы.
Главными методами диагностики являются:
| Виды исследований | Результат |
| Биохимический анализ крови | Повышение уровня ферментов АЛТ и АСТ, реже — билирубина |
| Иммуноферментный анализ (ИФА) | Выявляет наличие в крови антител, определяет стадию болезни, также определяет активность вируса |
|
Полимеразная цепная реакция (ПЦР) высокоточный метод молекулярно-генетической диагностики |
Определяет генотип и концентрацию вируса в крови: чем выше, тем хуже прогноз |
| Ультразвуковое исследование печени (УЗИ) | Изменение структуры и эхогенности органа, наличие некроза, цирроза, онкологии |
| Биохимический анализ мочи | Повышение билирубина, его производных компонентов, низкомолекулярных белков, реже эритроцитов крови |
По результатам проведенных исследований гепатолог изучит состояние печени, выявит стадию заболевания, назначит адекватное лечение.
Симптомы гепатита Е Период разгара гепатита E знаменуется желтухой
Инкубационный период — время, когда вирус уже присутствует и размножается в организме, но клиническая картина еще не сформировалась — может длиться от 20 до 65 дней, в среднем — 40 дней.
Болезнь начинается с так называемого продромального периода. В это время преобладают симптомы общей интоксикации. Появляются боли в животе, пропадает аппетит, учащается стул. Возможны тяжесть и дискомфорт в правом подреберье, боли в суставах, повышение температуры. Продромальный период продолжается обычно от 3 до 7 дней.
Период разгара (желтушный) длится от одной до трех недель. Сохраняются симптомы общей интоксикации и диспептические проявления, характерные для продромального периода. Но к ним присоединяется желтуха и вызванный ею кожный зуд. Из-за нарушения оттока желчи светлеет кал, моча становится темной. В крови повышается уровень билирубина, трансаминаз, щелочной фосфатазы, гаммаглутамилтранспептидазы.
У части пациентов возможны внепеченочные проявления, например, кровь в моче. Нередки неврологические симптомы: нарушается чувствительность различных участков тела, могут появиться двигательные нарушения.
Со временем симптомы заболевания сходят на нет, но повышенные уровни трансаминаз (АСТ, АЛТ) могут сохраняться более 1,5 месяцев.
В относительно редких случаях (до 4%) возможен молниеносный гепатит. Стремительно нарастает желтуха и проявления общей интоксикации, открывается рвота. Быстро развиваются симптомы печеночной недостаточности: тремор, кровотечение в местах инъекций и из органов желудочно-кишечного тракта, нарушается сознание, печень резко уменьшается в размере из-за массивной гибели гепатоцитов.
Как правило, молниеносный гепатит заканчивается печеночной комой и гибелью пациента. Вероятность подобного исхода выше у беременных женщин, лиц, уже страдающих тяжелыми заболеваниями печени, а также при суперинфекции — одновременном заражении несколькими видами гепатита (как правило, А и Е).
У пациентов с резко сниженным иммунитетом (на фоне ВИЧ или приема иммуносупрессоров после пересадки органов) возможно развитие хронического гепатита Е. Как правило, болезнь протекает скрыто, с исходом в фиброз и цирроз печени. Иногда первыми проявлениями болезни становятся неврологические нарушения, что может привести к диагностическим ошибкам.
Кто является возбудителем вирусного гепатита A?
Возбудителем вирусного гепатита А является вирус, вызывающий инфекцию и воспаление печени. Он редко приводит к серьезному повреждению печени или смертельному исходу и не развивает хронические заболевания печени.
HAV представляет собой неразвитый РНК-вирус размером от 27 до 32 нм с икосаэдрической симметрией, который относится роду Hepatovirus семейства Picornaviridae. В отличие от других членов семейства, HAV требует длительного периода адаптации, чтобы расти в культуре клеток, медленно реплицируется и редко вызывает цитопатический эффект.
HAV стабилен в окружающей среде в течение как минимум 1 месяца и устойчив к нагреванию и инактивации хлора. Инактивация возбудителя вируса требует нагревания пищевых продуктов до 85 °C в течение 1 минуты, а для дезинфекции поверхностей требуется 1 минута контакта с разбавлением гипохлорита натрия (например, бытового отбеливателя) 1: 100.
Прогноз и исход лечения
Вирусный гепатит А имеет благоприятный исход. У переболевших в организме вырабатывается стойкий пожизненный иммунитет, который препятствует повторному заражению. Однако запущенные формы болезни Боткина в некоторых случаях провоцируют возникновение и развитие дискинезии желчных путей, холангиты, холециститы, панкреатиты. Наблюдались случаи, когда после гепатита А у пациентов развивалось заболевание Жильбера.
Как видно, вирусная патология Боткина не так страшна, как может показаться на первый взгляд. Однако, как и любую болезнь, ее легче предупредить, чем лечить. Профилактика гепатита А заключается лишь в обеспечении безопасной воды и пищи, занятиях спортом, соблюдении правил личной гигиены, своевременной вакцинации. Выполнив эти несложные требования, риск развития патологии практически отсутствует.
https://www.youtube.com/watch?v=aYVFzi8LzCoVideo can’t be loaded because JavaScript is disabled: Вирусный гепатит А (https://www.youtube.com/watch?v=aYVFzi8LzCo)
Когда человек может избежать заболевания?
Отличным способом профилактики развития желтухи становится вакцинация от гепатита A, при проникновении вируса в кровоток он сразу же нейтрализуется антителами. Медицина располагает специальным препаратом иммуноглобулином, который можно ввести непосредственно после возможного инфицирования или спустя 2 недели после него. Необходимо знать, что вероятность повторного заражения практически равна нулю.
Для установления вероятности и степени риска инфицирования, решения вопроса о необходимости вакцинации, рекомендовано провести исследование крови на наличие в организме антител к вирусу гепатита A.
При обнаружении антител говорят о минимальной вероятности заражения, делать прививку в таком случае нет необходимости. Если же антитела отсутствуют, необходимо максимально срочно обратиться в поликлинику для вакцинации.
Медики выделяют такие группы риска в вакцинации:
- члены семьи больного желтухой;
- мужчины и женщины, практикующие анальный секс;
- люди, проживающие в регионах с высокой распространенностью гепатита A.
Прививку необходимо сделать в том случае, если человек собирается в страны с повышенной заболеваемостью данной формой гепатита, особенно рекомендация актуальна для детей. В группу риска входит тот человек, кто употребляет неинъекционные, инъекционные наркотические вещества, имел половой контакт с инфицированным партнером.
Лечение Вирусного гепатита A :
После установления факта заболевания вирусным гепатитом А лечение больного можно проводить в амбулаторных условиях. Госпитализируют больных с тяжёлым течением заболевания, затяжными формами, при наличии тяжёлых сопутствующих заболеваний, а также лиц декретированных групп.
Больным назначают постельный режим на период выраженного интоксикационного синдрома и полноценное питание. В диете исключают тугоплавкие жиры, трудно усвояемые сорта мяса (баранина, свинина, мясо водоплавающей птицы), жареные блюда, консервы, маринады, лук, чеснок и пряности. Категорически запрещено употребление алкоголя. Рекомендована молочно-растительная пища. Дополнительно в пищевые продукты добавляют витамины групп С и В.
В связи с отсутствием средств этиотропной терапии проводят патогенетическое лечение. Для снятия интоксикации в зависимости от её степени применяют обильное питье или инфузионные растворы. Для ежедневного очищения кишечника и подавления анаэробной флоры рекомендовано назначать производные лактулозы, дозы которых подбирают индивидуально. Для купирования холестатического компонента применяют спазмолитики (но-шпа, эуфиллин) и производные урсодезоксихолевой кислоты.
После завершения заболевания больной подлежит диспансерному наблюдению в течение 3-6 мес.
Лечение вирусного гепатита Ф
Лечение гепатита F проводится в стационаре. При установлении диагноза врач назначает:
- Интерферон несколько раз в неделю утром перед едой.
- Детоксикационную терапию в условиях стационара. Это означает внутривенные вливания Реосорбилакта и Реополиглюкина.
- Средства для ЖКТ: Энтеросгель, Смекта, Дюфалак.
- Ферментную терапию при помощи препаратов Креон и Пангрол.
- При болях — спазмолитические и желчегонные средства.
- Комплексы поливитаминов для общего укрепления организма. В них должны входить и минеральные вещества.
Сроки приема препаратов и выполнения внутривенных вливаний, а также дозировку препаратов врач назначает, исходя из состояния и индивидуальных особенностей больного.
Заболевшему гепатитом Ф предписывается диета. В список разрешенных блюд входят:
- запеченные в духовке фрукты, содержащие минимум кислоты;
- нежирная отварная рыба;
- каша, кроме пшеничной, пшенной, кукурузной, ячневой;
- отварная курица;
- отварная телятина или говядина;
- овощи только после варки или тушения;
- овощные супы;
- обезжиренные творог и кефир;
- ягодный или фруктовый компот;
- кисель;
- некрепкий чай.
Хлеб можно есть только подсушенный. Запрещены к употреблению:
- супы на кислых и острых бульонах (борщ, зеленые щи, окрошка, щи из квашеной капусты);
- жареная пища;
- свежие и жареные овощи;
- консервы всех типов;
- вареные и копченые колбасы, сосиски, ветчина;
- куриные яйца;
- жирное молоко;
- сметана;
- соусы;
- шоколад;
- торты и другие изделия из сдобного теста;
- апельсины, мандарины, лимоны;
- алкогольные напитки;
- газированная вода, в том числе сладкая;
- кофе и какао;
- крепкий чай.
Для поддержания здоровья, но не как основное лечение, можно использовать народные методы. Поможет настой на кипятке семян укропа и фенхеля, к которым добавляют кору крушины и мяту, а также листья золототысячника и тысячелистника. Хорошо помогает сок черной редьки с медом. Но принимать его надо малыми дозами. Отвар овса на воде с добавлением сливочного масла и меда также принимают в небольшом количестве при гепатите Ф.
Любой рецепт нужно согласовывать с лечащим врачом.
Вероятность заболеть
Любой человек, не вакцинированный и не инфицированный ранее, может заразиться гепатитом А. В районах с широким распространением вируса (высокой эндемичностью) большинство случаев инфицирования гепатитом А происходит среди детей раннего возраста. В число факторов риска входят следующие:
- плохая санитария;
- отсутствие безопасной воды;
- употребление инъекционных наркотиков;
- совместное проживание с инфицированным человеком;
- сексуальные отношения с человеком, имеющим острую инфекцию гепатита А;
- поездки в районы с высокой эндемичностью по гепатиту А без предварительной иммунизации.
В развивающихся странах с очень плохими санитарными условиями и гигиенической практикой большинство детей (90%) приобретают вирусную инфекцию гепатита А до достижения ими 10-летнего возраста.
В городах, где легче соблюдать гигиенические требования, человек дольше остается восприимчивым, что, как ни парадоксально, приводит к большей частоте желтушных, а иногда и тяжелых форм гепатита А у горожан. Таким образом жители городов, выезжающие в сельскую местность, также являются группой риска.