Внутрикожная инъекция показания противопоказания
Содержание:
- Введение масляных растворов подкожно.
- 4.Внутривенные инъекции.
- Осложнения и некоторые способы их устранения
- Проведение процедуры
- Ответы на вопросы
- Алгоритм постановки укола
- Техника введения лекарства подкожно
- Техника внутривенного капельного введения
- Техника выполнения
- Внутримышечные инъекции.
- Подкожная инъекция
- Область применения внутрикожных инъекций
- Вероятные осложнения
- Профессиональная ответственность
- Шаги
Введение масляных растворов подкожно.
Цель:
лечебная.
Показания:
введение гормональных препаратов, растворов жирорастворимых витаминных препаратов.
Оснащение:
Стерильно: лоток с марлевыми туфиками или ватными шариками, шприц объёмом 1,0 или 2,0 мл, 2 иглы, спирт 70%, ЛС, перчатки.
Нестерильно: ножницы, кушетка или стул, ёмкости для дезинфекции игл, шприцев, перевязочного материала.
Алгоритм выполнения:
- Объясните пациенту ход проведения манипуляции, получите от него согласие.
Наденьте чистый халат, маску, обработайте руки на гигиеническом уровне, наденьте перчатки.
Ампулу перед использованием опустите в ёмкость с тёплой водой, подогрейте до 38°С.
Наберите лекарство в шприц, выпустите из шприца воздух.
Двукратно обработайте место инъекции туфикоми с 70% спиртом.
Сделайте вкол иглой, потяните поршень на себя — убедитесь, что в шприц не поступает кровь — предупреждение медикаментозной эмболии (масляной).
Медленно введите раствор (t° масляного раствора 38°С).
Прижмите место укола ватным шариком с 70 % спиртом.
Извлеките иглу, придерживая ее за канюлю.
Сбросьте одноразовый шприц и иглу в ёмкости c 3% хлорамином на 60 мин.
Снять перчатки, поместить вёмкость с дезинфицирующим раствором.
Вымыть руки, осушить.
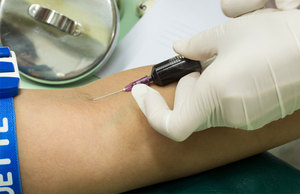
Подкожная инъекция — это инъекция, производимая прямо в жировую прослойку под кожей (в отличие от внутривенного укола, производимого прямо в вену). В связи с тем, что подкожные уколы дают более равномерное и медленное распространение медикаментов, чем внутривенный укол, подкожный укол обычно используется для введения вакцин и медикаментов (например, диабетики первого типа очень часто так вводят инсулин). Рецепт для медикаментов, которые следует вводить подкожно, обычно имеет подробную инструкцию, как правильно делать подкожный укол. Инструкции в этой статье даны только как пример, перед тем как самостоятельно сделать укол дома, обратитесь к медицинскому сотруднику. Читайте ниже подробные инструкции.
4.Внутривенные инъекции.
Показания:
Введение лекарственных препаратов,
забор крови для производства анализов,
установка системы для в/в инфузий.
Локализация.
Для выполнения внутривенных инъекций
выбирают места, где хорошо прослеживаются
подкожные вены: сгибательная поверхность
локтевого сгиба, кисть. стопа, подъязычные
вены, у новорожденных вены волосистой
части головы.
Техника.
Предварительно
обрабатывают выбранное место тампоном,
смоченным 70% раствором спирта, иодонатом
натрия, или другим антисептическим
раствором. При
заборе крови на наличие алкоголя место
вкола иглы обрабатывается только
фурацилином.
При проведении в/в инъекции в локтевом
сгибе выше места предполагаемой пункции
накладывают жгут поверх марлевой
салфетки или полотенца, с такой силой,
чтобы пережатой оставались только
вены, а кровоток в артериях сохранился.
Инъекцию проводят по направлению
кровотока, игла, срезом вверх (двухмоментно,
вначале прокалывают кожу, а затем вену)
вводят в просвет сосуда. Правильность
попадания иглы определяют по появлению
крови из иглы или в шприце. После этого
жгут распускают и медленно вводят
лекарственное вещество. После извлечения
иглы и вторичной обработки места пункции
прижимают стерильным тампоном или
накладывают на 2-3 минуты давящую повязку.
Осложнения.
Инфицирование.
Прокол задней
стенки вены — отсутствие крови при
подтягивании поршня шприца и образование
инфильтрата при введении лекарственного
препарата.
Развитие флебитов
(воспаление вены) — появление гиперемии,
болей и плотного болезненного тяжа по
ходу вены.
Образование
подкожных гематом.
Техническое
оснащение:
клеенчатая подушка, резиновый жгут,
одноразовый стерильный шприц, стерильные
ватные шарики, 70 % спирт, муляж для
инъекций.
Осложнения и некоторые способы их устранения
При проведении данного вида процедур наиболее распространены такие осложнения, как местное инфицирование в результате нарушения стерильности и некротические процессы вследствие введения лекарств, не рассчитанных на подкожное введение, либо попадание несовместимых веществ в кровеносный сосуд. Обе ситуации характерны развитием местного воспаления тканей и требуют обязательного лечения.
Местное инфицирование
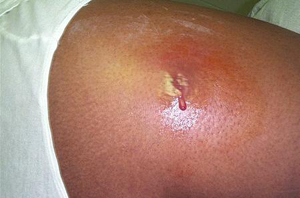
Чаще всего приводит к абсцессу. Поэтому, при появлении первых признаков (покраснения, болевых ощущений, отека) нужно как можно быстрее обработать место укола антисептическим расствором и наложить спиртовой или полуспиртовой компресс.
Некроз
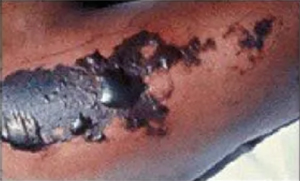
Может возникнуть по причине ошибочного введения под кожу сильно раздражающего вещества (10% хлорида кальция, например). В течение первого часа проявляются и усиливаются колющие боли на участке укола. Появляется гиперемия, иногда сопровождаемая цианозом, отёк. Отеки могут сопровождаться появлением волдырей. В конечной стадии образуются некротические язвы, что свидетельствует об окончании процесса местного отмирания тканей.
При появлении первых признаков следует немедленно прекратить введение препарата и наложить жгут выше места инъекции. Далее, попытаться, воспользовавшись другим стерильным шприцом, по возможности «откачать» введенное лекарственное средство. Или же, если время упущено, напротив, «обколоть» данную область дистиллированной водой для инъекций или физраствором. По возможности, лучше приготовить раствор с одним из этих инъекционных растворителей и новокаином, взятом в концентрации 0.5% , и обколоть проблемное место сразу именно им. Это значительно уменьшит концентрацию введенного раздражающего вещества и обезболит место проблемной процедуры. Спустя 10–20 минут на это место следует наложить грелку со льдом.
При варианте развития некроза это место следует обработать зелёнкой (бриллиантовая зелень) или раствором марганцовки (перманганат калия) и наложить стерильную повязку.
Прочие
Могут проявляться и другие негативные реакции, характерные для подкожных и внутримышечных инъекций, такие как , , .
Проведение процедуры

Алгоритм действий, обеспечивающий безопасность, при проведении подкожной инъекции должен быть следующим:
- Пациента информируют о подробностях осуществления процедуры, сообщают ему информацию о растворе, который собираются ввести.
- Проверяют название препарата, его срок годности и дозировку, герметичность упаковки шприца.
- Помогают пациенту принять необходимое положение тела и обнажить нужный участок тела.
- На чисто вымытые руки медработник надевает перчатки и дезинфицирует их.
- В шприц набирают лекарственный препарат, выпускает из него воздух, кладет в стерильный лоток.
- Двумя ватными тампонами, смоченными в спирте, дезинфицируют кожу пациента: первым – участок 10×10 см, вторым – предполагаемое место инъекции.
- Двумя или тремя пальцами левой руки захватывают кожу пациента, собирая ее в складку толщиной около 2 см.
- Иглу вводят срезом вверх под углом 30-45̊ на 2/3 ее длины (1-2 см), фиксируют ее пальцем.
- Надавливая на поршень шприца, вводят раствор.
- Место укола прижимают ватным тампоном и извлекают иглу.
- Интересуются у пациента о его самочувствии.
Подкожные инъекции детям осуществляются таким же образом, однако может потребоваться больше времени на психологическую подготовку маленького пациента.
Ответы на вопросы
Можно ли делать мезотерапию техникой наппаж в домашних условиях?
Да, можно. Для этого следует приобрести специальное приспособление — мезороллер. Его допустимо использовать для лица, волосистой части головы и тела.
Процедура, проведенная в домашних условиях с помощью мезороллера, вполне способна заменить салонную технику наппаж.
Какова стоимость сеанса?
Цены на инъекционную мезотерапию заметно отличаются по причине индивидуального подхода к процедуре. Разные проблемы обуславливают определенные требования к составу коктейлей, частоте их введения и количеству сеансов. Влияет на стоимость инъекций и статус клиники.
Средние цены на мезотерапию лица (1 процедура):
- Ручная — от 4500 руб.
- Аппаратная — 5000 – 6500 руб.
- Безинъекционная — от 5500 руб.
Мезотерапия кожи головы также зависит от состава коктейля. Один сеанс, включающий стоимость препарата и работу косметолога, обойдется как минимум в 2000 рублей.
Насколько болезненны уколы при мезотерапии?
Для инъекций используют специальные тонкие иглы, которые наносят коже минимальные повреждения. Это позволяет снизить болезненность процедуры. Но в любом случае ощущения пациенток очень индивидуальны и зависят от способности переносить боль. При необходимости прокалываемые участки кожи обрабатывают местным анестетиком. Это делает процедуру комфортной и безболезненной.
Остаются ли следы после уколов при мезотерапии?
Да, поскольку существующие техники мезотерапии неизменно сопровождаются повреждением кожных покровов. После сеанса могут остаться пузырьки, черные точки, гематомы, покраснение в области проколов. Подобные недостатки, как правило, через 2–3 дня бесследно проходят. Если этого не произошло, обратитесь к косметологу, который проводил процедуру. Специалист порекомендует средства, ускоряющие регенерацию.
Подводим итоги
Таким образом, грамотно подобранное сочетание техники инъекций, диаметра и длины иглы, а также эффективного мезококтейля сделает вашу кожу гладкой, сияющей и подтянутой.
А вы делали когда-нибудь инъекционную мезотерапию? Расскажите, какую технику применяли, оставьте отзыв о салоне и косметологе.
Алгоритм постановки укола
Техника выполнения заключается в следующем:
- Предварительно продезинфицированными руками осмотреть и прощупать область предполагаемой инъекции, чтобы проверить, нет ли видимых повреждений или уплотнений. Во избежание осложнений, недопустимо осуществлять процедуру на травмированных участках тела, в том числе, на постинъекционных. Необходимо чередовать допустимые локализации с каждой последующей процедурой, особенно, если проводится целый лечебный курс.
- Обработать кожу 70% спиртом с некоторым захватом. Обязательно дать просохнуть естественным путем (не дуть и не растирать).
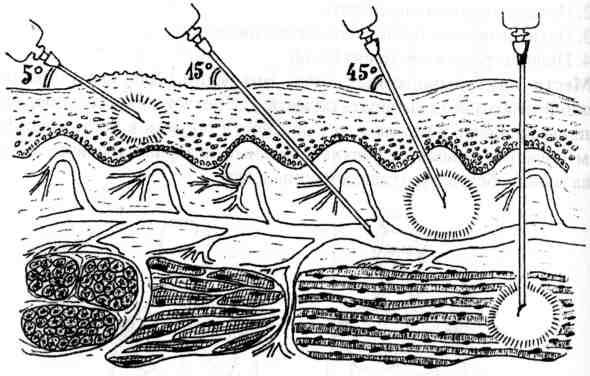
- Натянуть участок кожи вокруг места предполагаемого прокола пальцами свободной руки. Ввести кончик иглы под кожу, ведя ее почти параллельно поверхности срезом вверх и под углом 10–15°.
- Проверить на кровь, прекращая удерживать кожу пальцами и слегка потянув поршень шприца на себя.
- Иголкой слегка потянуть кожу чуть вверх, чтобы получился «валик», через который иногда может «просвечивать» даже сама игла.
- Нажатием на плунжер шприца вводить препарат до появления папулы, похожей на небольшой волдырик. Это свидетельствует о правильно проведенной процедуре.
- После окончания введения быстрым уверенным движением извлечь иглу в направлении, противоположном направлению ввода.
- К месту введения препарата вату или салфетки не прикладывать. Антисептиками не обрабатывать.
Дальнейший уход за местом проведения процедуры осуществляется в соответствии с ее спецификой и типом самого лекарственного средства. Как правило, следует избегать гигиенического загрязнения таких участков и их растирание одеждой или другими предметами.
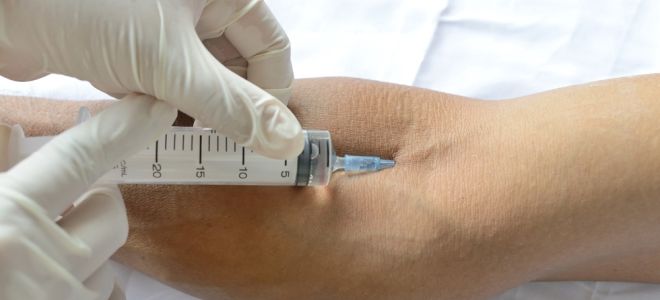
Техника введения лекарства подкожно
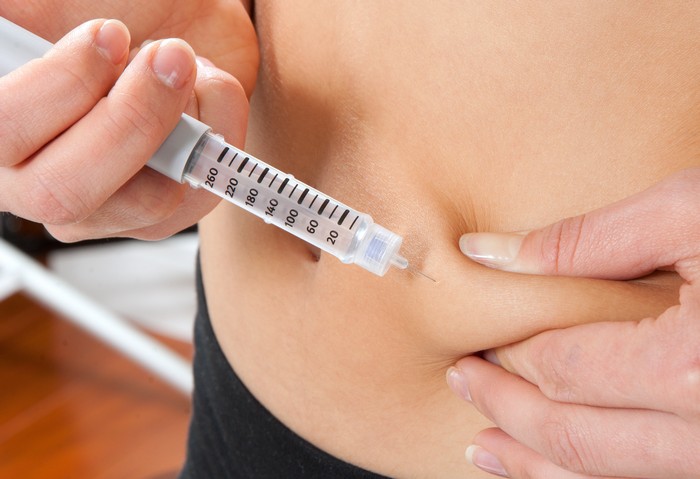
Чтобы сделать укол правильно, нужно сначала подготовить все необходимое:
- ампулу с лекарственным препаратом нужной дозировки;
- стерильно упакованный шприц с иглой или уже заправленный лекарством. Для подкожных инъекций используют иглу минимального диаметра, шприц размером 0,5 мл, 1 мл, 2 мл;
- стерильный ватный шарик или стерильную марлевую салфетку для обработки кожи перед инъекцией, стерильный лейкопластырь;
- контейнер для утилизации ампулы от лекарства и использованного шприца;
- чистое полотенце или салфетку.
Не лишним будет еще раз убедиться, что в подготовленной ампуле находится нужный препарат, в необходимом количестве и требуемой дозировке. У него не должен истечь срок годности. При возникших сомнениях ампулу стоит заменить.
На рабочей поверхности расстелить чистое полотенце, разложить на нем все, что необходимо для укола в соответствующем порядке. Выбрать место на теле, куда будет вводиться лекарство
Важно: в инструкциях к некоторым препаратам четко указано, в какую зону нужно делать укол. Разница в эффективности и скорости действия лекарства часто имеет большое значение, поэтому рекомендациями пренебрегать не стоит
Если написано, что лекарство нужно колоть в живот, не стоит вводить его под лопатку. Длительные курсы или постоянное лечение предполагают частое введение лекарственных средств. Места для уколов обязательно нужно менять, чтобы под кожей не образовывались уплотнения. Вымыть руки с мылом, обработать их антисептиком, высушить салфеткой. Надеть на руки стерильные медицинские перчатки. Марлевую салфетку смочить спиртом (или взять стерильную спиртовую салфетку), обработать место для укола. Обрабатывать кожу нужно спиральными движениями, по часовой стрелке, чтобы повторно не захватить «грязную» территорию. Если в выбранном месте есть синяк, воспаление, отечность, то следует определить другую зону. Вскрыть ампулу с лекарством и набрать необходимое количество препарата в шприц:
- шприц нужно держать иглой вверх, колпачок не снимать до тех пор, пока ампула не будет вскрыта;
- снять колпачок, следить за тем, чтобы игла не касалась никаких посторонних поверхностей, кроме кожи пациента;
- шприц нужно держать в рабочей руке, иглой от себя, оттянуть поршень до отметки нужного объема;
- перевернуть ампулу, держа ее в нерабочей руке, вставить иглу в ампулу;
- набрать в шприц нужное количество лекарства, надавить на поршень, удалив остатки воздуха, чтобы лекарство поднялось в иглу.
- Захватить пальцами нерабочей руки кожу, сформировав складку (как при щипке, но не затрагивая мышечный слой). В рабочую руку взять шприц так, чтобы удобно было нажимать на поршень.
- Ввести иглу в кожную складку на глубину 1,5 см под углом 45С и ввести лекарственный препарат в подкожно-жировой слой. Нажимать на поршень нужно равномерно, не делая резких движений.
- Прежде, чем вытащить иглу из-под кожи, приложить марлевую салфетку, смоченную спиртом, к месту укола, затем аккуратно удалить иглу. Салфетку (или ватный шарик) нужно подержать еще какое-то время, прижимая к коже, но не растирая. Можно закрепить салфетку с помощью стерильного лейкопластыря.
Техника внутривенного капельного введения
— психологически подготовьте больного;
— удобно усадите или уложите его;
— под локоть подложите клеенчатую подушку;
— наложите на плечо резиновый жгут примерно в 5 см выше намеченной точки венепункции (свободные концы его должны быть направлены в сторону, противоположную точке инъекции). Проверьте правильность наложения жгута: пульс на лучевой артерии не должен измениться, а рука ниже жгута должна стать слегка цианотичной;
— попросите больного несколько раз сжать пальцы в кулак и разжать их. Нащупайте хорошо наполнившуюся вену в области локтевого сгиба;
— тщательно протрите кожу над веной и вокруг нее ваткой со спиртом;
— большим пальцем левой руки оттяните на себя пену и мягкие ткани примерно в 5 см ниже точки инъекции;
— держите иглу под углом 45 градусов срезом вверх вдоль вены примерно в 1,5 см от намеченной точки венепункции (рис. 19);
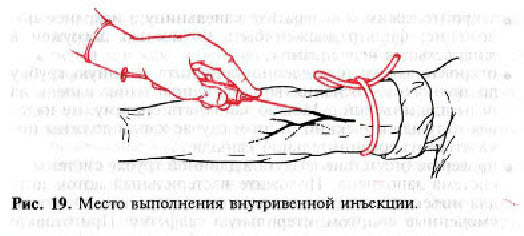
Место выполнения внутривенной инъекции.
— дайте раствору вытекать по каплям из иглы (это свидетельствует о полном вытеснении воздуха из системы, которое необходимо для предотвращения воздушной эмболии.) Зажим на системе закройте;
— введите иглу под кожу, уменьшите угол ее наклона, чтобы была почти параллельна коже (рис. 20, а), продвиньте иглу немного вдоль вены и введите на 1/3 ее длины в вену (рис. 20, б). После того как в трубке покажется кровь, откройте зажим;
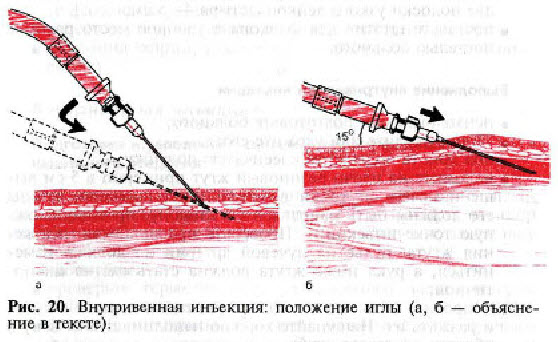
Внутривенная инъекция: положение иглы (а, б — объяснение в тексте).
— снимите жгут; попросите больного зажать кулак;
— надежно зафиксируйте иглу полосками лейкопластыря (рис. 21);
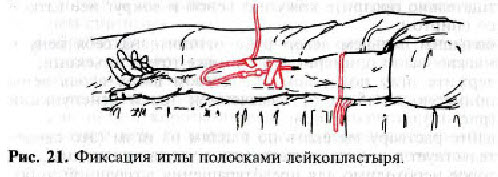
Фиксация иглы полосками лейкопластыря.
— отрегулируйте скорость введения раствора (число капель в минуту);
— следите за тем, чтобы скорость введения оставалась постоянной;
-введение раствора необходимо прекратить в тот момент, когда во флаконе еще есть некоторое количество жидкости (для предотвращения попадания воздуха в вену)! Число капель в 1 мл зависит от типа системы и должно быть указано на упаковке. Например, если для данной системы на 1 мл приходится 15 капель и нужно ввести 1000 мл раствора за 5 ч, то скорость введения должна составлять примерно 50 кап./мин);
-постоянно следите за участком инфузии, чтобы вовремя заметить вздутие тканей, которое свидетельствует о попадании в них раствора. В этом случае прекратите внутривенное введение и начните инфузию в другую вену, используя новую стерильную иглу.
Техника выполнения
-
Попросить
больного сесть, если он пришел в
процедурный кабинет, и обнажить место
инъекции -
Пропальпировать
место инъекции и выбрать участок без
осложнений -
Обработать
кожу в месте инъекции дважды шариками,
смоченными спиртом (кожным антисептиком) -
1,
2 пальцами левой руки взять кожу в
складку, что дает возможность оттянуть
кожу
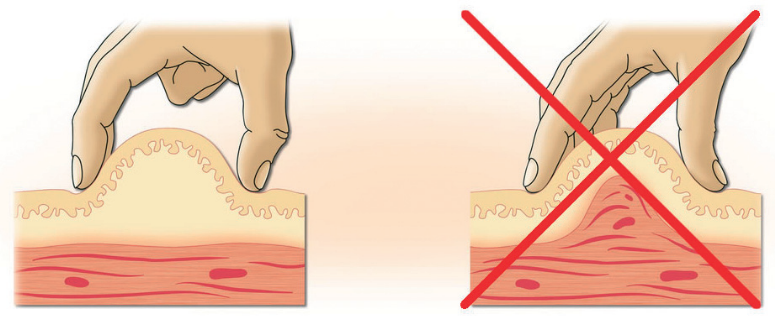
-
Правой
рукой взять шприц таким образом, что
второй палец фиксирует иглу, 5 палец
фиксирует поршень, а 1, 3, 4 пальцы – на
цилиндре шприца -
6.Быстрым
движением правой руки иглу вводят в
основание образовавшейся складки на
глубину не менее 1,5-2,0 см (2/3 длины иглы)
под углом 30 — 45°. Примерно 1 см иглы должен
оставаться над кожей.
 Положение
Положение
иглы в тканях
7.
После
введения иглы складку кожи отпускают
и, медленно нажимая на поршень,
левой рукой (I,
II
и III
пальцами) вводят лекарство. Положение
правой руки остается неизменным.
8 ..Закончив
..Закончив
введение лекарства, левой рукой берут
с лотка
оставшийся стерильный шарик,
смоченный антисептиком, прикладывают
к месту прокола и быстрым, но не резким
движением
извлекают иглу.
9 .Ватный
.Ватный
шарик в течение 2 — 3 мин держат на месте
прокола.
Отработанный
инструментарий дезинфицируется,
утилизируется в соответствии с
СанПиН
2.1.3.2630-10; СанПиН 2.1.7.2790-10
Осложнения:
-
Инфекционные
осложнения (абсцесс, флегмона). -
Инфильтраты.
-
Введение
раздражающего лекарства вблизи нервных
стволов может вызвать невриты,
парезы, параличи. -
Гематома.
-
Аллергические
реакция.
Внутримышечная
инъекция
Мышцы
обладают широкой сетью кровеносных и
лимфатических сосудов, что создает
условия для быстрого и полного всасывания
лекарств. При внутримышечной (в/м)
инъекции создается депо, из которого
лекарственное средство медленно
всасывается в кровеносное русло, и это
поддерживает необходимую его концентрацию
в организме, что имеет определенную
клиническую значимость (например, при
применении антибиотиков).
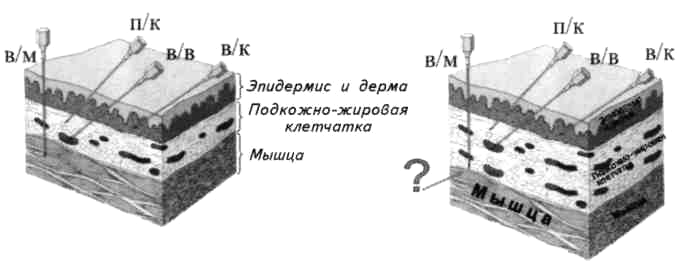
Длина
иглы зависит от толщины слоя подкожно-жировой
клетчатки, т.к. необходимо, чтобы при
введении инъекции игла прошла кожу
(которая состоит из эпидермиса, дермы,
подкожной клетчатки) и попала в толщу
мышц. Так, при слабо и умеренно развитой
подкожно-жировой клетчатке можно
использовать иглу длиной 40 мм, но при
чрезмерно развитой подкожно-жировой
клетчатке длина иглы должна составлять
60-80мм.
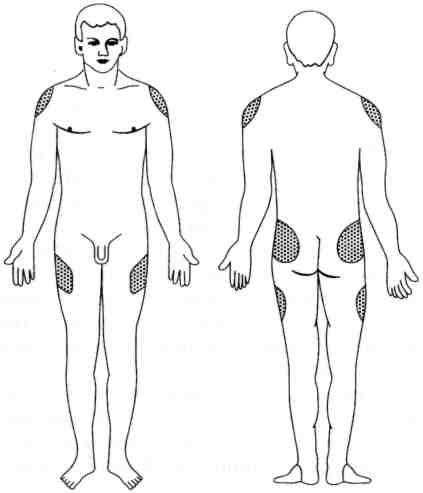
Анатомические
области проведения
в/м
инъекции:
-
Верхний
наружный квадрат ягодиц (m.gluteus
maximus) -
Малая
и средняя ягодичные мышцы (m.gluteus
minimus,
m.gluteus
medius) -
Латеральная
широкая мышца бедра (m.vastus
lateralis) -
Дельтовидная
мышца (m.deltoideus) -
Угол
введения иглы: 90°.
Рекомендуемые
размеры иглы: диаметр 0,8 — 1,0 мм, длина
40-60, 80 мм
Внутримышечные инъекции.
Показания:
введение лекарственных препаратов.
Локализация.
Для выполнения внутримышечных инъекций
выбирают места, где хорошо развита
мышечный слой: верхне-наружный квадрант
ягодицы, область дельтовидной мышцы
плеча, область трехглавой мышца плеча,
передне-наружная поверхность бедра.
Техника.
Предварительно
обрабатывают выбранное место тампоном,
смоченным 70% раствором спирта, йодонатом
натрия, или другим антисептическим
раствором. Игла вводится. перпендикулярно
поверхности кожи на глубину 6-8 см.,
оставляя наруже 0,5 см. иглы. Непосредственно
перед введением лекарственного вещества
необходимо слегка оттянуть поршень на
себя, чтобы убедиться, что игла не попала
в кровеносный сосуд.
Осложнения.
Образование
инфильтратов и гематом.
Инфицирование с
образованием абсцесса.
Абсцедирование
— развитие асептического некроза (некроз
тканей, вызванный вводимым препаратом)
с последующим присоединением инфекции.
Облом иглы в тканях.
Профилактика – введение иглы, не достигая
канюли 2-3 мм.
Техническое
оснащение:
одноразовый стерильный шприц, стерильные
ватные шарики, 70 % спирт, муляж для
инъекций.
Подкожная инъекция
Подкожно-жировойслой хорошо снабжен кровеноснымисосудами, поэтому для более быстрогодействия лекарственного веществаприменяют подкожные инъекции (п/к).
Подкожно введенные лекарственныевещества быстрее всасываются, чем привведении через рот.
П/к инъекции производятиглой на глубину 15 мм и вводят до 2 мллекарственных препаратов, которыебыстро всасываются в рыхлой подкожнойклетчатке и не оказывают на нее вредноговоздействия.
Характеристикаигл, шприцев для п/к инъекций:
Длина иглы -20 мм
Сечение -0,4 мм
Объёмшприца – 1; 2 млМеста для подкожного введения:
-средняя третьпередненаружной поверхность плеча;
-средняя третьпередненаружной поверхность бедра;
-подлопаточнаяобласть;
-передняя брюшнаястенка.
В этих местах кожалегко захватывается в складку иотсутствует опасность повреждениякровеносных сосудов, нервов и надкостницы.Не рекомендуется производить инъекции:в места с отечной подкожно-жировойклетчаткой; в уплотнения от плохорассосавшихся предыдущих инъекций.
Оснащение:
Стерильно: лотокс марлевыми туфиками или ватнымишариками, шприц объёмом 1,0 или 2,0 мл, 2иглы, спирт 70%, ЛС, перчатки.
Нестерильно:ножницы, кушетка или стул, ёмкости длядезинфекции игл, шприцев, перевязочногоматериала.
Алгоритмвыполнения:
-
Объясните пациенту ход проведения манипуляции, получите от него согласие.
-
Наденьте чистый халат, маску обработайте руки на гигиеническом уровне, наденьте перчатки.
-
Наберите лекарственное средство, выпустите из шприца воздух, положите в лоток.
-
Усадите или уложите пациента, в зависимости от выбора места инъекции и ЛС.
-
Осмотрите и пропальпируйте область инъекции.
-
Обработайте место инъекции последовательно в одном направлении 2 ватными шариками, смоченными 70% раствором спирта: вначале большую зону, затем вторым шариком непосредственно место инъекции, заложите его под мизинец левой руки.
-
Возьмите в правую руку шприц (указательным пальцем правой руки держите канюлю иглы, мизинцем – поршень шприца, 1,3,4 пальцами держите цилиндр).
-
Соберите левой рукой кожу в складку треугольной формы, основанием вниз.
-
Введите иглу под углом 45° срезом вверх в основание кожной складки на глубину 1-2 см (2/3 длины иглы), придерживайте указательным пальцем канюлю иглы.
-
Перенесите левую руку на поршень и введите лекарственное средство (не перекладывайте шприц из одной руки в другую).
-
Прижмите место укола ватным шариком с 70 % спиртом.
-
Извлеките иглу, придерживая ее за канюлю.
-
Сбросьте одноразовый шприц и иглу в ёмкости c 3% хлорамином на 60 мин.
-
Снять перчатки, поместить вёмкость с дезинфицирующим раствором.
-
Вымыть руки, осушить.
Примечание.Во время инъекции и после неё через15-30 мин узнать у пациента о его самочувствиии о реакции на введённое ЛС (выявлениеосложнений и реакций).
Рис.1 .Местадля п/к инъекций
Рис.2.Техника п/к инъекции.
Введение масляных растворов подкожно
Цель: лечебная.
Показания:введение гормональных препаратов,растворов жирорастворимых витаминныхпрепаратов.
Оснащение:
Стерильно: лотокс марлевыми туфиками или ватнымишариками, шприц объёмом 1,0 или 2,0 мл, 2иглы, спирт 70%, ЛС, перчатки.
Нестерильно:ножницы, кушетка или стул, ёмкости длядезинфекции игл, шприцев, перевязочногоматериала.
Алгоритмвыполнения:
-
Объясните пациенту ход проведения манипуляции, получите от него согласие.
-
Наденьте чистый халат, маску, обработайте руки на гигиеническом уровне, наденьте перчатки.
-
Ампулу перед использованием опустите в ёмкость с тёплой водой, подогрейте до 38°С.
-
Наберите лекарство в шприц, выпустите из шприца воздух.
-
Двукратно обработайте место инъекции туфикоми с 70% спиртом.
-
Сделайте вкол иглой, потяните поршень на себя – убедитесь, что в шприц не поступает кровь – предупреждение медикаментозной эмболии (масляной).
-
Медленно введите раствор (t° масляного раствора 38°С).
-
Прижмите место укола ватным шариком с 70 % спиртом.
-
Извлеките иглу, придерживая ее за канюлю.
-
Сбросьте одноразовый шприц и иглу в ёмкости c 3% хлорамином на 60 мин.
-
Снять перчатки, поместить вёмкость с дезинфицирующим раствором.
-
Вымыть руки, осушить.
Область применения внутрикожных инъекций
Инъекции применяются в следующих областях:
- Диагностические цели: в организм попадает возбудитель болезни или аллергии и выявляет его реакцию. Препарат вводится в небольшом количестве, поэтому абсолютно безопасен для человека. Через некоторое время реакцию измеряют и оценивают результат.
- Местное обезболивающее – процедура, помогающая снизить чувствительность кожи при помощи анестетика. Для этого на небольшом участке тела делается сразу несколько инъекций. Обычно такие инъекции делаются в косметологических процедурах, пластических операциях. Ход действий всегда одинаковый.
- В косметологии инъекции применяются для проведения омолаживающих процедур и процедур по изменению внешности. Действия могут отличаться, это зависит от проводимого мероприятия.
Вероятные осложнения
В ряде случаев возможно наступление следующих осложнений:
Инфильтраты на участке проведения инъекции. Как правило, возникают в случае введения лекарственного состава в область уплотнения или местного отека, образовавшегося от предыдущих уколов
Также причиной может быть введение недостаточно подогретого раствора или одномоментное введение препарата в объеме более 5 миллилитров.
С проблемой, чаще всего, можно справиться путем наложения спиртовых или полуспиртовых противовоспалительных компрессов на больное место, нанесения йодной сеточки, осторожного неинтенсивного растирания гепариновой мазью.
Абсцессы и флегмоны. Могут возникать при несоблюдении техники постановки уколов, на фоне неправильно пролеченного постинъекционного инфильтрата, при нарушении условий стерильности.
В таких случаях лечение проводится только врачом
Всякая самотерапия, во избежание усугубления проблемы, должна быть исключена!
Подкожные кровоизлияния. Возникают при повреждении сосудов иглой на пути к точке введения препарата (не путать со случаями попадания вещества в сосуд!). Проявляются как выделение капелек крови в месте удара иглой.
Рекомендуется несильно прижать ватный тампон с антисептиком — спиртом или йодом, к месту укола на 3–5 минут.
Химическое поражение тканей нерва. Может возникать вследствие введения агрессивных по отношению нервным тканям веществ поблизости от пролегающих нервов, когда создаются условия, именуемые как «лекарственное депо». В результате вероятно наступление пареза (снижение способности к движению у прилегающих мышц), параличей.
Устранение данного осложнения должно проводиться только врачом и, как правило, в условиях стационара. Самолечение полностью исключено, т. к., помимо приема таблеток внутрь, необходимо проведение точечной местной анестезии (блокады) и физпроцедур, требующих хороших профессиональных навыков.
В целом, осложнения по характеру схожи с теми, что проявляются при внутримышечном способе доставки препаратов к тканям. Подробнее о них можно узнать .
Профессиональная ответственность
Если препарат введен парентерально, то «вернуть» его уже никак нельзя. Поэтому всегда надо проверять дозу, правильность назначения, и уточнять у пациента его фамилию, чтобы не перепутать назначения. Итак: нужное лекарство нужному пациенту, в нужной дозе, в нужное время, и нужным способом — это позволит избежать медицинских ошибок. Все препараты надо готовить исключительно по инструкции производителя, все медсестры должны знать, как действуют эти препараты, противопоказания к их применению и побочные действия. Медицинская сестра должна оценить, а можно ли вообще применять препарат у данного пациента в данное время (UKCC 1992).
Шаги
Делаем Подкожный Укол
- Дайте вашему ребенку задание, которое подобает его возрасту, например, держать колпачок иглы после того как вы его сняли, «а когда они достаточно подрастут», разрешить им его снять. Радует осознание того, что они активно учатся заботится о себе и о своем здоровье.
- Для более детальной информации о внутривенном уколе, посетите сайт Публикации Информации для Пациентов по адресу: https://www.cc.nih.gov/ccc/patient_education/pepubs/
- Для небольшого обезболивания можно использовать кубик льда.
- Чтобы на месте укола не образовался синяк или небольшой шрам, прижмите место укола марлевой салфеткой или ватой и прижимайте не менее 30 секунд после удаления иглы. Вот магический трюк для каждого, кому предстоят каждодневные уколы. Пусть ваш ребенок сам скажет, хочет ли он сильнее или слабее прижимать ватный тампон, но в рамках «безопасного нажима».
- Также чередуйте места уколов между уколами на ногах, руках или корпусе (с левой и правой, спереди и сзади, снизу и сверху), так чтобы вы не делали укол в одно и тоже место чаще одного раза в две недели. Просто придерживайтесь одной и той же очередности для 14 мест и места уколов будут чередоваться автоматически! Дети обожают предсказуемость. Или дайте им возможность выбирать места уколов самостоятельно, напишите список и вычеркивайте места уколов.
- Прижмите место укола марлей или ватой, это не даст игле оттягивать кожу, что в свою очередь уменьшит болевой синдром от укола.
- Если у вас есть Интернет, посмотрите ваше лекарство на сайте производителя.
- Для детей, или любого, кто нуждается в обезболивании, используйте Эмлу, тропическую анестезию, которую прикрепите за полчаса или час до укола, используя пластырь Tegaderm.