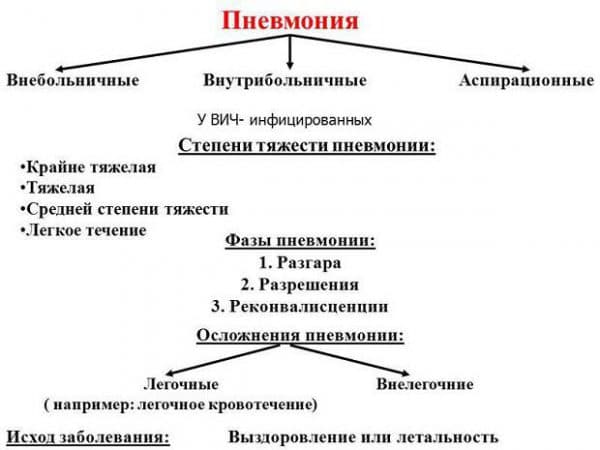
Этиология и патогенез пневмонии
Содержание:
Диагностический процесс
Диагностика внебольничной пневмонии направлена на выяснение этиологии и степени тяжести патологического процесса. Для этого специалисты беседуют с больным – выслушивают жалобы, собирают анамнез, изучают клиническую и эпидемиологическую картину, а затем проводят общий осмотр. К клиническим симптомам, позволяющим заподозрить воспаление легких, относятся: фебрильная лихорадка, выраженная интоксикация, продуктивный кашель с выделением слизисто-гнойной мокроты, содержащей геморрагические включения. Физикальное обследование заключается в пальпации, перкуссии и аускультации грудной клетки.
Чтобы поставить окончательный диагноз патологии и назначить эффективную терапию, врачам необходимы результаты лабораторно-инструментальных исследований.

Лабораторные анализы:
- Гемограмма — лейкоцитоз со сдвигом формулы влево, повышение СОЭ.
- БАК – увеличение уровня мочевины и креатинина, концентрации С-реактивного белка.
- Урограмма – протеинурия, микрогематурия.
- Общий анализ мокроты – нейтрофилы лимфоциты, микробные клетки, патологические включения.
- Микроскопия мазка мокроты, окрашенного по Граму — общедоступный и быстрый метод, дающий ориентировочную информацию.
- Микробиологическое исследование мокроты – выделение и идентификация возбудителя инфекции путем посева биоматериала на селективные питательные среды с последующим определением морфологических, физиологических биохимических и антигенных свойств патогена.
- Антибиотикограмма – определение чувствительности микробов к антибактериальным средствам.
- Серодиагностика с помощью ИФА — обнаружение в крови больного антигенов возбудителя.
- Иммунограмма — оценка иммунологического статуса пациента путем определения основных классов иммуноглобулинов в его крови.
- Цитологический и гистологический методы — исследование образца легочной ткани, полученного путем пункции органа.
- ПЦР — экспресс-тест, позволяющий обнаружить генетический материал патогена в мокроте больного.
Аппаратные методы:
- Рентгенографическое исследование органов грудной клетки — локальные или диффузные тени в легочной ткани различной формы и протяженности, усиление легочного рисунка, признаки периваскулярной и перибронхиальной инфильтрации.
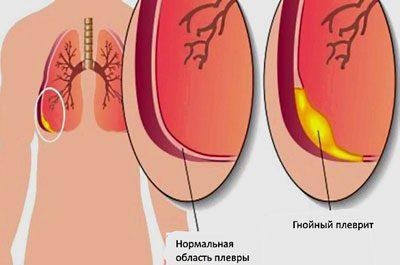
- УЗИ — наличие выпота в плевральной полости.
- Компьютерная томография – выявление признаков консолидации тканей легкого, гомогенной или гетерогенной очаговой инфильтрации, интерстициальных изменений.
- Пульсоксиметрия – исследование газового состава крови.
- ЭКГ и ЭХО-КГ — выявление застойных явлений в малом круге кровообращения.
Ранняя диагностика пневмонии позволяет своевременно начать эффективное лечение и предотвратить развитие тяжелых последствий.
ПАТОМОРФОЛОГИЯ
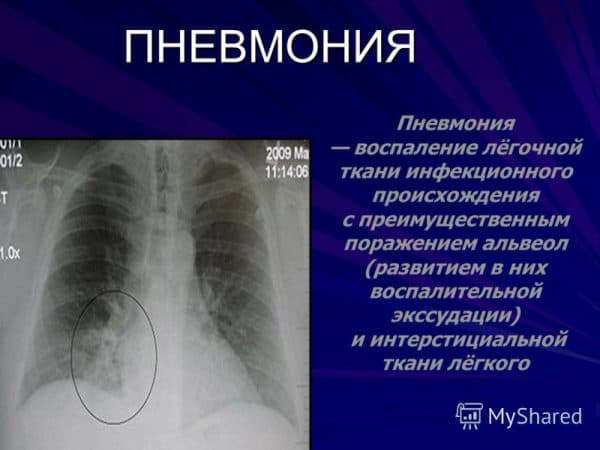
Морфологический критерий пневмонии — воспаление респираторного отдела лёгких. Поражение бронхов при этом непостоянно, но достаточно характерно. Воспаление носит экссудативный характер и обычно бывает ограничено анатомическими единицами лёгких.
• При бронхопневмонии процесс ограничен альвеолами и смежными с ними бронхами.
• При лобарной пневмонии поражается целая доля лёгкого.
• Сливную пневмонию (слияние отдельных мелких воспалительных очагов в более крупные) можно не отличить от долевой пневмонии.
• Полости в лёгких развиваются тогда, когда некротизированный участок лёгочной ткани сообщается с дыхательными путями, приводя к некротической пневмонии (множественные мелкие полости до 2 см в диаметре в одном и более бронхолёгочных сегментах или долях) или к абсцессу лёгкого (одна или несколько полостей диаметром более 2 см).
Патоморфологическая картина пневмонии в значительной степени зависит от этиологии инфекционного процесса.
• Для пневмококковой пневмонии (наиболее частая из внебольничных пневмоний) считают характерным редкое развитие некроза и абсцедирования. Если процесс вызван пневмококками I или II типа, типично фибринозное воспаление.
• Стрептококковые пневмонии характеризуются резко выраженным некрозом лёгочной ткани при менее выраженном геморрагическом компоненте. Чаще, чем при стафилококковой пневмонии, наблюдают лимфогенную и гематогенную диссеминацию.
• Стафилококковые пневмонии проявляются некрозом лёгочной ткани, вокруг которого скапливаются нейтрофилы. По периферии воспалительного очага альвеолы содержат гнойный или фибринозный экссудат, не содержащий бактерий. При тяжёлом течении в местах скопления стафилококков происходит разрушение лёгочной ткани (стафилококковая деструкция лёгких).
Лечение
Рекомендации по лечению внебольничной пневмонии:
- При лёгкой степени постельный режим на дому.
- Приём витаминных отваров (шиповник, клюква, брусника, чай с лимоном).
- При средней и тяжёлой степени: помещение в больницу, использование лекарств для сосудов, ингаляции с влажным кислородом, при необходимости искусственная вентиляция лёгких.
- Применение антибактериальных препаратов без уточнения микроба, вызвавшего болезнь не позднее 8 часов после поступления в стационар.

Внебольничная пневмония — лечение предполагает назначение антибиотиков. Если болезнь не осложнена какой-либо дополнительной инфекцией, лекарства дают только до момента снижения температуры. При осложнённой пневмонии длительность лечения будет зависеть от общего состояния пациента и наличия осложнений.
Лечение предполагает действие на «виновника» болезни, устранение симптомов интоксикации, прием отхаркивающих средств, бронхолитиков, витаминов, а также прохождение курсов ЛФК и физиотерапии. Цель физиотерапии при пневмонии у взрослых — уменьшение воспаления и восстановление нарушенных перфузионно-вентиляционных взаимоотношений в легких.
Задачи физиотерапии состоят в:
- Быстрейшее рассасывание инфильтрата в лёгких: противовоспалительные и репаративно-регенеративные методы.
- Снижение бронхиальной обструкции — бронхолитические методы.
- Улучшение отхождения мокроты, дабы не допустить застоя её.
- Улучшение кровообращения между альвеолами и капиллярами.
- Повышение иммунитета.
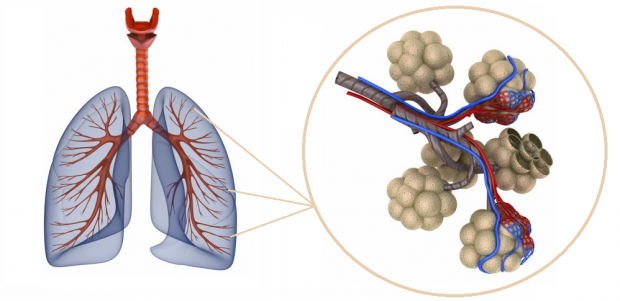
Что такое внебольничная пневмония
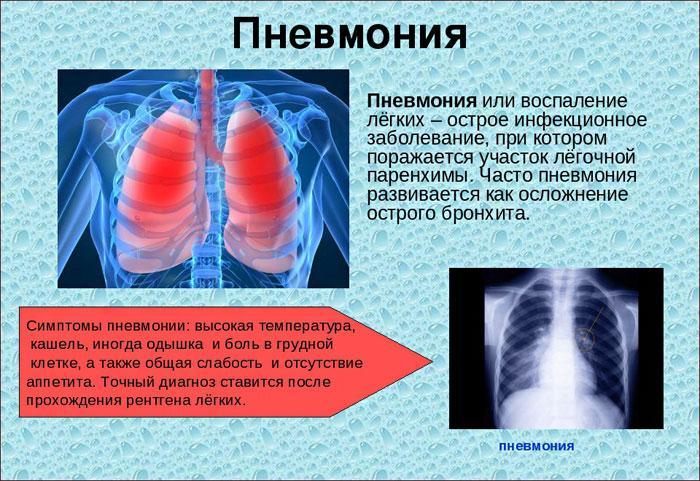
Внебольничную пневмонию вызывают разные патогены, которые варьируются в зависимости от возраста пациента и других факторов, но симптоматика заболевания всегда схожа: при ней часто присутствуют кашель, лихорадка, озноб, усталость, одышка, судороги и плевритная боль в груди. Когда врач подозревает острую внебольничную пневмонию, он должен сначала оценить необходимость госпитализации с использованием инструмента прогнозирования смертности, такого как индекс серьёзности пневмонии, в сочетании с клинической картиной.
Наиболее распространёнными бактериальными причинами являются:
- пневмококк (S. pneumoniae);
- гемофильная палочка (H. influenzae) ;
- хламидии (C. pneumoniae);
- микоплазма (M. pneumoniae).
Что увеличивает риск заражения:
- хроническая болезнь лёгких;
- курение сигарет;
- нарушения работы головного мозга (инсульт, деменция, паралич);
- ослабленный иммунитет;
- недавняя хирургия или травма;
- хирургия при лечении рака рта, горла или шеи;
- медицинские условия, такие как диабет или болезнь сердца.
Внебольничная пневмония у детей также возникает от разных патогенов, наиболее распространённые из которых зависят от возраста:
- < 5 лет вирусы; среди бактерий общими являются пневмококк, золотистый стафилококк и S. pyogenes – разновидность стрептококков;
- > 5 лет бактерии пневмококка, микоплазмы и хламидии.
Лечение внебольничной пневмонии
Лечение проводится на дому или стационарно, зависимо от тяжести болезни. Подбор лекарственных средств зависим от возрастной категории: не достигшие 60 лет и без сопутствующих заболеваний, за 60 лет или больные с серьезными болезнями независимо от возраста. Также разделяют детей до полугода, до пяти лет и старшую детскую группу.
Важно вовремя подобрать и применить лечение. Выделяют:
— Антибактериальная терапия внебольничной пневмонии проводится первоочередно.
В идеале, сначала проводят анализ на определение возбудителя и его чувствительность к препаратам, но в реалиях, лечение назначают эмпирически, поскольку терять драгоценное время, когда каждый день без лечения приближает пациента к летальному концу, не может позволить себе ни один медицинский сотрудник. Выбирая пути введения препарата — перорально, парентерально, внутриплеврально, эндобронхиально, чаще всего отдают предпочтение внутривенному введению. Именно при этом способе максимально быстро лекарство проникает в кровь, набирается достаточная концентрация в очагах воспаления и поддерживается достаточная концентрация, огибая прямое влияние на другие органные системы. Начинать стоит с антибиотика с обширным действием и минимальной токсичностью. К таковым относятся следующие группы: пенициллины-полусинтетики, цефалоспорины, фторхинолоны, макролиды, аминогликозиды и тетрациклины.
— Антибактериальная терапия внебольничной пневмонии проводится первоочередно. В идеале, сначала проводят анализ на определение возбудителя и его чувствительность к препаратам, но в реалиях, лечение назначают эмпирически, поскольку терять драгоценное время, когда каждый день без лечения приближает пациента к летальному концу, не может позволить себе ни один медицинский сотрудник. Выбирая пути введения препарата — перорально, парентерально, внутриплеврально, эндобронхиально, чаще всего отдают предпочтение внутривенному введению. Именно при этом способе максимально быстро лекарство проникает в кровь, набирается достаточная концентрация в очагах воспаления и поддерживается достаточная концентрация, огибая прямое влияние на другие органные системы. Начинать стоит с антибиотика с обширным действием и минимальной токсичностью. К таковым относятся следующие группы: пенициллины-полусинтетики, цефалоспорины, фторхинолоны, макролиды, аминогликозиды и тетрациклины.
При сочетанном этиопатогенезе, а это 10 — 45% всех случаев внебольничной пневмонии, стоит полагаться на полученный в течении нескольких дней посев на чувствительность и произвести замену антибиотика при необходимости. Также зная возбудитель внебольничной пневмонии возможно снизить стоимость лечения, минимизировать количество назначаемых лекарств, провести селекцию резистентных штаммов, превентировать побочные эффекты.
Внебольничная пневмония у детей лечится следующими препаратами: до 6 месяцев назначают макролидовую группу, не старше 5 лет применима пенициллинотерапия, детям старше 5 лет при типичной флоре – пенициллины, атипичной – макролиды.
— Симптоматическое лечение включает: жаропонижающие и НПВП, антиаллергенные, бронходилятаторы, муколитики, отхаркивающие, сердечные препараты, витаминотерапию.
— Патогенетически применима инфузионная дезинтоксикация, оксигенотерапия, подключение аппаратов искусственного дыхания, плазмаферез.
— Подключают обязательно физиотерапевтические методы: ингаляции при помощи небулайзеров, электрофорез, УВЧ и ДМВ-терапию, вибрационный и перкуссионный массаж.
— Больной придерживается режима: отдых, диета с легко усваиваемыми продуктами, обильное теплое питье, компрессы.
— Если ребёнок лечится дома, то участковым врачом может организовывается «стационар на дому»
Важно помнить, что в помещении воздух должен быть увлажнён, хорошо проветрено — это успокаивает дыхание и сокращает обезвоживание. Не рекомендуется злоупотребление жаропонижающими — это снижает действие антибиотиков, а как раз при температуре до 38.5°С организм может дать полноценный отпор патогенным микробам
Причины пневмонии
Причины возникновения заболевания связаны с влиянием ряда факторов. Специалисты определяют следующие причины воспаления легких:
- осложнения после вирусных болезней (следствие перенесенного гриппа, простуды легких или ОРВИ);
- воздействие атипичных бактерий (возбудители — микоплазма, хламидии, легионелла);
- влияние разнообразных химических соединений на дыхательную систему человека (газов и ядовитых паров);
- действие излучения радиации с присоединившейся инфекцией;
- проявление в легких аллергических процессов (астма бронхиальная, ХОБЛ, аллергический кашель);
- термическое воздействие (ожоги либо переохлаждение дыхательных путей);
- вдыхание еды, жидкости или инородных тел (развивается аспирационная пневмония).
Википедия свидетельствует, что развитие пневмонии связано с наличием благоприятных условий для активного размножения патогенных микроорганизмов в нижних дыхательных путях человека. Что такое пневмония легких, люди знали еще в давние времена. Оригинальным возбудителем воспаления легких является гриб аспергилла, вследствие воздействия которого внезапно погибли специалисты, исследовавшие египетские пирамиды.
Принято подразделение пневмоний на два подвида:
- внегоспитальная пневмония – развивается как следствие воздействия ряда агентов инфекционного и неинфекционного происхождения вне больничной обстановки;
- госпитальная пневмония – развивается вследствие воздействия внутрибольничных микробов, которые часто являются устойчивыми к антибиотикам, присутствующим в традиционной схеме лечения.
При внебольничной пневмонии у больных отмечается следующая частота обнаружения разных возбудителей инфекционного происхождения (информация подана в таблице).
| Название возбудителя | Процент обнаружения возбудителя (средние показатели, %) |
| Стрептококк (чаще всего смерть от пневмонии отмечается при болезни, вызванной этим возбудителем) | 30,4 |
| Микоплазма (наиболее часто вызывает болезнь у детей и людей молодого возраста) | 12,6 |
| Хламидии (чаще всего вызывает пневмонию у людей в молодом и среднем возрасте) | 12,6 |
| Легионеллы (в основном поражает ослабленных людей, после стрептококка чаще всего болезнь, вызванная этим возбудителем, завершается летальным исходом) | 4,7 |
| Гемофильная палочка (провоцирует развитие пневмонии у людей с хроническими недугами легких и бронхов, у злостных курильщиков) | 4,4 |
| Энтеробактерии (редко поражают людей с тяжелыми болезнями – диабетом, почечной, печеночной недостаточностью) | 3,1 |
| Стафилококк (поражает пожилых людей, тех, у кого отмечаются осложнения после гриппа) | 0,5 |
| Другие возбудители | 2,0 |
| Неустановленный возбудитель | 39,5 |
Если у пациента диагностирована пневмония, как ее лечить, определяют в зависимости от возбудителя, сопутствующих болезней, возраста пациента и др. При тяжелом течении, в зависимости от того, как развивается заболевание, соответствующее лечение назначают и проводят в условиях стационара. Легкое течение недуга не предполагает госпитализации.
Виды пневмоний
Болезнь классифицируется на виды в соответствие с различными критериями – в зависимости от объема, формы, условий поражения, возбудителя. В соответствие с объемом поражения она бывает односторонняя и двухсторонняя. В первом случае поражается одно легкое, во втором – оба. Причиной развития односторонней пневмонии чаще являются бактерии, а двухстороннее воспаление легких нередко возникает вследствие бронхита.
В соответствие с распространенностью патологического процесса воспаление легких может быть таких видов:
- Сегментарное. В этом случае пневмония распространяется на один либо несколько сегментов органа;
- Очаговое. Патологический процесс при нем затрагивает небольшие очаги легкого. В случае их слияния развивается сливная пневмония;
- Тотальное. При нем процесс распространяется на весь орган.
В зависимости от того, каков триггер развития патологии, выделяют такие виды пневмонии:
- Первичная – самостоятельная болезнь;
- Вторичная – заболевание, являющееся следствием других патологий (например, хронического бронхита);
- Радиационная – сформированная вследствие применения рентгенорадиевой терапии онкологических болезней;
- Посттравматическая – патология, возникшая как следствие травмы грудной клетки.
Существуют и другие виды заболевания.
Типичная
Ее распознают по клинической картине воспалительного процесса. Возбудителями этого вида болезни обычно являются такие инфекции:
- Klebsiella pneumonia (клебсиелла пневмонии или палочка Фридлендера);
- Escherichia coli (кишечная палочка);
- Haemophilus influenza (гемофильная палочка);
- Streptococcus pneumonia (пневмококковая инфекция).
Для этого вида заболевания характерны такие симптомы:
- Резкое повышение температуры;
- Кашель, сопровождаемый обильным отделяемым в виде гнойной мокроты;
- Иногда наблюдается плевральная боль.
Атипичная
Под ней понимают болезнь, вызванную бактериальной инфекцией, поражающей верхние и нижние дыхательные пути. Ее провоцирует воздействие микроорганизмов, нехарактерных для данного заболевания. Возбудителями могут быть:
- Chlamydia pneumoniae (хламидия);
- Legionella pneumophila (легионелла);
- Pneumocystis jirovecii (пневмоциститная болезнь);
- Mycoplasma pneumoniae (микоплазма).
Атипичная пневмония имеет некоторые признаки, по которым ее можно заподозрить:
- Заболевание начинается постепенно;
- Кашель при нем обычно является непродуктивным (сухим);
- Общее недомогание, слабость.
К второстепенным признакам относят:
- Першение и болевые ощущения в горле;
- Головная боль;
- Часто на рентгенограмме фиксируются незначительные изменения.
Крупозная
Этот вид болезни представляет собой острый инфекционно-аллергический воспалительный процесс. Он известен еще и как долевое воспаление легких, потому что поражает одну или более долей тканей легких, плевру. При развитии заболевания в альвеолах образуется и скапливается круп – фиброзный экссудат. Основной возбудитель крупозной пневмонии – пневмококк, но вызывать ее могут и:
- стрептококки,
- диплобацилла Фридлендера,
- стафилококки.
Особенностью болезни этого вида является то, что такая пневмония у детей и взрослых старше 65 лет не встречается. Связано это с особенностями строения их легких, у которых есть широкие перегородки между альвеолами. Они выступают барьером для контактного распространения возбудителя.
Основными симптомами крупозной пневмонии являются:
- Резко возникающий озноб;
- Кашель, который сначала является сухим, а с развитием болезни появляется слизисто-гнойная мокрота, возможно наличие примесей крови;
- Одышка;
- Дыхание сопровождается болью, ощущающейся со стороны пораженного легкого и усиливающейся во время кашля.
Заболевание в ряде случаев сопровождается сильной интоксикацией организма, тошнотой, рвотой. Дыхательная недостаточность может способствовать нарушению работы ЦНС.
Аспирационная
Этот вид воспаления легких возникает вследствие попадания в них токсических веществ, инородных тел пассивным путем или во время вдыхания. Попадающие в них субстанции могут обладать специфическими свойствами, которые и провоцируют развитие воспалительного процесса. Чаще всего в роли такой субстанции выступают рвотные массы.
Основными симптомами патологии являются одышка и кашель. В некоторых случаях в мокроте появляется гнойное содержимое. Существует ряд факторов риска ее возникновения:
- Наличие рвоты;
- Нарушение когнитивных процессов;
- Нарушение процесса глотания;
- Произведение стоматологических манипуляций;
- Использование гастроэнтерологических медицинских инструментов;
- Проведение дыхательных процедур, использование дыхательных аппаратов;
- Кардиопульмональная реанимация;
- Нарушение сознания.
Лечение пневмонии

При типичной пневмонии и другой форме заболевания лечение подразумевает правильный выбор лекарственной терапии
Важно уничтожить патогенную микрофлору и восстановить легочные ткани
Самостоятельно прекращать курс лечения пневмонии нельзя. Если доктор назначил курс антибактериальных средств и других препаратов на 2 недели, значит именно столько времени следует их принимать.
Недолеченная пневмония грозит возобновление воспалительного процесса ухудшением общего состояния и развитием осложнений, вплоть до летального исхода.
Медикаментозная терапия
При вирусной пневмонии, грибковой, госпитальной или атипичной пневмонии назначают курс:
- антибиотиков;
- жаропонижающих;
- отхаркивающие препараты;
- антигистаминные препараты.
Антибиотики назначают всем пациентам, кому поставлен диагноз воспаление лёгких. При назначении антибактериальной терапии следует учитывать возраст пациента, тяжесть состояния и наличие сопутствующих патологий.
При тяжелой форме назначают Авелокс с Цефтриаксоном. Также прописывают Таваник, Левофлоксацин, Фортум, Сумамед или Цефепим.
Антибиотики могут назначать в комбинации. Например, Линкомицин с Амоксициллином, Цефуроксим и Гентамицином, Метронидазолом с Цефалоспорином.
Антибиотики могут не подействовать при развитии устойчивости микроорганизмов к выбранному препарату. Данные медикаменты вызывают сильное повреждение пищеварительного тракта, способны привести к тошноте, рвоте, головокружениям, ломоте в мышцах и слабости.
Жаропонижающие начинают принимать, если температура поднимается выше 38°С. Когда она находится в пределах 37–38, лекарство пить не стоит. Это физиологическое явление, при котором ускоряется метаболизм, повышается местная иммунная система, что способствует более быстрому избавлению от бактерий.
Предпочтительны препараты с ацетилсалициловой кислотой, метамизолом, парацетамолом или ибупрофеном. Эти действующие препараты быстро снижают температуру. Только препараты на основе ибупрофена вызывают больше побочных реакций.
Отхаркивающие препараты при типичной пневмонии помогают разжижить густое отделяемое бронхов. Они уменьшают способность мокроты прилипать к стенке дыхательных путей
Разжижать ее важно, это своеобразное очищение дыхательных путей от микробов и продуктов их жизнедеятельности
Отхаркивающие лекарства:
- АЦЦ;
- Флюдитек;
- Амбробене;
- Флавамед;
- Джосет;
- Аскорил.
Для отделения мокроты при пневмонии используют и народные средства. Только все необходимо согласовывать с лечащим доктором.
Антигистаминные препараты (Лоратадин, Диазолин, Тавегил) уменьшают спазм гладких мышц, снижают проницаемость капилляром, отек тканей и зуд. Выпускаются антигистамины в таблетках и ампулах. Терапевтический эффект после применения лекарство при атипичной пневмонии и других типах болезни развивается в течение 30–60 мин.
Антигистамины медленно выводятся из организма, поэтому возможно лишь однократное применение лекарства.
Электрофорез с йодидом калия редко используется при острой стадии пневмонии. Физиотерапия с этим веществом улучшает кровообращение, оказывает противовоспалительный и обезболивающий эффект.
Народные средства
Воспаление легких — патология с острым течением, чаще всего протекает тяжело, поэтому полагаться только на домашние средства не стоит.
Эффективные рецепты:
- 100 г корней сабельника заливают 500 мл водки. Переливают в емкость с плотно закрывающейся крышкой, настаивают неделю. Пить настойку по 15 мл трижды в сутки;
- в качестве используют репчатый лук. 150 г овоща нарезают, добавляют 400 г сахара и 1 л воды. Все поставить на огонь и варить в течение 3 часов на самом маленьком огне. Лекарство остудить и процедить. Пить приготовленный отвар по 5 ст. л. в день. Лечение составляет 3 суток;
- в терапии используют шиповник. Заливают кипятком 15 ягод, настаивают 20 минут. Пить настой шиповника 2 раза в сутки. Такое средство разрешается принимать беременным, пожилым и детям.
Народные средства при пневмонии используют для ингаляций. Проводить их не рекомендуется при температуре. Делают ингаляции небулайзером, из меда, прополиса, экстракта каланхоэ, отвара ромашки и настоя шалфея.
Для внутреннего применения используют цветки бузины черной, почки тополя, легочницу и окопник лекарственный.
Лечение пневмонии
Назначать лечение воспаления легких должен обязательно специалист. Если пациент своевременно обращается к врачу, то лечение пневмонии у взрослого и у ребенка является успешным. Как лечить и чем лечить это заболевание, зависит и от возбудителя, спровоцировавшего недуг. Именно для успешного лечения необходимо четко знать, как начинается воспаление легких и как распознать его.
Тем, кто интересуется, умирают ли от пневмонии, следует знать, что наибольшее количество летальных случаев происходит при лечении такого типа болезни в домашних условиях, без консультации с врачом. Госпитализировать в обязательном порядке нужно детей до 1 года и пожилых пациентов, так как, что делать при пневмонии в таких случаях, может определить исключительно специалист. В таких случаях иногда может возникнуть необходимость интенсивной терапии, искусственной вентиляции легких.