Впч у женщин: причины развития, способы лечения, профилактика
Содержание:
Профилактика
Профилактика ВПЧ основывается на следующих трёх методиках:
- Первичная, которая способствует выявлению факторов риска, предотвращению распространения инфекции, а также разрабатыванию специальных вакцин;
- Вторичная, в основе которой лежит обследование пациента, способствующая выявлению заболевания на самом первоначальном этапе;
- Третичная, которая основывается на предупреждении развития рецидивов у пролеченных от данной инфекции лиц.
На государственном уровне также выполняется ряд профилактических мер в отношении предупреждения распространения ВПЧ. Это стремление к повышению благосостояния населения, ограничение видео, рекламы, в основе которых лежит скрытая пропаганда половой жизни беспорядочного характера, внедрение программ по поддержке молодых семей.
На врачебном уровне профилактические меры базируются на проведении санитарно-просветительной работы среди населения с ознакомлением о путях передачи всевозможных половых инфекций, их симптоматике, методах лечения и, главное, способах барьерной контрацепции от их заражения.
Среди индивидуальных мер профилактики выделяют следующие:
- отказ от неразборчивых половых связей;
- обязательное применение при половом акте презерватива, хотя установлено, что ВПЧ может передаваться и при тесном контакте кожных покровов;
- периодически посещать врача для проведения обследования;
- ведение здорового образа жизни, активное занятие спортом;
- своевременно лечить выявленные заболевания половой системы.
В наше время изобретены, а также внедрены в медицинскую практику 2 вида вакцин, действие которых направлено на профилактику заражения такими опасными типами ВПЧ, как 6, 11, 16 и 18. Данные препараты являются совершенно неопасными для человека, так как вирусы, входящие в их состав не живые. Рекомендовано назначать их и женщинам и мужчинам в возрасте 9-17 лет, также разрешено вводить их в профилактических целях женщинам, не достигшим возраста 26 лет.
Основные показания для их введения:
- профилактика развития рака пениса, вульвы, влагалища;
- профилактика развития предраковых заболеваний;
- профилактика развития рака шейки матки;
- профилактика формирования остроконечных кондилом в области гениталий;
- профилактика развития такого заболевания, как папилломатоз гортани.
Особо следует подчеркнуть, что данные прививки не могут использоваться в качестве лечения при обнаружении ВПЧ, а только для профилактики. В случае выявления присутствия ВПЧ в организме женщины нужно обязательно первоначально провести комплексное лечение и только после разрешено вводить данную вакцину.
Вакцинация проводится по схеме: между первым и вторым введением вакцины должен пройти промежуток времени в 2 месяца, далее между второй и третьей вакциной должно пройти 4 месяца. Вакцинация будет считаться успешной, если проводится на протяжении 1 года. Введение данной вакцины во время беременности категорически противопоказано. Её нужно вводить лишь до её наступления. Также не стоит вакцинироваться во время какой-либо болезни, будь то острое течение или обострение хронической патологии. Но самое главное, это обязательная консультация специалиста для разрешения вакцинирования.
После проведения вакцинации важно продолжать проходить периодическое обследование, так как вакцина позволяет снизить риск развития рака шейки, вызываемого опасными типами ВПЧ по развитию онкопатологии, но не может предупредить от заражения всеми остальными типами данного вируса
Как выглядит вирус папилломы человека
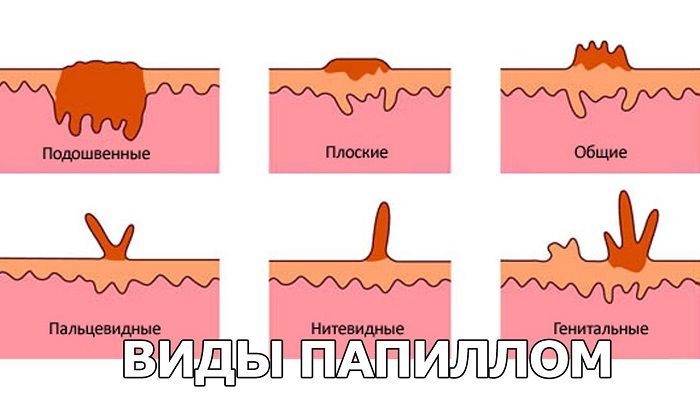
ВПЧ принимает форму следующих новообразований:
- Бородавки. Это округлые бледно-розовые наросты с жестковатой структурой и шершавой поверхностью, имеющие диаметр 2–10 мм. Их граница четко обозначена. Образования безболезненны и не вызывают дискомфорт. Обычная локализация – места с повышенной травматизацией кожи (кисти рук, колени, локти).
- Подошвенные бородавки. Образуются при инфицировании ВПЧ в областях, где обувь натирает или сдавливает ступни. Кожа в месте локализации нароста становится толстой. Бородавка не имеет четких контуров.
- Остроконечные кондиломы. Появляются на слизистой и кожных покровах репродуктивных органов – половые губы, шейка матки, влагалище. Иногда вирус проникает в мочевой пузырь, уретру, задний проход и ротовую полость, формируя там наросты. Внешний вид таких новообразований можно сравнить с цветной капустой. Они выпуклые, имеют неровные края.
- Бовеноидный папулез. Представляют собой некрупные плоские наросты. Чаще всего они локализуются в области половых органов.
ВПЧ у женщин
Вирус папилломы человека у женщин провоцирует развитие одного из самых грозных заболеваний — рака шейки матки. Долгое время болезнь никак не проявляется. В группе риска по заражению все женщины с папилломами, бородавками, особенно те, которые ведут активную интимную жизнь и часто меняют партнеров.
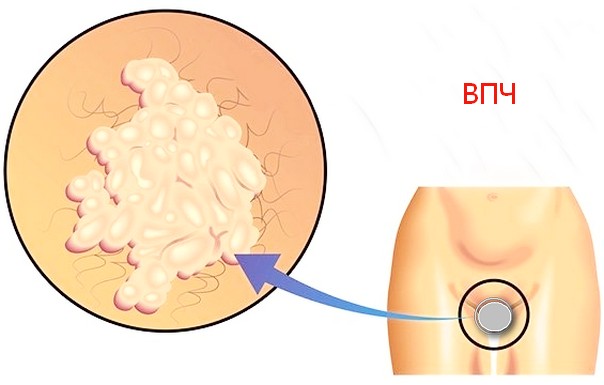
Дисплазию шеечного эпителия вызывает вирус папилломы человека 16 типа. Но онкогенными могут быть и другие штаммы: 18, 31, 33, 35, 39, которые способствуют злокачественному перерождение клеток многослойного плоского эпителия шейки матки и других мочеполовых органов. При многолетнем инфицировании папилломавирусом штамма 18 нередко развиваются раковые опухоли в эндоцервиксе. Но все-таки у почти половины женщин, имеющих папилломы и аногенитальные бородавки, выявляется 16 тип папилломавируса.
Развитие ВПЧ у женщин
Жизненный цикл ВПЧ состоит из трех фаз: скрытой, субклинической и периода клинических проявлений. На любом из этапов развития папилломавирусной инфекции вирус может подвергаться регрессии, начинать активно прогрессировать, либо просто перейти в скрытое латентное течение и долгое время не вызывать никаких симптомов.
У женщин могут появляться любые новообразования, свойственные папилломавирусной инфекции. Но клинически значимыми являются аногенитальные бородавки или остроконечные кондиломы. Они могут сочетаться с обычными папилломами на теле или в полости рта.
Симптомы ВПЧ у женщин
Симптомы вируса папилломы человека у женщин могут отсутствовать в течение нескольких месяцев или даже лет. Но остроконечные кондиломы чаще всего вызывают характерные проявления:
- мокнущие участки в области половых бородавок;
- дискомфортные ощущения во время интимных контактов, а при воспалительной реакции и появлении папиллом в уретре и мочевыводящих органах — возникновение жжения и зуда при мочеиспускании;
- повышение чувствительности кожи промежности и гениталий из-за увеличенного количества выделений.
Обычные бородавки и папилломы не имеют явных клинических проявлений. Если новообразования активно растут, повышается риск их повреждения во время гигиенических процедур, при смене белья и верхней одежды. В таком случае папилломы могут повреждается, кровоточить, так как они имеют кровеносные сосуды.
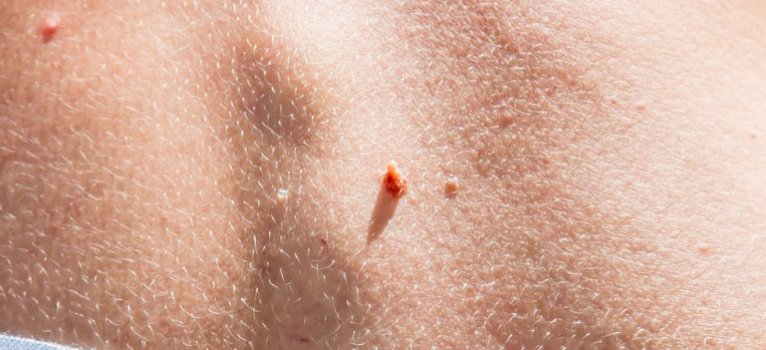
Локальное повреждение вызывает острые воспалительные процессы, что заставляет обратиться за медицинской помощью. К лечению вируса папилломы человека у женщин специалисты подходят с особой ответственностью, так как некоторые штаммы ВПЧ вызывают гиперплазию и могут провоцировать злокачественные опухоли.
Симптомы и признаки ВПЧ
Как уже упоминалось выше, во многих случаях вирус ВПЧ при заражении может длительно существовать в организме мужчины или женщины, не вызывать никаких клинических симптомов и вообще никак не проявляться. В случае же значительного снижения реакции иммунной системы человека он способен впервые заявить о себе в виде развития определённых признаков инфицирования. Эти проявления могут возникнуть в минимальном сроке от момента заражения – это 3 месяца и более.
В течение заболевания выделяют 4 общие стадии, из которых все перечисленные наблюдаются лишь при заражении вирусом, принадлежащим к онкогенному типу:
— 1 стадия характеризуется латентным течением, когда выявить вирус можно лишь при проведении специальных методов лабораторного диагностирования;
— 2 стадия сопровождается клинической симптоматикой в виде формирующихся образований на кожном покрове;
— 3 стадия сопровождается внутриклеточными перестройками в виде койлоцитоза;
— 4 стадия характеризуется проявлением мутаций в клетках и развитием инвазивного рака.
Все известные типы ВПЧ принимают участие в развитии различных видов образований как на коже, в ротоглотке, так и в области гениталий, как мужчин, так и женщин.
На кожном покрове чаще всего диагностируют такие симптомы ВПЧ, как формирование бородавок, вульгарных, плоских, подошвенных, а также развитием верруциформной эпидермодисплазии.
Плоские бородавки вызываются в результате поражения организма человека типами вируса 28, 49 и 10. Представляют собой элементы папулёзного телесного цвета, чаще формирующимися на шее, лице, конечностях. Для них характерна склонность к формированию групповых высыпаний.
Вульгарные или обыкновенные бородавки встречаются достаточно часто, особенно в детском возрасте, и вызываются типами вируса с 26 по 29, а также типом 41, 49, 57, 63 и 65 и с 75 по 77. Представляют собой папулы телесного цвета, куполообразной формы, для которых характерен рост и постепенное потемнение с приобретением шероховатости. Чаще всего их можно диагностировать на кистях рук у детей. Как правило, они располагаются группами и достаточно редко, но могут доставлять дискомфорт в виде боли или жжения.
Подошвенные бородавки располагаются в области подошв и вызываются типами вируса с 1 по 4. Это достаточно грубые образования, с кератотическими наслоениями, для которых характерна тенденция активного нарастания наружу и вглубь кожи. Симптоматически они причиняют боль при ходьбе, и нередко по виду напоминают мозоли.
Верруциформная эпидермодисплазия регистрируется в практике врача нечасто, но при проявлении сохраняется на всю жизнь. Вызывается такими типами вируса, как 2, 3, 5, 8, 10, 12 и 14, 17 и 19, с 20 по 25, а также 37, 47 и 50. Её проявление заключается в формировании либо плоских элементов бородавчатого характера или гиперпигментированных пятен в большом количестве, покрытых чешуйками. Пятна способны сливаться и чаще выявляются на груди, спине, конечностях, шее, лице, нередко для них характерно озлокачествление.
В области ротоглотки проявляют себя такие типы ВПЧ, как 6 и 7, 11, 32, 57, 72, 73 и характеризуются формированием папилломатоза гортани, трахеи, бронхов. Представляет собой формирующиеся белого цвета вегетации в области слизистой по типу цветной капусты, и проявляются дисфонией, осиплостью голоса, а при прогрессировании затруднением дыхания.
Также в области ротоглотки ВПЧ может проявляться в виде фокальной эпителиальной гиперплазии, а также рака слизистой.
В области гениталий формируются такие элементы и патологии, как остроконечные кондиломы, боуэнальный паппулёз, анальная неоплазия.
Боуэнальный паппулёз или болезнь Боуэна представляет собой большое количество папул в аногенитальной зоне и вызывается такими типами, как 34 и 35, 16 и 55.
Отроконечные кондиломы – это образования в виде выростов слизистой, формирующихся в большом количестве, напоминающих цветную капусту, вызываются типами 6, 11, 42 и 44, 54 и 55, 69, передаются половым путём и поражают, как правило, шейку матки, малые половые губы, крайнюю плоть и головку полового члена, устье уретры, влагалище. Также остроконечные кондиломы могут быть диагностированы в области уголков рта.
Как лечить вирус папилломы человека у женщин
папилломатоз
Если выяснено, что присутствует вирус папилломы человека у женщин, потребуется грамотное лечение. Как правило, применяют лекарства последних поколений. Как лечить вирус папилломы человека у мужчин или у женщин, не имеется существенных различий. Лечение папилломы у молодых девушек и пожилых женщин включает как общие, так и местные фармацевтические мази. Таблетки и инъекции повышают иммунитет, сдерживают рост патогенов. Мази применяют в месте локализации образований, чтобы прекратить их рост. Прижигания с помощью химических средств или аппаратные процедуры удаляют вырастания.
Лечение у дам ВПЧ включает назначение изопринозина и прочих иммунотропных лекарств. Может возникнуть вопрос, если лечат недуг у женщин – тем же, чем у лиц мужского пола, то возможно ли самостоятельное лечение без рекомендаций медиков, а просто по схеме, которую назначили другому человеку. Лечение папилломавируса с учетом причин появления и симптомов должен назначать дерматолог или другой специалист.
Схема лечения различных модификаций вируса ВПЧ назначается соответственно проявлениям. Часто прописывают и подкожные инъекции, в зоне локализации бородавок антивирусные местные средства действуют эффективнее. На вопрос, как лечить у ВИЧ-инфицированных эту болезнь, медики говорят, что схемы лечения такие же, как и обычно, применяются аналогичные препараты. Пока принимается лекарство от папилломавируса, желательно не употреблять алкоголь, половым партнерам рекомендуют пользоваться презервативом.
Противовирусные препараты и иммуномодуляторы
таблетки от впч
Желая узнать, как лечить различные формы ВПЧ, необходимо учитывать, что средств, полностью уничтожающих вирус, не существует. Медикаменты должен назначать специалист, как правило, выписывают средства для перорального и наружного применения. Медик подберет противовирусные препараты, обычно содержащие интерферон.
Поскольку при этом заболевании снижен иммунитет, эффективные лекарства от ВПЧ у женщин должны восстанавливать защитные силы организма. Это отдельная категория препаратов, называемых иммуномодуляторами. Часто они используются не только в форме таблеток, но и кремов для усиления местного иммунитета. Мазью обрабатывают наросты и близлежащие зоны.
Таблетки и свечи
Используют различные схемы лечения медикаментами. Пациенту прописывают таблетки от вируса папилломы у человека, включающие антивирусные, иммуномодулирующие и другие пилюли. Обычно назначают одновременный прием нескольких видов лекарств.
От папилломавируса у дам специалист назначает таблетки, разработанные недавно, в течение последнего десятка лет. Это связано с тем, что терапия вирусных заболеваний сложна в связи с малым размером возбудителя, быстро приспосабливающегося к препаратам. Если цена оригинального лекарства высока, можно приобрести дженерик – бюджетный аналог.
Список, содержащий лекарство от ВПЧ, часто включает такие таблетки, как Изопринозин, Гроприносин. Они снижают распространение вируса и повышают возможности защитной системы противостоять инородным телам. Если нужно бороться с вырастаниями в области гениталий, помимо пилюль назначают прижигающие средства. Гораздо эффективнее свечи, их действие более направленно. Их ставят вагинально или в прямую кишку. Свечи Панавир на натуральной основе, их главный компонент – вытяжка картофельного листа. Она повышает выработку антител организмом, подавляет вирусные клетки.
Народные средства
Рецепты неофициальной медицины направлены в основном на симптоматическое, уменьшающее симптомы лечение, чтобы подавить определенные симптомы болезни, а не полностью уничтожить возбудителя. Например, снизить образование кожных образований, порой выглядящих весьма непривлекательно. Лечебный препарат фитотерапии против папилломы человека позволит производить лечение за счет вытяжки различных растений, подавляющих рост патологических клеток.
Чистотел часто применяют для терапии кожных болезней в нетрадиционной медицине. Соком или настоем мажут израстания, из настоя ставят также и клизмы для очищения организма. В небольшом количестве можно принимать чистотел внутрь
В больших дозах токсичен, поэтому важно не переборщить
Еще одно средство – размолотые зеленые грецкие орехи настаивают на керосине в соотношении 2:1, через 21 день можно начинать мазать бородавки средством. Мед советуют наносить на вырастания каждый день в течение 30 дней, он их подсушивает, затем болячки должны отвалиться.
Виды и симптомы папилломы
Клиническая картина (признаки) патологии будет зависеть от разновидности папиллом у конкретного пациента. На настоящий момент специалисты различают простые (обыкновенные и вульгарные), подошвенные, плоские, нитевидные и остроконечные папилломы.
Простые папилломы
Простые папилломы подразделяются на обыкновенные и вульгарные. Они в большинстве случаев появляются на коже или слизистых оболочках при развитии 26-29, 41, 63 и 77 штаммов ВПЧ.
Вульгарные папилломы – одно из частых доброкачественных новообразований кожи. В ходе формирования данного нароста пациент ощущает легкое жжение и покалывание в области поражения, вскоре на этом месте начинается рост и развитие неровной шаровидной опухоли.
Постепенно поверхность нароста приобретает шероховатость, изначально телесный цвет темнеет. Простая папиллома может иметь размер от 1 миллиметра и достигать 1 сантиметра (в диаметре).
Во многих случаях вульгарные папилломы локализуются в области пальцев и между ними, на тыльных сторонах ладоней. Такие образования могут появляться и у маленьких пациентов, особенно на коленях (малыши еще не умеют ходить, поэтому ползают, а через небольшие трещинки на коже коленей легко может произойти инфицирование вирусом папилломы).
Простая папиллома
Обыкновенные папилломы могут быть представлены единичными либо множественными элементами. Во втором случае рядом с первичным наростом быстро возникают вторичные.
Подошвенные папилломы
Новообразования на стопах ног развиваются у лиц с 1-2 и 4 штаммами ВПЧ. Подобные элементы напоминают мозоли, но о наличии именно папилломы говорят такие признаки, как внешняя схожесть с вульгарными папилломами, болезненные ощущения при давлении на образование обуви, отсутствие естественного кожного орнамента (он сохранен при наличии мозолей).
Подошвенная папиллома
Подошвенные папилломы способны к самостоятельной деструкции, особенно если пациентом является маленький ребенок. Часто вокруг первичного элемента формируются некрупные пузырьки, которые вскоре трансформируются в новые папилломы (мозаичный папилломатоз).
Плоские папилломы
Данные образования называются так по причине минимального (не более пары миллиметров) выступания над кожей. Они имеют округлую или вытянутую овальную форму и локализуются в области лица (особенно около губ), верхней области грудной клетки, внешних половых органах. Часто плоские папилломы диагностируются у пациенток в области шейки матки.
Близкорасположенные папилломы этого вида могут сливаться в единый крупный элемент, за счет чего отчетливо визуализируются на коже. Они имеют телесный (или чуть более темный) цвет.
Нитевидные папилломы
Нитевидные разрастания (акрохорды) имеют удлиненную вытянутую форму и тонкую ножку (часть, соединяющая их с кожей). Они возникают у лиц, зараженных 2 и 7 штаммами ВПЧ. Сначала они имеют вид небольшой шишечки на коже, которая со временем вытягивается и отвисает.
Акрохорды особенно часто формируются у пациентов старше 40 лет (и у женщин, и у мужчин). Основные области локализации – это верхние веки, шея, молочные железы, подмышечные впадины, пах. Нитевидные папилломы легко травмировать, так как высока вероятность случайно подцепить элемент на тонкой ножке во время одевания или при резких движениях.
Остроконечные папилломы
Остроконечные наросты (кондиломы) – это сосочковидные элементы, которые могут быть представлены единично или множественно. По мере роста кондиломы сливаются друг с другом, из-за чего их поверхность имеет более яркий цвет и напоминает петушиный гребень.
Кондилома
Остроконечные папилломы провоцируются только передаваемыми половым путем типами вируса. Они локализуются в области половых органов и анального отверстия, в паху. У мужчин они могут появляться на половом члене и внутри уретры, у женщин – во влагалище и шейке матки.
Кондиломы отличаются ускоренным ростом, поэтому слияние отдельных элементов и охват обширной части здоровых мягких тканей часто занимает лишь несколько дней. Также данные образования склонны к рецидивам (повторному возникновению) после терапии. Часто при проведении анализов выявляются сопутствующие патологии (хламидиоз, микоплазмоз).
Заражение вирусом папилломы человека
Передается вирус, главным образом, при половых контактах. Рано или поздно заражаются ВПЧ почти все женщины: до 90% сексуально активных женщин столкнется с этой инфекцией в течение жизни.
Но есть и хорошие новости: большинство инфицированных (около 90%) избавятся от ВПЧ без каких-либо медицинских вмешательств в течение двух лет.
Это нормальное течение инфекционного процесса, вызванного ВПЧ, в организме человека. Этого времени достаточно для того, чтобы иммунная система человека полностью избавилась от вируса. В такой ситуации ВПЧ не принесет никакого вреда организму. То есть, если был обнаружен ВПЧ какое-то время назад, а сейчас его нет, это абсолютно нормально!
Необходимо учитывать, что иммунная система работает у разных людей с «разной скоростью». В связи с этим скорость избавления от ВПЧ может быть разной у половых партнеров. Поэтому возможна ситуация, когда у одного из партнеров обнаружен ВПЧ, а у другого – нет.
Большинство людей заражаются ВПЧ вскоре после начала половой жизни, и многие из них никогда не узнают о том, что были инфицированы ВПЧ. Стойкого иммунитета после заражения не формируется, поэтому возможно повторное заражение как тем же вирусом, с которым уже была встреча, так и другими типами вируса.
ВПЧ «высокого риска» опасен тем, что он может приводить к развитию рака шейки матки и некоторых других видов рака. Других проблем ВПЧ «высокого риска» не вызывает.
ВПЧ не приводит к развитию воспаления на слизистой влагалища/шейки матки, нарушениям менструального цикла или бесплодию.
ВПЧ никак не влияет на способность к зачатию и вынашиванию беременности.
Ребенку ВПЧ «высокого риска» не передается во время беременности и в процессе родов.
Диагностика вируса папилломы человека
Сдавать анализ на ВПЧ высокого онкогенного риска до 25 лет практически бессмысленно (кроме тех женщин, которые рано начинают половую жизнь (до 18 лет)), так как в это время очень велика вероятность обнаружить вирус, который вскоре самостоятельно уйдет из организма.
После 25 – 30 лет сдавать анализ имеет смысл:
- совместно с анализом на цитологию (PAP – тестом). Если есть и изменения в PAP — тесте, и ВПЧ «высокого риска», то такая ситуация требует особого внимания;
- длительная персистенция ВПЧ «высокого риска» в отсутствие цитологических изменений также требует внимания. В последнее время доказано, что чувствительность ВПЧ-тестирования в профилактике рака шейки матки выше, чем чувствительность цитологического исследования, в связи с чем определение только ВПЧ (без цитологического исследования) одобрено как самостоятельное исследование для профилактики рака шейки матки в США. Однако в России рекомендовано ежегодное цитологическое исследование, поэтому видится разумным сочетание этих двух исследований;
- после лечения дисплазии/предрака/рака шейки матки (отсутствие ВПЧ в анализе после лечения практически всегда свидетельствует об успешном лечении).
Для исследования необходимо получить мазок из канала шейки матки (возможно исследование и материала из влагалища, однако в рамках скрининга рекомендуется получение материала именно из шейки матки).
Анализ нужно сдавать:
- 1 раз в год (если ВПЧ «высокого риска» ранее был обнаружен, и анализ сдается совместно с цитологическим исследованием);
- 1 раз в 5 лет, если предыдущий анализ был отрицательным.
Сдавать анализ на ВПЧ низкого онкогенного риска нет необходимости практически никогда. Если папиллом нет, то этот анализ не имеет смысла в принципе (носительство вируса возможно, лечения вируса нет, поэтому что дальше делать с результатом анализа, неизвестно).
Если папилломы есть, то:
- чаще всего они вызваны именно ВПЧ;
- удалять их необходимо вне зависимости от того, обнаружим мы 6/11 типы или нет;
- если уж брать мазок, то непосредственно с самих папиллом, а не из влагалища/шейки матки.
Существуют тесты для выявления ВПЧ разных типов
Если вы периодически сдаете анализы на ВПЧ, обращайте внимание, какие конкретно типы включены в анализ. Некоторые лаборатории делают исследование только на 16 и 18 тип, другие – на все типы вместе
Также возможно сдать анализ, который позволит выявить все 14 типов вируса «высокого риска» в количественном формате. Количественные характеристики важны для прогнозирования вероятности развития предрака и рака шейки матки. Применяться эти тесты должны в контексте профилактики рака шейки матки, а не как самостоятельный тест. Анализ на ВПЧ без результатов цитологии (РАР-теста) чаще всего не позволяет сделать никаких выводов о состоянии здоровья пациентки.
Нет такого анализа, который позволит определить, «уйдет» ли вирус у конкретной пациентки или нет.
Вирус HPV и онкология полости рта и глотки
Человеческий папилломавирус виновен в большинстве опухолей задней части рта и горла. Согласно результатам различных исследований, частота инфицирования HPV у больных колеблется от 14 до 91%. Почти все злокачественные поражения ротовой полости и глотки относятся к плоскоклеточному раку.
У большинства людей инфекция HPV исчезает в течение года или двух, но у некоторых лиц развивается хроническая форма, способная привести к развитию рака. Как правило, от заражения вирусом и до развития рака проходит не менее 15 лет. Чаще всего злокачественное поражение этой области встречаются у мужчин европеоидной расы в возрастной категории 35-55 лет. В целом, заболеваемость мужчин в четыре раза больше, чем женщин. Повышают риск возникновения этого заболевания алкоголь и курение.
Опухоли задней части рта и горла, в которых обнаруживается присутствие ВПЧ, как правило, имеют более благоприятный прогноз, если пациент не употребляет алкоголь и табак.
Онкология горла
Вирус ВПЧ редко обнаруживается в опухолях передней части полости рта и губ. К развитию злокачественных опухолей этой области предрасполагают все факторы, облегчающие заражение вирусом HPV. Особое значение имеют оральные контакты. Инфекцию можно предотвратить, применяя традиционные презервативы не только для предохранения от беременности, но и для защиты при всех видах интимных отношений.
Возможны и другие пути заражения. Например, к передаче вируса ВПЧ приводят «французские поцелуи». Вирус, безусловно, не передается через использование одной и той же посуды, питья из общего бокала или при обычных поцелуях в щеку.
Необходимо обратиться к врачу в случае возникновения следующих симптомов:
- изъязвление или эрозии в полости рта, которые не исчезают через 2-3 недели при лечении;
- боль во время жевания или проблемы с глотанием;
- чувство припухлости или узла в полости рта;
- постоянный кашель;
- ослабление чувствительности губ или в полости рта;
- чувство ощущения лимфоузлов на шее, которое не исчезает в течение одной-двух недель;
- односторонняя боль в ухе, которая продолжается в течение нескольких дней.
ВПЧ у женщин
Инфекция, вызываемая вирусом папилломы человека, может протекать не только клинически выраженно, но также и скрыто или латентно, что достаточно часто и случается. Наиболее часто данная инфекция регистрируется у женщин в возрасте 18-30 лет. Период инкубации в среднем составляет 3 месяца, однако, по установленным данным, он может колебаться в промежутке от 30 дней до 1 года и более.
При латентном течении выявлена способность вируса находиться в клетке в, так называемой, интегрированной форме, которая характеризуется отсутствием реплицирования вирусных частиц.
В случае клинического проявления вируса отмечаются либо слабовыраженные проявления, затрагивающие изменения в клетках, либо ярко выраженные. Поражённые клетки, в которых вирус реплицируется, приобретают несколько иное строение и называются койлоцитами. Клетки уменьшаются в размерах, и в их строении формируется перинуклеарный ободок, в результате чего они кажутся пустыми. В случае наличия различных воспалительных процессов со стороны половой системы у женщин и при заражении ВПЧ, последний всегда проявляется клинически. У женщин, как правило, усиливаются жалобы на зуд в области гениталий, появление выделений различного характера, жжение. Также к клиническим проявлениям заражения ВПЧ у женщин относят развитие кондиломатоза влагалища, вульвы, а также формирование анапластических изменений на шейке матки.
При установлении наличия кондилом, предположение о наличии заражения данным типом вируса должно выступать на первое место среди предполагаемых диагнозов. Также часто кондиломатозные высыпания обнаруживают у женщин и в анальной области. Однако достаточно большой процент кондилом всё же формируется на шейке матки, что можно выявить лишь кольпоскопически. Сформировавшиеся элементы могут доставлять дискомфорт в виде кровоточивости из-за своей повышенной ломкости.
Определены следующие факторы риска, которые увеличивают процент возможного заражения ВПЧ у женщин:
— Раннее начало ведения половой жизни, отказ от применения при половом контакте презервативов, частая и постоянная смена партнёров;
— Заражение инфекциями, такими, как микоплазмоз, хламидиоз, а также гонорея, трихомониаз и другие, относящиеся к ИППП;
— Изменения в нормальной микрофлоре влагалища у женщины, которые нередко могут быть связаны со стрессами, авитаминозом, нарушением работы иммунной системы и прочими факторами;
— Беременность женщины.
ВПЧ у женщин, кроме развития поражения кожи в виде бородавок и слизистых в виде кондилом, вызывает такие патологии, как дисплазия, лейкоплакия шейки матки, эктопия шейки матки, аденокарцинома шейки матки, внутриэпителиальные неоплазии вульвы, влагалища 2-й, а также 3 степени, а также цервикальные внутриэпителиальные неоплазии 1, 2 и 3 степени либо рак шейки матки.
Самыми опасными возбудителями считаются типы ВПЧ 18 и 16, так как именно они вызывают рак шейки матки. Особенность данного вируса заключается в том, что женщина может и не предполагать о его присутствии в своём организме и клинические проявления озлокачествления клеток могут развиться лишь в период менопаузы. Однако при постоянном обследовании, посещении гинеколога можно вовремя предупредить развитие нежелательной патологии.
ВПЧ при беременности вызывает много вопросов, споров и порой негативных прогнозов со стороны врачей по отношению к здоровью будущей матери и ребёнка. Однако в действительности лишь такие типы ВПЧ способны принести вред ребёнку при родах, как тип 11 и тип 6. При прохождении через родовые пути вирусы могут инфицировать новорожденного с последующим возникновением у него такой патологии, как респираторный папилломатоз.
Тем не менее, и назначение планового кесарева сечения не может на 100% гарантировать предотвращение заражения, так как многие доктора высказывают предположение, что данные типы вируса могут проходить и сквозь плаценту.
Все другие типы ВПЧ совершенно невредны для здоровья будущего ребёнка, вследствие чего отказываться от планирования беременности и тем более прерывать её не стоит. ВПЧ при беременности в современной медицине подлежит наблюдению и лечению.
Диагностика
Своевременное обращение в лечебное учреждение – залог успешного лечения и профилактики тяжелых осложнений любого заболевания.
Фото: осмотр пациента дерматологом
- Что касается впч, то основные специалисты, которые сталкиваются с данной проблемой – это гинекологи, урологи, онкологи, дерматологи.
- В случае необходимости пациентов консультирует оториноларинголог, окулист, хирург-онколог.
Диагностические мероприятия направлены:
- на поиск визуальных изменений кожных покровов и слизистых, то есть констатации факта клинических проявлении впч – инфицирования;
- на уточнение злокачественного или доброкачественного характера проявлений;
- на идентификацию возбудителя.
Для уточнения состояния половых органов необходим осмотр гинекологом с применением инструментальных методов.
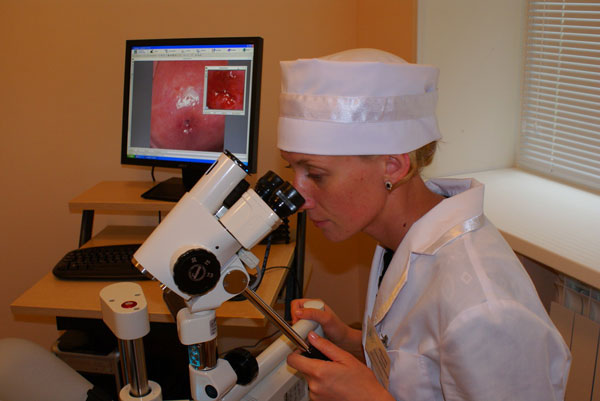
Фото: кольпоскопия шейки матки
Проводится кольпоскопия, ставшая золотым стандартом гинекологического обследования.
Если проявления папилломатоза локализуются на кожных покровах и слизистой оболочке ротовой полости, то предварительная диагностика не представляет особых проблем.
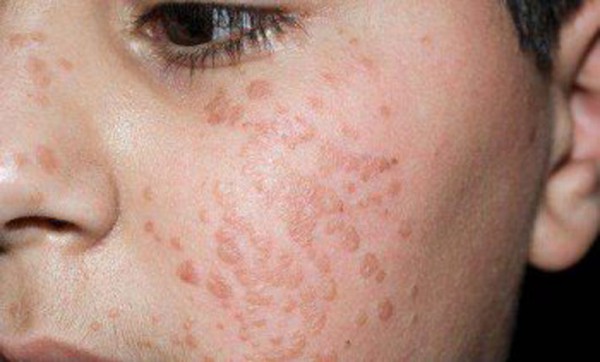
Установление окончательного диагноза требует проведения следующих процедур:
- ПЦР-анализ. Эта методика направлена на выявление типа и вида вирусной инфекции.
- HPV- тест, который представляет собой подробное исследование ДНК организма для установления концентрации папилломавируса.
- Цитологическое обследование. Данный способ диагностики на 80% определяет причину поражения.
В случае обнаружения высокоонкогенного вируса, специалист рекомендует пациенту пройти такие исследования:
Гистологический анализ небольшого участка эпидермального разрастания с высокой точностью определяет нозологическую форму заболевания.
Детальное исследование мочевыводящей системы необходимо для исключения раковой опухоли.
Злокачественная папиллома – фото:
На первом приеме врач обязательно расспросит о наличии у членов семьи больного инфекционных и онкологических заболеваний, а также о недавних половых контактах и возможных сопутствующих заболеваниях.
Стандартные методы диагностики заключаются в:
- анализе крови на определение ПЦР (идентификация типа ВПЧ и концентрация вирусных клеток в крови);
- гистологическом анализе материала для выяснения онкогенного риска новообразования.
После проведенного лечения, спустя два месяца, должен быть проведен повторный контрольный диагностический тест.
Диагностика папиллом начинается с личного осмотра врачом-иммунологом или дерматологом. Оговариваются симптомы, анамнез (как личный, так и семейный). Для того чтобы понять причину образования, назначаются лабораторные и инструментальные анализы. Как правило, в стандартную программу входит следующее:
На основании полученных результатов врач назначает корректный курс лечения.
Для определения вирусной природы заболевания используется метод ПЦР, в ходе которого обнаруживается вирусная ДНК вируса в организме из мазка, взятого со слизистой влагалища и шейки матки. Признаки заболевания можно обнаружить и при помощи биопсии.
Крайне не рекомендуется заниматься самостоятельным лечением папиллом, так как возможно занесение вторичной инфекции в кожу и ухудшение течения заболевания.
Поэтому в таком деликатном вопросе нужно довериться дерматологу.
На сегодняшний день медицина готовы предложить следующие методы удаления папиллом:
- криодеструкция;
- удаление радионожом;
- лазерное удаление;
- электрокоагуляция;
- хирургический способ.
Современным методом удаления папиллом является удаление при помощи специального радионожа. Во время процедура отсекается не только само новообразование, но эпителий, расположенный под ним.
Операция проводится под местной анестезией, гарантирует больным пожизненное избавление от папилломы на этом участке кожи. Процедура рекомендуется пациентам, которые пытались удалить папилломы другими способами, но столкнулись с рецидивом.
Положительными сторонами данной процедуры является то, что она безболезненна, быстро проводится, после себя не оставляет на коже шрамов и рубцов, что довольно часто отмечается после удаления папиллом скальпелем.
После процедуры на коже больного останется только лишь тонкая защитная плёнка, отпадающая на 12-14 сутки, оставляя после себя здоровую кожу.