Ветряная оспа
Содержание:
Причины и вирус возбудитель ветряной оспы
Возбудитель ветряной оспы относится к семейству вируса герпеса и носит название варицелла-зостер. Данный вирус способен вызывать развитие двух инфекций – непосредственно ветряную оспу и опоясывающий лишай, который чаще всего регистрируется в зрелом возрасте. Варицелла-зостер это третий тип вируса герпеса, геном которого представлен молекулой ДНК. В составе вируса имеется липидная оболочка, возможно, благодаря которой он и не разрушается в организме человека и способен сохраняться в нем пожизненно. Тем не менее в окружающей среде возбудитель слабо устойчив в результате воздействия низких, а также высоких температур очень быстро погибает, всевозможные дезинфицирующие средства тоже действуют на него губительно. В условиях комнатной температуры он может сохранять жизнеспособность около нескольких часов.
К основным особенностям вируса ветряной оспы относят его способность очень быстро проникать в клетки человека и размножаться там с их последующим разрушением
Также немаловажной и характерной чертой возбудителя считается его особенность существования в так называемой латентной форме, которая позволяет ему безопасно находиться в течение всей жизни человека в его спинальных ганглиях, в нейронах тройничного, лицевого нерва. Возможно, именно в результате такой его особенности и при ослаблении защитных сил организма человек и может вновь стать источником данного вида возбудителя, но уже путем развития опоясывающего лишая
Следовательно, все ранее переболевшие люди являются носителями вируса герпеса 3 типа.
Повторное заболевание ветряной оспой регистрируется очень редко, поэтому принято считать, что переболев данной инфекцией, человек приобретает стойкий иммунитет. Таким образом, источником ветряной оспы выступает заразившийся данным видом возбудителя человек и больной опоясывающим герпесом. Установлено, что самым опасным для окружающих людей периодом, в течение которого они также могут заболеть, являются сутки до начала проявления всех катаральных симптомов и 5 дней от момента образования первого везикулезного элемента в виде пузырька на теле ребенка или взрослого.
К основным путям передачи относится контактно-бытовой, контактный и непосредственно воздушно-капельный. Также установлена возможность трансплацентарной передачи вируса от заболевшей беременной женщины плоду. Преимущественно болеют дети дошкольного и младшего школьного возраста, что касается младенцев, то их защищают антитела к ветряной оспе, получаемые с молоком матери, в том случае, если она когда-либо переболела данной инфекцией.
Человек характеризуется высокой восприимчивостью к этому вирусу, отмечается некоторая сезонность для данного заболевания с увеличением случаев регистрирования зимой и осенью с возможностью формирования даже эпидемических вспышек инфекции. Карантин по ветряной оспе в таких ситуациях является обязательным.
Симптомы и признаки ветряной оспы
При изучении патогенеза вируса было установлено, что первоначально он попадает сквозь слизистые оболочки органов дыхания в организм человека и поражает эпителиальные клетки, после чего проникая в кровеносную систему, разносится по всем тканям и проявляется вовлечением в патологический процесс эпидермиса. Сначала на коже формируется пятно в результате расширения капилляров, далее наступает отек и отслоение клеток эпидермиса с формированием везикулы. В результате активной репродукции вируса развивается интоксикационный синдром, сопровождаемый увеличенной температуры.
К типичным признакам ветряной оспы следует отнести развитие интоксикационного синдрома с повышением температуры в самом начале заболевания и формирование на кожном покрове распространенных везикулярных элементов.
При детальном изучении болезни принято выделять следующие периоды течения инфекции:
— Инкубационный период ветряной оспы, как правило, достаточно долгий и может длиться от 10 до 23 дней, что подразумевает под собой время с момента непосредственного попадания вируса в организм до возникновения самых первых симптомов. Основываясь на моментах патогенеза, в организме происходит массивное накопление возбудителя ветряной оспы и по достижении максимального его числа возникает процесс активных клинических проявлений;
— Продромальный период иногда можно назвать чисто условным, так как его продолжительность составляет чаще всего лишь один день, он характеризуется развитием симптомов интоксикации с увеличением температуры до 38°C, что объясняется реакцией организма человека на размножение и распространение возбудителя;
— Период высыпаний, который развивается почти мгновенно после или во время периода интоксикации, и характеризуется образованием везикул, которые способны формироваться на всем теле, в том числе, на волосистой части головы, а также в полости рта, на роговице глаза, на половых органах. Первоначально эти элементы представлены пятном красного цвета, которое в течение одного дня переходит в везикулу или пузырек, содержимое которого изначально прозрачно, но по истечении максимально 2-х дней становится мутным, далее он подсыхает, покрывается корочкой. В течении болезни можно отметить наличие ложного полиморфизма, которое часто формируется в результате периодического подсыпания новых элементов на фоне редуцирования старых;
— Период выздоровления, как правило, занимает около 20 дней.
Принято считать, что больной ветряной оспой взрослый или ребенок не считается заразным, начиная с 5 дня от момента последнего возникшего на коже либо слизистой везикулезного элемента. Нередко возможно присоединение вторичной бактериальной флоры к возникающим элементам сыпи, что нередко связано с ненадлежащей антисептической обработкой. Часто отмечается симптом зуда в ответ на формирование элементов. Как правило, высыпания разрешаются без пигментации и рубцов, но в случае вторичного инфицирования с поражением глубжележащих участков дермы нередко наблюдается с течением времени формирование рубцовой ткани. Также отмечается увеличение в размерах регионарных лимфатических узлов, однако, это необязательный признак ветряной оспы.
Температурная реакция организма сохраняется на протяжении всего периода высыпаний, и также может протекать волнообразно с вновь формирующейся лихорадкой в ответ на новые волны подсыпания элементов. Как правило, при нормальной реакции иммунной системы, ветряная оспа протекает с развитием вышеперечисленных периодов, без каких-либо осложнений и укладывается во временные рамки болезни. Однако, не исключен риск тяжелого варианта течения ветряной оспы, который может наблюдаться у младенцев первых месяцев жизни, беременных женщин, не болевших данной инфекцией и взрослых людей.
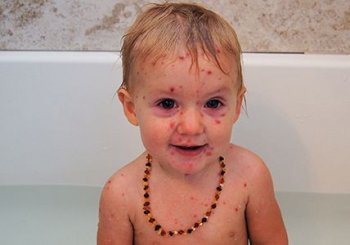
 ветряная оспа: фото у ребенка
ветряная оспа: фото у ребенка
Как выглядят ветрянка у детей в разных стадиях
Сыпь в лёгкой форме
Лёгкая форма ветрянки проходит без температуры или при незначительном её повышении – не выше 37, 5. Общее состояние больного удовлетворительное. Высыпания присутствуют только на отдельных участках, например, на спине и груди, немного на руках.
На слизистых органах (во рту и на половых органах) сыпи нет.
Прыщи в среднетяжелой форме
Средняя форма проявляется сильными высыпаниями и температурой до 38, 5. Высыпания могут быть во рту, в волосистой части головы, на руках, ногах, спине. Сыпь появляется волнообразно, перед каждым высыпанием температура повышается.
Больной испытывает сильный зуд и общую слабость организма.
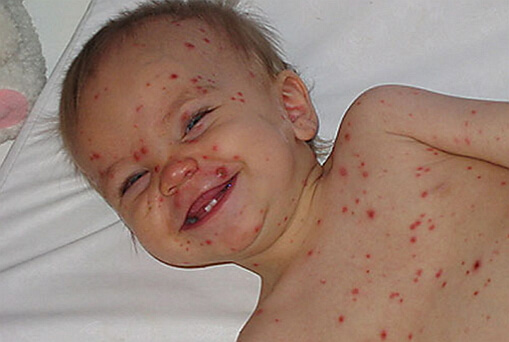
Высыпания в тяжёлой форме
Для средней формы ветрянки характерны сильные высыпания (включая слизистую рта, оспины могут быть на половых органах). Температура может повышаться до 39 и выше.
Тяжёлая форма ветрянки опасна тем, что у больного могут присоединяться осложнения после болезни. Ветрянка может продолжаться больше 2 недель.
Почему нужно распознать ветрянку в самом начале болезни
Правильный диагноз может поставить участковый педиатр. В детском учреждении, которое посещал больной, вводят карантин на 21 день. Дети, которые не болели ветряной оспой, могут находиться в это время дома, изолированно от группы. При первых подозрениях ветряной оспы необходимо вызвать врача на дом.
Диагностика

Вашему врачу будет легко диагностировать ветряную оспу, просто наблюдая повреждения невооруженным глазом. Если есть какие-либо сомнения относительно характера ветрянки, выборка и анализ полупрозрачной жидкости, содержащейся в пузырьках, подтверждают наличие вируса ветряной оспы.
Диагноз сложный, если волдыри появились в труднодоступных местах: их нужно найти на коже головы, во рту, в межпальцевых пространствах.
У детей, которые вакцинировались против ветряной оспы, обычно развиваются мягкие случаи ветрянки. Они выздоравливают быстрее, чем другие, и имеют мало волдырей на теле. Эти случаи гораздо труднее диагностировать.
Лабораторные тесты помогают подтвердить диагноз ветряной оспы. Серологический диагноз первичной инфекции обнаружат серо конверсия с вирусом. Наличие изолированного вируса свидетельствует о старой инфекции. Реактивация (черепица) может сопровождаться наличием переходного периода. Биологическая диагностика выполняется ПЦР на везикулярной жидкости, но особенно на КСФ в случае неврологических признаков и на амниотической жидкости в случае материнской ветряной оспы.
Обратите внимание, что детям от 1 года и старше не нужно обращаться к врачу для консультации. Но лучше проконсультироваться в случае младенца или взрослого, особенно если это беременная женщина или пациент, чья иммунная система ослаблена из-за болезни или других лекарств
Рекомендуется назначить встречу, а не отправиться в отделение неотложной помощи из-за чрезвычайно заразной природы вируса.
Причины
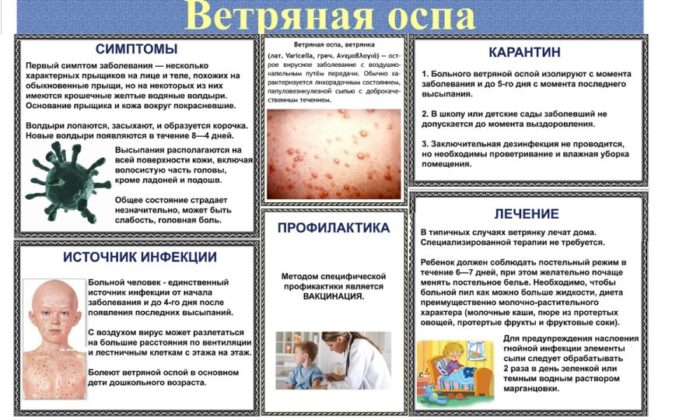
Вирус может передаваться в воздухе, когда зараженный человек кашляет или чихает, а также при физическом контакте с заразившимся и его волдырями. Субъектами риска тяжелой формы являются младенцы и пациенты с ослабленным иммунитетом. Существует также риск фетопатии и неонатальной ветряной оспы, когда инфицирована беременная женщина.
Симптомы ветрянки у детей
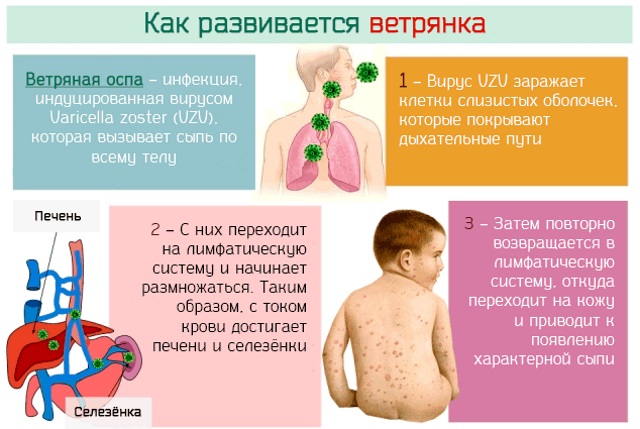
Инкубационный период ветрянки у детей, то есть время, прошедшее между моментом, когда субъект находится в контакте с пациентом, и появлением первых симптомов, составляет от двух до трех недель. Заразность начинается от 2 до 4 дней до начала заболевания и продолжается до стадии коры (в среднем от 5 до 7 дней).
Лихорадка обычно является первым симптомом ветрянки. Лихорадка сопровождается гриппоподобными симптомами (рассеянность, усталость и др.). Через 24-48 часов маленькие красные прыщи похожи на укусы комаров. Они появляются сначала на животе или лице, прежде чем распространяться в другом месте на теле.
Поражения кожи часто вызывают неудобный зуд. Поражения вскоре станут волдырями, наполненными жидкостью, которая постепенно прорывается, чтобы уступить место коричневатым коркам. В большинстве случаев почти все поражения исчезают примерно через две недели. Симптомы появляются примерно через две недели после заражения.
Патологическая анатомия
Картина патологического вскрытия умерших от В. о. отличается разнообразием в зависимости от наличия или отсутствия вторичной инфекции. В случае присоединившейся (вследствие кожных расчесов) вторичной инфекции наблюдаются изменения, характерные для септического процесса. Патологоанатомическую картину при вскрытии умерших от генерализованной В. о. описали Шлейссинг (H. Schleussing) в 1927 г. у 2 недоношенных детей, Джонсон (Н. N. Johnson) в 1940 г. у 7-месячного ребенка, В. Н. Верцнер и Т. Е. Ивановская в 1954 г. у ребенка 1 года. В 1960 г. Т. Е. Ивановская, С. Д. Носов с соавт, и в 1963 г. В. Н. Верцнер описали висцеральные поражения при В. о.
В 1944 г. Оппенгеймер (E. Н. Oppenheimer) и в 1947 г. Люккези (Р. F. Lucchesi) с соавт, опубликовали данные вскрытия умерших от врожденной генерализованной В. о., а Уэринг (J. Waring) в 1942 г., Клоди (W. D. Claudy) в 1947 г., Франк (L. Frank) в 1950 г. — от В. о. у взрослых.
Рис. 1—3. Полиморфный характер сыпи при ветряной оспе.
При В. о. поражаются кожные покровы, слизистые оболочки, внутренние органы и головной мозг. Образование ветряночных пузырьков в коже начинается с вакуолизации и дискомплексации шиповидного слоя эпидермиса. Постепенно эпителиальные клетки подвергаются баллонной дистрофии до полной гибели. Характерным является наличие внутриядерных и внутрицитоплазматических эозинофильных включений в измененных клетках эпидермиса. В шиповидном слое наблюдается гиперплазия, приводящая к образованию многоядерных синцитиальных клеточных форм. Последнее особенно выражено при формировании крупных пузырьков. Некрозы клеток эпидермиса и накопление межтканевой жидкости ведут к образованию внутриэпидермальных пузырьков. Дерма отечна, в некоторых случаях в ней наблюдаются кровоизлияния и небольшое увеличение моноцитарных клеток в периваскулярной ткани. Инволюция пузырьков происходит путем резорбции жидкости с образованием сухой корочки. Различные стадии развития и размеры пузырьков обусловливают полиморфизм сыпи, характерный для В. о. (цветн. рис. 1—3). При тяжелой форме В. о. наблюдается образование очень крупных пузырьков, как бы застывших на одной стадии развития. Образование эрозий и язвочек на видимых слизистых оболочках наблюдается и при В. о. без летального исхода. В случаях В. о. с летальным исходом эрозии и язвочки описаны на слизистых оболочках пищеварительного тракта, трахеи, почечных лоханок, мочевого пузыря, уретры, шейки матки. Макроскопически отмечается округлость формы, наличие геморрагического пояса, размеры, соответствующие элементам кожных высыпаний. Микроскопически — значительный отек подслизистого слоя, кровоизлияния и в неосложненных случаях отсутствие воспалительной инфильтрации. На конъюнктиве глаза и слизистой оболочке уретры можно наблюдать образование везикул, предшествующих эрозиям, с баллонной дистрофией эпителия. Из внутренних органов чаще поражаются печень, почки, легкие; реже — селезенка, костный мозг, кора надпочечников, поджелудочная железа, тимус.
Рис. 4 и 5. Печень и почка ребенка, погибшего от ветряной оспы: под капсулой печени и в коре почки — многочисленные очажки некроза и кровоизлияния.
Макроскопически в тканях органов видны многочисленные мелкие некрозы с геморрагическим пояском, соответствующие сыпным элементам кожи; только размеры их более однообразны (цветн. рис. 4 и 5).
Рис. 2. Некроз и дискомплексация печеночных клеток (показаны стрелками) при генерализованной ветряной оспе у ребенка с острым лейкозом.
Микроскопически по периферии очагов воспалительная реакция отсутствует. Исключение представляют легкие, где по периферии некрозов наблюдается отек и пневмония катарально-десквамативного типа с наличием в инфильтрате преимущественно мононуклеарных элементов. Определенной топографической локализации некрозы не имеют (напр., в печени они разбросаны как в центре, так и по периферии дольки). В эпителии печени, бронхов, трахеи и в альвеолярном эпителии легких обнаруживаются типичные для В. о. внутриядерные и внутрицитоплазматические включения (Джонсон). У детей, страдающих острым лейкозом, леченных гормонами и 6-меркаптопурином, присоединение В. о. может привести к развитию тяжелого гепатита с дискомплексацией клеток и исходом в острый массивный некроз печени (рис. 2). Описаны энцефалиты у детей старшего возраста и у взрослых. При этом патологоанатомические изменения локализуются в белом веществе, сходны с коревыми и поствакцинальными. Характерны периваскулярная (перивенозная) демиелинизация и циркуляторные нарушения: отек, кровоизлияния, вторичные дистрофические и некробиотические изменения нервной ткани.
Признаки ветрянки типичные и нетипичные
Современная медицина делит данный недуг на две формы: типичная и нетипичная.
При типичной форме самочувствие ребенка страдает крайне редко, температура поднимается до 37-38 градусов на короткий срок и обычно во время многочисленных высыпаний.
Типичная форма бывает:
- Легкая. При данной форме температура практически не повышается. Папулы на теле немногочисленны или могут вообще отсутствовать. Дети могут пожаловаться на незначительные недомогания и легкую мигрень.
- Среднетяжелая. Повышение температуры тела до 39-40 градусов. Высыпания многочисленные, возникающие на протяжении одной недели. Больного беспокоят сильные головные боли, подавленность, ломота в теле, сонливость.
- Тяжелая. Сыпь в очень больших количествах, захватывает практически всю поверхность кожи, включая рот, горло и даже глаза. Периодическое поднятие температуры до 40 градусов. Сыпь у ребенка может быть одновременно разных видов: свежие высыпания, бледно — красные пятна, и уже позже – с подсохшей корочкой. Тошнота, частая рвота, полное равнодушие к еде. Тяжелая форма у детей встречается очень редко, чаще всего это характерно для взрослых.
К нетипичной форме относят:
- Пустулезная форма. Развивается на фоне бактериального заражения. При этой форме болезнь протекает длительный срок, папулы мутнеют, в них образуется гной. Очень часто после такой формы остаются шрамы.
- Геморрагическая форма. Обычно встречается у деток, у которых ранее отмечались кровотечения слизистых оболочек. При данной форме формируются папулы с кровяным содержанием, коричневые пятна. Основанием этих пятен являются кровавые выделения из носа, десен, желудка, кишечника. При геморрагической форме существует большой риск смерти, но к счастью в детском возрасте болеют нею очень редко.
- Гангренозная форма. Как правило, появляется у обессиленных и сильно истощенных детей, имеющих иммунодефицит. Первые симптомы ветрянки у детей такой формы: гнойные проявления, папулы с мутным желтоватым содержанием, которые имеют тенденцию к увеличению, а также соединению в большие образования. Когда пузырьки лопаются, на их месте образуются глубокие раны, которые очень долго заживают. Это обусловлено тем, что к вирусу ветрянки присоединилась стрептококковая и стафилококковая инфекция. Болезнь протекает долго и требует лечения антибиотиками.
- Рудиментарная форма. Это форма инфекции проходит почти бессимптомно, иногда родные даже не догадываются об инфицировании своего чада. В основном развивается у деток с крепким здоровьем, и у детей после вакцинации. Больной ветрянкой чувствует себя удовлетворительно, стандартная или слегка увеличенная температура, высыпания отсутствуют или численность их минимальна.
- Генерализованная форма. Проявляется у слабых, истощенных, недоношенных деток. Характерные признаки: отравление всего организма, лихорадка, многочисленные высыпания на теле, включая слизистые, а также внутренние органы.
Лечение ветрянки
Лечение ветряной оспы является комплексным. Оно включает несколько направлений терапевтических мероприятий, к которым относятся:
- Борьба с интоксикацией, которая включает обильное питье, диету с достаточным поступлением в организм ребенка витаминов и растительной клетчатки.
- Снижение температуры тела при ее повышении свыше +38° С. Для этого детям назначают определенные безопасные нестероидные противовоспалительные средства на основе парацетамола или ибупрофена.
- При выраженном зуде кожи в области развития элементов сыпи назначаются антигистаминные препараты, к которым относится детский Диазолин, Супрастин. Мероприятие помогает бороться с возможным вторичным бактериальным инфицированием везикул, которое обычно происходит при расчесывании элементов ветряночной сыпи ребенком.
- Предотвращение вторичного бактериального инфицирования элементов сыпи, для чего проводится их обработка антисептическими средствами, самыми популярными из них являются зеленка или фукарцин.
На фоне выполнения терапевтических мероприятий обязательно следует следить за появлением новых элементов ветряночной сыпи. Это необходимо для контроля окончания инфекционного процесса и выполнения соответствующих эпидемиологических мероприятий. Переболевший ветрянкой ребенок допускается в организованный детский коллектив не раньше, чем через 5 дней с момента последнего «подсыпания», так как до окончания этого периода времени он может быть еще заразным.
Клинические формы ветряной оспы
Ветрянка у взрослых и детей проявляется в виде типичной или атипичной формах.
Типичная форма ветрянки у взрослых и детей
- В случае типичного течения при легкой форме заболевания самочувствие больного и состояние остаются удовлетворительными. Такие симптомы ветрянки, как кратковременное повышение температуры и полиморфная сыпь — остаются главными симптомами заболевания. Высыпания отмечаются в течение 2 — 4 дней. Энантема (высыпания на слизистой оболочке полости рта) отмечается у 70% больных. Осложнения отмечаются редко.
- При среднетяжелой форме заболевания отмечаются симптомы небольшой интоксикации, повышается температура тела, высыпания обильные, длятся 4 — 5 дней, сопровождаются зудом. Постепенно везикулы подсыхают, нормализуется температура тела, улучшается общее самочувствие.
- При тяжелой форме ветряной оспы сыпь обильная как на коже, так и на слизистых оболочка глаз, рта, половых органах. Ее длительность составляет 7 — 9 дней. Температура тела высокая. Симптомы интоксикации резко выражены. У ребенка отсутствует аппетит, появляется рвота и беспокойство.
Рис. 10. Ветрянка у детей. В основном, заболевание у детей протекает легко.
Рис. 11. Высыпания на коже и во рту — главные признаки ветрянки у детей.
Рис. 12. Высыпания на коже и во рту — главные признаки ветрянки у взрослых.
Атипичная форма ветрянки
При атипичной форме заболевания болезнь может приобретать легкое или тяжелое течение. При легкой форме ветряной оспы общее состояние больного остается удовлетворительным. Типичный симптом заболевания — едва заметная сыпь. При тяжелом течении симптомы ветряной оспы резко выражены. Сыпь приобретает необычный вид. Болезнь может закончиться летальным исходом.
Рудиментарная форма ветрянки
Признаки и симптомы ветрянки при рудиментарной форме слабо выражены. Сыпь не проходит всех этапов своего развития. Часто на кожных покровах больного можно заметить только розовые пятнышки или несколько едва заметных везикул. Энантемы во рту единичные.
Буллезная форма ветрянки
Буллезная форма ветрянки характеризуется появлением, наряду с типичными везикулами, больших дряблых тонкостенных пузырей, заполненных желтовато-мутной жидкостью. Они образуются от слияния мелких везикул. При вскрытии обнажаются мокнущие поверхности, которые длительно не заживают.
Геморрагическая форма ветрянки
Геморрагическая форма заболевания чаще отмечается у больных, ранее у которых отмечались геморрагические явления (капилляротоксикоз, болезнь Верльгофа). Скопление везикул с кровянистым содержимым, темно-красные пятна, причиной которых являются кровоизлияния, носовые кровотечения, кровотечение из десен, желудка и кишечника — основные симптомы и признаки ветрянки. В процессе заживления на месте бывших везикул образуются корочки черного цвета, которые часто изъязвляются.
Рис. 13. На фото ветрянка у взрослых. Геморрагическая форма.
Рис. 14. На фото ветрянка у детей. Геморрагическая форма ветрянки встречается очень редко. Заболевание имеет злокачественное течение и заканчивается смертью ребенка.
Гангренозная форма ветрянки
При гангренозной форме спустя несколько дней после высыпания, вокруг везикул образуются гангренозные ободки (участки мертвой ткани). Везикулы превращаются в крупные пузырьки (до нескольких сантиметров в диаметре) с гнойно-кровянистым содержимым. После вскрытия пузырей эрозивная поверхность покрывается струпом, после отторжения которого обнажаются долго не заживающие язвы. Язвы имеют приподнятые края и гнойное дно грязного цвета.
Везикулы с гангренозным компонентом, выраженная интоксикация — главные признаки и симптомы ветрянки при гангренозной форме. Данная форма заболевания регистрируется редко, в основном, у детей с резко выраженной иммунодепрессией и часто заканчивается смертью больного.
Генерализованная форма ветрянки
Генерализованная форма заболевания чаще регистрируется у больных с иммунодефицитом и у больных, лечение которых проводится стероидными гормонами.
Болезнь протекает крайне тяжело и часто заканчивается смертью больного.
Рис. 15. На фото ветрянка у взрослых. Тяжелое течение.
Начало болезни у ребенка
Ветрянка у детей – это инфекция, передаваемая контактным и воздушно-капельным путем. Ею дети заражаются в дошкольных учреждениях, школе, местах массового скопления детей – в кинотеатре, цирке.
При присутствии в большом детском коллективе хотя бы одного ребенка-носителя инфекции избежать заражения практически невозможно. А родители могут даже и не подозревать, что привели в театр или на детский праздник уже заболевшего малыша, ведь инкубационный период у ветрянки длится от недели до 21 дня.
Невозможно предусмотреть, сколько длится скрытый период течения болезни, до того, как появятся ее первые внешние проявления – кожная сыпь в виде отдельно расположенных красных точек, которые вскоре трансформируются в водяные пузырьки, а затем и вовсе лопаются, оставляя после себя на коже поражение – оспинки, которые долго не затягиваются общим кожным покровом.

Скрытый период заболевания имеет особенность:
- вирус проникает на слизистую носоглотки;
- внедряется в клетки эпителия;
- активно размножается.
Это начальный, инкубационный период болезни. Ребенок выглядит внешне здоровым, однако, инфекционные агенты постепенно распространяются по организму.
Классическое начало ветрянки – как обычная простуда:
- повышение температуры;
- вялость;
- капризы.
В это же время вирус проникает в лимфатические и кровеносные сосуды, распространяется по всему организму, вызывает лихорадку. Только после этого на теле появляются характерные высыпания – это особенность инкубационного периода.
Однако есть и другие симптомы начала ветрянки:
- сначала по телу быстро высыпают красные точечки сыпи;
- потом добавляется температура;
- проявляются катаральные явления.
Зафиксированы и случаи бессимптомного протекания ветрянки, с одними только кожными высыпаниями. Сыпь тоже имеет разные варианты интенсивности. У одного малыша можно аккуратно помазать ватной палочкой каждый прыщик, а у другого хоть сплошь мажь зеленкой или Фукорцином – настолько густо высыпаются пузырьки. Вариативные и первые места высыпаний. У одних детей они начинаются с волосистой части головы, слизистых оболочек рта, области вокруг глаз.
У других первыми поражаются подмышечные впадины, низ живота, кожа между пальцами рук. Разные варианты высыпаний и мест их локализации видны на фото.
Интересный факт – никогда не поражается кожа ладоней и ступней.
За несколько часов красные пятнышки с резкими очертаниями края превращаются в водянистые пузырьки. Начинается второй этап заболевания ветрянкой.

Симптомы ветряной оспы
Инкубационный период ветряной оспы (от момента внедрения, до первых признаков ветрянки) 11-23 дня. В этот период происходит проникновение возбудителя через слизистую верхних дыхательных путей, затем размножение и накопление этого вируса в эпителиальных клетках этих слизистых.
После максимального накопления возбудителя ветряной оспы он распространяется по лимфатическим и кровеносным сосудам, обуславливая возникновение следующих периодов – продромального или высыпаний.
Продромальный период ветрянки – (этого периода может и не быть) бывает только у небольшой части людей и длится 1 день. Характеризуется скарлатиноподобным высыпанием с сохранением в несколько часов и дальнейшим их исчезновением, подъёмом температуры до 37-38⁰С и интоксикацией. Чаще этот период является реакцией на вирусемию.
Период высыпаний – при ветряной оспе начинается остро (или сразу после продромального периода) и длится на протяжении 3-4 дней и боле. Чаще, временной границы между ними и нет вовсе. Также как и продромальный период, является реакцией на вирусемию и характеризуется следующими симптомами:
• увеличение регионарных лимфоузлов (может и не быть),
• лихорадка 37-39°С сохраняется на протяжении всего периода высыпания и, каждый новый толчок высыпаний сопровождается подъёмом температуры,
• сыпь при ветрянке появляется на 1 день начала интоксикации, с подсыпаниями в течении 5 дней – одни уже проходят, а другие только появляются. Поэтому создаётся впечатление ложного полимрфизма (разнообразие сыпи у одного и того же больного: и пузырьки, и пятна, и корочки одновременно). Излюбленной локализации и этапности, как у кори, нет (высыпания могут быть даже на волосистой части головы – важный дифференциально-диагностический признак, также на слизистой рта, половых органов у девочек, конъюнктиве/роговице, гортани, с дальнейшим изъязвлением и заживлением в течении 5 дней). Уже за 1 день красное пятно превращается в пузырёк и через пару дней сыпь выглядит на поверхности тела как «капли росы» с прозрачным содержимым, которое мутнеет через 1-2 дня, а ещё через 1-2 дня пузырёк подсыхает и превращается в корочку, отпадающую через 1-3 недели.
Больной ветряной оспой перестаёт быть заразным, как только прекратились подсыпания и образовались корочки. Сыпь сопровождается зудом различной интенсивности. При хорошей антисептической обработке высыпаний они не оставляют после себя рубцов, но при игнорировании этих гигиенических правил происходит вторичное заражение бактериями с поверхности кожис последующим поражением герментативного слоя и образованием рубцов/шрамов, как при натуральной оспе, но не такие грубые.
• Период выздоровления длится в течении 3 недель от окончания высыпаний и характеризуется отпадением корочек и становлением пожизненного иммунитета. После отпадения корочек остаются темные пятна, но они проходят в течение нескольких недель. Рубцов не остается, если не было вторичного инфицирования.
Такая классическая картина характерна для ветряной оспы у детей с нормальным иммунитетом.
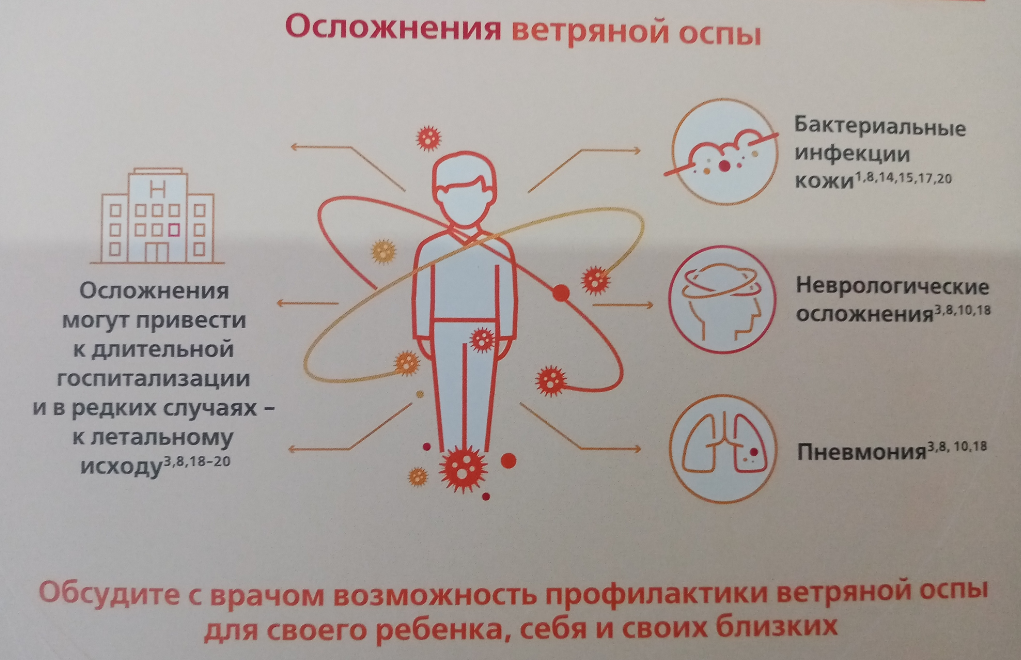
Есть некоторые контингенты людей, для которых ветряная оспа протекает наиболее тяжело и с высоким риском осложнений, со злокачественным вариантом течения. К такой группе риска относятся: неиммунизированные беременные (опасность для плода с возможной инвалидизацией), дети в первых месяцах жизни от непривитых матерей, неиммунизированные взрослые (не привитые и не болевшие). В этих случаях развиваются тяжёлые формы ветряной оспы: геморрагическая, гангренозная, буллёзная (см. осложнения).