Как жить с варикозом пищевода?
Содержание:
Причины патологии
Варикозное расширение вен пищевода формируется в результате нарушения притока крови к печени по воротной вене, как правило, в результате рубцовых изменений в ткани органа. Когда отток крови по воротной вене нарушается, и в ней повышается давление, кровь начинает «искать» обходные пути. Один из них — портокавальный анастомоз (сообщение между полой и воротной веной) — находится в венах пищевода. В них тоже повышается давление, и они расширяются. При определенных условиях они могут начать кровоточить.
Наиболее распространенные причины повышения давления в воротной вене, которые приводят к варикозному расширению вен пищевода:
- Цирроз — состояние, при котором нормальная ткань печени замещается фиброзной соединительной тканью. Оно развивается в результате вирусных гепатитов, алкогольной болезни печени, жирового гепатоза, нарушения оттока желчи (первичный билиарный цирроз) и других патологических процессов.
- Хронический гепатит.
- Тромбоз — сгусток крови в воротной вене или селезеночной вене.
- Паразитарные инфекции, такие как шистосомоз.
- Сдавление воротной вены патологическими образованиями извне.
- Рак печени — гепатоцеллюлярная карцинома.
- Патологии трехстворчатого клапана сердца.
По данным проспективных исследований, у 90% пациентов с циррозом печени рано или поздно возникает расширение вен пищевода, у 30% развивается кровотечение. После того как у пациента диагностирован цирроз, вероятность возникновения варикозного расширения вен пищевода составит 5% ежегодно. Риск кровотечения составляет 10–15% в год. На момент диагностики цирроза приблизительно у 30% больных выявляется расширение венозных сосудов пищевода.
Риск развития кровотечения зависит от некоторых факторов:
- Давление в воротной вене. Чем оно выше, тем с большей вероятностью разовьется кровотечение.
- Степень расширения вен пищевода.
- Наличие «Красных маркеров»: если во время эндоскопического исследования в области варикозно расширенных вен пищевода обнаружены красные полосы или пятна, риск кровотечения выше.
- Степень нарушения функции печени. Ее оценивают по специальной шкале Чайлд-Пью. Чем более выражена печеночная недостаточность, тем выше вероятность кровотечения.
- Употребление алкоголя. Если у человека уже обнаружены варикозно расширенные вены пищевода, но он продолжает употреблять алкоголь, у него с более высокой вероятностью разовьется кровотечение.
- Если у пациента уже было кровотечение, то в будущем сохраняется риск его возникновения повторно.
Кровотечение из варикозно расширенных вен пищевода грозит серьезной кровопотерей, развитием шока и гибелью пациента. Лигирование помогает предотвратить это опасное осложнение.
Степень варикозного расширения вен пищевода оценивают во время эндоскопического исследования. Классификация Всемирной гастроэнтерологической организации:
- 1 степень (маленький размер варикозного узла): менее 0,5 см, небольшие расширенные вены, которые видны над поверхностью слизистой оболочки.
- 2 степень (узел среднего размера): извитые расширенные вены занимают менее трети просвета пищевода.
- 3 степень (большие варикозные узлы): более 0,5 см, охватывают более трети просвета органа.
Профилактика и прогноз
Чтобы не допустить превращения здоровых вен пищевода в патологические, варикозные, в первую очередь необходимо следить за состоянием печени и своевременно лечить все ее заболевания. Для этого специалисты советуют регулярно обращаться к ним за консультациями и следовать всем рекомендациям. Так, если в процессе обследования пациента врач выявит у него высокое значение портального давления, в этом случае он прописывает сердечно-сосудистые препараты (например, бета-блокаторы).
Соблюдение диеты при варикозе вен пищевода – еще одна важная мера, помогающая сохранить здоровье пищеварительной системы. Помните, что правильный режим питания заключается в 4-6 – разовом употреблении пищи (в течение суток), а последний прием пищи не должен осуществляться позднее, чем за 3-4 часа до отхода к ночному сну. Что касается термической обработки продуктов, лучше готовить их на пару или варить. Также не следует есть блюда слишком холодными или слишком горячими.
Заботясь о здоровье пищевода, не следует допускать и попадания в него кислой жидкости из желудка, представляющей его нормальную среду. Для этого просто необходимо поднять изголовье своей кровати хотя бы на 10 см.
Согласно рекомендациям специалистов, во время приема пищи не следует отвлекаться на разговоры, чтение, просмотр телепередач. В противном случае человек заглатывает воздух, реагирует на события, переживает и тем самым затрудняет процесс усвоения пищи.
В число полезных советов по профилактике варикозной болезни вен в пищеводе стоит включить и рекомендацию по исключению поднятия непосильных тяжестей. Транспортировку тяжелой вещи лучше осуществлять ее перекатыванием, если это возможно. А позаботиться об эффективной работе кишечника вам помогут отвары желчегонных трав, ускоряющие течение обменных процессов и выведение желчи.
Учитывая всё вышесказанное, можно сделать вывод о том, что забота о состоянии собственного здоровья и соблюдение правил питания (диеты) являются простыми и эффективными способами профилактики варикоза пищевода.
Прогноз заболевания неблагоприятный – варикоз пищевода неизлечим, при появлении этого заболевания должны предприниматься все меры для предотвращения прогрессирования патологии и фатальных кровотечений. Даже впервые возникшее кровотечение существенно отягощает прогноз, сокращая продолжительность жизни до 3-5 лет.
Редакция сайта
Коллектив авторов с высшим и средним медицинским образованием, имеющих многолетний опыт работы в практической медицине, узкопрофильные специалисты и врачи общей практики.
Клиническая картина
Часто заболевание в течение длительного времени протекает бессимптомно. Первым, а порой и единственным признаком патологии выступает острая или хроническая кровопотеря.
Бывают случаи молниеносного течения, в большинстве случаев заканчивающиеся летальным исходом.
Варикозно истонченная стенка сосуда сильно подвержена травматизму и может разорваться при резком скачке внутрисосудистого давления, поднятии тяжестей, интенсивных физических нагрузках. Риск сильно повышается на фоне наличия воспалительного процесса в стенке пищевода — эзофагитах, рефлюксной болезни.
Остро начавшаяся геморрагия характеризуется следующими признаками:
- Бледность кожных покровов;
- Рвота алым или темно-красным содержимым;
- Резкое снижение артериального давления;
- Учащение частоты сердечных сокращений;
- Дискомфорт, чувство тяжести за грудиной;
- Солоноватый привкус во рту;
- Нарастающая слабость;
- Появление примеси крови в кале, дегтеобразный черный стул — мелена;
- При тяжёлой кровопотере развиваются неврологические расстройства: судорожные припадки, возбуждение или, наоборот, угнетение ЦНС, обмороки.
Хроническое кровотечение протекает менее критично, часто имеет стертую картину. Геморрагии из ВРВ пищевода — очень серьезный симптом, нуждающийся в экстренных лечебных мерах. Является прогностически неблагоприятным признаком.
Менее значимые проявления патологии связаны с основным заболеванием. Это могут быть:
- Желтушный цвет кожных покровов;
- Диспептические расстройства: изжога, отрыжка, боли в области желудка и за грудиной, тошнота, рвота, изменение стула, трудности глотания;
- Увеличение размеров печени, селезёнки, боли в области правого подреберья;
- Появление ВРВ вокруг пупка (симптом «головы Медузы»);
- Нарушение аппетита, потеря массы тела;
- Различные психические расстройства;
- Увеличение живота за счёт накопления в брюшной полости жидкости (асцит).
При всех заболеваниях, при которых есть риск возникновения варикоза эзофагеальных вен, проводят следующие диагностические мероприятия:
- Общий анализ крови. Показывает наличие, степень и характер анемии, воспалительные процессы. Часто наблюдается снижение количества гемоглобина, нарастание скорости оседания эритроцитов, умеренный лейкоцитоз.
- Биохимический анализ. Необходим для оценки функции печени: крайне важны снижение уровня общего белка, фракций альфа и гамма-глобулинов, увеличение содержания в плазме АЛТ, АСТ и ГГТ (указывают на разрушение гепатоцитов), прямого и непрямого билирубина, может быть повышение уровня креатинина и мочевины.
- Исследование на маркеры инфекционных заболеваний (антитела и антигены к гепатитам, гельминтам). Широко используется метод полимеразной цепной реакции для качественного и количественного определения вирусов в крови.
- Ультразвуковая диагностика органов брюшной полости помогает оценить размеры внутренних органов, выявить наличие патологических образований, конкрементов, участков воспаления и выпота, сосудистых тромбов. Допплерография позволяет оценить скорость кровотока, диаметр портальной, селезеночной, печеночной и брыжеечных вен.
- Компьютерная и магнитно-резонансная томография — более точные методы диагностики, часто дополняют УЗИ.
- Рентгенологическое исследование пищевода и желудка с введением контрастного вещества (бариевая смесь). При этом обследовании на полученных снимках рассматривают степень наполненности контрастом полых органов. Хорошо визуализируются выпячивания сосудистой стенки, мешотчатые образования. Визуализация ВРВ возможна уже на поздних стадиях.
- Эзофагогастродуоденоскопия (ЭГДС) — инвазивная процедура, во время которой в пищеводную трубку вводится эндоскоп с камерой на конце. Является ключевым диагностическим мероприятием для пациентов, как для находящихся в группе риска, так и с уже развившейся клинической картиной варикоза. Метод позволяет непосредственно визуализировать состояние слизистой, проходимость, наличие патологических выпячиваний. Также ЭГДС играет важнейшую роль при хирургическом лечении патологии и для проверки наличия кровотока в лигированных и склерозированных венах.
Как лечат варикозное расширение вен пищевода
Лечению это заболевание не поддается. Поэтому все мероприятия направлены на устранение симптоматики, замедление развития болезни и предупреждение или остановка кровотечения.
В целях лечения, врачи рекомендуют больным ВРВП:
- подкорректировать стиль жизни. Уменьшить физические нагрузки, больше времени отдыхать;
- диагностировать первоначальную причину варикоза;
- кушать систематически, придерживаться диеты, если ее назначает доктор;
- постоянный прием препаратов, которые также назначает врач;
- повысить запас витаминов в организме;
- назначают переливание крови, и других компонентов, если началось кровотечение. В таком случае назначают препараты, которые останавливают кровь, зондом исследуют место разрыва стенки, на поврежденный участок наносят тромбин или другие средства;
- хирургическое лечение подразумевает кардинальный метод или паллиативный;
- применяя кардинальный метод, специалисты соединяют поврежденные сосуды. Также, в зависимости от состояния селезенки решают сохранять или удалять данный орган;
- паллиативным методом пережимают артерии селезенки, извлекают поврежденные сосуды, и часть пищевода, которая повреждена.
В случае внезапного кровотечения нужно обратиться в скорую помощь, делать это необходимо быстро. После того, как врачи проведут все манипуляции и остановят кровь, необходимо проконсультироваться с врачами узкой специализации.
Терапевтическое лечение ВРВП направлено на укрепление организма, путем приема витаминов, вяжущих средств, также назначают таблетки для понижения кислотности желудка.
В случае кровотечений, назначают переливание крови, плазмы или эритроцитов, водят золь. Пациент должен принимать препараты, которые восстанавливают кровь и способствуют сужению сосудов.
Если эти методы оказались бессильными, и кровотечение остановить не удалось или есть риск рецидива, назначают немедленную операцию. Используют такие методы:
- Шунтирование – врачи создают дополнительный путь тока крови, таким образом, облегчают нагрузку на поврежденный участок.
- Деваскуляризация – пораженный участок вырезают, на его место устанавливают протез.
- Обшивка вен – укрепление их стенок.
- Анастозом – соединение участков поврежденного сосуда.
Достаточно распространен еще один метод хирургического лечения ВРВП баллонная тампонада. Врачи используют зонд Блэйкмора. С его помощью удается быстро остановить кровотечение в 90% случаях, результат зависит от правильности установки зонда.
Это метод имеет один значительный недостаток. Когда зонд извлекают, кровотечение может открыться снова. Зонд может находиться в организме около суток, ни в коем случае не больше.
Сейчас врачи, используя малоинвазивные эндоскопические процедуры, могут останавливать кровотечения. Есть два способа склерозирования вен пищевода при ВРВП:
- Интравизальный – введение необходимых препаратов через носовую полость.
- Паравазальный – введение лекарства непосредственно в поврежденный сосуд.
Классификация
Разработано несколько классификаций варикоза пищевода. В более подробной рассматриваются 4 стадии (степени) дефекта вен и слизистой пищевода:
- при 1 степени вены растягиваются не более чем на 3 мм, наблюдаются единичные выпячивания, обнаруживаемые лишь при исследовании пищевода эндоскопом;
- при 2 степени узелки на венах растягиваются до размера более 3 мм, сосуды становятся неравномерными и извитыми, в венозных просветах сужений не наблюдается. Данная степень патологии видна при контрастной рентгенодиагностике. На слизистой пищевода изменений нет;
- при 3 степени появляются стойкие венэктазии, тонус сосудистых стенок снижается, узлы отчетливо проступают внутрь пищевода. Изменяется слизистая оболочка пищевода, развивается желудочно-пищеводный рефлюкс. На эндоскопии обнаруживаются извилистые синие вены с покрасневшими или эрозивными участками. Рентгенография выявляет поверхность, кажущуюся покрытой бородавками и полипами;
- при 4 степени узлы становятся крупными и соединяются в грозди, перекрывающие просвет пищевода, слизистая оболочка которого истончается.
В России широкое распространение получила классификация, разработанная в 1997 году, подразделяющая патологию на 3 степени в зависимости от диаметра узелков на венах: до 5 мм, 5-10 мм и более 10 мм. Варикозу пищевода присвоен код и по международному классификатору. Код по МКБ-10 у заболевания с кровотечением I85.0, без кровотечения — I85.9.
Лечение
Лечение варикозного расширения вен пищевода направлено на остановку кровотечения в пищеводе, которое возникло в результате портальной гипертензии. С помощью препаратов снижают давление и риск возникновения кровотечения, часто с этой целью применяют бета – блокаторы, нитроглицерин.

Применяют:
- Медикаментозное лечение в виде витаминов, вяжущих средств, антацидов. Способ помогает предупредить пептический эзофагит, при котором воспалительный процесс может перейти на стенки сосудов, вызывая кровотечение;
- Переливание крови, составляющих крови, в виде эритроцитной массы и плазмы;
- Введение коллоидных растворов;
- Кровоостановливающие и сосудосужающие препараты.
При недостаточности указанных способов для остановки кровотечения и при вероятности повторного повреждения сосудов в скором будущем, применяют эндоскопическое или хирургическое вмешательство.
Эндоскопический гемостаз — довольно часто применяемый способ лечения кровотечений из пищевода. К частым эндоскопическим операциям относятся:

- Электрокоагуляция;
- Введение зонда с дальнейшим сдавливанием вен, проведение тугой тампонады;
- Легирование вен пищевода, бандаж;
- Нанесение тромбина или клеевой пленки на пораженные зоны вен.
Суть электрокоагуляции — удаление поврежденных тканей вен электрическим током. Часто процедура проводится с установлением бандажа, представляющего собой резиновые диски небольших размеров, которые фиксируются на расширенные сосуды.
Используют резиновый зонд сенгстакена – блекмора, с помощью которого прижимают сосуды и останавливают кровотечение. Зонд снабжен двумя баллонами, которые после введения раздуваются, надежно фиксируются в кардии и сдавливают деформированные вены. Применяют и тампонирующие баллоны, которые вводят через эзофагоскоп.
При невозможности проведения хирургических вмешательств (в основном при циррозе) проводится перевязывание поврежденных вен эластичными кольцами (на каждую проблемную вену надевается от 1 до 3 колец) или нейлоновыми петлями с целью достижения полного спадания вен с дальнейшим их склерозированием.
Современная медицина применяет малоинвазивное эндоскопическое вмешательство для устранения кровотечений из расширенных вен пищевода. К ведущим способам относятся:
- Интравазальный способ склерозирования ;
- Паравазальный способ.
Интравазальный метод введения склерозанта помогает создать соединительную ткань по месту локализации тромбированного варикозного узла. При паравазальном способе склерозант вводится в субмукозный слой, провоцирует рубцевание паравазальной клетчатки и оказывает сдавливание на проблемные сосуды пищевода. Метод является щадящим и имеет меньшее количество осложнений. Склеротерапию повторяют через 5 дней, спустя 1 и 3 месяца. Положительный результат обеспечивает проведение процедуры 5 раза в год.
К оперативным способам также относятся:
- Портосистемное стент – шунтирование. Процедура сопровождается введением в середину печени стента, цель которого — соединение функции портальной вены с функцией печеночной;
- Наложение спленоренального соединения – анастомоза. Анастомозами выступают почка и вена селезенки;
- Обшивание сосудов;
- Деваскуляризация. Иссекаются пораженные сосуды и заменяются протезом;
- Устранение пораженных, не подлежащих восстановлению вен пищевода;
- Портокавальное и спленоральное шунтирование способствует снижению давления, создает линию для транспортации крови в нижнюю полую вену пищевода из воротной.
Народные средства
Народные средства применяются исключительно на начальных стадиях и в целях профилактики. Обязательно комплексно с медикаментозной терапией.
Существует всего 2 самых эффективных рецепта:
- Купите японскую софору, очистите и измельчите. Отберите 2 столовые ложки и залейте их 0,5 литрами кипящей воды. Дайте настояться. Употребляйте в виде чайного напитка четырежды в день. Данная пропорция рассчитана на 2 дня. Продолжительность курса лечения составляет 2-3 месяца.
- Измельчите плоды шиповника и рябины, смешайте их. Отберите 2 ст. л. и залейте их 1 литром кипятка. Поставьте на огонь, доведите до кипения. Прокипятите 5 минут и отставьте. Дайте остыть. Употреблять внутрь по половине стакана. Данная порция рассчитана на 2 дня.
Очень важно соблюдать диету и принципы правильного рациона питания. Поэтому воспользуйтесь такими рекомендациями:
- Питание должно быть дробным – минимум 4 раза, максимум 6 раз в день.
- Последний перед сном прием пищи должен быть за 3-4 часа.
- Употребляйте больше витаминов Е, С. Они содержатся в яйцах, зеленом луке, маслах растительного происхождения, зеленом салате, цитрусовых, картофеле, ягодах и зелени.
- Употребляйте природные биофлавоноиды, которые содержатся в черешне и вишне.
- Полезен рутин и растительная клетчатка – чай, орехи, черная смородина, бобы, овощи и фрукты.
- Категорически запрещено пить крепкий кофе и чай, алкогольные напитки. Употреблять много сладостей, острые, копченые, жареные и соленые блюда. Воздержитесь от сдобной выпечки.

Особенности лечения
Тактика ведения пациента сводится к нескольким основным методикам:
- Жидкостная реанимация, включая переливание крови, если это необходимо.
- Эндоскопическая перевязка варикозов (резервный метод – склеротерапия).
- Внутривенное введение октреотида.
- Возможно проведение трансъюгулярного внутрипеченочного порто-системного шунтирования (TIPS).
Инфузионная терапия, включая переливание крови по мере необходимости, проводится для контроля гиповолемии и геморрагического шока
Пациентов с нарушениями свертываемости крови (например, со значительно повышенным МНО) можно лечить с использованием 1–2 единиц свежезамороженной плазмы, но это следует делать осторожно, так как большие объемы жидкости у пациентов без гиповолемии могут способствовать кровотечению из варикозных вен. При наличии цирроза печени с желудочно-кишечным кровотечением повышается риск бактерильной инфекции; показано профилактическое назначение антибиотиков – норфлоксацина или цефтриаксона
Т.к. при эндоскопии всегда удается выявить варикозное расширение вен, основные методы лечения представлены эндоскопическими вмешательствами. Эндоскопическому лигированию отдают предпочтение перед инъекционной склеротерапией. Параллельно следует назначать внутривенное введение октреотида (синтетического аналога соматостатина, который также можно применять).
Октреотид повышает спланхническое сосудистое сопротивление за счет подавления высвобождения сосудорасширяющих гормонов внутренних органов (например, глюкагона, вазоактивного интестинального полипептида). Стандартная доза составляет 50 мкг внутривенно болюсно, с последующим введением со скоростью 50 мкг/ч. Введение октреотида более предпочтительно, чем применявшихся ранее вазопрессина и терлипрессина – вследствие меньшей частоты нежелательных явлений.
Если, несмотря на принятые меры, кровотечение продолжается или рецидивирует, следует обратиться к неотложным вмешательствам по шунтированию крови из системы воротной вены в нижнюю полую, которые способствуют снижению давления в воротной вене и уменьшению интенсивности кровотечения. Среди неотложных процедур методом выбора является TIPS. Это инвазивное вмешательство под рентгеновским контролем, при котором из нижней полой вены в ветви воротной вены сквозь печеночную паренхиму проводится проволочный проводник. По ходу проводника производится расширение баллонным катетером и вводится металлический стент – искусственный порто-печеночный венозный шунт. Размер стента имеет важнейшее значение. Если он чрезмерно большой, есть риск развития порто-системной энцефалопатии вследствие большого потока портальной крови в системную циркуляцию. Если стент слишком мал, возникает риск его окклюзии. Хирургически сформированные порто-кавальные шунты, такие как дистальный спленоренальный шунт, работают аналогичным способом, однако эти вмешательства более травматичны и несут больший риск летального исхода.
Механическая компрессия кровоточащих варикозных узлов с помощью зонда Зенгштакена–Блэкмора или его аналогов несет высокий риск осложнений и не должна применяться как средство первого выбора. Все же зондовая тампонада выступает как средство спасения при задержке в выполнении TIPS. Зонд представляет собой гибкую назогастральную трубку, оснащенную одним желудочным и одним пищеводным баллоном. После введения зонда раздувают желудочный баллон воздухом определенного объема, затем вытягивающим усилием прочно устанавливают баллон напротив желудочно-пищеводного перехода. Нередко для остановки кровотечения достаточно установки этого баллона, но если оно продолжается, раздувают пищеводный баллон под давлением 25 мм рт.ст. Вмешательство причиняет достаточно большой дискомфорт и может приводить к перфорации пищевода и аспирации; во избежание этого нередко применяются эндотрахеальная интубация и внутривенная седация.
Трансплантация печени также способствует декомпрессии воротной вены, однако подходит только пациентам, уже включенным в Лист ожидания трансплантации печени.
Длительная терапия портальной гипертензии (с применением бета-блокаторов и нитратов) рассмотрена в соответствующем разделе. Может возникнуть необходимость лечения порто-системной энцефалопатии.
Для лечения кровотечения из варикозно расширенных вен желудка по причине тромбоза селезеночной вены (иногда это осложнение панкреатита) выполняют спленэктомию.
Что такое варикозное расширение вен пищевода
В кровообращении пищевода задействовано множество сосудов, это сложный комплекс, в котором отток крови происходит в восходящем и нисходящем направлениях. Варикоз чаще всего поражает систему сплетения вен между собой.
Варикоз подразделяется на форму с кровотечением и без кровотечения.
Также различают врожденную и приобретенную форму патологии:
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Сложность поражений определяет степень болезни, которая присваивается врачом. Чем выше степень, тем больше вероятность того, что для лечения потребуется проводить операцию.
Существует 4 степени варикоза:
- Нет ни выраженных проявлений, ни жалоб пациента.
- Может наблюдаться небольшое расширение (до 3 мм), просвет вены не заполняется.
- Варикозное расширение вен пищевода 1 степени может быть определено лишь при помощи эндоскопа.
- При обнаружении необходимо как можно быстрее начать лечение.
- Уже на этом этапе необходимо понимать, что возникают существенные ограничения, касающиеся, например, того, какую работу можно выполнять.
- Никоим образом нельзя допускать возникновения кровотечения, которое может быть вызвано, как минимум, поднятием тяжестей.
- Появляются внешние признаки поражения сосудов: вены четко просматриваются в нижнем отделе пищевода, занимают 1/3 полости.
- Диагноз ставится при помощи рентгена.
- Искривления сосудов четко видны на рентгенограмме.
- Наиболее распространенная форма. Признаки ярко выражены.
- Лечение третьей стадии варикоза подразумевает проведение операции.
- Вены сильно разбухают, проступают узлы.
- Вены значительно расширены и занимают 2/3 пищевода.
- Наблюдается истончение слизистой оболочки.
- Фиксируются гастроэкзофагеальные рефлюксы.
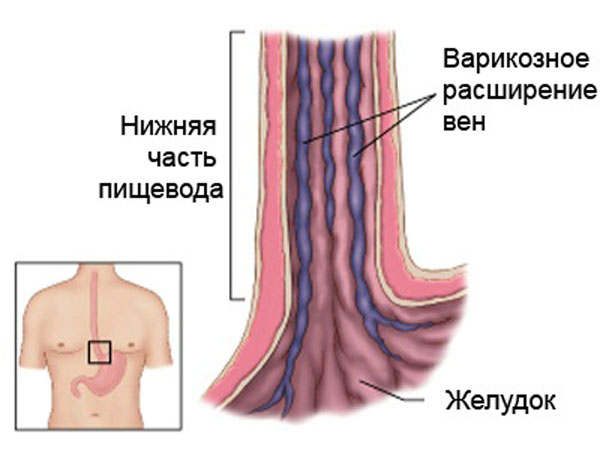
Варикозное расширение вен пищевода
Провоцирует варикоз вен пищевода повышение давления в полости воротной вены. По этой вене кровь поступает в печень, двигаясь от желудка, поджелудочной железы, селезенки.
Для определения повышенного давления в этой зоне существует специальный термин – портальная гипертензия.
Это состояние характерно для следующих заболеваний:
- склероз;
- структурные изменения печени и ее сосудов;
- тромбоз;
- компрессия воротной вены вследствие опухолей, кист, желчных камней;
- болезнь Бадди-Киари.
Эти факторы рассматриваются как первичные. В некоторых случаях они сочетаются с заболеваниями сердечно-сосудистой системы, а именно хронической сердечно-сосудистой недостаточностью. Она также провоцирует увеличение давления в венах.
В зависимости от того, поражения какого органа вызвали варикоз, существуют различия в течении патологии:
- При деструктивных явлениях в печени деформированные вены находятся в нижней части пищевода либо в центральной части желудка. При нарушении работы сердечной системы поврежденные вены проходят по всему органу.
- При патологии печени сформировавшиеся узлы больше по размеру в 2-3 раза.
Варикозное расширение вен при циррозе печени – наиболее распространенная причина патологии.
Варикоз развивается вследствие затруднения движения крови, вызванного образовавшимися из-за цирроза рубцами. Это протекает на фоне разрушения нормальной структуры печени.
В свою очередь, цирроз может являться последствием:
- алкоголизма;
- вирусного гепатита;
- употребления лекарственных препаратов, негативно сказывающихся на состоянии печени;
- наследственных патологий.
Цирроз печени может возникнуть даже у младенцев. Это возникает, когда мать, будучи беременной, перенесла тяжелые вирусные инфекции (гепатит, герпес и т.д.).
В начале заболевания признаков обычно не наблюдается. Первым симптомом, как правило, становится кровотечение из пищевода. При этом, кровотечения также могут быть различны: начиная от незначительных, заканчивая обильными, со смертельным исходом.
Регулярно возникающие кровотечения, даже незначительные, вызывают гипохромную анемию, общую слабость, адинамию, одышку, бледность, потерю массы тела. Может наблюдаться мелена.
Заболевание может различаться и по скорости течения. Если патология развивается медленно, то пациент длительное время может даже не догадываться о ней. Если варикозный процесс развивается быстро, то за несколько дней до кровотечения человек может почувствовать сдавление в груди.
Здесь имеется информация о том, чем опасен варикоз матки при беременности.
Схема кровообращения печени и механизм развития портальной гипертензии и варикозного расширения вен пищевода
Симптомы флебэктазии пищевода
Согласно данным проведенных ранее исследований, расширение вен в пищеводе у мужчин выявляется в 2 раза чаще. В основном, с патологией сталкиваются люди в возрасте около 50 лет. В каждом случае болезнь протекает по-своему, у кого-то стремительно, у других – вяло. Порой о внутреннем заболевании могут говорить слабые недомогания:
- отрыжка с изжогой;
- трудности с проглатыванием пищи;
- дискомфорт и тяжесть в грудине;
- частое сердцебиение.
Перечисленные симптомы могут говорить о начинающемся воспалении слизистой пищевода, которое сопровождает варикоз вен. Опасным осложнением считается кровотечение, неоднократная потеря крови приводит к анемии, ухудшению общего состояния здоровья, слабости, бледности и одышке, похудению.
Учитывая, что клиническая картина схожа с признаками других болезней, необходима дифференциальная диагностика.
Кровотечения бывают незначительными или серьезными, угрожающими жизни пациента. Спровоцировать разрыв сосуда и кровотечение могут факторы:
- лихорадка;
- подъем тяжестей;
- подъем уровня АД;
- переедание;
- заболевания ЖКТ.
Пациентам, у которых уже выявлен варикоз, нужно серьезно относиться к запретам, и обязательно их соблюдать. Предвестником кровотечения в пищеводе будет солоноватый привкус в ротовой полости, легкое щекотание в горле. В дальнейшем начинается рвота с кровью, цвет ее варьируется от ярко красного до цвета кофейной гущи. От большой кровопотери в глазах темнеет, голова кружится, и нужно срочно вызывать неотложку, поскольку состояние может окончиться смертью. Даже незначительная потеря крови, которая повторяется время от времени, чревата стойкой анемией. Недостаток гемоглобина вызовет гипоксию, а с ней и другие серьезные нарушения.
Методы лечения
Основной целью лечения варикозного расширения вен пищевода является профилактика кровотечения. Однако если оно все же имеет место, то первоочередной задачей является его остановка и проведение терапии, предупреждающей потери крови в дальнейшем.
Устранение угрозы кровотечения в пищеводе возможно в том случае, если все усилия будут направлены на борьбу с болезнью, в результате которой возникла портальная гипертензия (стенокардия, гепатит, тромбоз). Понизить давление и, соответственно, риск возникновения кровотечения, могут применяемые для лечения заболеваний сердца препараты (например, бета-блокаторы). Помощником может оказаться и нитроглицерин в случае его длительного применения.
Основная классификация нехирургических процедур лечения направлена на предотвращение и устранение кровотечения (гемостатическая терапия) путем снижения давления в сосудах:
- Медикаментозное лечение в виде приема витаминов, вяжущих препаратов и антацидов (лекарств, снижающих кислотность в желудке). Данный способ направлен на профилактику пептического эзофагита, при котором воспаление может перейти на стенки сосудов, вызвав кровотечение;
-
Переливание крови, эритроцитарной массы, плазмы;
- Введение коллоидных растворов;
- Прием крововосстанавливающих и способствующих сужению сосудов препаратов.
В случаях, если перечисленных методов недостаточно для основательной остановки кровотечения и существует риск повторного повреждения сосудов в скором будущем, прибегают к операциям: эндоскопическим или хирургическим.
Эндоскопические вмешательства
Поскольку определение такого диагноза, как варикоз пищевода, становится возможным, в первую очередь, благодаря проводимой эндоскопии, то и лечение заболевания зачастую предусматривает эндоскопический гемостаз. К эндоскопическим часто применяемым операциям относят:
- Электрокоагуляцию;
- Введение зонда с целью сдавливания вен, проведение тугой тампонады;
- Легирование вен пищевода;
- Бандаж;
- Нанесение тромбина или клеевой пленки специального назначения на пораженные участки вен.
Электрокоагуляция предусматривает удаление поврежденных тканей вен электрическим током. Иногда врачи рекомендуют пациентам процедуру, предусматривающую установление бандажа – небольших резиновых дисков, которые фиксируются над расширенными сосудами. Это способствует остановке кровотечения.
Использование резинового зонда, например, Сенгстакена-Блекмора для воздействия на поврежденные вены предусматривает прижим кровоточащего сосуда. Происходит это путем раздутия двух баллонов зонда, которые надежно фиксируются в кардии и сдавливают деформированные вены. Современные гофрированные зонды используются и при лечении язв желудка. Однако если указанный метод не дает требуемых результатов, используют сдавливание тампонирующими баллонами через эзофагоскоп.
В случае плохой переносимости хирургических вмешательств больными, например, с циррозом печени, врачами применяется метод малоинвазивного вмешательства – эндоскопического легирования варикозных вен пищевода. Этот способ лечения заключается в перевязывании поврежденных вен небольшими эластичными кольцами (на каждую расширенную вену накладывается от 1 до 3 колец) либо же нейлоновыми петлями с целью достижения полного спадения вен с последующим их склерозированием.
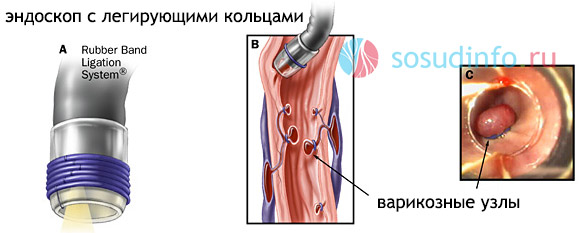
легирование варикозных вен пищевода
Хирургические операции
Такой вид лечения, как склерозирование, относится к хирургическим методам и представляет собой введение в варикозно-расширенные вены специального раствора. Поставка раствора к венам осуществляется путем инъекций. Вкалывание происходит в просвет вены пищевода. Как правило, процедуру склеротерапии повторяют через 5 дней, 1 и 3 месяца. Для достижения положительного результата общее число процедур в год должно составлять 4-5 раз.
Помимо склерозирования к оперативным методам лечения варикоза пищевода относят:
- Портосистемное стент-шунтирование. Оно сопровождается введением в среднюю часть печени стента (специального устройства), назначение которого состоит в соединении функции портальной вены с печеночной;
- Наложение спленоренального соединения (анастомоза). Объектами анастомоза выступают левая почка и вена селезенки;
- Обшивание сосудов;
- Устранение пораженных, не подлежащих восстановлению, вен пищевода.
Портокавальное и спленоренальное шунтирование, снижая венозное давление, обеспечивают наличие еще одной линии движения крови в нижнюю полую вену пищевода из воротной.