Врачи узи москвы: отзывы о врачах
Содержание:
- Как делают гинекологическое УЗИ
- Виды
- Заболевания и гинекологическое УЗИ
- Показания к проведению
- Виды УЗИ малого таза
- Результаты
- 2 Что показывает гинекологическое УЗИ?
- Как выполняется УЗИ в акушерстве и гинекологии
- Методики
- На какой день цикла делать исследование?
- УЗИ яичников
- Нормальная эхографическая картина
- Какие органы осматривает врач
- Расшифровка
Как делают гинекологическое УЗИ
Ультразвуковое исследование в гинекологической сфере может назначаться трансабдоминально, трансвагинально или трансректально. В первом случае пациентке необходимо лечь на кушетку, врач будет аккуратно проводить датчиком по животу, исследуя внутренние ткани и органы. Во втором и третьем случаях датчик оборудования для УЗИ вводится внутрь тела женщины. Эти два способа позволяют датчику проникнуть как можно ближе к исследуемым органам и провести детальный их осмотр.
О точных сроках проведения гинекологического УЗИ вам может сообщить ваш лечащий врач. Все зависит от того, в какие дни у женщины проходит менструация и насколько продолжителен ее менструальный цикл. Специалисты утверждают, что оптимальное время для проведения такого УЗИ —не далее пятого дня после окончания менструации. Однако исследование не должно проводиться позднее десятого дня. Таким образом, гинекологическая диагностика осуществляется в первой фазе цикла. Связано это с тем, что слой эндометрия в этот период довольно тонок и позволяет очень детально рассмотреть полость матки на предмет обнаружения патологий. Вторая фаза цикла делает эндометрий плотным, поэтому, например, кисту или полипы, образующиеся на матке, заметить куда сложнее.
Виды
Существует несколько видов ультразвукового исследования по гинекологии. Какая именно будет назначена процедура, решает лечащий врач. От правильности проведения исследования зависит то, насколько точными будут результаты УЗИ. Ультразвуковое исследование могут проводить следующими способами:
- трансвагинально;
- трансабдоминально;
- трансректально.
Первый тип УЗИ органов малого таза осуществляется через влагалище. Такой метод очень часто применяется в гинекологии, потому что является самым точным. При помощи влагалищного датчика можно подобраться максимально близко к яичникам и матке и хорошо их рассмотреть. Кроме того, влагалищная стенка, в отличие от брюшной, намного тоньше. Соответственно, изображение при трансвагинальном УЗИ четче.
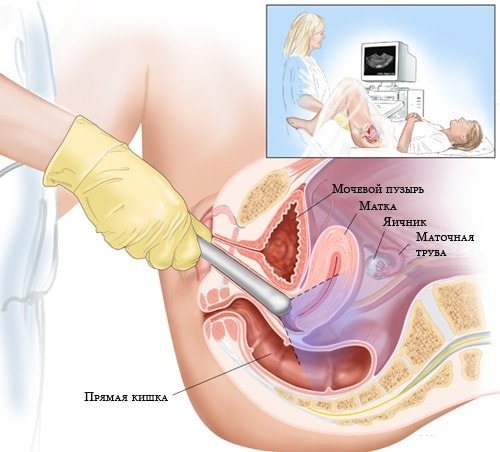
Трансабдоминальное УЗИ — это классический метод исследование, при котором УЗИ датчик прикладывается к животу. Недостаток такого метода в том, что исследовать можно только органы, находящиеся вблизи к брюшной стенке. Из-за невысокой информативности трансабдоминальное УЗИ часто дополняют МРТ, лапароскопией и другими гинекологическими процедурами.
Трансректальное УЗИ подразумевает введение датчика в анальное отверстие. Такой метод в гинекологии применяется достаточно редко, только у девственниц и при острой необходимости. Чаще врачи все же выбирают трансабдоминальное УЗИ.
Также УЗИ малого таза может проводиться в нескольких режимах:
- в двухмерном;
- трехмерном;
- четырехмерном.
Рассмотрим подробнее эти виды УЗИ.
2D
Самым распространенным в гинекологии является двухмерное УЗИ. При таком методе обследования появляется изображение в одной плоскости. При помощи 2Д УЗИ можно оценить размеры и форму матки, шейки матки, яичников, оценить состояние оболочки органов.
Патологии мочевого пузыря на двухмерном исследовании можно оценить только в том случае, если орган достаточно сильно наполнен. Также такой метод сонографии позволяет увидеть опухоли, кисты, лишнюю жидкость в брюшной полости. Метод является базовым и применяется повсеместно.
3D
Трехмерное УЗИ является более информативным, чем двухмерное, так как оно позволяет получить четкое изображение в нескольких плоскостях. Врач может увидеть орган «в разрезе», изучив каждый его слой.
Трехмерное ультразвуковое исследование позволяет получить следующие данные:
- пол ребенка и наличие генетических аномалий при беременности;
- врожденные патологии матки;
- опухоли;
- кисты;
- степень эндометриоза;
- спайки;
- полипы;
- местонахождение внутриматочной спирали.
Очень часто этот метод используют при беременности, так как он позволяет подробно рассмотреть малыша со всех сторон, а также получить объемные фото и видео с изображением ребенка.
4D
Четырехмерное УЗИ такое же объемное, как и трехмерное, но еще и со звуковым сопровождением в реальном времени. Такой метод применяют при беременности, он позволяет оценить изменение сердцебиения плода.
4Д УЗИ позволяет оценить кровоток в области малого таза, обнаружить варикозное расширение вен. Также при помощи этого метода диагностируют воспаления, опухоли и многие другие гинекологические нарушения.
В большинстве случаев такой метод УЗИ органов малого таза у женщин позволяет получить цветное изображение. Но при проведении процедуры может понадобиться совмещение трансабдоминального и трансвагинального исследования.
Какое лучше делать УЗИ малого таза, решает лечащий врач. Если есть возможность подтвердить патологию трансабдоминально, то будет назначен такой вид исследования. Но не стоит отказываться от трансвагинального или трансректального УЗИ. Врачи назначают такой метод не для того, чтобы помучить своих пациентов, а для получения максимально точных результатов. Нужно помнить, что от УЗИ будет зависеть эффективность дальнейшего лечения.
Заболевания и гинекологическое УЗИ
Когда врач подозревает у женщины определенное заболевание, ему необходима наглядная информация о расположении органов малого таза, их размерах и дефектах. Ультразвуковое исследование позволяет выявить целый ряд болезней быстро, качественно и информативно. В особой зоне риска женских внутренних органов малого таза полость матки и яичников.
Эндометриоз является одной из самых распространенных проблем женского здоровья. При данном заболевании ткань полости матки, эндометрий, врастает в нее и переходит на другие органы. Опасность эндометриоза заключается в том, что в 30% случаев он приводит к бесплодию. Также эндометриоз может вызвать появление и разрастание спаек, и стать причиной миомы матки. Обычно чтобы выявить проблему с помощью УЗИ, исследование проводят во второй части менструального цикла. Именно в это время матка увеличивается в размерах, и ее дефекты становятся заметнее. В ходе развития эндометриоза у женщин часто наблюдаются кровянистые выделения в период между менструациями, хаотичность менструального цикла, боли при половом акте, а также боли при мочеиспускании. Но на начальном этапе развития болезнь никак себя не проявляет. Именно поэтому УЗИ может вовремя выявить очаги разрастания и эндометриотные образования в виде кист яичников.
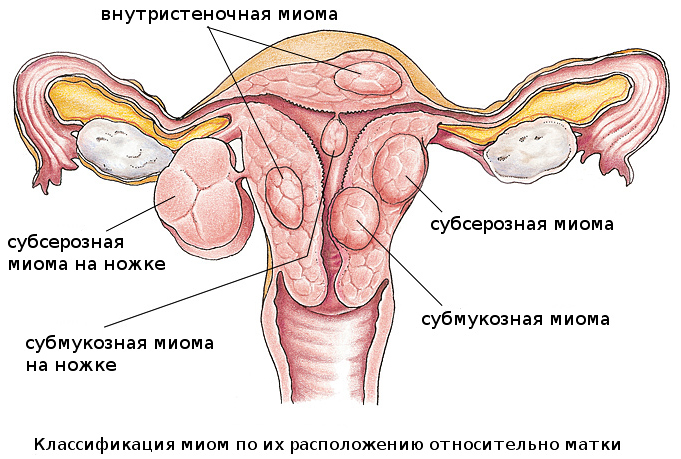
Главные симптомы проявляются во время менструального цикла в виде долгих и обильных кровотечений. В данном случае ультразвуковое исследование делается сразу после месячных. УЗИ покажет врачу количество миом, их размер и расположение. Диагностирование доброкачественной опухоли должно проводиться при первых же подозрениях на нее, потому как если образование достигнет больших размеров, то единственным выходом будет операция. Вместе с миомой иногда полностью удаляется и матка.
Показания к проведению
Когда нужно делать гинекологическое УЗИ?
- Исключение физиологических аномалий развития матки .
- Подозрение на рак или гиперплазию эндометрия , полипы эндометрия .
- Подозрение на поликистоз яичников .
- Подозрение на эндометриоз (патологическое разрастание эндометрия за пределы матки).
- Подозрение на миому матки .
- Контроль за состоянием внутриматочной спирали после ее установки и удаления.
- Диагностика беременности, дальнейшее наблюдение за ростом и развитием плода в ходе акушерского УЗИ.
Обследование может быть назначено и в профилактических целях. Оно позволяет выявить практически весь спектр серьезных заболеваний гинекологического профиля на ранних стадиях, поэтому врачи-гинекологи советуют пациенткам проводить УЗИ каждые два года.
Виды УЗИ малого таза
Каждый из видов имеет свою специфику, способы подготовки и условия проведения.
Существует несколько способов проведения УЗИ брюшной полости:
- трансвагинальный;
- трансабдоминальный;
- трансректальный.
Выбор метода зависит от возраста, физиологических особенностей пациентки и цели обследования. Для получения полной картины типы могут совмещаться между собой.
УЗИ матки и придатков делают с помощью разных типов в зависимости от симптомов и состояния организма.
Трансвагинальный
Этот способ осуществляется с помощью внутренних ультразвуковых волн. Суть метода заключается в том, что специалист вводит датчик через влагалище, предварительно надев на него презерватив.
Трансвагинальное УЗИ предполагает глубокое информативное исследование, которое не требует особой подготовки. Нередко проводится, когда через брюшную стенку плод еще не заметен. Однако он не подходит девушкам, не живущим половой жизнью, и при наличии новообразований в большом количестве.
При неаккуратном обращении во время процедуры можно спровоцировать выкидыш.
Трансабдоминальный
Используется внешний ультразвук при прохождении сквозь брюшную стенку.
Наружное сканирование происходит следующим образом. На низ живота наносится гель, проводящий звуковые сигналы. Затем врач сканирует датчиком зону малого таза.
Трансабдоминальное обследование чаще всего назначают в таких случаях:
- у беременных пациенток с 6-го месяца;
- у женщин с маточным кровотечением;
- во время менструаций;
- девственницам;
- при общем осмотре.
Если на зоне сканирования имеются повреждения (ожог, гнойное поражение, раны, царапины, швы после операции), а также при избыточном весе абдоминальный способ не подходит. Кожные дефекты препятствуют прохождению импульсов и искажают изображение.
Трансректальный
Применяется внутренняя эхография, при которой сканирование проводится небольшим тоненьким датчиком, введенным через анальное отверстие.
Трансректальный способ подходит мужчинам и молодым девушкам, не имеющим половых отношений, но противопоказан при наличии воспалительных процессов, а также если прямая кишка отсутствует.
Назначается, когда нет возможности провести трансабдоминальное исследование, или в дополнение к внешнему сканированию для получения более информативного и точного результата.
Результаты
Оценка визуализированных структур производится прямо во время проведения манипуляции. Врач смотрит на экран монитора, параллельно определяет размер исследуемых структур, а медсестра ведет протокол.
По результату диагностики пациентка может получить фотографию обнаруженных образований с расшифровкой и размерами тех или иных структур. Это необходимо для консультации с другими специалистами.
Ультразвуковое исследование — лидер современной неинвазивной диагностики. Метод визуализации с помощью УЗИ основан на эхолокационной технологии.
Ультразвуковая волна отражается от органа и улавливается датчиком, после чего детализированное изображение передается на экран УЗИ-аппарата.
Визуализация позволяет врачу за короткое время оценить состояние здоровья пациентки и подтвердить или исключить наличие новообразований и патологических процессов.
2 Что показывает гинекологическое УЗИ?
При проведении процедуры можно увидеть:
- Маточную, трубную, или так называемую брюшнополостную беременность (диагностику можно проводить на любой день цикла).
- Аномалии развития и формирования матки и придатков (диагностику можно проводить на любой день цикла, но предпочтительней либо 10-11, либо 21-23 день).
- Воспалительные явления матки и придатков (исследование лучше всего проводить на 10 день цикла или же на 21-23 день цикла).
- Эндометриоз (УЗИ в этом случае нужно проводить на 21-23 день цикла с дополнительной допплерометрией).
- Гидро-, гемо- или же пиосальпинкс. Лучше всего для его диагностики делать запись на 10 день цикла.
- Родовые осложнения и осложнения абортов (их можно диагностировать на какой-либо угодно день цикла).
- Новообразования органов малого таза. Для их диагностики лучше делать запись на 21-23 день цикла.
- Полипы эндометрия (хорошо визуализируются с 10 дня).
- Миома матки и миоматозные узлы (их можно обнаружить на какой угодно день цикла).
- Кисты яичников (хорошо визуализируются с 10 дня).
- Перекруты кистозной ножки яичника (их хорошо видно с 10 по 15 день цикла).
- Патологическое скопление жидкости в области малого таза.
Также стоит отметить, что во время проведения процедуры ЭКО гинекологическое обследование может вести динамическую диагностику состояние яичников и матки. Во время беременности гинекологическое УЗИ вполне подходит для контроля за развитием и формированием плода.
2.1
Подготовка к исследованию
Подготовиться к гинекологическому ультразвуковому исследованию достаточно просто. Но универсального рецепта для всех видов диагностики нет, поэтому готовиться нужно к каждому из методов отдельно.
Проще всего подготовиться к трансабдоминальному обследованию. Так за три дня до проведения исследования стоит исключить из пищи все продукты, вызывающие патологическое брожение в кишечнике.
Последний прием пищи должен быть в 18:00 за день накануне исследования или в 10 часов вечера, если у вас ночной режим. Если диагностика будет проводиться вечером, то в день процедуры можно покушать за 10-12 часов до ее начала.
Подготовиться к трансвагинальной диагностике нужно используя ту же диету, что применима к предыдущему методу обследования. Кроме того, не разрешается есть за 4 часа до процедуры, а перед ее началом нужно опустошить мочевой пузырь.
При трансректальном методе диагностике нужно соблюдать всю ту же диету, но на вечер следует поставить очистительную клизму. Можно использовать «Пиколакс» или же «Микролакс», но куда лучше подобрать препарат на консультации со специалистом.
2.2
Проведение гинекологического УЗИ (видео)
2.3
Патологические результаты УЗИ
Расшифровка результатов гинекологического УЗИ является уделом врача-специалиста. Лучше всего придти на консультацию к врачу и получить окончательный диагноз на основе данных, полученных с помощью обследования.
Но можно воспользоваться и доступной всем информацией о наиболее часто встречающихся патологиях женских половых органов и их клинических проявлениях на УЗИ.
Перечислим, какие именно патологии можно заметить при диагностике:
- при воспалительных процессах матки, сколько бы они слабы и сильны не были, слизистая на УЗИ выглядит неоднородно утолщенной;
- расшифровка обнаруженных объемных образований разрастающихся из эндометрия, сколько бы их по количеству ни было, указывает на полипы (данная находка требует консультации врача);
- расшифровка обнаруженных образований (опять же, сколько бы их ни было), находящихся в толще мышечной оболочки, указывает на миоматозные узлы;
- расшифровка коричневатых пузырей в яичнике указывает на шоколадные кисты (они требуют дополнительной консультации врача, так как иногда за ними скрывается рак);
- расшифровка обнаруженных спаек и перетяжек фаллопиевых труб говорит о наличии трубной непроходимости;
- расшифровка свободной жидкости в области малого таза указывает на пельвиоперитонит, требующий экстренных мер лечения.
Также не стоит забывать, что во время месячных гинекологическое УЗИ тоже проводится. Часто его назначают в целях профилактики.
Более того, после лечения любой патологии женских половых органов, требуется обязательный контрольный осмотр. Расшифровка полученных при таком обследовании данных должна проводиться не только гинекологом, но и урологом.
Как выполняется УЗИ в акушерстве и гинекологии
Наружное обследование делается следующим образом:
- Пациентка располагается на кушетке лежа на спине.
- Медик наносит на поверхность кожи специальный гель.
- Затем специалист водит по животу датчиком.
Алгоритм действий врача при интравагинальном способе:
- Обследуемая ложится спиной на кушетку и слегка раздвигает ноги.
- Доктор надевает на ультразвуковой датчик презерватив.
- Устройство помещают непосредственно во влагалище.
Для этого метода УЗИ в аптеках продаются специальные стерильные кондомы.
Процедура трансректального исследования проводится подобно трансвагинальной. Исключением является лишь то, что датчик при осмотре вводится пациентке через прямую кишку. При этом она должна правильно расположиться на кушетке (лежа на боку).
Во время обследования медсестра ведет протокол, в котором фиксирует все данные, озвученные врачом.
Загрузка …
Методики
От показаний, противопоказаний и возрастных особенностей лиц женского пола зависит, каким именно способом будет проводиться исследование. Основные виды УЗИ мочеполовой системы, которые применяются для женщин – это трансабдомнальное, трансвагинальное и трансректальное. Несмотря на общие моменты, эти методики имеют и некоторые различия, которые следует учесть пациенткам при подготовке к процедуре.
Трансабдоминальное УЗИ
Самый простой метод, применяющийся в большинстве случаях. Суть его заключается в изучении мочеполовой системы у женщин при обычном передвижении ультразвукового излучателя в нижней части живота. Для улучшения контакта с кожей и минимизации трения диагност наносит специальный гель на излучатель и затем обследует проекции внутренних органов малого таза.
 Выполнение трансабдоминального УЗИ малого таза
Выполнение трансабдоминального УЗИ малого таза
Чтобы результаты получились максимально точными, все вышеперечисленные методики требуют проведения особой подготовки, состоящей из пищевых ограничений и правильного наполнения мочевого пузыря перед процедурой. Пищевые ограничения выглядят, как исключение из рациона продуктов, повышающих газообразование в кишечнике, так как пузырьки газа могут быть ошибочно приняты за кисты или опухоли.
К запрещенным продуктам относятся жирные виды сыров, мяса, рыбы и бульоны из них, сырые фрукты и овощи, острая, соленая, жареная пища, копчености, пряности, молочная и хлебобулочная продукция, сладости.
Следует исключить алкоголь, газированные напитки и воду, а за несколько часов до процедуры нельзя курить, жевать жвачку и сосать леденцы. Свое меню за 3–4 дня до проведения исследования необходимо составить из нежирных видов мяса, птицы, рыбы и первых блюд на их основе, отварных овощей, каш – гречневой, рисовой, овсяной. Также можно в день съедать 1 отварное яйцо и выпивать 1 стакан кефира или молока.
Разрешается пить на протяжении подготовки к УЗИ некрепкий чай или кофе. К трансабдоминальному УЗИ необходимо позаботиться о том, чтобы мочевой пузырь был полным – благодаря этому приподнимутся петли кишечника и внутренние органы будут доступны к изучению. Для достаточного наполнения пузыря можно просто воздержаться не менее 3 часов от мочеиспускания либо за 1–1,5 часа перед УЗИ выпить не менее 1 литра негазированной воды.
Трансвагинальное УЗИ
Или как его еще иногда называют интравагинальное УЗИ, несмотря на чуть более сложный доступ, применяется также довольно часто, как и предыдущая методика. При ее проведении используется специальный гинекологический датчик, имеющий диаметр около 3 см, что не приносит никаких болевых ощущений при осмотре.
 Гинекологический датчик благодаря своему размеру позволяет провести процедуру безболезненно
Гинекологический датчик благодаря своему размеру позволяет провести процедуру безболезненно
Влагалищное обследование, как и две остальных процедуры длится не более 10-20 минут, и лишь в спорных случаях может немного затянуться. Подготовка к гинекологическому УЗИ через влагалище более проста, чем при предыдущей – необходимо помочиться перед исследованием, чтобы полный мочевой пузырь не мешал передвижению трандюсера (датчика). На него врач одевает презерватив в гигиенических целях, пациентка укладывается спиной на кушетку, разводит колени по принципу положения на гинекологическом кресле. Внутривагинальное УЗИ отдалено напоминает акушерский осмотр.
Важно! Если у пациентки есть аллергия на латекс, то при назначении внутривлагалищной ультразвуковой диагностики нужно обязательно сказать об этом врачу.
Трансректальное УЗИ
В гинекологии также применяется трансректальная методика, но гораздо реже – в основном у девственниц либо по каким-то определенным показаниям. Чтобы подготовиться к УЗИ таким способом, необходимо обязательно очистить прямую кишку от каловых масс, так как делается процедура путем ввода в нее специального датчика.
Ректальный ультразвуковой излучатель по диаметру еще меньше влагалищного, поэтому болевых и просто неприятных ощущений не бывает. При проведении гинекологической диагностики данной методикой также используется презерватив, и его смазка позволяет врачу войти в анальное отверстие легко и безболезненно. Мочевой пузырь наполнять не нужно.
На какой день цикла делать исследование?
Очень актуальным вопросом для женщин является: «На какой день цикла нужно проходить гинекологическое УЗИ?». Зачастую это зависит от показаний к исследованию. Не существует конкретный день, когда лучше всего проводить обследование органов малого таза.
Динамику изменения в структуре и функции яичников оценивают, повторяя исследования в разные сроки: на 10, 15, 22 день цикла.
Проведение манипуляции во время месячных при трансвагинальном методе затруднительно, а результаты будут искажены. Если сразу после менструаций не удалось провести диагностику, лучше делать исследование на 15–22 день цикла.
УЗИ яичников
Исследование придатков (маточных труб и яичников) на УЗИ аппарате выполняется при подозрении на их заболевание, также и в профилактических целях при прохождении женщиной или девушкой планового гинекологического осмотра. Обычно придатки матки на УЗИ выявляются достаточно легко, однако в тех случаях, когда имеет место хронические вопалительные процессы, спайки в малом тазу, ретрофлексия матки, поиск яичников оказывается затрудненным.
УЗИ яичников норма
В репродуктивном возрасте эхографические размеры нормы яичников на УЗИ составляют в среднем 30 мм в длину, 25 мм — в ширину, 15 мм — в толщину. Объем яичника в норме не превышает 8 см3. Однако, в зависимости от фазы менструального цикла он может варьировать. Наибольшие размеры придатков на УЗИ наблюдаются у женщин в возрастной группе от 30 до 49 лет. В ранней фолликулярной фазе от 10 до 20 примордиальных фолликулов начинают свое развитие. Основная их масса вскоре претерпевает обратное развитие. В среднем 5 фолликулов из них достигает стадии граафова пузырька. С 8 по 12 день удается идентифицировать доминантный фолликул, который превышает в этот период 15 мм. Развитие остальных фолликулов в этот период останавливается.
Доминантный фолликул продолжает увеличиваться в среднем на 2 — 3 мм в день и к моменту овуляции его нормальный диаметр достигает 18 — 24 мм. В постменопаузе, в связи с угасанием репродуктивной функции, размеры яичника уменьшаются, что четко можно проследить при проведении этого исследования.
УЗИ шейки матки и придатков (яичников, труб) является ценным методом диагностики и при внутриматочной контрацепции. Позволяет хорошо контролировать процесс постановки и удаления ВМС, своевременно выявлять неправильное расположение, частичное или полное ее выпадение, врастание частей контрацептива в маточную стенку.
Когда надо сделать УЗИ «по гинекологии»
На какой день цикла лучше делать УЗИ матки и яичников, определяет лечащий врач гинеколог. Здоровым женщинам рекомендуется проводить УЗИ каждый год, в программе диспансеризации. Оптимальные сроки его проведения — I фаза менструального цикла (5-7-й день от начала менструации).
При наличии определенных жалоб сделать женское внутреннее УЗИ следует в любой день менструального цикла. Подготовка не сложная и заключается в бесшлаковой диете с целью уменьшения газообразования за 1-2 дня до визита к врачу; непосредственно перед исследованием — опорожнение мочевого пузыря для женщин, и, напротив, наполнение до появления позывов в туалет «по маленькому» — для девушек-девственниц. Более подробную информацию о подготовке можно получить в справочной той клиники гинекологии, где Вы решите сделать УЗИ по женски.
Основные причины делать исследование:
- гинекологические болезни — диагностика и контроль после лечения;
- боли внизу живота, в том числе в середине цикла;
- боль при половом акте и во время месячных;
- любые нарушения менструального цикла;
- хронические воспаления матки и придатков;
- планирование зачатия ребенка;
- подозрение на беременность, в т.ч. внематочную
- динамическое наблюдение хода ЭКО;
- заболевания молочных желез;
- подозрение на патологию женских органов;
- профилактические осмотры.
Стоимость услуг
Сколько стоит сделать УЗИ матки и яичников в клинике
| УЗИ женское | Цены |
|---|---|
| Вагинальным датчиком | 3 000 |
| Абдоминальным датчиком | 3 000 |
| Комплексное обследование (абдоминальное + вагинальное) | 4 500 |
Нормальная эхографическая картина
Расшифровка УЗИ органов малого таза у женщин начинается с измерения размеров матки. Длина, определяемая как расстояние от дна матки до внутреннего зева шейки, должна составлять 5–8 см. Средняя длина у здоровых нерожавших женщин, должна находиться в пределах 6,0–7,1 см. У женщин, родивших одного ребенка, наблюдается незначительное увеличение тела матки, более выраженное после нескольких родов.
Переднее-задний размер (толщина) матки в норме должен находиться в пределах 3–4 см, а поперечный размер (ширина) – 4,5–6,0 см. По прошествии нескольких лет после угасания репродуктивной функции, допустимо уменьшение размеров матки до 4–5 см
Немаловажным фактором, принимаемым во внимание, при оценке состояния женских репродуктивных органов, является положение матки
В норме, она находится в центральной части малого таза, отклоняясь к передней брюшной стенке. Такое положение в протоколе обследования обозначают термином «антефлексио». Термином «ретрофлексио» обозначают физиологическое нарушение положения тела матки, вызванное ее отклонением назад, то есть «загибом», а «латерофлексио» означает смещение матки относительно центральной оси тела.
Важно! При оценке положения матки следует учитывать, что наполненный мочевой пузырь вызывает некоторое отклонение от ее нормального положения. На УЗ-снимке: матка на 19 день менструального цикла
Длина тела матки (цифра 1) составляет 57,6 мм, ширина (цифра 2) – 42,9 мм, ширина полости матки (цифра 3) – 7,1 мм
На УЗ-снимке: матка на 19 день менструального цикла. Длина тела матки (цифра 1) составляет 57,6 мм, ширина (цифра 2) – 42,9 мм, ширина полости матки (цифра 3) – 7,1 мм
Шейка матки на эхограмме определяется как 2–3-сантиметровое образование, цилиндрической формы, с неотличимой от матки эхогенностью. Ширина цервикального канала должна находиться в пределах 3–4 мм. Яичники при ультразвуковом исследовании выглядят как овальные образования, расположенные по обеим сторонам от матки. Длина яичников в норме должна составлять 2,7–3,7 см, ширина 2,1–2,9 см, а переднее-задний размер – 1,7–2,1 см.
Вообще, величина яичников может варьироваться в довольно широких пределах, поскольку во время роста фолликулов происходит увеличение яичника. После выделения доминантного фолликула, определяющегося в первой фазе цикла в виде небольшого образования (0,5–1,3 см), продолжающего активно расти, до 12–14 дня менструального цикла, остальные вновь уменьшаются, и яичник приобретает нормальные размеры.
Ко дню овуляции, фолликул может достигать в размере 1,5–2,9 см и хорошо определяться на УЗИ. При визуальной оценке, размер одного яичника не должен превышать половины ширины тела матки. Маточные трубы в норме на УЗИ не определяются. Сразу после овуляции, начинается формирование желтого тела, временной гормонопродуцирующей железы, основное предназначение которой, обеспечение имплантации эмбриона и сохранение беременности.
Желтое тело представляется небольшим образованием с неоднородными толстыми стенками и жидкостным содержимым. Запись в протоколе ультразвукового обследования «киста желтого тела» оценивается исходя из сроков проведения диагностики, так как обнаружение кисты после овуляции, свидетельствует о нормальной работе репродуктивной системы, а до овуляции – о патологическом образовании.
Эндометриальный слой в полости матки в первые дни менструального цикла определяется как неоднородная структура различной толщины (от 0,3 до 0,8 см). К моменту окончания менструального кровотечения (4–5 день цикла), толщина эндометриального слоя составляет всего 0,2–0,4 см и на эхограмме практически не видна. В раннюю фазу пролиферации (6–7 день цикла) можно заметить незначительное утолщение эндометрия до 0,6–0,9 см, с одновременным снижением эхогенности.
В те же сроки хорошо определяется его слоистость в виде появления тонкого эхонегативного контура толщиной 1 мм. К 10 дню толщина эндометриального слоя составляет около 1 см. В секреторную фазу (15–27 день цикла), а также в период менструального кровотечения, происходит значительное утолщение эндометрия (иногда до 1,5 см), отмечающееся на эхограмме в виде утолщенной отражающей поверхности внутренней полости матки.
Важно! Обнаружение желтого тела и утолщенного эндометрия в начале менструального цикла, при отсутствии плодного яйца в полости матки, может служить косвенным признаком внематочной беременности. На УЗ-снимке: матка на 25 день менструального цикла
Толщина эндометриального слоя составляет 1,0 см
На УЗ-снимке: матка на 25 день менструального цикла. Толщина эндометриального слоя составляет 1,0 см
Какие органы осматривает врач
В ходе проведения ультразвукового обследования на первом этапе врач-диагност оценивает состояние тазовых органов женщины. Он изучает их расположение, форму, эхоструктуру ткани, выполняет замеры. Далее, при необходимости, с помощью цветового допплеровского картирования измеряется скорость и объем кровотока, индекс резистентности. На УЗИ обследовании у женщин обследуются следующие органы:
- матка;
- фаллопиевы трубы;
- яичники;
- мочевой пузырь.
Многое в расшифровке зависит от специалиста проводившего УЗИ обследование и от подготовки к УЗИ органов малого таза.
Матка
Орган грушевидной формы состоит из тела, дна и шейки. Нормальной позицией матки считается антефлексио, когда она несколько наклонена вперед. Внешние контуры здорового органа четкие, ровные, в том случае, если визуализируется их размытость, можно предположить о воспалении околоматочной клетчатки.
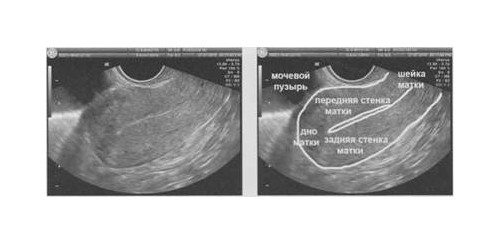 Матка на УЗИ снимке.
Матка на УЗИ снимке.
Нормальная эхоструктура матки однородная, средней интенсивности. Длина шейки составляет 35–40 мм, при этом переднезадний размер не должен превышать 28–30 мм. Эндоцервикс – это внутренний канал шейки, его нормальный диаметр находится в пределах 3 мм.
Нормальные показатели матки:
- Длина – от 4,5 до 7,6 см.
- Толщина – от 2,9 до 4,2 см.
- Ширина – от 4,5 до 6,2 см.
Для женщин в постменопаузальном периоде характерны такие размеры матки: длина – до 4,0 см, ширина – до 4,3 см, а толщина не более 3,0 см. Это связано с возрастной инволюцией органа.
Параметры толщины эндометрия на УЗИ оцениваются с помощью М-режима и зависят от периода менструального цикла женщины:
- С 1-го по 4-й день цикла нормальная толщина составляет 1-4 мм.
- На 5-10-й день –— от 3 до 10 мм. При этом сам эндометрий имеет анэхогенную структуру.
- С 11-го по 14-й день менструального цикла толщина в пределах 8-15 мм.
- На 15-23 сутки — 10-20 мм.
- С 24-го по 28-й день нормальная толщина – от 10 до 17 мм, а структура становится гиперэхогенной.
Яичники
Яичники относятся к органам эндокринной системы и выполняют регуляцию менструального цикла. Продуцируют яйцеклетки, женские половые гормоны необходимые для зачатия и нормального течения беременности. На УЗИ имеют овальную форму, однородную эхоструктуру с незначительными фиброзными участками.
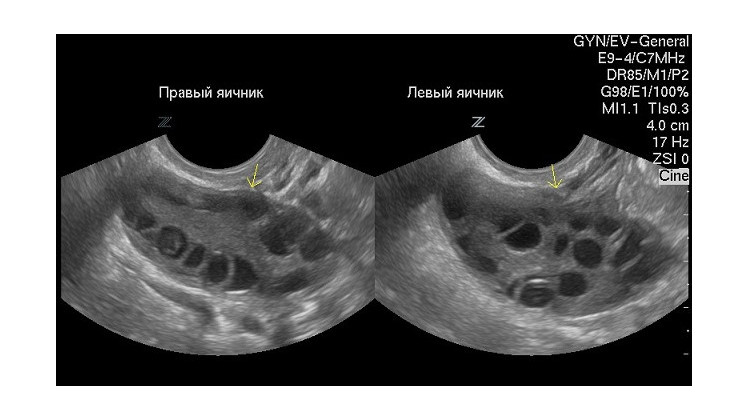 На фото правый, левый яичники.
На фото правый, левый яичники.
Нормальные размеры яичников:
- Ширина — от 20 до 30 мм.
- Длина — 25-30 мм.
- Переднезадние размеры составляют 17-25 мм.
- Средний объем органа – 30-80 мм³.
Мочевой пузырь
Ультразвуковое исследование органов малого таза также позволяет оценить состояние и толщину стенок органа, отсутствие или наличие объемных образований в полости, рассчитать количество остаточной мочи.
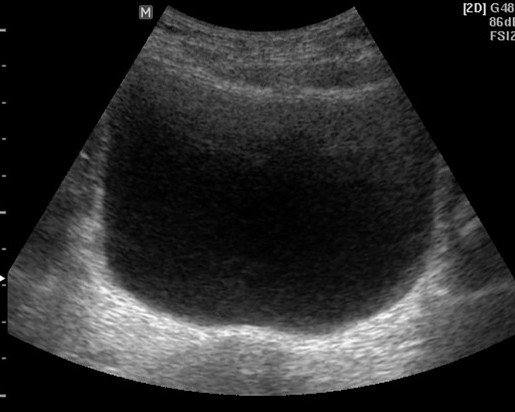 Мочевой пузырь на УЗИ снимке.
Мочевой пузырь на УЗИ снимке.
Нормальные показатели:
- Толщина стенки не более 2-4 мм. Данный размер подходит для всех возрастов.
- Полость органа представлена однородной гипоэхогенной структурой, без каких-либо включений.
- Объем остаточной мочи – для детей не больше 10 мл, для взрослых – не более 18-20 мл. Можно использовать универсальную формулу подсчета: меньше, чем 10% от изначального объема.
Более подробно нормы, а также показания к исследованию написаны в статье УЗИ мочевого пузыря.
Расшифровка
Если результаты УЗИ органов малого таза выдали на руки, то пациентка обязательно заглянет в них. В протоколе будут указаны различные размеры органов и написано заключение. Если женщина не имеет медицинского образования, то скорее всего она ничего в этом протоколе не поймет.
Конечно, любой врач скажет, что не стоит самостоятельно расшифровывать результаты УЗИ, и тем более по ним пытаться назначить себе лечение. После обследования рекомендуется отправиться к гинекологу, который правильно оценит результаты и назначит дополнительное обследование при необходимости.
Нужно помнить, что диагноз на основании одного анализа не ставится. Врач должен провести осмотр на гинекологическом кресле, направить пациентку сдать анализы крови и мочи, мазки. Только комплексное обследование позволяет установить точный диагноз и назначить эффективное лечение. Для справки приведем нормы УЗИ внутренних половых органов у женщин для каждого осматриваемого органа.
Матка
Расположена матка должна быть без особенностей. Размеры тела матки составляют от 4 до 7 см в ширину. Передне-задний размер (толщина) составляет от 3 до 4 см. Шейка матки находится в диапазоне от 2 до 3 см, а передне-задний размер составляет 1,5-2 см. Толщина стенок матки должна быть равномерная без образований.
Фото УЗИ матки можно увидеть ниже:
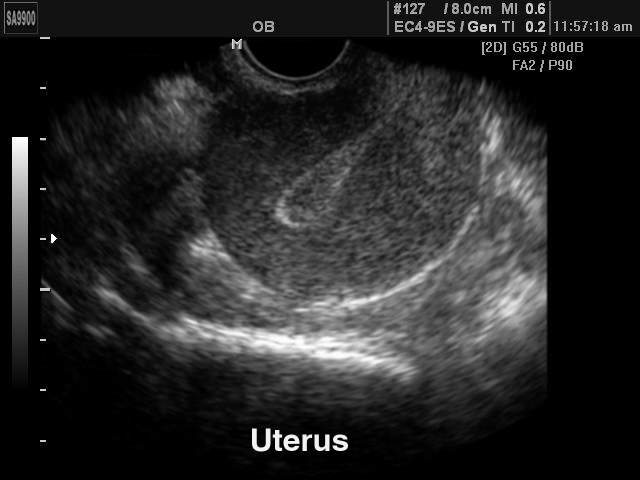
Увеличение матки в размерах может свидетельствовать о воспалительном процессе, новообразовании внутри, аденомиозе. Маленькая матка может быть недоразвитой, например, в результате врожденных патологий или нарушения гормонального фона.
Оценивается и толщина внутреннего слоя матки, эндометрия, он должен быть однородным и соответствовать дню цикла. В течение менструального цикла эта норма меняется, так как у каждой здоровой женщины в первой половине цикла эндометрий разрастается. Это необходимо для того, чтобы оплодотворенная яйцеклетка смогла прикрепиться к матке и начать расти.
В норме толщина эндометрия имеет следующие размеры:
- На 1 и 2 день цикла — от 5 до 9 мм. Эндометрий достаточно рыхлый, происходит его отторжение во время менструации.
- С 5 по 7 день цикла в стадию пролиферации, когда эндометрий начинает разрастаться, он составляет от 5 до 7 мм. То есть, на 5 день — 5 мм, на 7 день — 7 мм, соответственно.
- На 10 день цикла толщина эндометрия составляет от 10 до 12 мм в норме.
- с 10 по 14 день завершается процесс разрастания эндометрия, он в это время составляет размер от 1 до 1,5 см. В конце полиферации должна произойти овуляция.
Если эндометрий нарастает в недостаточном количестве, то возникает бесплодие, потому что к тонкому эндометрию плод прикрепиться не сможет. Если эндометрий слишком толстый, плохо отторгается, то это может свидетельствовать о гиперплазии или эндометриозе.