Трузи предстательной железы
Содержание:
- Показания и противопоказания к проведению исследования
- Ответы на часто задаваемые вопросы о ТРУЗИ
- Стоимость процедуры
- Что показывает ТРУЗИ
- Показания и противопоказания
- Как подготовиться к ТрУЗИ?
- Показания для проведения трансректального УЗИ
- Что лучше – УЗИ или ТрУЗИ
- Показания к проведению ТрУЗИ
- Виды ТрУЗИ
- Виды ТРУЗИ
- Питание накануне ТРУЗИ
- Простатит. Симптомы
- Подготовка к обследованию
- Показания и противопоказания к ТрУЗИ
- Показания к процедуре
Показания и противопоказания к проведению исследования
Принято считать, что ТрУЗИ – это такое исследование, которое назначается только мужчинам, но это не так, этот вид диагностики применяется и у женщин. Показаниями к проведению процедуры являются:
- У мужчин:
- затруднения мочеиспускания;
- болевые ощущения внизу живота, в промежности;
- запоры;
- выделение слизи, крови с калом;
- выделения из полового органа;
- примесь в моче крови, слизи, гноя;
- наличие половых инфекций;
- расстройство половой функции;
- неспособность к зачатию;
- обнаружение увеличения предстательной железы при ректальном осмотре;
- приступы почечной колики с отхождением песка, конкрементов с мочой;
- выявленные отклонения в анализе на спермограмму;
- повышенное содержание в анализе ПСА (простатического специфического антигена).
- У женщин:
- невозможность проведения гинекологического УЗИ органов таза чрезвлагалищным методом у девственниц;
- симптоматика со стороны мочевого пузыря – болезненные, затрудненные и учащенные мочеиспускания;
- жалобы со стороны прямой кишки – боли при дефекации, запоры, слизь и кровь в кале.
Трансректальное УЗИ – это такая точная технология, которая позволяет провести и различные манипуляции: пункцию, взятие биопсии, что очень важно для диагностики. В частности, для мужчин такие пункции под контролем ТрУЗИ дают возможность провести мультифокальную прицельную биопсию простаты, что позволяет отличить доброкачественный процесс от злокачественного, выявить его на ранних стадиях.
Противопоказаниями для исследования являются случаи, когда нельзя вводить датчик в просвет прямой кишки:
- острый геморрой;
- острый парапроктит;
- трещина заднего прохода с болевым синдромом и спазмом ануса;
- наличие опухоли, полипов, язвы в прямой кишке;
- кишечное кровотечение;
- острый энтероколит с диареей;
- психические расстройства.
При направлении на ТрУЗИ врач учитывает наличие заболеваний, делает предварительный осмотр прямой кишки – ректоскопию.
Ответы на часто задаваемые вопросы о ТРУЗИ
Как часто можно делать ТРУЗИ простаты?
В период диагностики и лечения кратность определяет врач. Для профилактики мужчинам после 45 лет процедуру можно проходить раз в год.
Это больно?
Введение датчика и сам процесс исследования будут безболезненными при следующих условиях: пациент расслаблен, в прямой кишке нет болезненных образований, простата не воспалена (при остром простатите прикосновения датчика могут быть болезненными). Слишком впечатлительным пациентам перед процедурой можно принять легкие успокаивающие препараты или миорелаксанты («Но-Шпа»).
Какие могут быть последствия?
Инфицирование либо травмирование прямой кишки теоретически возможно, но на практике такие случаи крайне редки (случаются при игнорировании противопоказаний). Если после ТРУЗИ из прямой кишки выделяется кровь или слизь, то в первом случае травмированы не замеченные ранее трещины, узелки либо сильно раздражена слизистая кишечника, во втором – выходят остатки геля, которым смазывают датчик.
Что лучше ТРУЗИ или МРТ?
Магнитно-резонансная томография гораздо точнее, картинка четкая и понятная (особенно при контрастировании), а главное – можно увидеть простату в разрезе, послойно.
Какие существуют альтернативы ТРУЗИ?
КТ, МРТ малого таза (ректальный датчик все равно устанавливается). Эти процедуры в несколько раз дороже ТРУЗИ.
В чем отличия УЗИ от ТРУЗИ?
УЗИ – исследование через брюшную стенку. Добраться до простаты нередко мешает слой жира (для полных мужчин данный вид исследования неинформативен), в связи с чем возможны погрешности вплоть до 30%. ТРУЗИ точнее, поскольку сканер почти контактирует с простатой. Но, например, для оценки роста гиперплазии лучше обычное УЗИ, поскольку большой угол сканирования позволяет вывести на монитор всю железу. Обычное УЗИ подходит для исследования большой простаты (более 80 см3).
Можно ли заниматься сексом перед исследованием?
Теоретически да, если это короткий половой акт, но крайне нежелательно, поскольку железа может отреагировать изменением объема.
Что, если стыдно делать ТРУЗИ?
Стесняться врача, который проводит процедуру не стоит. Его задача провести диагностику, доставляя вам как можно меньше неудобств.
Стоимость процедуры
Цена варьируется от 550 р. На стоимость влияют следующие показатели:
- регион (в столице и областных городах процедура будет стоить гораздо дороже, чем на периферии);
- престиж медицинского центра;
- квалификация врача;
- стоимость оборудования и расходных материалов (лубрикант, презерватив и т.д.).
Диагностика проводиться в любом медицинском учреждении. Любой мужчина вправе выбрать место для проведения диагностики. Это может быть государственное учреждение или частный диагностический центр.
Каждое заведение имеет свои преимущества и недостатки.
Государственная больница не имеет современного оборудования, т.к. деньги выделяются из бюджета. И для того, чтобы пройти процедуру, придётся ждать очереди. Но стоимость гораздо ниже, чем в частных клиниках.
Частные диагностические центры оснащены современным оборудованиям. Все расходные материалы вписаны в счёт. Т.е. вам не придётся покупать дополнительно воду, презерватив, лубрикант и т.д. Всё это уже есть. Но цена может достигать до 3000 р. и выше.
Что показывает ТРУЗИ
При проведении ТРУЗИ оценивают:
- форму железы (при изучении поперечного среза простата напоминает гипоэхогенный треугольник с закругленными углами: на уровне верхушки органа характерна форма овала, при изучении продольного среза характерна форма усеченного конуса);
- контуры простаты (в норме контур железы четкий и ровный; капсула органа, листки простатических и тазовых фасций, а также перипростатические вены в норме не определяются);
- размеры органа (определяют передне–задние (1.5*3 см), поперечные (2.7 -4.3 сантиметров) и вертикальные (2.4-4.1 см);
- объем железы (от 16-18 до 24 сантиметров кубических);
- наличие кист, камней, новообразований;
- состояние семенных пузырьков (при изучении высоких срезов в норме выявляются неизмененные однородные гипоэхогенные подковообразные структуры до 1 сантимера);
- объем остаточной мочи (не более 15 мл);
- симметричность железы (нормальная железа симметрична относительно сагиттальной оси, проводимой через шейку мочевого пузыря);
- эхогенность.
Также оценивают состояние окружающих предстательную железу тканей и органов, строение нейроваскулярного пучка простаты, длину мемранозной уретры, состояние сосудов и сплетения Санторини (при проведении дополнительного допплерографического ТРУЗИ).
При проведении ТРУЗИ оценивается эхогенность тканей предстательной железы:
- гипоэхогенными на ТРУЗИ будут мышечные ткани простаты, также гипоэхогенность может указывать на гнойное содержимое абсцесса;
- гиперэхогенными будут фиброзные и жировые ткани, резко повышенная эхогенность характерна для кальцификатов (камни также будут давать специфическую акустическую тень);
- средне-эхогенными будут ткани с преобладанием железистых компонентов (в нормальной простате эхогенность аналогична эхогенности в нормальной паренхиме печени или селезенке);
- анэхогенными будут кистозные образования, в окружающих тканях анэхогенность могут давать скопления жидкости.
Показания и противопоказания
УЗ-исследование простаты назначают в следующих случаях:
- Если в результате пальцевого обследования у андролога возникло подозрение на наличие опухоли, аденомы или конкрементов в предстательной железе.
- При нарушении мочеиспускания — недержание, слабая струя, необходимость тужиться, застой мочи, острая задержка мочи.
- Если в течение года мужчина не может зачать ребенка при регулярных половых актов, при здоровой репродуктивной системе женщины.
- При болевых ощущения в паху и пояснице, в том числе во время мочеиспускания, дефекации и эякуляции.
- В комплексной диагностике эректильной дисфункции.
Мужчина может записаться на УЗИ простаты самостоятельно, в целях профилактики. Особенно актуально это в возрасте старше 50 лет, так как с возрастом повышается риск онкологии. Рак предстательной железы долгое время протекает без выраженной симптоматики, и заметить негативные изменения можно только при помощи пальцевого обследования у врача или ультразвукового исследования.
УЗ-диагностика считается безопасной для организма, так как вред до сих пор не доказан. Процедура не имеет строгих противопоказаний, исключением являются следующие ситуации:
- поражение кожных покровов в паху и внизу живота для наружного исследование;
- кровотечение из ануса, геморрой, анальные трещины для ректального исследования.
В таких случаях методы заменяют друг друга и пациент успешно проходит обследование.
Как подготовиться к ТрУЗИ?
Обследование предусматривает соблюдение определенных мер по подготовке. В противном случае полученные результаты будут искажены, поэтому врач назначит повторное исследование.

Перед обследованием мужчина должен выполнить ряд действий. Это можно сделать самостоятельно в домашних условиях. В течение нескольких дней нужно соблюдать рекомендованную доктором диету, воздерживаться от половых контактов на протяжении недели (в том числе защищенных). В день проведения процедуры следует очистить кишечник, если потребуется — сделать это принудительно, использовав слабительное или микроклизму. Непосредственно перед входом в кабинет УЗИ нужно наполнить жидкостью мочевой пузырь.
Однако, как показывает практика, большинству мужчин требуется также психологическая подготовка. Накануне ТрУЗИ предстательной железы доктор может рекомендовать принять успокоительное средство. Опасения пациента по поводу введения датчика в анус иногда вызывают сильное напряжение мышц. Это влияет на достоверность результатов анализа.
Очищение кишечника

Перед подготовкой к исследованию важно сделать очистительную клизму. Если пациент находится дома, он делает ее самостоятельно
В условиях стационара чистку кишечника проводит средний медицинский персонал (медсестры). Манипуляция проводится за 2-3 часа до визита в кабинет УЗИ. Правильное положение пациента при проведении процедуры — лежа на левом боку, колени поджать к груди. Дышать нужно через нос.
Для постановки клизмы нужно взять 1,5 стакана теплой или один литр холодной воды. Оптимальная температура воды — от 18 до 22 градусов. Если процедура не помогла, клизма ставится повторно с максимальной температурой жидкости до 50 градусов. Дома в воду можно добавить столовую ложку растительного масла или немного стружки хозяйственного мыла (это облегчит выход каловых масс).
Рекомендации по питанию
Обследование проводится на голодный желудок. Чтобы пища успела перевариться, есть можно не позднее 6-7 вечера накануне. Перед сном рекомендуется выпить несколько таблеток Активированного угля.

За несколько дней до процедуры нужно исключить из рациона продукты, вызывающие повышенное газообразование — бобовые, капусту (свежую и квашеную), газированные напитки свежие фрукты, черный хлеб, алкоголь. Можно употреблять вареные овощи, пюре, супы, жидкие каши, отварное нежирное мясо.
Специальные препараты для диагностических целей
Подготовиться к анализу можно и с помощью фармакологических препаратов. На сегодняшний день существует немало специальных слабительных средств, которые помогают усилить перистальтику стенок кишечника. Благодаря лекарственным препаратам каловые массы выходят естественным путем.
Какое средство подходит конкретному пациенту, должен определить врач с учетом возможных противопоказаний. Широко применяются следующие фармакологические препараты:
- Фортранс;
- Микролакс;
- глицериновые свечи.

Фортранс — порошок для приема внутрь. Помогает освободить кишечник от газов, а прямую кишку от каловых масс. Препарат эффективен, но стоит довольно дорого. Для очищения кишечника потребуется 2-4 пакетика (из расчета 1 пакетик на литр воды). Выпить препарат следует утром, если ТрУЗИ проводится после обеда, или накануне вечером при исследовании с утра. Желаемый эффект наступает в течение нескольких часов.
Удобны в применении микроклизмы Микролакс. Препарат продается в виде раствора, готового к использованию. Наконечник микроклизмы вводится ректально, после чего содержимое выдавливается внутрь. Пациенту остается только подождать позывов к освобождению кишечника. Глицериновые свечи оказывают легкое раздражающее воздействие на слизистую прямой кишки, стимулируя таким образом перистальтику кишечника. Необходимый эффект наступает через 30 минут после введения 1-2 свечей.
Как подготовить мочевой пузырь
Перед проведением обследования необходимо наполнить мочевой пузырь. Это связано с расположением простаты в месте перехода мочевого пузыря в уретру. Заполненный жидкостью мочевой позволяет диагностировать возможные патологии.
Мочиться можно не позднее полутора часов до проведения процедуры. Рекомендуется пить простую воду. Оптимальный объем жидкости, которую нужно выпить, — 3-4 стакана за 40 минут до УЗИ. УЗИ начинают при легких позывах к опорожнению. Переполненный мочевой вызывает дискомфорт при движении датчика внутри прямой кишки.
Показания для проведения трансректального УЗИ
В большинстве случаев это исследование рекомендуют врачи урологи или андрологии, если появляется подозрение на заболевания этого органа. Поводы чаще всего следующие:
- Ощущение неполного опорожнения мочевого пузыря после мочеиспускания.
- Учащенные позывы к мочеиспусканию, в том числе – ночные.
- Недержание мочи.
- Боли в области лобка, малого таза, промежности.
- Бесплодный брак.
- Изменения на спермограмме.
- Увеличение уровня простатспецифического антигена в крови.
- Определение увеличения, уплотнения или других отклонений при пальцевом ректальном обследовании простаты.
- Ежегодное профилактическое обследование простаты для мужчин старше 40 лет.
- Диагностика заболеваний простаты (простатит, аденома простаты, рак простаты) и контроль их лечения.
- Контроль восстановления после удаления простаты или её частичной резекции.
В перечисленных случаях трансректальное УЗИ предоставляет врачу незаменимую информацию о состоянии железы: её размере, структуры, наличии образований. Основываясь на них, врач может подобрать наилучший метод терапии или скорректировать текущее лечение.
В то же время, есть и ряд противопоказаний к трансректальному УЗИ:
- Удаленная прямая кишка с формированием анастомы.
- Геморрой в острой форме.
- Трещины прямой кишки.
- Перенесенные в недавнее время операции на прямой кишке.
Только в этих случаях рекомендуют трансабдоминальное УЗИ, в остальных же случаях трансректальное – это наилучший метод диагностики.
Полезная информация по теме:
- Как проводится консультация уролога
- Диагностика урологических заболеваний
- Осмотр уролога
- Лечение урологических заболеваний
- Прием уролога
- Урология — как наука о мужском здоровье
- Детский уролог
- Мужской доктор
Что лучше – УЗИ или ТрУЗИ
Главное отличие ТрУЗИ от УЗИ заключается в его трансректальном, а не абдоминальном проведении. Сканер получает доступ к простате через тонкую стенку прямой кишки, а не через мочевой пузырь и другие органы малого таза. Такая специализация позволяет существенно повысить точность получаемого изображения, избегая ненужных искажений и помех от других органов и тканей по соседству.
Более того, если во время проведения сканирования врач сочтет необходимым получить биоптат из простаты. Его эндоскоп, совмещенный с ультразвуковым датчиком, позволит с помощью специальной биопсийной иглы проткнуть стенку кишки и взять образец ткани из железы.
С медицинской точки зрения, это заметно повышает объективность проводимых исследований, а также дает возможность совместить две операции в одну. Тем не менее, ряд пациентов до последнего избегает ТрУЗИ, справедливо полагая, что эта процедура приносит определенный дискомфорт – как физический, так и психологический (в сравнении с обычным УЗИ).
С этой точки зрения, можно отметить возможность проведения МРТ малого таза, которое дает еще более точную и объемную цифровую картину, и при этом совершенно безболезненно для мужчины. Однако возможности МРТ, в сравнении с ТрУЗИ, избыточны в большинстве случаев заболевания простаты, и обычно применяются только при подозрении на рак железы.
Показания к проведению ТрУЗИ
Выяснив, что такое ТрУЗИ и для чего делают эту процедуру, следует обратить внимание на категории синдромов и патологических состояний, при которых это обследование будет иметь критически важное значение. Очевидно, что все рассматриваемые заболевания прямо относятся к работе предстательной железы:
Очевидно, что все рассматриваемые заболевания прямо относятся к работе предстательной железы:
- выявление острого или застойного простатита;
- кисты, абсцессы и прочие осложнения при воспалении простаты;
- везикулит;
- эпидидимит;
- аденома простаты (ДГПЖ);
- онкология предстательной железы.
Кроме того, процедура позволяет выявить, в норме ли функция мочевого пузыря (наполнение и опорожнение). Определить патологии в состоянии сосудов, расположенных в малом тазу, а также дать частичный или полный ответ на вопрос о причинах эректильной дисфункции либо мужского бесплодия.
Виды ТрУЗИ
Традиционно исследование проводится в следующих видах:
- продольное;
- поперечно-радиальное;
- двухплоскостное (2D-УЗИ).
Современные технологии эхографии позволяют выполнять более объемное сканирование – трехплоскостное или в 3D-формате. Это значительно расширяет диагностические возможности, позволяет дать точную объемную характеристику органа в целом и выявленных в нем патологических изменений.
Большую диагностическую ценность представляет и метод ТрУЗИ с ЦДК – что это такое? Ультразвукового сканирования сочетают с допплерографией – исследованием сосудов и кровотока в органе с цветным изображением. Притекающая к органу кровь на экране обозначается красным цветом, оттекающая – синим. Технология называется цветным дуплексным картированием (ЦДК). Она позволяет обнаружить опухолевый процесс, для которого характерен усиленный приток крови, увеличенное количество сосудов.
Также применяется технология ТрУЗИ в сочетании с эластографией – что это такое? Суть состоит в том, что с помощью ультразвуковых волн исследуются 2 параметра тканей: их плотность и эластичность (жесткость). Полученные результаты трансформируются в цветное изображение на экране и анализируются цифровым методом в сравнении с заложенной в сканер программой нормы. Другое образное название метода – виртуальная пальпация, то есть определяется упругость органа, как наощупь.
Виды ТРУЗИ
Цветовое допплеровское сканирование используется для улучшения качества диагностики, как дополнение к ТРУЗИ. Проведенные исследования показали, что добавление цвета допплера улучшило специфику биопсии простаты. При этом каких-либо четких различий, позволяющих верифицировать диагноз, между очагом воспаления и опухолью нет.
Несмотря на возможности ТРУЗИ заподозрить злокачественное новообразование, интенсивность роста опухоли в динамике лучше отслеживать другими способами инструментальной диагностики, например, МРТ. Информации, полученной в результате только транректального УЗ-исследования, недостаточно для оценки распространения опухоли за пределы капсулы, как и в постановке диагноза самой опухоли.
Если выбирать между абдоминальным УЗИ и трансректальным — последнее более предпочтительно, так как визуализация паренхимы простаты значительно лучше. Но для полноты картины в некоторых случаях трансабдоминальное УЗИ на фоне тугого наполнения жидкостью мочевого пузыря должно быть выполнено, так как метод дает представление о степени увеличения простаты, внутрипузырном росте опухоли и деформации шейки пузыря.
При ТРУЗИ введение датчика в прямую кишку обеспечивает непосредственный контакт с железой, и картина получается практически без искажений.
К плюсам трансректального доступа можно отнести то, что нет некоторых трудностей, которые имели место при выполнении трансабдоминального УЗ — исследования.
Важно
ТРУЗИ и абдоминальное УЗИ простаты – взаимодополняющие методы диагностики.
ТРУЗИ для контроля биопсии
Биопсия – основное исследование для подтверждения рака простаты, трансректальный ультразвуковой контроль повышает точность попадания биопсийной иглы непосредственно в подозрительный участок. Если очаговое образование определяется пальпаторно, но не различимо при УЗ-диагностике – столбики ткани забирают из 6 точек без наводки датчика.
Важно
Этот способ у некоторых пациентов выдает недостоверный результат.
Специальные компьютерные программы оценивают ультразвуковые изображения, что значительно повышает качество диагностики (до 75%). Существуют методики, которые позволяют выявить изоэхогенный рак с точностью, приближенной к 100%.
3D- ТРУЗИ и допплеровские изображения
Применение ЗD-методик построения УЗ-изображения – более информативный метод, который применяется для установления стадии онкологического процесса и контроля при биопсии. Дополнительное допплеровское исследование и контрастное усиление повышают точность диагностики.
Допплеровские изображения позволяют дать оценку сосудистой архитектонике новообразования. Известно, что раковая опухоль имеет обширную развитую сеть кровеносных сосудов, но это утверждение справедливо для раковой опухоли значительных размеров, небольшие новообразования не имеют обширной сосудистой сети.
При опухоли простаты с размерами менее 2 мм ТРУЗИ малоинформативно, если новообразование больше 1 кубического сантиметра, то появляется картина неоднородного кровоснабжения на фоне участков некроза ткани, что особенно хорошо демонстрирует трансректальное исследование с допплером.
ТРУЗИ с допплером повышает точность биопсии на 10 %.
Контрастирование
Относительно недавно в диагностике применяют, так называемые, ультразвуковые контрастные агенты. С их помощью видна усиленная васкуляризация опухолевого очага при выполнении цветного допплеровского сканирования с контрастированием.
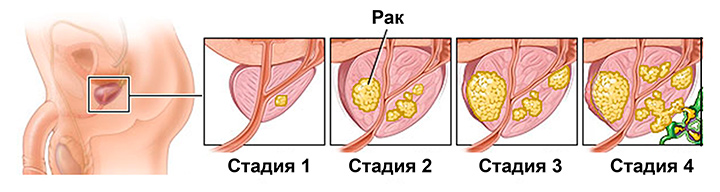
Эластография простаты
На эластограмме синие участки показывают вероятный рак предстательной железы. Окончательный диагноз будет установлен после биопсии.
Эластография – относительно новый (начало разработки — конец 20 века) метод ультразвуковой диагностики, основан на различной эластичности нормальной и патологически измененной ткани. Проводились исследования, которые показали, что эффективность эластографии в диагностике рака простаты достигает 84%.
При соноэластографии отображается жесткость ткани предстательной железы. Способ основан на анализе деформации тканей до и после сжатия ультразвуковым преобразователем. Разница в деформации используется для оценки жесткости ткани. Уменьшение эластичности свидетельствует в пользу опухолевого процесса, особенно, если имеет место гипоэхогенность тканей.
Эластография считается полезной разновидностью ТРУЗИ для диагностики рака простаты и позволяет избежать ненужной биопсии.
По стоимости соноэластография сопоставима с ТРУЗИ.
Питание накануне ТРУЗИ
Готовиться к трансректальному исследованию нужно начать дома. За несколько дней лучше полностью исключить из рациона продукты, вызывающее газообразование в кишечнике. Газы могут помешать проведению исследования. К газообразующим продуктам относятся:
- молоко и практически все молокопродукты;
- горох, фасоль и другие бобовые;
- пекинская, белокочанная, синяя капуста;
- сдобная выпечка на дрожжах и торты;
- черный и белый хлеб;
- большинство свежих фруктов;
- алкогольные и газированные напитки.
В это время лучше кушать отварные овощи, нежирные супы (но не бульоны), отварное или приготовленное на пару куриное мясо. Также полезно будет есть жидкие каши и отварную рыбу. В день накануне исследования ужинать нужно не позднее 18-19 часов. Завтракать в день проведения ТРУЗИ простаты нельзя. Покушать можно будет уже после него.
Факт! Наиболее сильное газообразование вызывают молочные продукты, все виды бобовых и любая капуста. Поэтому от них нужно отказаться в первую очередь.
Простатит. Симптомы
Простатит (воспаление предстательной железы) имеет целую «палитру проявлений». При развитии недуга мужчина ощущает неприятные ощущения и появление болей в мочеиспускательном канале при мочеиспускании. На фоне простатита появляется эректильная дисфункция, болевой синдром в области промежности и паха. По ночам мужчина испытывает частые позывы к мочеиспусканию, сопровождающиеся неприятными ощущениями. На УЗИ направляются пациенты при диагностировании бесплодия, причиной которого в большинстве случаев является воспаление предстательной железы.
Подготовка к исследованию
Получив направление на трансректальное УЗИ (ТрУЗИ), пациент должен тщательно подготовиться к процедуре. Без должной подготовки проведение процедуры невозможно. Подготовка к трансректальному УЗИ простаты предполагает проведение следующих мероприятий. Очищение кишечника нужно провести за 2-3 часа до начала процедуры. Очистить кишечник можно при помощи клизмы, наполнив ее 1,5 литрами воды комнатной температуры. Упростить проведение процедуры можно, воспользовавшись микроклизмами («Норгалакс», «Микролакс»). Микроклизма проводится введением содержимого небольшого тюбика в прямую кишку. Находиться нужно в положении лежа на правом боку. Через определенное время нужно сходить в туалет. Для очищения кишечника можно также использовать глицериновую свечу, которая вводится в анальное отверстие. Когда появятся позывы, нужно сходить в туалет. Затем следует провести гигиеническую водную процедуру. Поскольку трансректальное УЗИ выполняется при заполненном мочевом пузыре, необходимо его наполнить, выпив достаточное количество воды.
Подготовка к УЗИ при бесплодии
Если трансректальное УЗИ будет проводиться по причине бесплодия, повышенного уровня ПСА или эректильной дисфункции, достаточно будет перед процедурой (за час) выпить 3-4 стакана воды и не мочиться. При диагностике заболеваний мочеиспускательного канала, нужно взять с собой 1,5 литра воды без газа или несладкого чая, и за 40 минут до начала процедуры выпить жидкость. При появлении позывов к мочеиспусканию, скажите об этом врачу.
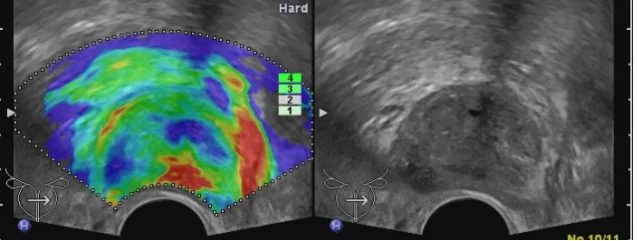
Техника проведения исследования
При подготовке к трансректальному УЗИ простаты пациент с наполненным мочевым пузырем ложится и принимает позу «эмбриона», то есть лежит на боку с согнутыми в коленях ногами, приведенными к груди. На специальный датчик небольшого размера врач надевает презерватив. На глубину около 6 сантиметров датчик вводится через анальное отверстие в прямую кишку. Для проведения УЗИ семенных пузырьков, датчик вводится глубже. Для определения интенсивности выделения мочи при мочеиспускании, после основной части исследования, пациент по просьбе врача опорожняет мочевой пузырь, затем проводится повторный осмотр предстательной железы и мочевого пузыря, на основании которого делается заключение. В нашей клинике такой вид обследования вы сможете пройти в максимально удобных условиях в удобное время. А грамотные врачи поставят точный диагноз, а затем будет назначено эффективное и совершенно безопасное лечение.
Подготовка к обследованию
УЗИ простаты трансректально требует небольшой предварительной подготовки. Она заключается в освобождении кишечника от газов и предупреждение их нового скопления.

Для этого за 3 дня до обследования мужчине нужно исключить из рациона питания продукты и напитки, вызывающие метеоризм:
- бобовые культуры;
- груши, виноград, яблоки;
- все виды капусты;
- молочные продукты;
- сдобу и черный хлеб;
- сладкое;
- репа, лук, редис;
- макаронные изделия;
- грибы;
- мучное;
- квас, лимонады, энергетики и спиртные напитки.
Меню должно состоять из диетического мяса и рыбы, каш, овощных салатов. Во время подготовки нельзя принимать препараты, разжижающие кровь. Так как ТрУЗИ проводится на голодный желудок, то последний прием пищи должен быть за 12 ч до обследования. Причем состоять только из легких блюд. За пару часов до сканирования пьется слабительное и делается очистительная клизма.
В зависимости от цели исследования, наполняется мочевой пузырь. Если ТрУЗИ делается для выявления причин бесплодия, снижения потенции, при высоком ПСА, то за 60 мин до процедуры мужчина должен выпить примерно литр воды. До окончания исследования опустошать мочевой пузырь нельзя.

Если обследование проводится в связи с проблемами мочеиспускания, то пациент должен взять с собой 1,5-литровую бутылку воды. Пить ее нужно понемногу, начиная за 30-40 минут до обследования. При первых позывах в туалет – сообщить об этом врачу. После завершения процедуры опорожнить мочевой пузырь, так как принудительная задержка урины запрещается. Иногда после мочеиспускания сканирование проводится повторно.
Показания и противопоказания к ТрУЗИ
Обследование может проводится в профилактических целях или во время обследования мочеполовой системы, но в основном назначается по показаниям:
- при подозрении на рак простаты;
- ускоренное семяизвержение;
- обнаруженные проблемы во время ректального осмотра;
- после 40 лет, когда появляется риск заболеваний мочеполовой системы;
- дискомфорт или боли при мочеиспускании;
- воспаление железы или семенных пузырьков;
- нарушение потенции;
- рост антигена в крови;
- появление уплотнений при пальпации;
- неприятные ощущения в пояснице;
- отклонение от нормы анализов мочи. крови и данных спермограммы;
- подозрение на аденому простаты;
- ощущение наполненности мочевого пузыря даже после его опорожнения;
- часто больно в промежности;
- частые мочеиспускания ночью (в том числе недержание мочи), особенно если это сопровождается жжением, болезненными ощущениями;
- повышение уровня ПСА (даже если онкомаркер в норме, но слегка повысился в сравнении с последними результатами);
- слабая струя мочи.
Как и в случае с УЗИ предстательной железы, трансректальное (как это исследование называется, когда датчик вводится в прямую кишку) отличается малым списком противопоказаний. Обследование не делается при геморрое в стадии обострения, воспалении прямой кишки, ее непроходимости, трещинах в анальном отверстии или после удаления кишки. ТрУЗИ не проводится, если выявлены дерматиты, из-за которых невозможно ввести датчик в задний проход.
Однако обследование проводится в любом случае, если состояние пациента – критическое и других способов обследовать простату нет. После хирургических операций введение датчика может быть опасным для здоровья, тогда прибор просто прикладывается к паху.
Показания к процедуре
Ультразвуковое исследование тела предстательной железы – это высокоточное диагностическое определение имеющихся патологических процессов в органе. При выполнении процедуры ультразвуковые волны проходят через ткани простаты, по-разному отражаясь от поврежденных и здоровых участков.
Поскольку обследование могут проводить в рамках профилактических процедур у УЗИ нет как таковых показаний к проведению. Но существуют ситуации, когда исследование назначают для уточнения в постановке диагноза, в таком случае в качестве показаний выступают следующие жалобы пациента:
ЗАЩИТНАЯ МАСКА С НАНОСЕРЕБРОМ
Безопасность и защита от вирусов для всей семьи. Успей заказать пока не раскупили!
Заказать
- Болевая симптоматика в нижней части живота;
- Проблемы с опорожнением мочевого пузыря;
- Бесплодие;
- Почечная недостаточность;
- Отклонения от нормы в спермограмме;
- Обнаружение образований при ректальном осмотре.
Необходимо сказать, что при помощи УЗИ можно поставить диагноз на самой ранней стадии патологии, когда заболевание вылечить не так сложно. При помощи ультразвуковой диагностики можно выявить такие заболевания, как раковые опухоли, простатит, нарушения потенции, бесплодия и проблемы с мочеполовой системой.
После того как стало понятно, как происходит подготовка к УЗИ простаты, следует выяснить причины его назначения:
- Подозрение на воспалительный процесс в ткани предстательной железы при наличии резей или боли в момент акта мочеиспускания, дискомфорта в нижних отделах живота.
- Отклонения от нормы во время проведения мануального ректального исследования хирургом (пальпируемое увеличение железы или узелки на ее поверхности).
- Подозрение на развитие опухолей, кист (характерны дизурические симптомы, примесь крови в моче, бесплодие и повышение в крови уровня простат-специфического антигена).
- Хроническая патология мочевыделительной системы (мочекаменная болезнь, хронический гломерулонефрит и пиелонефрит и т. д.).
- Мужское бесплодие, отклонения от нормы в анализах спермограммы, крови и мочи.
- Скрининг распространенных болезней предстательной железы для мужчин старше 40 лет (рекомендуется проходить один раз в год совместно со сдачей PSA).
При использовании данной методики, врач может обнаружить:

Гель для увеличения члена всего за 990 рублей!
«GigaMax» — гарантированное увеличение члена. С «GigaMax» вы всегда будете в режиме полной боевой готовности!
Подробнее…
- злокачественные новообразования;
- нарушения эректильной функции;
- воспалительные процессы в простате;
- повреждения стенок мочевого пузыря;
- доброкачественные опухоли в предстательной железе;
- причины нарушения мочеиспускания – стенозы.