Что такое тромболитики: описание, показания и противопоказания, список препаратов
Содержание:
Противопоказания
Главным отрицательным действием группы тромболитических лекарств могут быть кровотечения, усугубляющие основные заболевания, также возможно негативное влияние на состояние человека в целом. В соответствии с этими факторами существуют противопоказания к использованию тромболитиков.
Они подразделяются на две категории: абсолютные и относительные. Абсолютные противопоказания – это когда применять тромболитические препараты строго запрещено. Относительные противопоказания — это когда врач взвешивает риски и положительные результаты, и решает вопрос о приеме конкретных средств.
Абсолютные противопоказания
- в момент назначения не должно быть внутреннего кровотечения;
- сильные мочевополовые и пищеварительные кровотечения;
- серьезные полосные операции, травмы внутренних органов, с их момента должно пройти не меньше десяти дней;
- операции на спинном и головном мозге, с момента их проведения должно пройти не меньше двух месяцев;
- некорректируемое повышенное давление;
- вероятность перикардита;
- подозрение на аневризму аорты;
- инсульт и остаточные явления;
- острая стадия диатеза;
- вероятность острого панкреатита;
- низкая свертываемость, при тромбоцитах меньше 100 тыс. в 1 см3;
- индивидуальная непереносимость тромболитика.
Относительные противопоказания
- болезни, провоцирующие кровотечения;
- тяжелые заболевания почек, печени и желчевыводящих путей;
- серьезные изменения сосудов головного мозга;
- острый перикардит;
- беременность;
- артериальное давление до 180/110 мм рт. ст. и выше;
- поражение сетчатки глаза при диабете;
- травмы спинного и головного мозга;
- желудочные и кишечные кровотечения;
- серьезные переломы конечностей;
- сильные ожоги;
- тромбофлебит;
- прием тромболитических средств ацетилированного плазминогена — стрептокиназного комплекса или Стрептокиназой (не меньше четырех – девяти месяцев).
назначает лечащий врач
С каждым годом количество этих препаратов увеличивается. Они отличаются по степени воздействия на организм. Одни включают в себя вещество плазмин, который растворяет сгустки крови, а другие способствуют ускорению синтеза плазмагена в плазмин. Следующая группа объединяет действия предыдущих двух групп.
Антикоагулянты.
1. прямые (активны как в организме, так и in virto)
– непрямые ингибиторы тромбина: нефракционированный гепарин, низкомолекулярные препараты гепарина (эноксапарин, надропарин=фраксипарин, дальтепарин), фондапаринукс
– прямые ингибиторы тромбина: гирудин=липирудин, бивалирудин, аргатробан
2. непрямые (активны только в организме): варфарин, дикумарол, этилдикумарол, фениндион
Нефракционированный гепарин. Действует совместно (одним комплексом) с антитромбином III, происходят инактивация тромбина, ингибирование ряда активированных ФСК (IXa, Xa, XIa, XIIa), торможение агрегации тромбоцитов.
Не всасывается в ЖКТ, применяется в/в (немедленное действие) или п/к (действие через 1-2 ч, но эффект дольше).Обязателен мониторинг АЧТВ (должен удлиняться в 1,5-2 раза
Низкомолекулярные гепарины. Слабее действуют на тромбин, но очень сильно ингибируют фактор Xa; действуют в 2 раза дольше, поэтому назначаются 1-2 раза в день; при п/к введении эффективнее для профилактики тромбоза глубоких вен. Мониторинг АЧТВ не требуется (исключение: беременные, почечная недостаточность, ожирение).
Прямые ингибиторы тромбина. Присоединяются к активному центру тромбина и не требуют связывания с антитромбином III. Вводятся в/в капельно, действуют непродолжительно. Применение: гепариновые тромбозы, чрескожная коронарная ангиопластика.
Непрямые (=пероральные) антикоагулянты. Антагонисты витамина К, который необходим для синтеза в печени протромбина и ф-ров VII, IX, X. Для развития полного эффекта требуется несколько дней, т.к. должны закончиться циркулирующие в крови ФСК (новые уже не синтезируются).
Применение антикоагулянтов: тромбозы (особенно венозные; при артериальных эффективнее антиагреганты), в т.ч. профилактика (при длительной иммобилизации, хирургических вмешательствах, травмах таза и конечностей, после операции протезирования клапанов сердца, при трепетании и мерцании предсердий).
Противопоказания
Тромболитики имеют много противопоказаний, поэтому назначаются специалистом после лабораторного исследования крови и электрокардиографии. Из-за высокой вероятности острой кровопотери, препараты не используют: при желудочных и носовых кровотечениях, риске разрыва аорты, гемофилии, высоком не купируемом АД, низком уровне тромбоцитов, оперативных вмешательствах, которые выполнялись в последние десять суток.
Врач оценивает риск и принимает решение о возможности применения тромболитических препаратов при:
- Почечной и печеночной недостаточности.
- Атеросклерозе сосудов головного мозга.
- Незначительных кровотечениях.
- Недавних переломах.
- Воспалительном заболевании внутренней или наружной оболочки сердца.
- Преклонном возрасте.
- Беременности.
- Кровоизлияниях в сетчатку глаза.
Возможность кровотечения увеличивается при использовании тромболитиков с кортикостероидами, цефалоспоринами, НПВС, антиагрегантами.
Что такое тромболизис и как его проводят?
Тромболизис (ТЛТ) – это процесс растворения тромба под влиянием введённого в системный кровоток фермента, который вызывает разрушение основы тромба.
 Препараты для проведения ТЛТ (тканевые активаторы плазминогена) делятся на прямые (Стрептокиназа) и непрямые (Альтеплаза, Актилизе, Тенектеплаза).
Препараты для проведения ТЛТ (тканевые активаторы плазминогена) делятся на прямые (Стрептокиназа) и непрямые (Альтеплаза, Актилизе, Тенектеплаза).
В механизме действия ТАП условно выделяют 3 этапа:
- Связывание фермента с плазминогеном, который находится на фибрине (образование тройного комплекса);
- ТАП способствует проникновению плазминогена в фибрин, превращая его в плазмин;
- Образовавшийся плазмин расщепляет фибрин на мелкие фрагменты (разрушает тромб).
Существует прямая зависимость между временем начала ТЛТ и прогнозом для пациента. В методических рекомендациях Европейской ассоциации кардиологов указано на проведение тромболизиса до 12 часов от начала заболевания (далее введение препарата нецелесообразно).
Процедура ТЛТ вызывает активацию тромбоцитов, повышает концентрацию свободных мелких тромбов. Поэтому ТЛТ необходимо проводить вместе с адъювантной антитромбоцитарной терапией.
Тенектеплазу используют для ТЛТ на догоспитальном этапе. Ее вводят внутривенно болюсно (внутривенно струйно, с помощью шприца) на протяжении 10 секунд. Это ТАП III поколения, который имеет высокий профиль безопасности (низкий риск развития геморрагических и гемодинамических осложнений, аллергических реакций), не требует специфических условий хранения и просто в использовании.
 Альтеплаза вводится в условиях стационара. После введения 5 тис ОД гепарина, болюсно вводят 15 мг препарата. Далее переходят на капельное введение 0,75 мг/кг на протяжении 30 минут и 0,5 мг/кг за 60 минут. Общая доза составляет 100 мг. Вся процедура проводиться на фоне непрерывной инфузии гепарина.
Альтеплаза вводится в условиях стационара. После введения 5 тис ОД гепарина, болюсно вводят 15 мг препарата. Далее переходят на капельное введение 0,75 мг/кг на протяжении 30 минут и 0,5 мг/кг за 60 минут. Общая доза составляет 100 мг. Вся процедура проводиться на фоне непрерывной инфузии гепарина.
Стрептокиназа вводится внутривенно капельно в дозировке 1,5 млн ОД разведенной на 100 мл физиологического раствора на протяжении 30-60 минут. Перед применением препарата вводят болюсно 5 тыс ОД гепарина с последующим возобновлением инфузии не ранее чем через 4 часа после окончания введения Стрептокиназы.
Согласно приказу министерства, после проведения ТЛТ пациента нужно доставить в специализированный стационар с возможностью проведения балонной ангиопластики или стентирования не позже 12 часов.
Тромболитики 5 поколения список препаратов

Тромболитическая терапия — вид фармакологической терапии, направленный на восстановление кровотока в сосуде за счёт лизиса тромба внутри сосудистого русла.
Принцип действия
Активация фибринолитической активности крови за счёт перевода плазминогена в его активную форму — плазмин.
Препараты для тромболитической терапии называют тромболитиками, фибринолитиками или активаторами плазминогена (синонимы).
Тромболитическая терапия наиболее эффективна в период до 3 часов от образования тромба.
История
Предпосылки к развитию данного вида терапии появились в 1933 году, когда на руках у врача Tillet W.S. умирает дочь. Уже тогда он смог связать заболевание своей дочери с несворачивающейся кровью в чашке Петри, в которую она сплевывала мокроту.
В 1938 году было доказано выделение β-гемолитическим стрептококком группы А фермента стрептокиназы.
В 1940 году описан механизм действия фермента, основанный на его связывании с плазминогеном в крови, приводящей к его переводу его в активную форму — плазмин.
Главными недостатками стрептокиназы:
- её чужеродность организму человека, а, следовательно, и большое количество аллергических реакций
- малый период полувыведения, что требует длительного (в течение 60 минут) её введения
- неспецифичность активации плазминогена — большое количество геморрагических осложнений и истощение противосвертывающей системы.
Все эти факторы и послужили поводом к разработке новых средств, не имеющих данных недостатков.
Используемые тромболитические агенты
К настоящему времени известны следующие агенты :
О бразование тромбов, сопровождает множество сердечнососудистых заболеваний. В большинстве случаев подобный процесс несет колоссальную опасность для жизни. Потому терапия должна начинаться незамедлительно после обнаружения расстройства.
Тромб — это сгусток форменных клеток крови и белка фибрина. Он обладает высокой плотностью, потому частично или полностью перекрывает просвет кровоснабжающей структуры.
При нарушении диаметра вены, вероятно развитие некроза тканей и гангрены. Артериальные образования имеют склонность двигаться по руслу, закупоривая коронарные структуры, в большинстве случаев провоцируют летальный исход.
Это ключевое отличие средств данного типа от антиагрегантов и прочих, которые предотвращают тромбообразование.
Перечень показаний строгий, необоснованно расширять его и применять медикаменты в спорных случаях нельзя.
Фибринолитики (другое название средств подобного типа) не могут приниматься на длительной основе, потому как это медикаменты краткосрочного назначения. Требуются для терапии острых состояний и превенции рецидивов
Механизм действия
В основе работы фармацевтических средств данной группы лежит способность к лизису (растворению) особого вещества, так называемого фибрина.
Согласно исследованиям, это белок, который в определенной концентрации присутствует в крови всегда. Независимо от состояния здоровья пациента. Речь идет о клинической норме.
При развитии тромбов, объем этого вещества существенно растет.
В рамках адекватного положения дел, концентрация фибрина уравновешивается влиянием другого соединения, плазмина. Баланс хрупкий, но поддерживается постоянно благодаря сложной сигнальной системе.
Речь идет о разнородной группе медикаментов, со схожим, но не идентичным действием. Основной механизм достижения эффекта во всех случаях основан на способности растворять сам фибрин, который выступает связующей основой сгустка.
В норме, при достаточном терапевтическом результате, образование устраняется, кровоток восстанавливается. В дальнейшем средство предотвращает повторные эпизоды патологии.
Из-за столь неоднозначного действия, даже современные медикаменты используются с большой осторожностью в рамках короткого курса для купирования острого состояния и предотвращения повторных эпизодов. Вопрос выбора конкретного наименования ложится на плечи врача
Зачастую времени на долгие размышления нет.
Классификация
Тромболитические препараты классифицируют по поколениям. Всего их выделяют три. Они отличаются коренным образом.
Классификация тромболитических препаратов
В настоящее время существует пять поколений лекарств:
- Первое поколение – это энзимы, которые существуют в природе. Они трансформируют плазму крови и положительно влияют на ускорение синтеза плазмагена в плазмин. Действующие вещества выделяют из крови. Такие медикаменты меняют свертывание, тем самым провоцируя сильные кровотечения. Эти вещества выступают для организма как чужеродные, вызывая при этом аллергические проявления. Они помогают получить быстрый эффект, но из-за возможности сильных кровотечений применяют их нечасто.
- Второе поколение – это фибринспецифические препараты, которые были созданы искусственно с помощью бактерий кишечной палочки. Они влияют преимущественно на кровяные сгустки, при этом отсутствуют побочные реакции. Минимум недостатков делает их более популярными в настоящее время.
- Третье поколение – это рекомбинантные активаторы. Их плюсы заключаются в более длительном воздействии, а также в возможности находить тромб.
- Четвертое поколение – это препараты комплексного действия, которые отличаются быстротой и большим воздействием на кровяные сгустки по сравнению с лекарствами предыдущих поколений. К сожалению, они пока еще недостаточно изучены в настоящее время.
- Пятое поколение – это сочетание натуральных и рекомбинантных действующих компонентов.
Антагонисты витамина К
Антикоагулянты непрямого действия – основа профилактики тромботических осложнений. Их таблетированные формы можно принимать длительное время в амбулаторных условиях. Применение антикоагулянтов непрямого действия доказанно снижает частоту тромбоэмболических осложнений (инфаркта, инсульта) при фибрилляции предсердий и наличии искусственного сердечного клапана.
Фенилин в настоящее время не используется в связи с высоким риском нежелательных эффектов. Синкумар имеет длительный период действия и накапливается в организме, поэтому применяется нечасто из-за трудностей контроля терапии. Самым распространенным препаратом из группы антагонистов витамина К является варфарин.
Варфарин отличается от других антикоагулянтов непрямого действия ранним эффектом (через 10 – 12 часов после приема) и быстрым прекращением нежелательных эффектов при снижении дозы или отмене препарата.
 Механизм действия связан с антагонизмом этого препарата и витамина К. Витамин К участвует в синтезе некоторых факторов свертывания крови. Под действием варфарина этот процесс нарушается.
Механизм действия связан с антагонизмом этого препарата и витамина К. Витамин К участвует в синтезе некоторых факторов свертывания крови. Под действием варфарина этот процесс нарушается.
Варфарин назначается для профилактики образования и роста венозных тромбов. Он используется для длительной терапии при фибрилляции предсердий и при наличии внутрисердечного тромба. При этих состояниях значительно повышен риск инфарктов и инсультов, связанных с закупоркой сосудов оторвавшимися частицами тромбов. Применение варфарина помогает предотвратить эти тяжелые осложнения. Этот препарат часто применяется после перенесенного инфаркта миокарда с целью профилактики повторной коронарной катастрофы.
После протезирования клапанов сердца прием варфарина необходим в течение как минимум нескольких лет после операции. Это единственный антикоагулянт, применяющийся для предотвращения образования тромбов на искусственных клапанах сердца. Постоянно принимать это лекарство нужно при некоторых тромбофилиях, в частности, антифосфолипидном синдроме.
Назначается варфарин при дилатационной и гипертрофической кардиомиопатиях. Эти заболевания сопровождаются расширением полостей сердца и/или гипертрофией его стенок, что создает предпосылки для образования внутрисердечных тромбов.
При лечении варфарином необходимо оценивать его эффективность и безопасность путем контроля МНО – международного нормализованного отношения. Этот показатель оценивается через каждые 4 – 8 недель приема. На фоне лечения МНО должно составлять 2,0 – 3,0
Поддержание нормального значения этого показателя очень важно для профилактики кровотечений, с одной стороны, и повышенной свертываемости крови, с другой
 Некоторые продукты питания и лекарственные травы усиливают действие варфарина и повышают риск кровотечений. Это клюква, грейпфрут, чеснок, корень имбиря, ананас, куркума и другие. Ослабляют антикоагулянтный эффект лекарства вещества, содержащиеся в листьях кочанной, брюссельской, китайской капусты, свеклы, зелени петрушки, шпината, салата латук. Пациентам, принимающим варфарин, можно не отказываться от этих продуктов, но принимать их регулярно в небольших количествах, чтобы не допустить резких колебаний лекарства в крови.
Некоторые продукты питания и лекарственные травы усиливают действие варфарина и повышают риск кровотечений. Это клюква, грейпфрут, чеснок, корень имбиря, ананас, куркума и другие. Ослабляют антикоагулянтный эффект лекарства вещества, содержащиеся в листьях кочанной, брюссельской, китайской капусты, свеклы, зелени петрушки, шпината, салата латук. Пациентам, принимающим варфарин, можно не отказываться от этих продуктов, но принимать их регулярно в небольших количествах, чтобы не допустить резких колебаний лекарства в крови.
Побочные эффекты включают кровоточивость, анемию, локальные тромбозы, гематомы. Может нарушаться деятельность нервной системы с развитием утомляемости, головной боли, нарушений вкуса. Иногда возникает тошнота и рвота, боли в животе, поносы, нарушение функции печени. В некоторых случаях поражается кожа, появляется пурпурная окраска пальцев стоп, парестезии, васкулиты, зябкость конечностей. Возможно развитие аллергической реакции в виде кожного зуда, крапивницы, ангионевротического отека.
Варфарин противопоказан при беременности. Он не должен назначаться при любых состояниях, связанных с угрозой кровотечения (травмы, операции, язвенные поражения внутренних органов и кожи). Не применяют его при аневризмах, перикардите, инфекционном эндокардите, тяжелой артериальной гипертензии. Противопоказанием является невозможность адекватного лабораторного контроля из-за недоступности лаборатории или особенностей личности пациента (алкоголизм, неорганизованность, старческие психозы и т. п.).
Тромболитики — что это такое?
Тромболитические препараты – это лекарственные средства, растворяющие тромбы. Они состоят из нитей фибрина, представляющих собой свернувшийся белок. Образование тромба – часть естественной защиты организма человека, предназначенная для закупоривания механических повреждений сосудов при ранениях. У больного с предрасположенностью к тромбообразованию, или при сочетании негативных факторов тромбы формируются в неповрежденных сосудах. Постоянно увеличиваясь, тромб частично перекрывает просвет сосуда, нарушает в нем кровообращение.
Если тромб полностью перекрывает магистральную артерию, у медиков имеется всего несколько часов для проведения операции и спасения тем самым жизни пациента.
Тромболитики нужно отличать от препаратов с аналогичным действием, направленных на профилактику прогрессирования сердечнососудистых заболеваний. Эти лекарства предназначены для экстренного растворения тромба, их вводят напрямую в сосудистую систему.
Фибринолитические препараты применяют для тромболизиса сгустков крупного размера, а так же для растворения тромбов у ослабленных больных или у пожилых людей, когда организм не может самостоятельно расщепить тромб. Из-за тромбоза возникает ишемия – состояние нарушения кровообращения различных органов и кислородное голодание тканей. При отделении тромба он отрывается и закупоривает сосуды, ведущие к жизненно важным органам. Вследствие этого возникает эмболия или тромбоэмболия.
Тромболизис
Что такое тромболизис?
При различных хронических заболеваниях, особенно в преклонном возрасте, поражаются кровеносные сосуды, меняются свойства и свертывание крови. обмен веществ в тканях. Это создает условия для формирования сгустков крови. Тромбоз — наиболее частое осложнение сердечно-сосудистых заболеваний. При инфаркте миокарда. трепетании или фибрилляции предсердий необходимо лечение тромбоза. Такие спонтанные осложнения, как тромбоз и тромбоэмболия, могут вызвать опухоли, болезни почек, язвенный колит, поверхностный тромбофлебит или тромбоз глубоких вен. Сгустки крови могут закупорить кровеносный сосуд. При закупорке кровеносных сосудов головного мозга или сердца возникает инсульт или инфаркт миокарда. В этих случаях врач попытается с помощью специальных лекарств растворить тромб и восстановить проходимость кровеносных сосудов. Эти препараты производят из мочи или стрептококков или создаются согласно специфическим тканевым факторам человека. Восстановление проходимости кровеносных сосудов называется тромболизисом.
Тромболизис — растворение тромба под действием вводимого в кровь фермента. Тромболизис применяется в процессе лечения флеботромбоза, эмболии легких и коронарного тромбоза.
Как выполняется тромболизис?
Тромболизис можно выполнять двумя способами. При внутривенном введении в организм человека лекарство равномерно распределяется по всему кругу кровообращения, достигая места закупорки кровеносного сосуда. Этот метод называется системным тромболизисом. Его недостатки — необходимость большого количества лекарства, что оказывает действие на всю кровеносную систему. При локальном тромболизисе лекарство с помощью катетера вводят непосредственно в место закупорки кровеносного сосуда. Однако этот метод очень сложен и сопряжен с некоторой опасностью. Его выполнение возможно при одновременном введении контрастного вещества и осуществлении перкутанной транслюминальной катетерной ангиографии. Прохождение катетера по кровеносной системе врач видит на рентгеновском экране.
Когда выполняется тромболизис?
Тромболизис можно применять при всех видах тромбоза кровеносных сосудов. Можно растворять тромбы в венах и в артериях. Показанием к применению тромболизиса является инфаркт миокарда, тромбоэмболия легочных артерий, тромбоз центральной артерии глаза или тромбоз вен ног.
Когда тромболизис противопоказан?
Имеются заболевания, при которых применение тромболизиса противопоказано. Например, при предрасположенности к кровотечениям или при повышенном кровяном давлении, т.к. лекарства, используемые при тромболизисе, могут вызвать опасное для жизни кровотечение. Противопоказан тромболизис при язвенной болезни желудка, онкологических заболеваниях, а также при атеросклерозе артерий головного мозга. Тромболизис не следует проводить пациентам старше 75 лет. Совокупность процессов свертывания крови обеспечивает равновесие между процессами свертывания крови и растворения сгустков крови. Например, после операции тромбы должны закупорить повреждения стенок кровеносных сосудов. Поэтому во избежание кровотечения из раны запрещается выполнение тромболизиса после операции. Тромболизис не применяют при сахарном диабете и диабетической ретинопатии, а также после родов.
Опасен ли тромболизис?
Список болезней, при которых выполнение тромболизиса противопоказано, доказывает его опасность. Поэтому этот метод лечения применяется лишь в исключительных случаях. Если последствия закупорки кровеносных сосудов представляют угрозу для жизни больного, то необходимо своевременное проведении тромболизиса, например, при инфаркте миокарда. При выполнении локального тромболизиса, вероятность кровотечений значительно меньше. Однако могут возникнуть другие осложнения, например, нарушения сердечного ритма или повторный тромбоз кровеносных сосудов.
Внутримышечное введение любых лекарств перед проведением тромболизиса запрещается, т.к. вследствие повреждения мышечной ткани может начаться кровотечение.
Чем раньше провести тромболизис, тем лучше
Особенно эффективно проведение тромболизиса в первые 3 ч после инфаркта миокарда. Проведение тромболизиса в первые 24 ч после инфаркта миокарда оказывает положительное влияние на течение болезни. Позже мышечные волокна миокарда погибают вследствие закупорки снабжающей их кровью артерии или ее ветви.
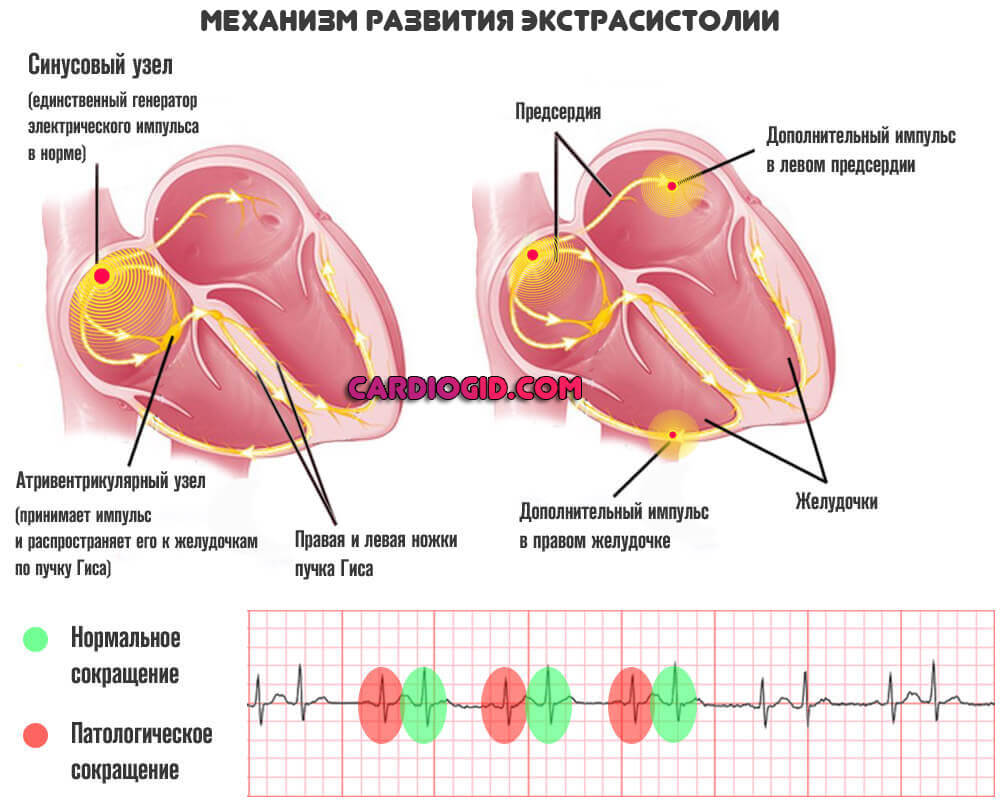
Антикоагулянты
Лекарства от тромбов, предназначенные для того, чтобы разжижать кровь, предотвратить ее излишнюю свертываемость. Обычно рекомендуются к приему на длительное время.
Самыми эффективными в настоящее время считаются: Варфарин, Гепарин, Аспирин.
Варфарин
Таблетки от тромбов, которые подавляют действие частиц крови, повышающих ее свертываемость. Показаниями к приему считаются: тромбозы, инфаркты, аритмия мерцательного характера, хирургические вмешательства на сердечных сосудах.
Список противопоказаний к приему: болезни печени и почек, варикоз вен ЖКТ, геморрагические инсульты, заболевания слизистой желудка и кишечника, тромбоцитопения, первые 3 месяца и последние 30 дней беременности.
Цена упаковки 50 таблеток составляет от 120 рублей.
Аспирин
Популярное лекарство против тромбов, способное снижать излишнюю свертываемость крови, препятствовать слипанию тромбоцитов.
Пить лекарство нужно больным атеросклерозом, стенокардией, при наличии в анамнезе инфарктов и инсультов, при тромбозе вен различной этиологии.
Для профилактики тромбообразования средство принимают по 1/4 таблетки в сутки.
В перечень противопоказаний к приему входят: детский и подростковый возраст до 12 лет; предрасположенность к аллергии на ацетилсалициловую кислоту; гемофилия, бронхиальная астма, заболевания слизистой ЖКТ; первые и последние 3 месяца беременности; тяжелые недуги печени и почек.
Стоимость упаковки Аспирин 500 мг составит 230 рублей.
Гепарин
Препарат, активизирующий скорость тока крови, необходимый для профилактики появления тромбов. Производится в виде раствора для инъекций, а также входит в состав многих средств против тромбов для наружного применения.
Гепарин в виде раствора можно вводить как капельным, так и инъекционным способом. Список рекомендаций к лечению: тромбозы глубоких сосудов различной этиологии, острые тромбофлебиты, маститы, обширные гематомы.
Используется для проведения процедуры гемодиализа, промывания внутривенных катетеров.
Противопоказаниями к приему являются:
- Склонность к кровотечениям.
- Геморрагические инсульты.
- Период менструации.
- Беременность.
- Период грудного вскармливания.
- Родовой процесс.
- Угроза преждевременных родов.
- Поражения слизистой желудка и кишечника.
Цена упаковки ампул Гепарина составит от 350 до 500 рублей.