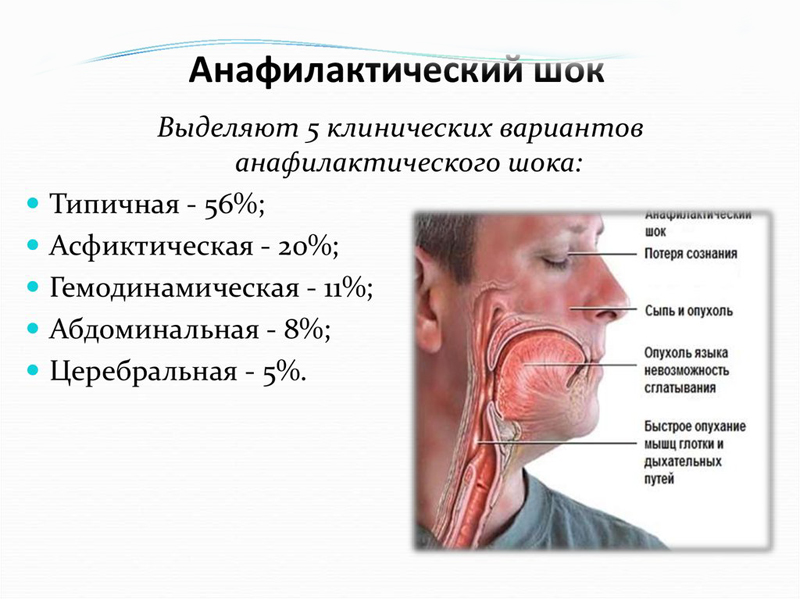
Травматический шок; геморрагический шок
Содержание:
- 18.9.4. Ожоговый шок
- Возможные последствия
- Первая помощь и лечение
- Оказание неотложной помощи при шоках
- Оказание неотложной помощи при инфекционно-токсическом шоке.
- Первая медицинская помощь
- Чего не следует делать при травматическом шоке
- Определение
- Что делать при шоке?
- Причины
- Урок 9Первая помощь при травматическом шоке
- Патогенез: фаза компенсации
- Лечение патологического состояния
- Оказание неотложной помощи
- Фазы
- Чего не следует делать?
18.9.4. Ожоговый шок
Ожоговый шок представляет собой начальную
стадию ожоговой болезни и развивается
вследствие шокогенной болевой травмы
и прогрессирующей плазмопотери. Ожоговый
шок диагностируется в тех случаях, когда
общая площадь
ожогов у детей до 1 года является 8%
поверхности тела, у детей старше 1 года
— 10% при I, IIА стадии ожога и более 5% при
глубоком ожоге III стадии. У взрослых
шокогенная поверхность составляет 20%
при поверхностных и 10% при глубоких
ожогах. Сопутствующее ожоговое поражение
дыхательных путей (ОДП) эквивалентно
15-30 ед. индекса Франка (ИФ) и увеличивает
тяжесть шока (Р.И. Муразян, Н.Р. Панченков,
1983; А.А. Алексеев, В.А. Лавров, В.Н. Дутиков,
1995; В.А. Жегалов и др., 2003).
При установлении глубины и площади
ожога обычно пользуются критерии,
приведенные в разделе 18.10. Неотложная
помощь при термических поражениях и
химических ожогах. Основными
патогенетическими моментами ожогового
шока являются боль, гиповолемия,
плазмопотеря, гипонатриемия и гипокалиемия,
развивающаяся по мере нормализации
диуреза, когда потери калия составляют
до 200 ммоль на 1 л мочи. При некоррегированной
гипокалиемии закономерно развивается
парез кишечника, синдром транслокации
кишечной флоры, что имеет первостепенное
значение в развитии гнойно-септических
осложнений. На фоне выраженной
централизации кровотока ишемизируется
слизистая ЖКТ, что часто приводит к
развитию стрессовых язв и кровотечения,
усугубляющего уже имеющуюся гиповолемию.
Активация синдрома системного
воспалительного ответа и вызванного
им эндотоксикоза, катаболизма,
энергетического дефицита, синдрома
капиллярной утечки, полиорганной
дисфункции может реализоваться в
дальнейшем в сепсис. При пожаре возможно
отравление угарным газом, на что будет
указывать бордовая окраска кожи и
синдром угнетения ЦНС, а также отравление
продуктами горения (цианиды, фосген,
галогеновые кислоты), часто сопровождающееся
развитием отека легких. Ожоговая травма
может осложниться раневой инфекцией,
в том числе столбняком.
На возникновение и тяжесть течения
ожогового шока влияет множество факторов,
в частности ожог дыхательных путей
(ОДП). ОДП — своеобразное поражение
дыхательного тракта, которое может
возникнуть при вдыхании горячего
воздуха, пара, дыма, частиц копоти, даже
языков пламени и т.д.
При сочетании ожога кожи и ОДП ожоговый
шок может развиться при площади поражения,
примерно вдвое меньшей, чем без ОДП.
Считается, что ОДП оказывает на пораженного
такое же воздействие, как и глубокий
ожог кожи площадью около 10-15% поверхности
тела.
ОДП необходимо заподозрить в случаях,
если ожог произошел в закрытом помещении
или в полузамкнутом пространстве: пожар
в доме, подвале, в горных выработках, в
транспортном средстве; если ожог вызван
паром, пламенем; если горела одежда;
если есть ожог груди, шеи, а тем более
лица.
Комплекс реакций, направленных на
поддержание жизнедеятельности организма,
одинаков как при ожогах на площади 20%
поверхности тела, так и при субтотальных
ожогах. Различие у отдельных индивидуумов
заключается в степени адекватности
реакции систем реализации стресса на
травму, в соотношении: индивидуальные
возможности адаптации/тяжесть травмы.
Ниже приведены общепринятые классификации
тяжести ожогового шока в зависимости
от площади и глубины поражения (см. табл.
18-8 и 18-9).
Таблица 18-8. Оценка тяжести
ожогового шока по площади и глубине
поражения
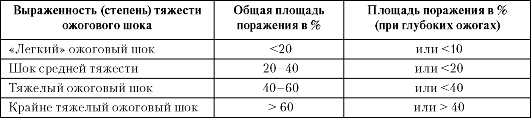
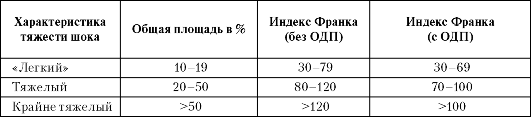
Таблица 18-9. Характеристика
тяжести ожогового шока
Возможные последствия
Точно сказать о развитии конкретных последствий после значительной кровопотери сложно. Они зависят от массивности кровотечения, количества потерянного ОЦК и физиологии самого пациента. У кого-то происходит нарушение работы нейронной системы, у других отмечается только слабость, хотя есть и случаи с мгновенной потерей сознания. Из возможных последствий выделяются:
- Почечная недостаточность, повреждение слизистой легких или частичная атрофия головного мозга. Такие последствия могут возникать даже при своевременно проведенной инфузионной терапии.
- После сильного шока 2-4 стадии в большинстве случаев необходима длительная реабилитация с восстановлением нормального функционирования мозга, почек, легких и печени. Выработка новой крови занимает 2-4 дня.
- При послеродовом шоке возможна потеря репродуктивной функции вследствие удаления маточных труб или матки.
Первая помощь и лечение
Оказывая первую помощь пострадавшему, необходимо, в первую очередь, остановить кровотечение при помощи жгута или тугой повязки, которую можно сделать из подручных материалов. Также чтобы предотвратить риск возникновения травматического шока, необходимо провести обезболивание и иммобилизацию поврежденной конечности или другой части тела. Больного следует в самый короткий период доставить в больницу. Точная диагностика травматического шока возможна только квалифицированным специалистом.
В ходе лечения пациенту первым делом переливают солевые и коллоидные растворы. После определения группы крови и резуса фактора пострадавшего, к вышеуказанным растворам добавляют недостающую плазму и кровь.
Хирургическое вмешательство проводится только в том случае, когда возникает необходимость сохранить важные органы и предотвратить прогрессирование травматического шока. Также во время лечения пациенту могут быть назначены препараты, действие которых направлено на борьбу с кислородным голоданием головного мозга и для коррекции функциональности системы метаболизма.
Оказание неотложной помощи при шоках
Важно помнить, что шоковое состояние опасно для здоровья и жизни пострадавшего. При подозрениях на развитие этой реакции стоит вызывать бригаду врачей
Неотложная помощь при шоке требуется, если у пациента отмечается:
- холодный пот;
- бледность кожных покровов;
- заторможенность или перевозбуждение;
- тусклый взгляд;
- слабый пульс;
- нарушение дыхания (форсированное/ поверхностное).
Чтобы состояние пострадавшего не ухудшилось, запрещается прием лекарств во время оказания первой доврачебной помощи. Правило касается любых обезболивающих средств, сердечных препаратов. В противном случае врачам будет сложно оценить состояние пациента, поставить диагноз. Кроме того, запрещено давать пострадавшему питье, если:
- он получил черепно-мозговую травму;
- у него повреждена область живота;
- отмечаются боли в сердце;
- есть подозрения на внутреннее кровотечение.
Доврачебные противошоковые меры
В медицине есть понятие «золотого часа», когда нужно успеть оказать первую помощь пострадавшему.
Своевременное принятие мер при шоке – это залог сохранения жизни больного.
Алгоритм оказания первой помощи (до приезда скорой):
- Прекращение действия травмирующего агента.
- Остановка кровотечения.
- Пострадавшему нужно придать удобное положение, препятствующее дополнительному травматизму или облегчающего состояние больного.
- Освобождение от сковывающей одежды.
- Перевязка ран стерильными бинтами.
- Обезболивание (при необходимости).
- Улучшение деятельности сердца, легких.
Первая помощь при травматическом шоке
Основной мерой в этом случае является быстрое устранение причин, спровоцировавших повреждения. Неотложная помощь при травматическом шоке включает:
- Расположение пострадавшего на ровной поверхности, обездвиживание (кроме случаев, когда есть подозрения на перелом шейного отдела позвоночника).
- Очищение верхних дыхательных путей от загрязнений с помощью чистой ткани и освобождение их проходимости.
- Устранение западания языка.
- Определение пульса (на артериях рук, висков или шеи).
- Восстановление сердечной и дыхательной деятельности (при необходимости). Для этого делают непрямой массаж сердца, искусственное дыхание.
- Остановка кровотечения путем наложения тугих повязок.
- Закрытие открытых ран стерильными повязками.
- Фиксация сломанных конечностей с помощью подручных средств (зонтов, палок, досок).
При анафилактическом
В этом случае первую помощь оказывают с учетом типа аллергена. Если шок спровоцировало лекарство, то сразу прекращают его введение в организм. В случае укуса змеи или насекомого удаляется жало с ядом. Алгоритм первой помощи пострадавшему:
- Расположение пациента на ровной поверхности.
- Поднятие нижних конечностей над уровнем головы с помощью валиков или одеяла.
- Обеспечение притока свежего воздуха в помещение.
- Наложение ледяного компресса на место инъекции или укуса.
- Прощупывание пульса.
- Восстановление сердечной и дыхательной функции (при необходимости).
- Введение 0,5 мл 0,1% раствора адреналина подкожно (или внутримышечно 1 мл Дексаметазона).
- Согревание больного с помощью грелок (прикладываются к конечностям) или одеяла.
При геморрагическом
Такое состояние опасно для жизни пациента. Первая помощь в случае развития геморрагического шока включает:
- Наложение тугих кровоостанавливающих повязок.
- Обильное питье (если нет противопоказаний).
- Восстановление нужного объема крови в организме (внутривенное вливание/инфузия).
- Контроль артериального давления АД, частоты сердечных сокращений (ЧСС).
- Установка катетера для внутривенного введения препаратов.
- Искусственная вентиляция легких, кислородные маски (по показаниям).
- Обезболивание с помощью медикаментозных препаратов.
При кардиогенном
Частым состоянием после сердечных приступов является кардиогенный шок. Алгоритм оказания первой помощи в этом случае:
- Улучшение притока крови к головному мозгу за счет поднятия нижних конечностей выше уровня головы.
- Обеспечение полного покоя пострадавшему.
- Освобождение от сковывающей одежды.
- Обеспечение притока свежего воздуха в помещение.
- Сердечно-легочная реанимация в случае потери сознания. Проводится только при наличии нужных навыков.
- Внутривенное введение физраствора, Реополиглюкина, глюкозы.
- Постановка катетера в локтевую вену для введения препаратов.
- Контроль пульса, АД, ЧСС, состояния зрачков, слизистых оболочек, кожи, дыхания, часового диуреза.
- Отслеживание состояния кожи и слизистых оболочек, дыхания.
Оказание неотложной помощи при инфекционно-токсическом шоке.
Причинами
развития инфекционно-токсического шока
могут служить, в первую очередь,
менингококковая, грибковая и кишечная
инфекции, а также другие острые инфекции
при неблагоприятном течении
заболеваний. В своем развитии
инфекционно-токсический шок
последовательно проходит 3 стадии —
компенсации (шок 1 степени), субкомпенсации
(шок 2 степени), декомпенсации (шок 3
степени).
Лечение.
1.
У взрослых компенсированный
инфекционно-токсический
шок
инфузионной терапии не требует, и при
доставке в стационар лечение
ограничивается применением жаропонижающих
средств, анальгин 50% — 2 мл и димедрол 1%
— 2 мл внутримышечно; при возбуждении
и судорогах седуксен 0,5% — 2-4 мл внутримышечно
(внутривенно) и магния сульфат 25% — 10 мл
(15 мл) внутримышечно.
2.
При субкомпенсированном шоке
внутривенно капельно вводят 400 мл
полиглюкина (реополиглюкина) и
глюкокортикоидные гормоны (преднизолон
90-120 мг, или равнодействующие дозы других
препаратов — дексаметазона метилпреднизолона
и т. д.).
3.
При декомпенсированном
шоке
полиглюкин вводят струйно с последующим
переходом на капельную инфузию, а при
отсутствии эффекта назначают 200 мг
допамина на 200 мл 5% раствора глюкозы
внутривенно капельно.
4.
Возбуждение и судороги
купируются внутривенным введением
2-4 мл 0,5% раствора диазепама (седуксена)
или 10-20 мл 20% раствора натрия оксибутирата.
5.
При установленном диагнозе менингита
вводят левомецитин сукцинат натрия в
дозе 25 мг/кг, и 2-4 мл 1% раствора фуросемида
(лазикса).
6.
Инфекционно-токсический шок при гриппе
требует дополнительного введения
5,0 мл противогриппозного (донорского,
противокоревого) гамма-глобулина
внутримышечно, а также 5-10 мл 5% раствора
аскорбиновой кислоты и 10 мл 10% раствора
глюконата кальция внутривенно.
Основные
опасности и осложнения:
Несвоевременная диагностика
инфекционно-токсического шока в
результате ошибочной трактовки снижения
температуры тела до субнормальных и
нормальных цифр и прекращения
психомоторного возбуждения, как
показателей улучшения состояния
больного. Ошибочный диагноз гриппа у
больного менингитом, и ангины у
больного дифтерией. Ошибочная констатация
судорожного синдрома, не связанного с
инфекционно-токсическим шоком и
отказ от проведения инфузионной терапии
на догоспитальном этапе при доставке
больного в стационар под прикрытием
только противосудорожной терапии.
Первая медицинская помощь
Первая помощь при травматическом шоке предполагает прежде всего устранение массивного кровотечения и уменьшение болевого синдрома. Необходимо обеспечить неподвижность поврежденной части тела, наложить жгут (при обильной кровопотере) или стерильную повязку (на рану или ожог). При переломе следует использовать шину. При наложении повязки и шины не рекомендуется раздевать больного, чтобы не спровоцировать переохлаждение. При необходимости одежду можно разрезать ножницами.
Чтобы снять болевые ощущения, можно применять анальгетики в таблетированной форме или в виде инъекций для подкожного и внутримышечного введения.
Больного нужно согреть, закутав его в теплый плед, одеяло и дав ему горячее питье (при отсутствии травм живота). Так как пострадавший не сможет пить самостоятельно из кружки, давать жидкость ему нужно из ложки. Больному нужно обеспечить полный покой и тишину, т. к. излишнее эмоциональное перенапряжение усугубляет его состояние.
Оказав при травматическом шоке первую помощь, следует как можно быстрее вызвать бригаду врачей и перевезти больного в ближайшее медицинское учреждение.
Чего не следует делать при травматическом шоке
Оказывая первую помощь при шоке, необходимо соблюдать осторожность и помнить о том, чего нельзя делать при возникновении данного состояния:
- Запрещается давать больному питье, если есть подозрение на повреждение органов брюшной полости.
- Нельзя перемещать пострадавшего с места на место и самостоятельно перевозить его в больницу до прибытия врачебной бригады.
- Не следует пытаться самостоятельно вправить сломанные и вывихнутые конечности.
- Запрещается удалять одежду, прилипшую к коже в месте ожога.
- Не рекомендуется оставлять больного без внимания. Необходимо постоянно находиться рядом и следить за его самочувствием.
- Запрещено накладывать шину на область открытого перелома, предварительно не остановив кровотечение.
Любое из этих действий может усилить травматичний шок и привести к летальному исходу.
Определение
Травматический шок — угрожающее жизни человека тяжёлое состояние, возникающее как реакция на острую травму, которое сопровождается большой кровопотерей и интенсивным болевым ощущением. Проявляется шок в момент получения травмирующего действия при переломах таза, огнестрельных, черепно-мозговых травмах, сильных повреждениях внутренних органов, во всех случаях, связанных с большой потерей крови.
Травматический шок считается спутником всех тяжёлых травм независимо от их причин. Иногда он может возникнуть спустя некоторое время при получении дополнительной травмы. В любом случае травматической шок — явление очень опасное, представляющее угрозу жизни человека, требующее немедленного восстановления в реанимации.
Что делать при шоке?
Главное правило оказания неотложной помощи при шоках – все действия нужно совершить в течение первого часа после того, как человеку стало плохо. В этом случае риск развития осложнений сводится к минимуму. Самые тяжелые ситуации относятся к сердечным приступам, травмам и обильной потере крови. При этом необходимо не только вывести пострадавшего из шока, но и принять меры для улучшения самочувствия.
В первую очередь требуется вызвать скорую, а затем приступать к реанимационным действиям:
- если ухудшение самочувствия вызвано каким-либо поражающим фактором, прекратите его воздействие. При кровотечении – остановите;
-
помогите пациенту занять удобное положение. Лучше всего, если ноги будут выше уровня сердца, чтобы мозг не столкнулся с кислородным голоданием;
- обеспечьте доступ свежего воздуха в помещение. Избавьте человека от давящей одежды или украшений;
-
при необходимости используйте одеяло, чтобы согреть пострадавшего;
- не кладите больного на спину, если он пребывает в обмороке. В этой ситуации поместите его набок;
- если есть раны – перевяжите их, а также попытайтесь остановить кровотечение до приезда врачей;
-
в случае остановки дыхания, отсутствия сердцебиения, приступайте к реанимационным действиям. Для этого используют сердечно-легочную реанимацию.
Запрещено давать пострадавшему какие-либо медицинские препараты. Это относится и к обезболивающим средствам. Их применение исказит результаты обследования и не позволит поставить точный диагноз. Не давайте пациенту пить, если шок вызван черепно-мозговой травмой, если есть повреждения брюшной полости или подозрение на внутренние поражения и кровоизлияния.
Причины
Травматический шок связывается не только с болевыми синдромами. Основная причина его появления заключается в выбросе большого количества плазмы, которая составляет почти 60% от всей массы крови.
 Основная причина появления заключается в потере большого объема крови.
Основная причина появления заключается в потере большого объема крови.
От обширных травм в организме начинается усиленный приток к главным органам, происходит игнорирование периферических сосудов, и они начинают экстренно сужаться. В критической ситуации клетки других элементов в организме теряют кровообращение, что приводит к гипоксии (кислородному голоданию).
Обмен веществ меняет своё направление, в мышцах происходит скопление молочной кислоты, а в ткани происходит обширный выброс продуктов распада. Токсические вещества отягощают метаболизм, и состояние у пострадавшего ухудшается. Из-за кровопотерь и сильнейшего резкого болевого импульса у нервных рецепторов происходит острая реакция с формированием травматического шока, который несколько раз сильнее геморрагических осложнений.
Урок 9Первая помощь при травматическом шоке
 |
 |
Травматический шок
Травматический шок — тяжелейшее общее состояние организма пострадавшего, наступившее в результате травмы. Оно развивается в центральной нервной системе под влиянием очень сильных болевых импульсов из очага повреждения. При травматическом шоке происходит нарушение жизненно важных функций не только в нервной системе, но и в системе дыхания, кровообращении, деятельности желез внутренней секреции и обмене веществ. Таким образом, патологические изменения при шоке затрагивают весь организм.
Причиной травматического шока чаще всего бывают тяжелые повреждения, сопровождающиеся потерей крови, размозжением мягких тканей, раздроблением костей, отрывом конечностей, и обширные ожоги (шок, возникающий при ожогах, называют ожоговым).
В зависимости от быстроты наступления шоковых явлений после травмы различают первичный и вторичный шок.
Первичный, или ранний, шок развивается в момент получения травмы либо тотчас же после него, продолжается несколько минут, а иногда часов и суток и может закончиться летальным исходом или перейти во вторичный. П р и з н а к и шока в его начальной фазе: пострадавший возбужден, лицо бледное, взгляд беспокойный, речь сбивчивая; он не оценивает реально своего состояния, порывается куда-то бежать, его трудно удерживать; на вопрос: «Как себя чувствуешь, где болит?» он, как правило, отвечает: «Ничего не болит, чувствую себя нормально».
Если помощь не оказана, то спустя несколько часов после травмы под влиянием продолжающихся или нарастающих болевых раздражений, кровотечения, а также воздействия других факторов, способствующих развитию шокового состояния, у пострадавшего на фоне сохраненного сознания развивается вторичный, или поздний, шок. Его признаки: угнетенное сознание, полная безучастность пострадавшего к самому себе и происходящему вокруг. Снижается или отсутствует реакция на боль. Лицо бледное, кожа холодная на ощупь и покрыта липким потом, температура тела снижена, дыхание учащенное, поверхностное, беспокоит жажда, иногда появляется рвота.
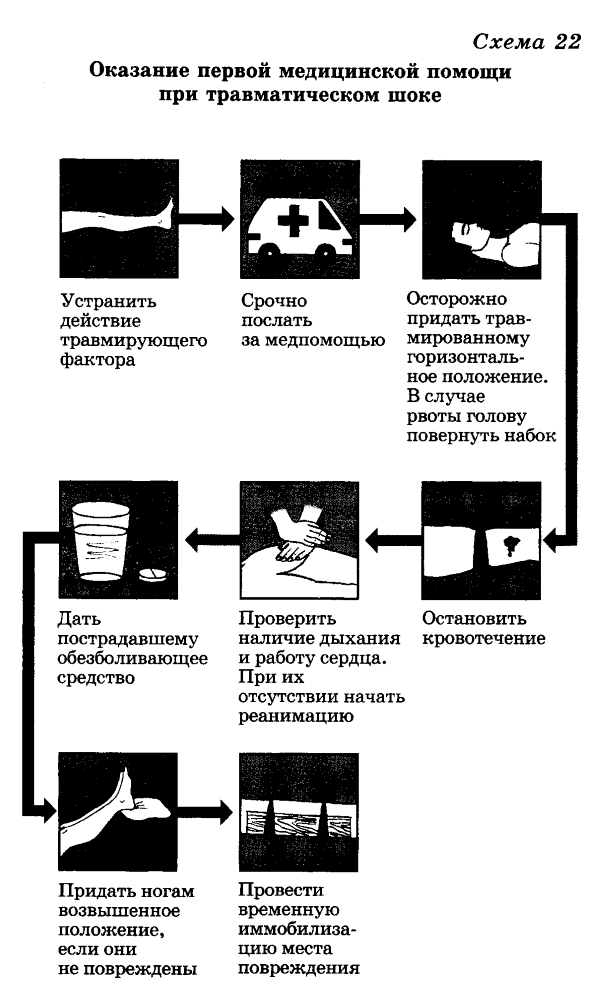
Для предупреждения развития шокового состояния необходимо как можно быстрее вызвать «скорую помощь» или обратиться к врачу. Однако до прибытия врача пострадавшему надо оказать первую медицинскую помощь (схема 22).
Не давайте пострадавшему пить (если травматический шок связан с ранениями брюшной полости), транспортировать его можно только в исключительных случаях (вынос на дорогу, вертолетную площадку и т. п.).
Вопросы и задания
1. В каких случаях наступает травматический шок?
2. Назовите причины травматического шока.
3. Назовите признаки, по которым можно определить, что у пострадавшего развивается вторичный, или поздний, шок.
4. Назовите последовательность оказания первой медицинской помощи при травматическом шоке.
Задание 36
Определите последовательность оказания первой медицинской помощи при травматическом шоке:а) срочно послать за медицинской помощью;
б) остановить кровотечение;
в) устранить действие травмирующего фактора;
г) дать пострадавшему обезболивающее средство;
д) осторожно придать травмированному горизонтальное положение, в случае рвоты голову повернуть набок;
е) проверить наличие дыхания и пульса, при их отсутствии начать реанимацию (искусственное дыхание и массаж сердца);
ж) придать ногам пострадавшего возвышенное положение, если они не повреждены;
з) провести иммобилизацию места повреждения.
Патогенез: фаза компенсации
Как уже было отмечено выше, при развитии данного вида шока пусковым механизмом является травма. Травма, сопровождающаяся сильной болью или обильной кровопотерей, заставляет стрессовые резервы активироваться. Основные такие резервы — две системы организма:
симпато-адреналовая;
ренин-ангиотензин-альдостероновая.
Симпато-адреналовая система заставляет эндокринные железы (в основном, надпочечники) выбрасывать в кровь специфические стрессовые гормоны: адреналин, норадреналин, кортикостероиды. Эти биологически активные вещества непосредственно влияют на сосудистую стенку, вызывая спазм и сужение периферических сосудов. Они находятся в коже, мышцах, почках, печени, легких и т. п. Кроме того, эта система способствует ускорению сердцебиения для более активной циркуляции крови по сосудам.
Когда кровопотеря велика, ухудшается кровоснабжение во всех внутренних органах, в том числе и в почках. Именно тогда, в условиях ишемии почек, активируется ренин-ангиотензин-альдостероновая система, которая также провоцирует сосудистый спазм. Это достигается как непосредственной активностью ангиотензина, так и активацией с его помощью альдостерона, который также оказывает сосудосуживающее действие.
Генерализованное сужение периферических сосудов приводит к расстройству микроциркуляции, то есть кровообращения внутренних органов. Однако наш организм не глуп. Сужая сосуды на периферии, он увеличивает кровоснабжение наиболее важных человеку органов: сердца, головного мозга и надпочечников. Происходит феномен «централизации кровообращения».
Лечение патологического состояния
Пациента в шоковом состоянии или при риске его возникновения в обязательном порядке госпитализируют. В стационаре врач проводит тщательный осмотр и составляет план лечения. Лечение патологического состояния в стационаре заключается в следующих мероприятиях:
- Устранении причины возникновения шокового состояния. То есть устранение кровотечения, иммобилизация конечностей и сопоставление костных отломков при переломах, вправление вывихов и так далее,
- Адекватное обезболивание. Вправление костных отломков и вывихов проводится под местной или общей анестезией. Прием анальгетиков проводится по многим показаниям (травмы, ожоги, послеоперационный период и другие),
- Инфузионная терапия по показаниям (сильная боль, массивная кровопотеря, обезвоживание, ожоги),
- Иммуностимуляторы,
- Гормональная терапия по показаниям,
- Антибактериальная терапия необходимо при открытых ранах, ожогах и размозжении тканей,
- Реанимационные мероприятия при необходимости,
- Симптоматическое лечение, направленное на устранение проблем сердечно-легочной, мочевыделительной, центральной нервной и других систем.
Оказание неотложной помощи
Независимо от степени шока, эффект от оказания помощи зависит от того, как быстро она была оказана. Помощь должна быть направлена
- на устранение травмирующих причин,
- на снятие или уменьшение боли,
- на остановку кровотечения,
- на мероприятия, направленные на улучшение дыхательной и сердечной деятельности (реанимационные мероприятия),
- на предупреждение общего охлаждения.
Одновременно просят кого — то вызвать спасательные службы.
Оказание помощи, если больной в сознании
Уменьшение боли достигается приданием телу положения, когда уменьшаются условия для усиления боли. При переломах костей необходима надежная иммобилизация поврежденных частей тела.
До приезда скорой помощи даются обезболивающие средства. При их отсутствии можно дать немного выпить (20-30 мл) водки или спирта.
Помощь при шоке будет неэффективной, если кровотечение продолжается. Поэтому необходимо как можно быстрее остановить кровотечение. Для этого накладывают жгут выше места кровотечения или давящую повязку.
Дальше необходимо организовать доставку пострадавшего в лечебное учреждение
Важно помнить, что шоковое состояние может развиться позднее, поэтому необходимо его предупредить. Для этого необходимо
- уменьшить боль,
- дать выпить жидкости,
- создать покой и тишину вокруг пострадавшего,
- бережно транспортировать в больницу.
Важно: создать обстановку психологического спокойствия, его необходимо успокоить, внушить уверенность в благоприятном исходе событий
Фазы
Независимо от причин возникновения шок проходит две фазы — эриктильную (возбуждение) и торпидную (торможение).
Эриктильная
Эта фаза возникает в момент травматического воздействия на человека при одномоментно резком возбуждении нервной системы, проявляющемся в возбуждении, беспокойстве, страхе. Пострадавший сохраняет сознание, но недооценивает сложности своего положения. Он может адекватно отвечать на вопросы, но имеет нарушенную ориентацию в пространстве и во времени.
Характеризуется фаза бледным покровом кожи человека, учащённым дыханием, выраженной тахикардией. Мобилизационный стресс в этой фазе имеет разную длительность, шок может продолжаться от нескольких минут до часов. Причем при тяжёлой травме он иногда не проявляется никаким образом. А слишком короткая эриктильная фаза часто предшествует более тяжёлому течению шока в дальнейшем.
Торпидная
Сопровождается некой заторможенностью за счёт угнетения деятельности основных органов (нервная система, сердце, почки, лёгкие, печень). Возрастает недостаточность кровообращения. Пострадавший приобретает бледный вид. Его кожа имеет серый оттенок, иногда мраморный рисунок, свидетельствующий о плохом кровенаполнении, застое в сосудах, он покрывается холодным потом. Конечности в торпидной фазе становятся холодными, а дыхание учащённым, поверхностным.
Торпидная фаза характеризуется 4-мя степенями, которые обозначают тяжесть состояния.
Первая степень.
Считается лёгкой. При этом состоянии пострадавший имеет ясное сознание, бледную кожу, одышку, небольшую заторможенность, биение пульса доходит до 100 уд./мин., давление в артериях составляет 90-100 мм рт. ст.
Вторая степень.
Это шок средней тяжести. Для него характерны снижение давления до 80 мм рт. ст., пульс доходит до 140 уд./мин. Человек имеет сильно выраженную заторможенность, вялость, поверхностное дыхание.
Третья степень.
Крайне тяжёлое состояние человека в шоке, который находится в спутанном сознании или совсем утратил его. Кожа становится землисто-серого цвета, а кончики пальцев, нос и губы — синюшными. Пульс становится нитевидным и учащается до 160 уд./мин. Человек покрыт липким потом.
Четвёртая степень.
Пострадавший пребывает в агонии. Шок этой степени характеризуется полным отсутствием пульса и сознания. Пульс едва прощупывается или совсем неощутим. Кожные покровы имеют серый цвет, а губы приобретают синюшный оттенок, не реагирует на боль. Прогноз чаще всего неблагоприятный. Давление становится меньше 50 мм рт. ст.
Чего не следует делать?
- Если в ране есть посторонние предметы, их трогать нельзя. Допускается промывание раны и антисептические меры.
- Перемещение больного разрешено только из тех мест, где ему может угрожать опасность (трасса, железнодорожные пути).
- Давать анальгетики человеку при пониженной температуре тела и массовой потере крови запрещено. Может случиться понижение давления и ускорение перехода одной стадии шока в другую.
- Также недопустимо давать пострадавшему любые лекарственные препараты при доврачебной помощи, так как они могут сгладить симптомы.
Не стоит забывать, что при наступлении шока выживаемость падает. Иногда стадии сменяются быстро, и спасение человека значительно затрудняется. После обнаружения пострадавшего сразу вызывают скорую помощь и применяют все возможные методы по спасению.
Травматический шок
— угрожающее жизни человека тяжёлое состояние, возникающее как реакция на острую травму, которое сопровождается большой кровопотерей и интенсивным болевым ощущением. Проявляется шок в момент получения травмирующего действия при переломах таза, огнестрельных, черепно-мозговых травмах, сильных повреждениях внутренних органов, во всех случаях, связанных с большой потерей крови.
Травматический шок считается спутником всех тяжёлых травм независимо от их причин. Иногда он может возникнуть спустя некоторое время при получении дополнительной травмы. В любом случае травматической шок — явление очень опасное, представляющее угрозу жизни человека, требующее немедленного восстановления в реанимации.