Лекарства для снижения уровня холестерина: обзор препаратов нового поколения
Содержание:
- Чем обусловлен холестерин выше нормы?
- Список противохолестериновых средств
- Плохой и хороший холестерин
- 4 Goodcare
- Правила приема статинов
- Поколения статинов, средняя цена в аптеках
- Терапия хронических заболеваний
- Добавки для снижения холестерина
- «Плохой холестерин»
- Как снизить холестерин народными средствами?
- Статины: что это такое, кому назначают
- Другие таблетки от повышенного холестерина в крови
- Польза и вред статинов
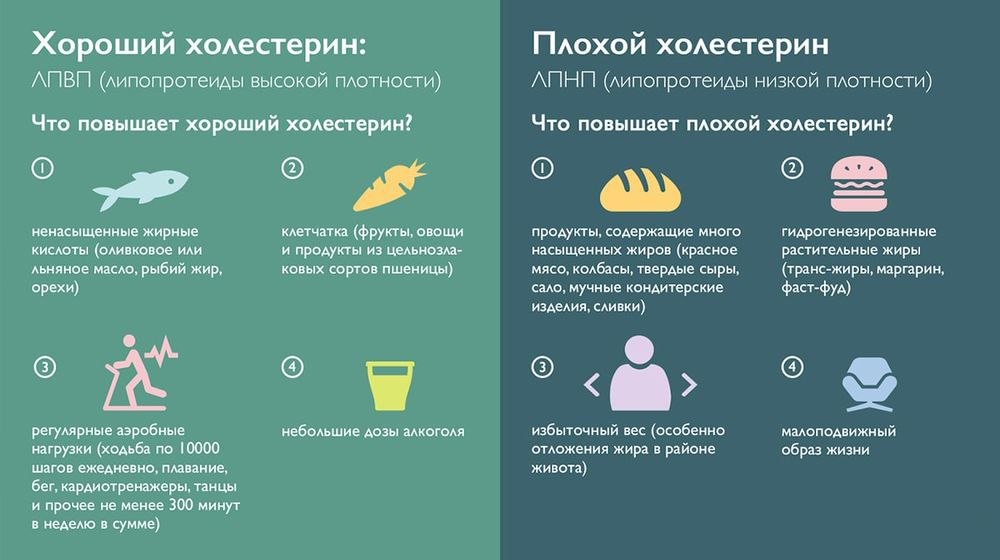
Чем обусловлен холестерин выше нормы?
Причин, связанных с повышением уровня липидов в крови, может быть множество. Среди самых распространенных факторов – неправильное питание. Пища является не только источником энергии, но и строительным материалом. Человеческий организм способен к самоочищению и восстановлению, но если плохих веществ в организме больше нормы, то он не способен их своевременно вывести, и они откладываются в виде жировых отложений. То же самое касается и холестерина. «Хорошие» липиды транспортируются в клетки, а ЛПНП накапливается в тканях.
Если в организме высокий уровень «плохого» холестерина, то печень постепенно прекращает выработку ЛПВП. 70% всего холестерина синтезируется печенью, остальные 30% берутся из пищи. В здоровом организме этот процесс сбалансирован, и малейшие колебания могут стать причиной нарушения всех обменных процессов. Конечно, повышенный холестерин образуется не за 1 день, и для этого процесса необходимо длительное поступление избытка ЛПНП, но даже при наличии одного фактора риска повышения его уровня надо задумать о его понижении, потому что рост липидов низкой плотности – это необратимый процесс, который поражает сосуды.
Понятие «хорошего» и «плохого» холестерина
Контролировать свой уровень ЛПНП можно и даже нужно. Современная медицина предлагает несколько способов контроля уровня холестерина. Первый – лабораторный. Чтобы сдать кровь на холестерин, можно посетить любой медицинский центр или поликлинику и сдать кровь с пальца. Существует также еще один метод нового поколения – это мини-лаборатория, которой можно пользоваться дома. Для получения результатов надо немного крови нанести на бумажку, которая реагирует на липиды, окрашивая ее в тот цвет, к спектру которого относятся результаты.
Биохимический анализ крови – самый достоверный, но он показывает не именно повышение ЛПВП или ЛПНП, а их уровень вместе. Такой результат называется «общий холестерин». Чтобы узнать, какой из значений выше нормы, надо создать липидограмму. Она показывает уровень и альфа-липидов («хороших») и бета-липидов («плохих»). Чтобы вычислить, повышен ли уровень липопротеидов в крови или нет, надо установить коэффициент атерогенности. Для этого можно воспользоваться формулой:
- КА= (уровень «общего» холестерина – липопротеиды высокой плотности) / липопротеиды высокой плотности;
- КА вычисляется по возрасту. В норме он не должен превышать 3. Но с возрастом результаты могут изменяться до 3,5-4.
Список противохолестериновых средств
Производные фиброевой кислоты
Препараты представлены в форме капсул, которые быстро снижают выработку холестерина печенью. Они добиваются уменьшения показателей посредством разложения липопротеидов низкой плотности (ЛНП). Фибраты также устраняют холестериновые скопления за пределами сосудов. Как правило, хорошее средство от холестерина переносится легко и бессимптомно. Однако, наблюдаются нежелательные последствия в виде болевых ощущений, мышечной вялости и повышения гемоглобина. Препараты этой группы описаны в таблице:
| Поколение | Характеристики | Названия |
| I | Нормализуют уровень ЛПН | «Вазилип», «Зокор», «Овенкор», «Симвор» |
| Повышают концентрацию «хорошего» холестерина | ||
| Снижают АД | ||
| Прекращают спазм сосудов | ||
| Невысокая стоимость | ||
| II | Разрешено применение при диабете | «Лескол Форте» |
| Можно снизить показатели на длительное время | ||
| Запрещен при заболеваниях желчного или аллергии на арахис | ||
| III | Укрепляет внутреннюю оболочку сосудов | «Аторис», «Новостатин», «Торвакард», «Атомакс» |
| Снижает уровень ЛНП | ||
| IV | Лучшее решение для борьбы с атеросклерозом и его последствиями | «Роксера», «Розукард», «Крестор», «Тевастор», «Розарт» |
| Можно принимать длительное время | ||
| Наименьший риск побочных эффектов | ||
| Снижает вероятность повторения инсультов и инфаркт |
Витамины и БАДы
Пищевые добавки также могут применяться при повышенном холестерине. Эти средства нельзя назвать медикаментами в традиционном смысле, ведь они основаны на натуральных компонентах. Витамины и БАДы, понижающие холестерин, менее вредны и реже провоцируют нежелательные последствия. Они положительно влияют на сердечно-сосудистый аппарат, состояние печени и абсорбируют ЛНП. Фолиевая кислота, витамины В6 и В12 — самые полезные в этом случае.
С целью понизить холестерин, природные препараты не всегда лучший вариант. В первую очередь это касается случаев, когда уровень последнего сильно повышен. Однако средства с содержанием рыбьего жира характеризуются результативностью. Известный препарат «Омакор» при высоком холестерине препятствует развитию депрессии и артрита. Список эффективных БАДов включает в себя:
Никотиновая кислота
Это дешевое средство снижает концентрацию ЛНП, расширяет сосуды, прекращает спазм и препятствует возникновению атеросклероза. Никотиновая кислота, чаще всего, назначается в инъекциях. Также существуют и таблетки для снижения холестерина. Продолжительность терапии составляет 14 суток и повторяется несколько раз в год. При тяжелой стадии заболевания применяется параллельно с фибратами или статинами.
Секвестранты желчных кислот
Ионообменные смолы — лекарственные препараты для снижения холестерина в крови. Действие обусловлено препятствием выработке последнего в организме. Выделяют три категории секвестрантов: холестирамин, колестипол и колесевелам. Первая группа уменьшает усвоение плохого холестерина в кишечнике. Медикаменты с колестиполом в основе, чаще всего, назначают как вспомогательные средства. Самое эффективное действующее вещество — колесевелам. Оно снижает вероятность возникновения инфаркта и ИБС.
Растительные средства
Определенные природные препараты имеют снижающие холестерин в крови свойства. Полезно попить отвар рябины, калины, боярышника и шиповника. Перечень эффективных препаратов этой категории включает в себя бессмертник, тысячелистник, цветки липы, пустырник, корни одуванчиков. Последние способствуют работе печени и выводят шлаки. Сироп из сельдерея, моркови, чеснока устраняет атеросклерозные бляшки. Назначаются и растительные медикаменты, такие как «Алисат» и «Холемин». Растительное недорогое средство может эффективно дополнить основную терапию.
Другие средства
Ингибиторы абсорбции холестерина не дают стенкам кишечника его поглощать. Одно из лучших лекарств этой группы — «Эзетимиб». Согласно официальной инструкции, его нужно пить в объеме 10 мг в сутки. Употребляется параллельно со статинами. К дополнительным положительным результатам применения медикамента относится улучшение обмена веществ в организме и кровообращения.
https://youtube.com/watch?v=XlN27qUhTWM
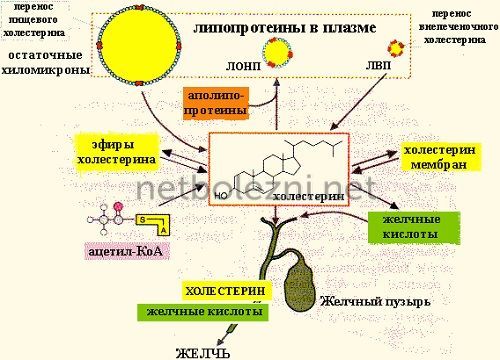
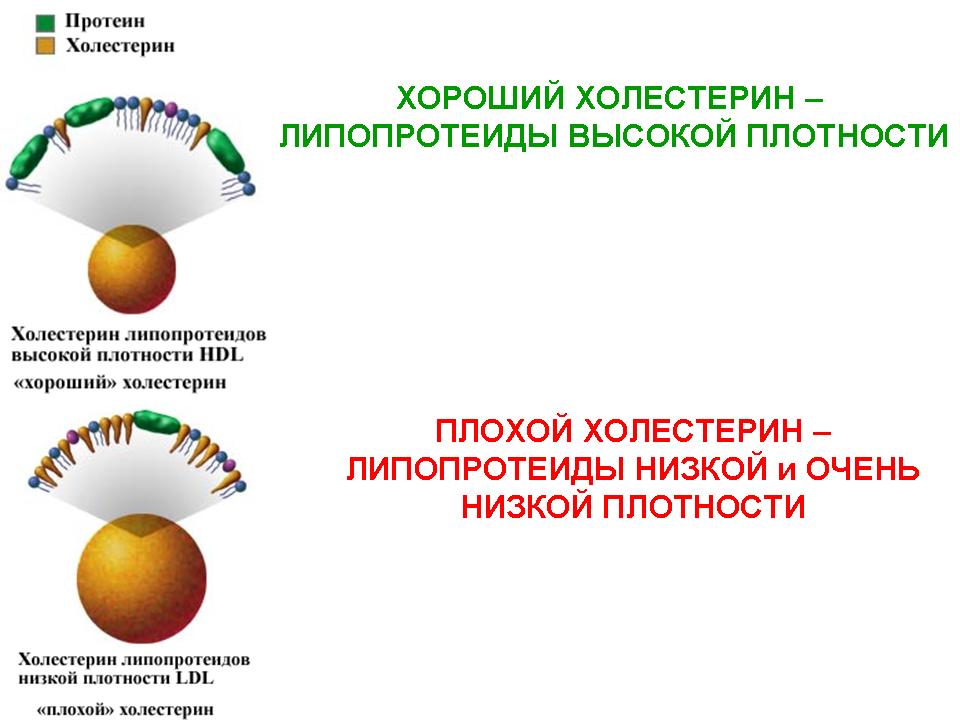
Плохой и хороший холестерин
Молекула холестерола не растворяется в воде, а без этой способности до ткани она не доберется. Нужен носитель. Эта роль выполняется специальными белкам, причем одни из них доставляют холестерол в ткани, (там он и будет откладываться), другие выводят его из организма. «Плохим холестерином» называют липопротеины низкой плотности или ЛПНП, хорошим – ЛПВП, или липопротеины высокой плотности.

Факторы риска, перечисленные выше, наносят повреждения верхнему слою внутренней поверхности стенок сосудов, именуемых эндотелием. Поврежденный эндотелий начинает работать как ловушка для плохого холестерола. Так образуются атеросклеротические бляшки. В процессе разрастания они постепенно перекрывают сечение сосуда. Пока это «сужение» удерживается в пределах 20-30%, пациент ничего не ощущает. Когда просвет сужается до 40%, этого не достаточно для доставки нужного количества крови.
4 Goodcare
Аюрведическая пищевая добавка помогает бороться с холестерином путем увеличения поглощающей функции печени. Препарат помогает удалять бляшки из сосудов и устранять вредные жиры, которые мешают нормальному кровообращению. Сочетание уникальных природных компонентов комплексно воздействуют на восстановление тонуса сердечной мышцы. Большая часть натуральных составляющих помогает избавиться от проблемы повышенного кровеносного давления и снизить риск инсульта и инфаркта. БАД проверен временем и давно считается эффективным при лечении повышенного холестерина.
Основные действующие компоненты – гуггул очищенный, имбирь, зеленый чай и арджуна. В комплексе они работают на нормализацию липидного обмена и помогают печени обрабатывать и расщеплять жиры. Благодаря их действию, в организме улучшается метаболизм и происходит более быстрое переваривание пищи. Пользователи в целом хвалят эти таблетки и оставляют положительные отзывы о них. Многие считают их самыми лучшими. Средство позиционируется, как без побочных действий, однако есть риск аллергии на отдельные компоненты БАДа.
Правила приема статинов
Самолечение этими средствами строго противопоказанны. Поэтому курс терапии может назначить только лечащий врач.
Когда нужно принимать статины

Схему приема составляет врач индивидуально. Значит, перед терапией доктор должен знать скорость жирового обмена.
Основанием для лечения становится диагноз:
- Поражение сосудов сердца и головного мозга.
- Атеросклероз любой формы, стадии и локализации.
- Ишемия.
- Острый коронарный синдром.
- Инфаркт миокарда.
- Постинсультное состояние.
- Атеросклеротическая энцефалопатия.
Назначить лекарство могут в профилактических целях:
- Уровень холестерина плазмы крови достиг 6 – 8 ммоль/л (но в этом случае возможно понижение показателей ведением здорового образа жизни и диеты).
- Липидный баланс проявился у больного атеросклерозом (корректируется дозировка).
В старшей возрастной группе (60 – 70 лет) при наличии атеросклероза с показателями более 6 ммоль/ л в крови о целесообразности приема статинов решение принимает врач по индивидуальным показателям общего состояния здоровья.

Как долго и правильно нужно принимать статины

Если препарат уже назначен, его нужно пить постоянно или длительными курсами. Лекарства имеют разную дозировку, рассчитанную на ежедневный прием. В одной пилюле содержится суточная доза, поэтому не следует самостоятельно ее увеличивать или уменьшать.
Чтобы образовалась стабильная концентрация лекарства в крови, принимать статины нужно в одно и то же время.
Контролировать состояния функций почек, печени и уровня холестерина следует раз в 2 – 4 недели. Или по индивидуальной рекомендации доктора.
Можно ли пить через день?
В некоторых случаях у пациентов развиваются нежелательные побочные эффекты от приема средств. В основном это мышечные боли и спазмы. Поэтому, чтобы снизить их риск, но, одновременно не прекращать жизненно важную терапию, врачи разрабатывают альтернативную схему лечения статинами.

В ней предусмотрено лечение (с корректировкой дозировки), один раз в два дня.
Что будет, если прекратить прием?
Если назначение препаратов было преждевременным, то корректировать холестерол возможно специальными диетами и активным образом жизни.
В остальных случаях отмена препарата возвращает и даже ухудшает состояние больного.

Например, в случае генетической предрасположенности к излишкам холестерола, то терапия статинами,- единственный метод борьбы с излишками холестерина.
Статины и сахарный диабет
При диабете I типа эти средства не нужны. А при диабете II типа они принимаются для лечения и профилактики болезней кровеносной и сердечно – сосудистой системы. При высоких показателях холестерина они играют очень важную роль в контроле над заболеванием.
Прием статинов при гипотериозе
При гипотереозе пациентам не назначают препараты статиновой фармакологической группы из – за аллергических реакций на активные вещества препарата.
Поколения статинов, средняя цена в аптеках
Какие лекарства относятся к статинам и насколько они эффективны для снижения холестерина, можно узнать из таблицы.
| Торговое название препарата, эффективность снижения холестерина | Названия препаратов и концентрация базового вещества | Где производят | Средняя стоимость, руб. |
|---|---|---|---|
| Статины первого поколения | |||
| Симвастатин (38%) | Вазилип (10, 20, 40мг) | В Словении | 450 |
| Симгал (10, 20 или 40) | В Израиле и Чехии | 460 | |
| Симвакард (10, 20, 40) | В Чехии | 330 | |
| Симло (10, 20, 40) | В Индии | 330 | |
| Симвастатин (10, 20,40) | В РФ, Сербии | 150 | |
| Правастатин (38%) | Липостат (10, 20) | В РФ, Италии, США | 170 |
| Ловастатин (25%) | Холетар (20) | В Словении | 320 |
| Кардиостатин (20, 40) | В РФ | 330 | |
| Статины второго поколения | |||
| Флувастатин (29%) | Лескол Форте (80) | В Швейцарии, Испании | 2300 |
| Статины третьего поколения | |||
| Аторвастатин (47%) | Липтонорм (20) | В Индии, РФ | 350 |
| Липримар (10, 20, 40, 80) | В Германии, США, Ирландии | 950 | |
| Торвакард (10, 40) | В Чехии | 850 | |
| Статины четвертого поколения | |||
| Розувастатин (55%) | Крестор (5, 10, 20, 40) | В РФ, Англии, Германии | 1370 |
| Розукард (10, 20, 40) | В Чехии | 1400 | |
| Розулип (10, 20) | В Венгрии | 750 | |
| Тевастор (5, 10, 20) | В Израиле | 560 | |
| Питавастатин (55%) | Ливазо (1, 2, 4 мг) | В Италии | 2350 |
Терапия хронических заболеваний
Задумываясь как снизить холестерин в домашних условиях, нужно учесть, что он может быть последствием хронических заболеваний:
- гипертония;
- сахарный диабет;
- аутоиммунные болезни;
- дисфункция почек, печени, поджелудочной железы;
- гормональные сбои.
Все эти заболевания нарушают обмен веществ, ухудшают сосуды, повышая их проницаемость, снижая эластичность. Это приводит к скоплению липопротеинов низкой плотности на сосудистых стенках, появляется атеросклероз.
Лечение основной патологии – первостепенная задача в терапии по понижению холестерина. После стабилизации состояния липидный обмен нормализуется.
https://youtube.com/watch?v=4O_Pami7GY8
Добавки для снижения холестерина
Существуют добавки, которые помогают снизить и поддерживать уровень холестерина в норме:
- Коэнзим Q10 – мощный антиоксидант, способствует снижению риска развития сердечно — сосудистых заболеваний.
- Ферментированный красный рис – природный статин, является ингибитором фермента ГМГ-КоА-редуктазы.
- Витамин PP (он же B3, он же никотинамид) способствует повышению ЛПВП – холестерина («хороший» холестерин), снижению ЛПНП – холестерина («плохой» холестерин) и триглицеридов.
- Бифидобактерии BIFIDOBACTERIUM LONGUM BB536 ограничивают всасывание производных холестерина, секретируемых через желчь.
 Пить столько препаратов одновременно не очень удобно. Однако существует комплексная добавка, которая содержит все перечисленные выше компоненты: Lactoflorene Холестерол. Принимать его нужно всего 1 раз в день, а курс приема составляет 6-8 недель. Средство производится в Италии по высоким стандартам качества.
Пить столько препаратов одновременно не очень удобно. Однако существует комплексная добавка, которая содержит все перечисленные выше компоненты: Lactoflorene Холестерол. Принимать его нужно всего 1 раз в день, а курс приема составляет 6-8 недель. Средство производится в Италии по высоким стандартам качества.
«Плохой холестерин»
Холестерин бывает «плохой» и «хороший», «хороший» нужен организму для поддержания важных процессов жизнедеятельности
Издавна существует стереотип, что холестерин приносит вред организму, но далеко не все знают о том, что без него тоже невозможны многие процессы на клеточном уровне. С научной точки зрения, данное соединение относится к спиртам и его называют холестерол. 80% данного вещества вырабатывает организм самостоятельно.
А остальные 20% попадают внутрь с продуктами питания растительного или животного происхождения. Если же не соблюдать режим и рацион питания, то можно перенасытиться холестерином.
В результате чего его избыток наносит вред здоровью, и если своевременно не принять меры, то могут развиться заболевания, которые потребуют постоянного поддержания самочувствия лекарственными препаратами.
Полезный («хороший») холестерин (ЛИПОПРОТЕИДЫ ВЫСОКОЙ ПЛОТНОСТИ) – это жиры высокой плотности, которые всегда должны быть в организме в достаточном количестве, так как принимают участие во многих внутриклеточных процессах, метаболизме и выработке половых гормонов. Благодаря повышенной плотности данные соединения отлично растворяются в воде и не оставляют осадка, поэтому и не несут никакой угрозы, в отличие от плохого холестерина, который оседает в крови на стенках кровеносных сосудов.
«Плохой» холестерин представлен липопротеидами низкой плотности, который не является стойким, и нарушает многие процессы в организме. Чтобы избежать ряда заболеваний, необходимо периодически проверять уровень холестерина в организме. Это делается посредством биохимического анализа крови.
Чтобы получить максимально точный результат, необходимо немного подготовиться и соблюсти несколько простых правил:
- Забор биологического материала проводится натощак рано утром.
- За 2-3 дня рекомендуется отказаться от жирной, соленой, острой, жаренной и копченой пищи.
- Не меньше чем за сутки до сдачи крови с вены рекомендуется прекратить физические нагрузки.
- Если пациент принимает какие-либо медикаментозные препараты, необходимо об этом предупредить врача.
- За 1,5-2 часа до анализа нельзя курить.
- Накануне нельзя употреблять алкоголь.
Нельзя точно сказать, какой уровень считается нормальным, так как все индивидуально. Кроме этого, при анализе смотрится не только на уровень вредного холестерола, а сопоставляется количество ЛВП, ЛНП, общего холестерина и триглицеридов.
В среднем у здорового человека, не имеющего хронических заболеваний сердечно-сосудистой системы, показатели должны быть приблизительно следующими:
- общий – не более 5,1 ммоль/литр
- ЛВП – не менее 1,0 ммоль/литр
- ЛНП – не более 3 ммоль/литр
- триглицериды – не более 2,0 ммоль/литр
Конечно, эти параметры могут отличаться из-за многих факторов, например, пол, возраст, образ жизни, наличие или отсутствие врожденных (приобретенных) патологий и т.д.
Как снизить холестерин народными средствами?
Народные средства могут быть не менее эффективны, чем лечение атеросклероза лекарствами. Правильное питание – это залог здоровья, поэтому при повышенном ЛПНП нужно есть продукты, снижающие его содержание в крови. К таким относятся:
- авокадо;
- фисташки;
- лесные ягоды;
- овсяные хлопья и злаки;
- бобовые;
- капуста;
- зелень;
- морская рыба;
- семена льна;
- кунжут;
- миндаль;
- оливковое масло.
Правильное питание позволит ускорить очищение организма от атеросклеротических бляшек и нормализует выработку «хороших» липидов, поэтому, если регулярно принимать вышеперечисленные продукты, вы сможете избавиться от холестерина без дополнительного лечения.

Продукты, снижающие уровень холестерина в крови
Одно из самых эффективных средств для снижения «плохого» холестерина – это мед. Мед ускоряет синтез липидов и очищает сосуды, поэтому если регулярно есть мед, то можно забыть про атеросклероз навсегда. Мед можно есть в жидком виде или добавлять мед и немножко корицы в теплую воду и пить натощак. Также можно добавлять мед в лекарственные отвары и просто пить его с чаем.
Для лечения атеросклероза народными средствами можно воспользоваться одним из рецептов:
- Смешать 100 грамм пустырника, укроп и сушеницу и залить 1 литром воды. Довести до кипения и отставить на час. Дать остыть, процедить, добавить мед и пить по 1 чашке 2-3 раза в день.
- Измельчить 100 грамм льняного семени, добавить листья смородины и мед. Залить кипятком и настаивать в термосе 2-3 часа. Процедить и пить по 250 мл. после еды.
- 150 грамм рябины измельчить в блендере. Отжать сок и разбавить 500 мл. кипятка. Добавить мед и пить по 100 мл. до еды.
- Измельчить корень солодки. Отжать сок и добавить в него мед. Пить по 50 мл. сока, запивая его водой утром и на ночь.
- 150 грамм шиповника мелко нарезать и залить 300 мл. водки. Добавить мед.
Настаивать в темном месте неделю. Пить по 25-30 капель на стакан теплой воды 2-3 раза в день против повышенного холестерина.
Не менее эффективны в снижении концентрации липидов и натуральные соки. Для приготовления соков можно взять любые фрукты или овощи и пить не менее 1 стакана свежее выжатого фреша в день.
Видео по теме:
https://youtube.com/watch?v=lyCt5uBMd7Q
Статины: что это такое, кому назначают
Статины – это сильнодействующие лекарственные препараты нормализующие уровень холестерина в крови. Препараты блокируют биосинтез стерола в печени, замещая фермент ГМГ-КоА-редуктазу. Поэтому их официальное название – ингибиторы ГМГ-КоА-редуктазы.
Кроме того, статины снижают концентрацию «вредных» липопротеинов низкой плотности (ЛПНП), повышают уровень «хороших» липопротеинов высокой плотности (ЛПВП).
Нормализация концентрации холестерина, ЛПНП, ЛПВП позволяет предупредить прогрессирование атеросклероза, его осложнений: инфаркта, инсульта, некроза нижних конечностей. Вместе с тромбозом, гипертонией это заболевание признано самым смертоносным среди всех сердечно-сосудистых патологий.
В Европе, США практика назначения статинов очень распространена. 95% американских, 55% европейских пациентов, которым показано назначение препаратов, принимают их. В России эта цифра составляет всего 12%. Другое международное исследование VALIANT показало, что наши врачи назначают статины в 100 раз реже своих зарубежных коллег.
Назначение статинов позволяет:
- снизить риск развития инфаркта, инсульта;
- уменьшить количество пациентов с застойной сердечной недостаточностью, требующих госпитализации;
- сократить количество операций по восстановлению кровотока;
- предупредить приступы стенокардии.
Несмотря на огромный терапевтический потенциал таблетки статинов принимают по четким показаниям, а не при любом повышении уровня холестерина. Они не безвредны, имеют серьезные побочные эффекты. Статины рекомендованы людям:
- пережившим инфаркт, инсульт, микроинсульт;
- готовящимся к операции на коронарных сосудах;
- с уровнем ЛПНП свыше 190 мг/дл (4,9 ммоль/л);
- страдающим от сахарного диабета и имеющим концентрацию ЛПНП 70-189 мг/дл (1,8-4,9 ммоль/л);
- детям старше 10 лет, которые находятся в группе риска развития раннего инфаркта.
https://youtube.com/watch?v=dr49h0V36tI
Другие таблетки от повышенного холестерина в крови
Если говорить о приобретенных патологиях, то сюда можно отнести:
- Болезни, в процессе развития, которых, нарушается природный (естественный) синтез холестерина: заболевание почек, в частности:
- острая почечная недостаточность, нефроптоз;
- гипертонические заболевания;
- острые и хронические заболевание печени, такие как желтуха, гепатит и цирроз;
- болезни поджелудочной железы, в частности, злокачественные опухоли поджелудочной, панкреатиты разной степени;
- гипотериоз;
- сахарный диабет;
- гормональные нарушения, а именно недостаточная выработка соматотропного гормона;
- Повышение нормы холестерина наблюдается при беременности;
- Нарушенный обмен веществ, слабый метаболизм, ожирение;
- Стероидные гормональные препараты, средства экстренной контрацепции и прочие препараты, разжижающие кровь;
- Возрастные нарушения работы сердечной системы;
- Ишемические заболевания;
- Подагра;
- Синдром Вернера;
- Простатит;
- Анемия;
- Обструктивные заболевания легких (воспаления);
- Образ жизни также влияет на количество холестерина. Частое употребление жирной пищи, а также хлебобулочных изделий, в состав которых входят растительные жиры и маргарин, значительно повышают норму холестерина.
- Вредные привычки, курение, алкоголизм, легкие наркотики, а также такие увлечения, как кальян или электронные сигареты можно отнести к возбудителям активного выработка холестерина.
- Малоподвижный образ жизни приводит скорее не к активной выработке холестерина, а к его скоплению.
Повышенный холестерин имеет свойство оседать на внутренних стенках сосудов.
Это можно определить по внешним признакам:
- Вокруг ободков роговицы глаза, можно наблюдать появление серого ободка, как правило, в возрасте до 50 лет. Это может говорить о врожденной патологии.
- Если оттянуть немножко кожу век, то можно наблюдать небольшие желто-красные узелки на слизистых тканях, их еще называют ксантомами. В их состав входит холестерин, а когда его норма превышается, тогда эти узелки начинают желтеть.
Помимо внешних признаков, повышенный холестерин сказывается на самочувствие:
- Появляется стенокардия, внезапная боль в сердце, которую вызывает сужение стенок сосудов в результате отложения на них холестерина.
- Резкие боли и слабость конечностей.
- Тромбоз, который приводит к сердечной недостаточности.
Никотиновая кислота
- Болезни, в процессе развития, которых, нарушается природный (естественный) синтез холестерина: заболевание почек, в частности:
- острая почечная недостаточность, нефроптоз;
- гипертонические заболевания;
- острые и хронические заболевание печени, такие как желтуха, гепатит и цирроз;
- болезни поджелудочной железы, в частности, злокачественные опухоли поджелудочной, панкреатиты разной степени;
- гипотериоз;
- сахарный диабет;
- гормональные нарушения, а именно недостаточная выработка соматотропного гормона;
- Повышение нормы холестерина наблюдается при беременности;
- Нарушенный обмен веществ, слабый метаболизм, ожирение;
- Стероидные гормональные препараты, средства экстренной контрацепции и прочие препараты, разжижающие кровь;
- Возрастные нарушения работы сердечной системы;
- Ишемические заболевания;
- Подагра;
- Синдром Вернера;
- Простатит;
- Анемия;
- Обструктивные заболевания легких (воспаления);
К сожалению, одних препаратов и народных средств в борьбе с этим явлением будет недостаточно.
Для того чтобы улучшить состояние организма при повышенном холестерине, стоит придерживаться диеты:
- Сведите к минимуму употребление жиро в. Насыщенные и полинасыщенные жиры влияют на уровень холестерина в крови.
Растительное масло, которое вы используете в кулинарии ежедневно (подсолнечное), значительно пополняет плохой холестерин. Для обжарки и заправки салатов лучше использовать оливковое масло либо масло льна.
Не стоит употреблять большое количество продуктов, содержащих белок, а именно яиц. Не нужно полностью исключать их из рациона. Каждое яйцо содержит до 300 мг холестерина, но все же одно-два яйца в неделю съедать можно.
Кушайте побольше фруктов, а именно хурму, гранат, яблоки. Все они богаты калием, а соответственно очищают крови и способствуют снижению холестерина в крови.
Польза и вред статинов
Назначение препаратов от повышенного холестерина нового поколения оправдывает себя при наличии показаний. По данным исследований применение розувастатин позволяет снизить на:
- 20% общую смертность;
- 44% летальность от осложнений атеросклероза;
- 50% вероятность развития инсульта, инфаркта.
Другие статины могут «похвастаться» более скромными, но все же впечатляющими результатами. Их назначение позволяет снизить на:
- 20-42% коронарную смертность;
- 25-37% частоту развития инфаркта миокарда;
- 28-31% вероятность инсульта.
К сожалению, статины не являются полностью безопасными препаратами. Таблетки имеют немало серьезных эффектов, ряд противопоказаний. Их не назначают людям, которые:
- имеют заболевания печени;
- несовершеннолетним (исключение – редкое генетическое заболевание, которое сопровождается повышенным уровнем холестерола);
- беременным, а также тем женщинам, которые планируют зачатие;
- кормящим.
Самые распространенные побочные эффекты неопасны. Около 12% пациентов страдают от воспаления горла, 6,6% головной боли, 5,3% симптомов, подобных простуде, 5,1% боли в мышцах. Большинство больных отмечают улучшение общего самочувствия на фоне приема препаратов через несколько дней или недель. Но часть людей продолжает испытывать дискомфорт на протяжении всего курса.
Самый радикальный способ избавиться от побочных эффектов – отказаться от статинов. Прежде чем принимать решение о прекращении лечения врачи рекомендуют взвесить все «за» и «против». Ведь статины действительно продлевают человеку жизнь, а это стоит того чтобы мирится с незначительными ухудшениями самочувствия. Тем более, существуют альтернативные способы улучшения общего состояния:
согласуйте небольшой перерыв в приеме препарата. Понаблюдайте за изменениями. Иногда мышечные боли, общая слабость – следствие старости или других заболеваний, а не побочный эффект лекарств. Их лечение избавит от неприятных ощущений;
попросите врача заменить препарат или снизить дозировку. Статины довольно многочисленная группа лекарств, что позволяет подобрать каждому пациенту медикамент, который оптимально ему подходит;
обсудите возможность комбинации статинов и других холестеринснижающих лекарств. Статины наиболее эффективные препараты для нормализации уровня холестерола
Но иногда их комбинация с другими медикаментами позволяет снизить дозу, сохранив уровень ЛПНП столь же низким;
занимайтесь спортом осторожно. Физические нагрузки способны травмировать мышцы на клеточном уровне
На фоне приема ингибиторов ГМГ-КоА-редуктазы это чревато сильными мышечными болями. Возможно, стоит пересмотреть план занятий, немного снизив нагрузку;
принимайте коэнзим Эта биологическая добавка позволяет предотвратить некоторые побочные эффекты у небольшой части людей.
https://youtube.com/watch?v=JCT2nzerVyo
Существует мнение, что ингибиторы ГМГ-КоА-редуктазы способны спровоцировать сахарный диабет. Это мнение истинно лишь отчасти. Было проведено масштабное исследования JUPITER, во время которого проанализировали состояние здоровья 17 802 пациентов, которые принимали розувастатин. Сахарный диабет второго типа развился у 270 больных, принимающих таблетки, против 216 случаев патологии среди тех, кто принимал плацебо. Врачи объясняют небольшой рост заболеваемости изначальной предрасположенностью людей исследуемой группы к развитию диабета.