2 степень гипертонии: чем опасна и как ее лечить
Содержание:
- Симптомы артериальной гипертонии
- Понятие риска в диагнозе
- Профилактика
- Как лечить гипертонию с помощью лекарств?
- Хроническая гипертония
- Как правильно лечить гипертонию легкой формы?
- Лечение
- Гипертония 3 степени
- Гипертоническая болезнь
- Как лечить гипертонию 2 степени
Симптомы артериальной гипертонии
Большая опасность артериальной гипертонии в том, что она может долгое время протекать бессимптомно и человек даже не догадывается о начавшемся и развивающемся заболевании. Возникающие иногда головокружение, слабость, дурноту, «мушки в глазах» списывают на переутомление или метеорологические факторы, вместо того, чтобы измерить давление. Хотя эти симптомы говорят о нарушении мозгового кровообращения и настоятельно требуют консультации у врача-кардиолога.
Еcли не начать лечение, развиваются дальнейшие симптомы артериальной гипертонии: такие, как онемение конечностей, иногда затруднение речи. При обследовании может наблюдаться гипертрофия, увеличение левого желудочка сердца и рост его массы, происходящий вследствие утолщения клеток сердца, кардиомиоцитов. Вначале происходит увеличение толщины стенок левого желудочка, далее, расширяется камера сердца.
Прогрессирующая дисфункция левого желудочка сердца вызывает появление одышки при нагрузке, сердечной астме (пароксизмальной ночной одышке), отеку легких, хронической сердечной недостаточности. Может возникнуть фибрилляция желудочков.
Симптомы артериальной гипертонии, которые нельзя оставлять без внимания:
- постоянное или частое повышение артериального давления, это один из самых важных симптомов, который должен насторожить;
- часто возникающая головная боль, одно из главных проявлений артериальной гипертонии. Она может не иметь четкой связи со временем суток и возникает в любое время, но, как правило, ночами или ранним утром, после пробуждения. Ощущается тяжесть или «распирание» в затылочной части головы. Пациенты жалуются на боль, которая усиливается при наклонах, кашле, напряжение. Может возникать небольшой отек лица. Принятие пациентом вертикального положения (венозный отток), несколько уменьшает боль.
- частые боли в области сердца, локализующиеся слева от грудины или в области верхушки сердца. Могут возникать как в покое, так и при эмоциональном напряжении. Боли не купируются нитроглицерином и, обычно, долго длятся.
- одышка, возникающая вначале только при физической нагрузке, но, затем и в покое. Указывает на уже происшедшее значительное поражение сердечной мышцы и развитие сердечной недостаточности.
- возникают различные нарушения зрения, появление, как бы пелены или тумана в глазах, мелькание «мушек» Этот симптом связан с функциональным нарушением кровообращения в сетчатке глаз, ее грубым изменением ( отслойка сетчатки, тромбоз сосудов, кровоизлияния). Изменения сетчатки могут приводить к двоением в глазах, значительному снижению зрения и, даже, полной потере зрения.
- отеки ног, которые указывают на сердечную недостаточность.
Симптомы меняются на разных стадиях болезни.
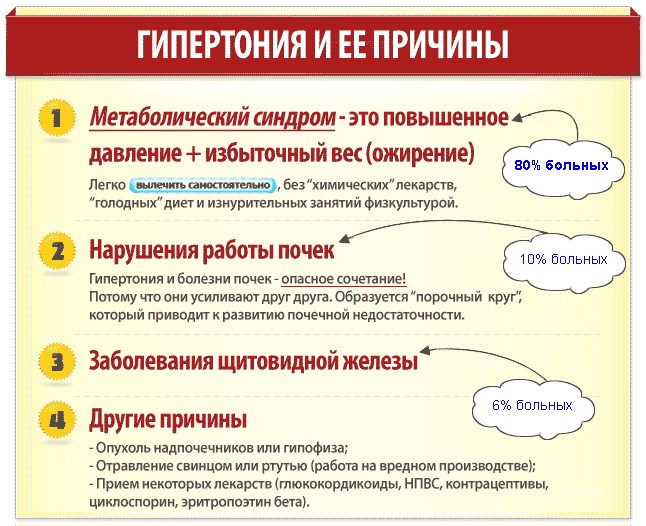
На первой, самой легкой степени гипертонии давление колеблется в пределах, чуть выше нормы: 140—159/ 90—99 мм рт. ст. На этой стадии артериальную гипертонию можно легко спутать с начинающейся простудой или переутомлением. Иногда беспокоят частые кровотечения из носа и головокружение. Если начать лечение на этой стадии, очень часто, если выполнять все рекомендации врача и установить правильный режим жизни и питания, можно добиться полного выздоровления и исчезновения симптомов.
На второй, умеренной стадии, артериальное давление более высокое и достигает 160—179/100—109 мм ртутного столба. На этой стадии у больного появляются сильные и мучительные головные боли, частые головокружения, боли в области сердца, уже возможны патологические изменения в некоторых органах, прежде всего, в сосудах глазного дна. Заметно ухудшается работа сердечно-сосудистой и нервной системы, почек. Появляется возможность инсульта. Для нормализации давления на этой, необходимо применение лекарственных средств по предписанию врача, самостоятельно снизить уровень артериального давления уже не удастся.
Третья и тяжелая степень гипертонии, при которой артериальное давление превышает отметку в 180/110 мм рт.ст. На этой стадии заболевания уже возникает угроза жизни больного. В связи с большой нагрузкой на сосуды, происходят необратимые нарушения и изменения в сердечной деятельности. Эта степень часто имеет осложнения артериальной гипертонии в виде опасных заболеваний сердечнососудистой системы, как инфаркт миокарда и стенокардия. Возможно появление острой сердечной недостаточности, аритмии, инсульта или энцефалопатии, поражаются сосуды сетчатки глаза, резко ухудшается зрение, развивается хроническая почечная недостаточность. Медицинское вмешательство на этой стадии жизненно необходимо.
Если болезнь заходит далеко, возможно развитие мозгового кровоизлияния или инфаркта миокарды сердца.
Понятие риска в диагнозе
Гипертония опасна своими осложнениями. Не секрет, что подавляющее большинство пациентов умирают или становятся инвалидами не от самого факта высокого давления, а от острых нарушений, к которым оно приводит.
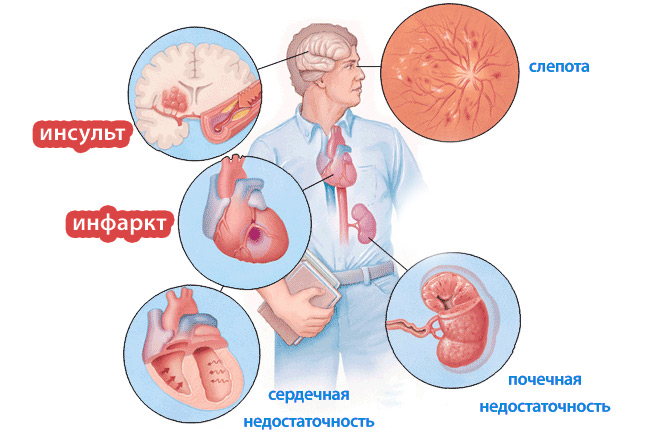
Кровоизлияния в головной мозг или ишемические некрозы, инфаркт миокарда, почечная недостаточность – наиболее опасные состояния, провоцируемые высокими показателями АД. В этой связи для каждого больного после тщательного обследования определяется риск, обозначаемый в диагнозе цифрами 1, 2, 3, 4. Таким образом, диагноз строится из степени гипертензии и риска сосудистых осложнений (например, АГ/ГБ 2 степени, риск 4).
Критериями стратификации риска для пациентов с гипертонической болезнью служат внешние условия, наличие других заболеваний и обменных нарушений, вовлечение органов-мишеней, сопутствующие изменения со стороны органов и систем.
К основным факторам риска, отражающимся на прогнозе, относят:
- Возраст больного – после 55 лет для мужчин и 65 – для женщин;
- Курение;
- Нарушения липидного обмена (превышение нормы холестерина, липопротеидов низкой плотности, снижение липидных фракций высокой плотности);
- Наличие в семье кардиоваскулярной патологии среди кровных родственников моложе 65 и 55 лет для женского и мужского пола соответственно;
- Избыточная масса тела, когда окружность живота превышает 102 см у мужчин и 88 см у представительниц слабой половины человечества.
Перечисленные факторы считаются основными, но многие пациенты с АГ страдают диабетом, нарушением толерантности к глюкозе, ведут малоподвижную жизнь, имеют отклонения со стороны свертывающей системы крови в виде увеличения концентрации фибриногена. Эти факторы считают дополнительными, также увеличивающими вероятность осложнений.
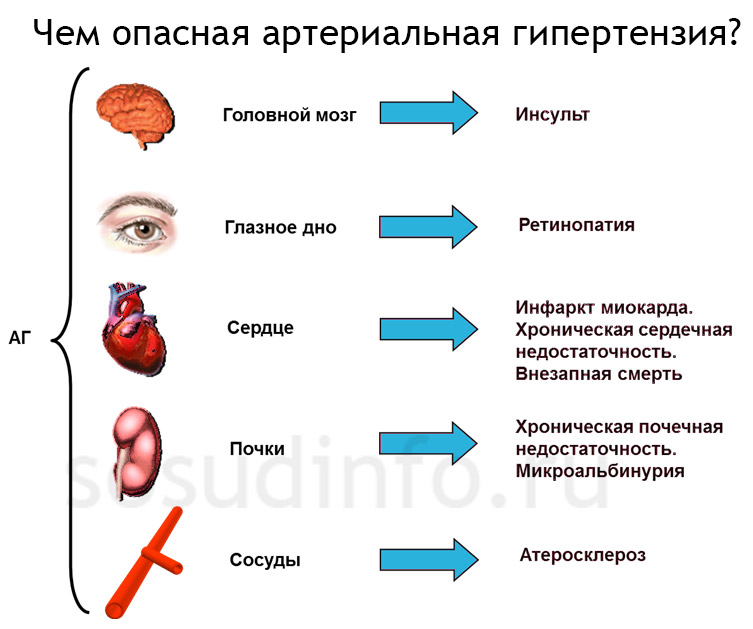
органы-мишени и последствия ГБ
Поражение органов-мишеней характеризует АГ начиная со 2 стадии и служит важным критерием, по которому определяется риск, поэтому обследование пациента включает ЭКГ, УЗИ сердца для определения степени гипертрофии его мышцы, анализы крови и мочи на показатели работы почек (креатинин, белок).
Прежде всего, от высокого давления страдает сердце, которое с повышенной силой толкает кровь в сосуды. По мере изменения артерий и артериол, когда стенки их теряют эластичность, а просветы спазмируются, нагрузка на сердце прогрессивно увеличивается. Характерным признаком, учитываемым при стратификации риска, считают гипертрофию миокарда, которую можно заподозрить по ЭКГ, установить при ультразвуковом исследовании.
О вовлечении почек как органа-мишени говорит повышение креатинина в крови и моче, появление в моче белка альбумина. На фоне АГ утолщаются стенки крупных артерий, появляются атеросклеротические бляшки, что можно обнаружить посредством УЗИ (сонные, брахиоцефальные артерии).
Третья стадия гипертонической болезни протекает с ассоциированной патологией, то есть связанной с гипертонией. Среди ассоциированных заболеваний для прогноза наиболее важны инсульты, транзиторные ишемические атаки, инфаркт сердца и стенокардия, нефропатия на фоне диабета, недостаточность почек, ретинопатия (поражение сетчатки) по причине АГ.
К примеру, у пациента давление соответствует гипертонической болезни 1 степени, но при этом он перенес инсульт, значит, риск будет максимальный – 4, даже если инсульт – единственная проблема помимо АГ. Если давление соответствует первой-второй степени, а из факторов риска можно только отметить курение и возраст на фоне вполне хорошего здоровья, то риск будет умеренным – ГБ 1 ст. (2 ст.), риск 2.
Для наглядности понимания, что означает показатель риска в диагнозе, можно свести все в небольшую таблицу. Определив свою степень и «сосчитав» перечисленные выше факторы, можно определить риск сосудистых катастроф и осложнений гипертонии для конкретного пациента. Цифра 1 означает низкий риск, 2- умеренный, 3 – высокий, 4 – очень высокий риск осложнений.
| Факторы риска | АД 130-139/85-89, риск | ГБ (АГ) 1, риск | ГБ 2, риск | ГБ 3, риск |
|---|---|---|---|---|
| отсутствуют | 1 | 2 | 3 | |
| 1-2 | 1 | 2 | 2 | 4 |
| более трех факторов/поражение «мишеней»/диабет | 3 | 3 | 3 | 4 |
| ассоциированная патология | 4 | 4 | 4 | 4 |
Низкий риск означает вероятность сосудистых катастроф не более 15%, умеренный – до 20%, высокий риск говорит о развитии осложнений у трети больных из этой группы, при очень высоком риске осложнениям подвержены более 30% больных.
Профилактика
Предупредить развитие гипертонии возможно, заботясь о своих сосудах и сердце с молодых лет. Если в молодости вы злоупотребляли спиртным и питаетесь вредными продуктами в старости – обязательно будете страдать от высокого давления.
Старайтесь побольше отдыхать. Занимайтесь спортом или активным видом досуга, если у вас сидячая работа и наоборот проводите время в спокойной обстановке, если работа связана с физическими нагрузками. Спите не менее 8 часов, заботьтесь о своей иммунной системе, избегайте стрессов и возможно, вам удастся избежать или на какое-то время отсрочить наступление гипертонии.

Что это такое гипертоническая болезнь и как ее лечить, теперь вам известно. Будучи теоретически подкованными в данном вопросе, вы сможете самостоятельно определить заболевание на раннем этапе развития и не допустить серьезных осложнений, которые снижают качество жизни и приводят к летальному исходу.
Как лечить гипертонию с помощью лекарств?
Любое лечение назначается врачом, среди рекомендуемых лекарств:
- Диуретик тиазидной группы.
- Бета-блокаторы.
- Ингибиторы ангиотензин превращающего фермента (ACE).
- Блокаторы рецепторов ангиотензина 2.
- Блокаторы каналов кальция.
- Ингибиторы Ренина.
В случаях, когда высокое давление нельзя контролировать и лечить с помощью вышеуказанных препаратов, врач может рекомендовать следующие препараты:
- Блокировщики альфа-блокаторов.
- Блокаторы блокаторов альфа – бета.
- Таблетки для расширения сосудов.
После успешного снижения артериального давления врач может рекомендовать ежедневно принимать аспирин, чтобы снизить риск сердечно — сосудистых заболеваний.
Осложнения от первой степени гипертонии:
- Затвердение артерий.
- Иногда и потеря зрения. Здоровье глаз и заболевание почек.
- Мозговое кровоизлияние и церебральный тромбоз (из-за эффекта высокого кровяного давления на артерии нервной системы).
- Стенокардия.
- Сердечная болезнь инфаркт миокарда или сердечный приступ.
- Сердечный отказ.
- Почечная недостаточность.
- Трудность мышления, проблемы с памятью и трудности обучения.
- Повреждение кровеносных сосудов.
- Аневризма аорты (локализованная аневризма стенок кровеносных сосудов).
- Остановка сердца (остановка сердца).
- Блокировка или разрыв кровеносных сосудов в мозге.
- Слабость и сужение кровеносных сосудов в почках.
- Проблемы в памяти или в понимании.
Сердечный урон: гипертония первой степени приводит к сердечным заболеваниям и заболеваниям кровеносных сосудов различными способами. Сердце работает все больше и может действительно ослабевать после многих лет высокого кровяного давления. Это может привести к сердечной недостаточности.
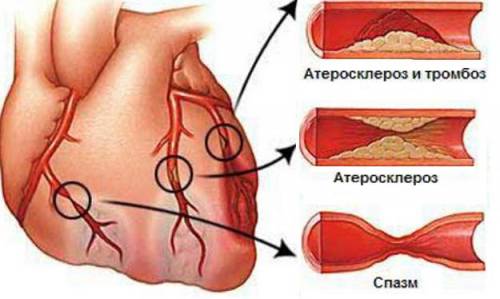
Повреждение почек: гипертония первой степени увеличивает атеросклероз в артериях, которые питают другие органы. Сужение артерий, которые питают почки, может привести к нарушению функции почек.
Аневризма: есть способ, которым высокое кровяное давление повреждает артерии, ослабляя стенки кровеносного сосуда. Это может привести к появлению баллонных выпуклостей.
Инсульты: необработанная гипертония первой степени может привести к ударам, вызвав затвердевание артерий, которые питают мозг. В результате сужение может уменьшить кровоток и лишить часть мозга кислорода и питательных веществ, в которых он нуждается. Это называется ишемическим инсультом.
Пациенты со стрессом должны следовать за врачом, потому что некоторые из них имеют осложнения, не испытывая никаких симптомов высокого давления.
Хроническая гипертония
Само по себе заболевание артериальной гипертензии возникает на фоне влияния внешних и внутренних факторов. Это может быть и неправильное питание, и систематические вредные привычки, изменение погоды, прием лекарств, присутствие травм, сбой в режиме «работа-отдых».

Ее хроническая форма образуется из-за нарушения функционирования органов, отвечающих за водно-солевой баланс в организме, и возможного сбоя в функционировании отдельных составляющих организма, как части наследственности, а именно: избытка кальция в крови, лишнего веса, хронических инфекций, сахарного диабета, храпа.
Не последнюю роль играют возраст и пол человека.
У мужчин заболевание встречается чаще, так как у них крайне мало эстрогенов.
Пик ГБ приходится на период 50-55 лет. Для женщин перемены приходят в период наступления менопаузы, это период 48-52 года. Пожилые люди подвержены недугу вследствие уменьшения упругости стенок сосудов.
Симптомами хронической гипертонии помимо обычных, возникающих при повышении АД, также периодическая потеря памяти и тахикардия.
Лечение данного заболевания проходит медикаментозно с назначением специальной диеты и с абсолютным исключением алкоголя и курения.
Последствия ГБ в случае отсутствия лечения – это слепота и флеботромбоз.
Как правильно лечить гипертонию легкой формы?
Гипертония 1 степени легко устраняется нормализацией образа жизни. Применяются народные методы: отвары трав, включение в рацион питания продуктов, богатых витаминами. Часто народные целители предлагают лечить гипертензию 1 типа отваром свеклы с добавлением меда, клюквенного сока.
Основные рекомендации по стабилизации артериального давления:
Скорректировать рацион питания, добавив овощи, фрукты, богатые витаминами, микроэлементами. Особую пользу принесут витамины С, Е, калий. Они благотворно отражаются на работе сердечно-сосудистой системы.
Сказать «нет» алкоголю, курению. Отказ от пагубных пристрастий быстро приведет организм в форму, наладит работу иммунной системы, улучшит обменные процессы.
Активно заняться своим весом
Если имеется избыток массы тела, важно как можно быстрее устранить проблему. Избыток жировых отложений нарушает все процессы организма
Каждый лишний килограмм изменяет показатели артериального давления в большую сторону.
Заниматься умеренными физическими нагрузками. Спорт очень полезен для здоровья человека. Он помогает держать мышцы в тонусе, помогая сосудам.
Когда народные средства, корректировка образа жизни не приносят желаемого результата, назначается медикаментозное лечение гипертонии 1 степени.
Среди лекарственных препаратов используются следующие:
- Седативные средства. Помогают снизить нервное напряжение, нормализовать сердечный ритм.
- Препараты, ускоряющие выделение мочи. Предотвращают застой жидкости в сосудах, внутренних органах. Выводят вредные вещества из организма.
- Медикаменты, способствующие расширению сосудов. Улучшают кровообращение, обеспечивают мозговые оболочки кислородом.
- Препараты, улучшающие работу центральной нервной системы.
Гипертония 1 степени — не приговор. Вовремя начатое лечение — залог успешного выздоровления. Иногда достаточно начать вести здоровый образ жизни, отказавшись от привычек, вызвавших сбои в работе сердца, сосудов. Главное — не пропустить первые симптомы, не дать заболеванию завладеть организмом.
Лечение
Немедикаментозные методы лечения:
- отказ от курения
- нормализация массы тела
- отказ от потребления алкоголя
- снижение потребления поваренной соли
- изменение режима питания (повышение употребления растительной пищи, пищи с высоким содержанием полиненасыщенных жирных кислот, калия, кальция)
Медикаментозная терапия:
- монотерапия (для пациентов с низким и средним риском), безируется на поиске оптимального для больного препарата.
- Низкодозовая комбинированная терапия с увеличением доз по мере необходимости
Ингибиторы АПФ:
- Активные формы (каптоприл, либензаприл, лизиноприл, ценонаприл)
- Пролекарства
По длительности действия:
- Короткого, 2-3 раза в сутки – каптоприл, метиоприл
- Средней продолжительности, 2 раза в сутки – эналаприл, зофеноприл
- Длительного, 1 раз в сутки – лизиноприл, периндоприл, фозиноприл
Побочные эффекты:
- Сухой кашель (накопление брадикинина)
- Гиперкалиемия
- Ангионевротический отек
- Нарушение функций почек
- Гипотония «первой дозы»
- Редко лейкопения
- Феномен «ускользания»
Блокаторы АТ рецепторов:
- Лозартан
- Вальзартан
- Ирбессартан
- Кандесартан
- Тазосартан
- Телмисартан
Побочные эффекты (частота сравнима с плацебо):
- Миалгии
- Мигрень
- Заложенность носа
- Гиперкалиемия
- Гипотония «первой дозы»
- Нарушение функции почек
Бета-адреноблокаторы:
Побочные действия:
- Синусовая брадикардия
- Синдром слабости синусового узла
- АV блокада 2-3 степени
- Гипотензия
- Обострение бронхообструктивных заболеваний
- Гипогликемия у больных при латентном сахарном диабете (одновременно бетаблокаторы и инсулин)
- Нарушение половой функции
- Синдром отмены
Антагонисты кальция:
- Фенилалкиламины (верапамил, галлопамил)
- Бензодиазепины (дилтиазем, клентиазем)
- Дегидропиридины (нифедепин, амлодипин, исрадипин)
Побочные действия:
- Головокружение, головная боль
- Приливы крови к лицу
- Сердцебиение
- Периферические отеки
- Отрицательные ино-, хроно-, дромотропное действия верапамила
- Запор, диарея, тошнота, рвота
- Ухудшение углеводного обмена нифедипином
Тиазидные диуретики:
- 1е поколение – гидрохлортиазид, хлорталидон
- 2е поколение – метолазон
- 3е поколение – индапамид
Побочные эффекты:
- Гипокалиемия
- Гипомагниемия
- Гиперурикимия
- Экстрасистолия, нарушения ритма
- Гипергликемия, нарушение толерантности к глюкозе
Рациональные комбинации:
- иАПФ + диуретик
- блокатор рецепторов АТ2 + диуретик
- иАПФ + антагонист кальция
- блокатор рецепторов АТ2 + антагонист кальция
- дигидропиридиновый антагонист кальция + бета-адреноблокатор
- антагонист кальция + диуретик
- бета-адреноблокатор + диуретик
Возможные комбинации:
- дигидропиридиновый антагонист кальция + недигидропиридиновый антагонист кальция
- иАПФ + бета-адреноблокатор
- блокатор рецепторов АТ2 + бета-адреноблокатор
- иАПФ + блокатор рецепторов АТ2
- иАПФ + дигидропиридиновый антагонист кальция + бета-адреноблокатор
- блокатор рецепторов АТ2 + дигидропиридиновый антагонист кальция+ бета-адреноблокатор
- иАПФ + антагонист кальция + диуретик
- блокатор рецепторов АТ2 + антагонист кальция + диуретик
- иАПФ + диуретик + бета-адреноблокатор
- блокатор рецепторов АТ2 + диуретик+ бета-адреноблокатор
- дигидропиридиновый антагонист кальция + диуретик + бета-адреноблокатор
Гипертония 3 степени
Почему врачей настораживает отклонение показателей АД от нормы даже на единицу? Дело в том, что при повышении давления на несколько единиц, риск развития сердечно сосудистых осложнений увеличивается на столько же процентов. Например, если у человека обнаружена легкая гипертония, и АД отклонилось от нормальных 120 на 80 мм рт.ст. на 39 единиц, то очень велика вероятность возникновения патологических отклонений со стороны различных органов (39%). Что же тогда можно сказать о 3 степени болезни, при которой отклонение составляет не менее 60 единиц?
Гипертония 3 степени — это тяжелая, хроническая форма заболевания. АД поднимается выше 180/110 мм рт.ст., оно никогда не снижается до нормальных 120/80. Патологические изменения уже необратимы.
Симптомы гипертонии 3 степени
К симптомам гипертонии 3 степени относят:
-
аритмия;
-
изменение походки;
-
нарушение координации движений;
-
стойкое ухудшение зрения;
-
парезы и параличи при нарушении мозгового кровообращения;
-
продолжительные гипертонические кризы с нарушениями речи, замутненностью сознания и резкими болями в области сердца;
-
кровохарканье;
-
значительное ограничение способности самостоятельно передвигаться, общаться и обслуживать себя.
В тяжелых случаях гипертоники уже не могут обходиться без посторонней помощи, им требуется постоянное внимание и уход. Вышеперечисленные признаки гипертонии показывают, что самочувствие больного постепенно ухудшается, болезнь охватывает новые системы органов, осложнений становится все больше. По теме: Первая неотложная помощь при гипертоническом кризе
По теме: Первая неотложная помощь при гипертоническом кризе
Осложнения гипертонии 3 степени
К осложнениям гипертонии 3 степени относят следующие заболевания:
-
инфаркт миокарда – среднего мышечного слоя сердца;
-
сердечная астма — приступы удушья;
-
сердечная недостаточность;
-
инсульт;
-
поражение периферических артерий;
-
отек легких;
-
гипертоническая ретинопатия поражает сетчатку глаз;
-
скотома («темнота») – дефект, слепое пятно в поле зрения;
-
слепота;
-
диабетическая нефропатия;
-
почечная недостаточность;
-
нефроангиосклероз.
Осложнения при артериальной гипертензии 3 степени иначе называют ассоциированными клиническими состояниями. При нарушении мозгового кровообращения развивается инсульт, сопровождающийся потерей чувствительности конечностями и обмороком. Сердечная недостаточность – это уже целый комплекс патологий сердца. Постепенно отказывают почки. Если гипертония – вторичное заболевание и возникла на фоне сахарного диабета, то неизбежна нефропатия.
Чем сильнее запущена болезнь, тем страшнее и тяжелее её последствия. Кровеносная система настолько важна для жизни организма, что малейшее отклонение в её работе даёт мощный разрушительный эффект.
Инвалидность гипертонии 3 степени
При тяжелой форме болезни устанавливается 1 группа инвалидности. На этой стадии пациенты практически нетрудоспособны. Иногда они признаются частично трудоспособными и продолжают трудиться, но только на дому или в особых условиях.
Но даже при самой тяжелой степени инвалидности пациент должен проходить реабилитационные процедуры. При таком положении вещей это необходимо для предотвращения летального исхода.
Лечение гипертонии 3 степени
С усугублением течения болезни назначаются все более сильнодействующие лекарства или их перечень остается прежним, но дозировка увеличивается. На этой стадии гипертонии эффект от медикаментозной терапии минимальный. Хронические гипертоники обречены пить таблетки пожизненно.
Когда заболевание переходит в тяжелую форму, может потребоваться хирургическое вмешательство. Операция показана при некоторых патологиях сосудов и сердца. Новаторской считается методика терапии стволовыми клетками при артериальной гипертензии 3 степени.
По теме:
Гипертоническая болезнь
Этиология:
- Наследственная предрасположенность. Те, чьи родственники страдали гипертонической болезнью, имеют большую предрасположенность к развитию ГБ.
Мембранный дефект — особенность строения клеточных мембран, при которой проницаемость мембраны для Na повышается вместе со скоростью выхода из клеток К и Са. В результате происходит потеря клетками К и Са, повышается чувствительность ГМК к катехоламинам, что, вместе с повышением внутриклеточного Na (делает клетку чувствительной для факторов роста) ведет к гипертрофии и пролиферации ГМК.
- Стресс. Стресс способствует активации симпатоадреналовой системы, что сопровождается увеличением АД и ЧСС. При этом парасимпатические влияния на сердце ингибируются.
- Курение. Оказывает стимулирующее влияние на симпатическую нервную систему, нарушает функцию эндотелия и активирует эндотелиальные вазоконстрикторные факторы.
- Метаболический синдром – андроидное ожирение, резистентность к инсулину, гиперинсулинемия, нарушение липидного обмена.
- Гиподинамия. Приводит к снижению адаптационных возможностей важнейших систем организма.
- Особенности питания, избыточная масса тела, высокий ИМТ.
- Повышенная чувствительность к потреблению Na. При этом отмечается задержка ионов Na в организме, что обуславливает подъем АД.
- Алкоголь. Снижает чувствительность барорецепторов аорты и синокаротидной зоны.
- Климатические факторы. В некоторых случаях АГ может развиваться у молодых людей в среднем через 5 лет их пребывания на севере.
- Пол и возраст. У женщин до 45 лет показатели АД ниже чем у мужчин. Рост показателей у женщин приходится на возраст 40-59 лет.
- Синдром обструктивного ночного апноэ.
- Некоторые производственные вредности (шум, вибрация).
Прессорные:
- Кратковременного действия (барорецепторные и хеморецепторные рефлексы, САС, реакция ЦНС на ишемию)
- Промежуточного действия (релаксация напряженных сосудов, изменения транскапиллярного обмена, РАС)
- Длительного действия (альдостероновый, вазопрессиновый, почечно-обьемный механизм)
Депрессорные:
- Простагландины
- Калликрекин-кининовая
- Эндотелиальный релаксирующий фактор (NO)
- Предсердный натрийуретический пептид
Гемодинамические факторы:
Существуют несколько патогенетических вариантов:
- Повышение МОК, не сопровождающееся адекватным снижением ОПСС и ОЦК
- Повышение ОПСС без адекватного снижения МОК и ОЦК
- Одновременное повышение МОК и ОПСС
- Увеличение ОЦК, связанное с задержкой Na и воды в организме
Нейрогенные факторы:
- Повышение ЧСС ведет к повышению МОК
- Стимуляция альфа-адренорецепторов ведет к росту ОПСС
- Вазоконстрикция увеличивает преднагрузку и МОК
Ренин-ангиотензин-альдостероновая система:
Ангиотензин 2:
- Повышает тонус ГМК сосудов
- Облегчает передачу импульса в симпатических ганглиях
- Стимулирует синтез и высвобождение альдостерона
- Стимулирует высвобождение и ингибирует обратный захват норадреналина нервными окончаниями
- Стимулирует выработку вазопрессина и простагландина Е2
- Увеличивает оцк
Эндотелиальная дисфункция:
- Нарушается сигнальная система G-белков
- Снижается секреция NO
- Увеличивается секреция активных форм кислорода
- Снижается реактивность эндотелия к NO, эндотелиальным факторам деполяризации
Как лечить гипертонию 2 степени
Подход к лечению гипертонии 2 стадии носит комплексный характер. Пациенту назначают специальные таблетки и щадящую диету. Из рациона обязательно исключаются кофе, соль, крепкий чай. Гипертоникам необходима умеренная физическая активность, например, ежедневные прогулки на свежем воздухе. Под контроль нужно взять и эмоциональное состояние
Для нормализации давления очень важно отказаться от вредных привычек
Диагностика
Перед началом лечения обязательно необходима диагностика гипертонической болезни. Врач должен определить причину сужения просвета сосудов, чтобы назначить адекватную терапию. Часто перед серьезными обследованиями пациента для окончательного клинического диагноза ему необходимо ежедневно измерять давление тонометром и записывать результаты, чтобы затем показать их специалисту. Гипертоническая болезнь на 2 стадии подтверждается на основании следующих методов диагностики:
- ЭхоКГ;
- ЭКГ;
- анализа мочи;
- анализа крови;
- ультразвукового исследования на определение заболеваний почек, печени, эндокринных желез, поджелудочной;
- исследования сосудов головного мозга;
- допплерографии.
Схемы лечения
Нельзя заниматься самолечением, ведь гипертонический криз 2 степени является переходной стадией к более сложной форме гипертензии. Такая вольность может довести пациента до инвалидности. Только врач определяет схему лечения пациента. Для каждого она будет индивидуальной. Терапия носит комплексный характер. Она предполагает применение медикаментозных препаратов, которые воздействуют сразу на несколько механизмов развития повышенного давления
Важно четко соблюдать временные показатели и принимать лекарства непрерывно
Доктор обязан учесть специфику каждого назначаемого антигипертензивного препарата, их противопоказания. Во время лечения пациент находится под пристальным мониторингом, чтобы отслеживать эффективность терапии. При расписывании самой схемы врач учитывает:
- возраст пациента;
- склонность к гиподинамии;
- нарушения эндокринной системы (сахарный диабет, лишний вес);
- сердечную недостаточность (тахикардия, аневризма аорты, стенокардия, дисфункция сердца);
- сбой работы органов-мишеней;
- уровень холестерина в крови.
Диета
Ключевым моментов лечения 2 стадии гипертонической болезни является переход на правильное питание. Особенно это касается пациентов с лишним весом. Они должны следить за:
- содержанием животных жиров в рационе;
- калорийностью питания;
- употреблением возбуждающих напитков;
- количеством соли в рационе.
Для стабилизации веса необходимо исключить из рациона вредные продукты, такие как мучное, жареное, жирное, соленое и копченое. Пищу нужно варить, тушить, запекать или обрабатывать паром. На протяжении дня должно быть 4-5 трапез. Оптимальный вариант – 3 основных приема пищи и 2 легких перекуса. Рацион рекомендуется составить из следующих продуктов:
- овощей;
- фруктов;
- постного мяса и рыбы;
- круп;
- зелени;
- молока и кисломолочных продуктов.
Во время лечения гипертонии требуется полностью отказаться от соли или максимально ограничить ее количество. Натрий вызывает задержку в организме жидкости. Это приводит к сужению сосудов, нарушению кровообращения и повышению артериального давления. Кроме того, увеличивается масса тела, появляются отеки. Полные люди чаще страдают даже не от объемов жира, а от лишней жидкости. Отказаться гипертоникам придется от солений, маринадов и консервированных продуктов.