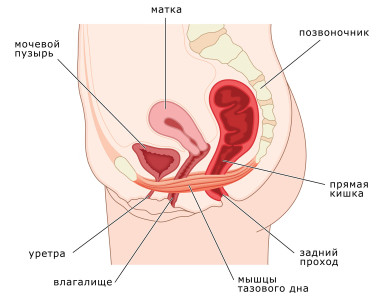
Особенности сыпи при вич у мужчин и женщин
Содержание:
Сыпь при ВИЧ-инфекции папилломавирусной природы
Вирусами папилломы человека (ВПЧ) инфицировано до 70% населения Земли. Сегодня изучено более 100 типов вирусов. У ВИЧ-инфицированных больных папилломавирусная инфекция часто является причиной сыпи на коже и слизистых оболочках.
- Неонкогенные ВПЧ вызывают развитие подошвенных и вульгарных бородавок.
- Онкогенные типы вирусов низкой степени озлокачествления являются причиной остроконечных кондилом, эндоуретральных кондилом, кондилом шейки матки, бородавчатой эпидермрмодисплазии, ларингеального папиломатоза, гигантской кондиломы Бушке—Левенштейна, верруциформной эпидермодисплазии Левандовского-Лютца.
- Онкогенные типы папилломавирусов высокой степени озлокачествления являются причиной развития плоских кондилом, дисплазии шейки матки, рака шейки матки и влагалища, наружных половых органов у мужчин и женщин, области анального отверстия.
У ВИЧ-больных частота заболеваний, вызванных ВПЧ, значительно возрастает. Их течение тяжелое и затяжное. Характерны нетипичные локализации.
Рис. 32. У ВИЧ-больных часто отмечается появление вульгарных бородавок. Они множественные, постепенно увеличиваются в размерах, процесс имеет склонность к генерализации.
Рис. 33. Бородавки у ВИЧ-больных.
Рис. 34. Остроконечные кондиломы на половых органах часто регистрируются у ВИЧ-больных и зависят от числа половых партнеров. Чем ниже иммунитет, тем больше разрастаются кондиломы, вплоть до образования обширных конгломератов.
Рис. 35. Остроконечные кондиломы в области анального отверстия и на языке — частый признак ВИЧ-инфекции. Возникают после половых сношений.
Рис. 36. На фото гигантские остроконечные кондиломы Бушке-Левенштейна. Располагается на половых органах, аноректальной и паховых областях. Часто озлокачествляются.
Рис. 37. Вирус папилломы человека является причиной дисплазии (фото слева) и рака шейки матки (фото справа). Беспорядочная половая жизнь способствует распространению инфекции. Дисплазия шейки матки в 40 — 64% случаев перерождается в раковую опухоль. Нормальная иммунная система сдерживает этот процесс на многие годы (15 — 20 лет). При слабой иммунной системы переход в раковую опухоль происходит в течение 5 — 10 лет.
Период развития СПИД-ассоциированного комплекса у мужчин и женщин
В этот период заболевания отмечаются признаки нарастающей вирусной интоксикации, развиваются заболевания, являющиеся проявлением индуцируемого ВИЧ-инфекцией вторичного иммунодефицита — СПИД-ассоциированный комплекс. Эта фаза соответствует IIIБ стадии ВИЧ-инфекции по В. И. Покровскому и является промежуточной.
Лабораторные показатели. В этот период снижается уровень CD4 — лимфоцитов от 500 до 200 в 1 мкл, снижается коэффициент CD4/СD8 и показатели реакции бласттрансформации. Нарастает лейкопения, тромбоцитопения, анемия. Продолжает расти уровень циркулирующих в крови иммунных комплексов.
Лихорадка. Лихорадка имеет длительное (более 1-го месяца) течение, диарея более упорная, профузные ночные поты, потеря веса больного составляет более 10%, симптомы интоксикации более выражены, увеличение лимфатических узлов носит генерализованный характер, появляются симптомы поражения нервной системы (периферическая нейропатия) и внутренних органов (поражение почек с развивающейся почечной недостаточностью и высокой протеинурией).
Инфекционные заболевания. Инфекционные заболевания у мужчин и женщин носят распространенный характер, имеют затяжное рецидивирующее течение и проявляют устойчивость к проводимой терапии. Их называют СПИД-ассоциированными заболеваниями. Они являются проявлением ВИЧ-индуцированного вторичного иммунодефицита:
- вирусные заболевания: развивается простой герпес, опоясывающий лишай и лейкоплакия (вирус герпеса), дисплазия шейки матки, остроконечные кондиломы половых органов у мужчин и женщин (вирус папилломы человека);
- грибковые заболевания: оральный и вагинальный кандидоз;
- паразитарные заболевания: токсоплазмоз;
- бактериальные инфекции: рецидивирующие ОРЗ, фарингиты, бронхиты, синуситы и пневмонии, причиной которых являются стрептококки, микоплазма pneumoniae, H. influenzae, Moraxella catarrhalis. У некоторых больных развивается туберкулез;
- онкопатология: саркома Капоши в локализованной форме.
Рис. 9. Герпетическая инфекция имеет затяжное течение и распространенный характер. Большие герпетические язвы и герпетические кератиты, которые, заканчиваются слепотой), свидетельствуют о резком угнетении иммунной системы и часто являются признаками СПИДа как у мужчин, так и у женщин.
Рис. 10. Рецидивирующий герпес кожи лица у больных СПИДом мужчины и женщины.
Рис. 11. Опоясывающий лишай у СПИД-больных носит распространенный характер, имеет затяжное рецидивирующее течение и проявляет устойчивость к проводимой терапии.
Рис. 12. На фото редкие формы опоясывающего лишая — генитальный герпес. Часто является признаком развивающегося синдрома иммунодефицита.
Рис. 13. Тяжелая форма кандидоза полости рта. Заболевание развивается на фоне резко сниженного иммунитета. Часто является признаком СПИДа.
Рис. 14. Тяжелая форма генитального кандидоза у женщин. Заболевание часто развивается при СПИДе.
Рис. 15. Кандидоз пищевода является СПИД-маркерным заболеванием.
Рис. 16. «Волосатая лейкоплакия» встречается, в основном, у больных СПИДом. Ее причиной является вирус герпеса 4 типа (Эпштейна-Барр).
Рис. 17. Признак СПИДа у мужчин — остроконечные кондиломы. Причина — вирус папилломы человека 6 и 11 типов.
Рис. 18. Остроконечные кондиломы — признак СПИДа у женщин.
Рис. 19. Остроконечные кондиломы аногенитальной области часто регистрируются при СПИДе. Относятся к группе сексуально-трансмиссивных инфекций. Чем больше половых партнеров, тем выше риск развития заболевания. При низком иммунитете кондиломы разрастаются до огромных размеров и образуют конгломераты.
Рис. 20. Дисплазия шейки матки является частым признаком развивающегося синдрома иммунодефицита. Ее причиной является вирус папилломы человека. Способствует распространению инфекции беспорядочная половая жизнь. Более чем в половине случаев отмечается раковое перерождение. У больных СПИДом женщин это происходит в течение 5 — 10 лет. При нормальной иммунной системе — в течение 15 — 20 лет.
Рис. 21. Саркома Капоши является СПИД-маркерным заболеванием. На ранней стадии СПИДа заболевание носит локализованный характер.
Прогноз
Инфицированная женщина может прожить более 20 лет с вирусом иммунодефицита. Сроки у каждой дамы индивидуальные. Специалисты стараются помочь на любом этапе развития болезни. Они помогают определить, через какое время проявляется ВИЧ.
Между первой и пятой стадией есть множество вариантов развития разных вторичных заболеваний. Они способны протекать бессимптомно или задержаться на одном этапе. Долгое время врачи диагностируют это заболевание, которое всё равно убивает свое носителя.
Протекание вируса зависит от иммунитета организма. Врачи лишь помогают замедлить процесс развития болезни.
Характеристики 4 стадии заболевания ВИЧ
Реакция каждого организма на проникновение вируса индивидуальна. Стадия вторичных заболеваний, протекающая четвертой по счету, может возникнуть как через несколько лет после первичных проявлений, так и через пару месяцев от начала клинических симптомов. Зависит это от внутренних резервов организма человека, которые предопределяют длительность латентной (или бессимптомной) фазы – третьей стадии.
Основным лабораторным признаком 4 фазы прогрессирования ВИЧ-инфекции, то есть стремительного перехода к стойкому иммунодефициту, является значительное снижение уровня клеток CD4 в крови инфицированного человека.
Клинически 4 стадия характеризуется следующими проявлениями:
- кахексия – снижение массы тела не менее 10% от исходного веса;
- поражения легких: туберкулез, пневмоцистная пневмония, криптококкоз;
- повторные или стойкие лихорадочные состояния с температурой 37,5°С в течение месяца;
- диарея, длящаяся более месяца и сопровождающая криптоспоридиоз;
- вирусные или бактериальные поражения кожи и слизистых оболочек: герпес, микозы, цитомегаловирусная инфекция, сальмонеллезная септицемия;
- кандидоз различных внутренних органов: легких, глотки, пищевода, трахеи, бронхов;
- онкологические заболевания, среди которых особое место занимает саркома Капоши;
- заболевания, связанные с персистированием в организме вируса герпеса: опоясывающий лишай в локализованной или генерализованной форме;
- увеличение в размерах лимфопролиферативных органов: селезенки и лимфатических узлов; энцефалопатия;
- снижение функциональных возможностей до 4 уровня: больной проводит в постели более половины своего дневного времени.
Согласно классификации В. И. Покровского, существует 3 фазы четвертой стадии ВИЧ, предшествующей возникновению СПИДа (синдрома приобретенного иммунодефицита) – а, б и в. Такое разделение основано на различиях клинических проявлений заболевания, а также на различном уровне клеток CD4. Рассмотрим характеристики каждой фазы.
Стадия 4а
На этом этапе уровень клеток CD4 не опускается ниже показателя 500 кл/мм3. 4а фаза наступает примерно через 8-10 лет от момента заражения. Болезнь в этой фазе еще легко поддается медикаментозной коррекции противовирусными препаратами.
Для ВИЧ-инфекции в стадии 4а характерны различные сопутствующие инфекции:
При этом происходит поражение слизистых оболочек рта и кожи, органов мочеполовой системы и дыхательных путей.
Для четвертой фазы А иногда характерно возникновение периода ремиссии – отсутствие перехода в иммунный дефицит. Этот процесс может наступить спонтанно и замедлить развитие заболевания на долгие годы.
Стадия 4б
При развитии этой фазы заболевания уровень клеток CD4 начинает снижаться, но не переходит порога в 200 клеток на мм3. Наступление 4б периода происходит примерно через 9-12 лет после попадания вируса иммунодефицита в тело человека.
Если у пациента диагностирована 4б фаза ВИЧ, это значит, что болезнь прогрессирует, снижаются адаптационные способности организма. На этом этапе обычно сильно снижается работоспособность больного, и он вынужден переходить на легкий труд и получать инвалидность.
Стадия 4в
Этот период характеризуется снижением концентрации CD4 в крови человека ниже 200 клеток на мм3. Развивается фаза 4в через 15 лет после заражения. Нередко люди даже не доживают до нее. Связано это не с самим распространением вируса в организме, а с интенсивным развитием оппортунистических заболеваний – генерализованных вирусных, грибковых, бактериальных или протозойных инфекций.
Наступление этой фазы заболевания свидетельствует о том, что вирус иммунодефицита приспособился к воздействию на него лекарственных средств, применяемых для лечения. Поэтому, чтобы замедлить переход 4в стадии ВИЧ-инфекции в СПИД, необходимо произвести смену медицинских препаратов.
Лечение сыпи при вирусе иммунодефицита человека
Терапия кожных раздражений затруднена, так как многие препараты для лечения сыпи вступают в лекарственное взаимодействие с антиретровирусными препаратами, назначаемыми при ВИЧ.
При иммунодефиците полностью вылечить кожную сыпь невозможно, терапия направлена на уменьшение симптомов и увеличение периода ремиссии.
Тербинафин — мазь от грибка
Для лечения сыпи применяют:
- противогрибковые таблетки и мази (Тербинафин, Флуконазол, Гризеофульвин);
- противовирусные препараты (Ганцикловир, Ацикловир, Фоскарнет);
- глюкокортикостероидные мази (Элоком, Триакорт, Дермовейт);
- антигистаминные таблетки (Телфаст, Фексадин, Эриус);
- противопсориатические препараты (Ацитретин, Неотигазон);
- противопаразитарные мази (Кротамитон, Спрегаль);
- антибиотики для борьбы с ЗППП (Цефтриаксон, Офлоксацин);
- дерматопротекторные увлажняющие мази (Радевит, Линин, Альгимаф).
Офлоксацин — препарат при ВИЧ
Выбор и комбинация препаратов зависит от состояния иммунной системы заболевшего, тяжести раздражений и причины появления высыпаний.
При папулёзных высыпаниях и псориазе применяют светолечение УФ-лучами. При ВИЧ инфекции наиболее эффективны лучи длиной 311 нм.
Не пренебрегайте лечением кожных болезней при ВИЧ – без должной терапии количество высыпаний увеличивается, и они принимают характер, при котором уменьшить интенсивность раздражений будет невозможно.
При первых симптомах сыпи обращайтесь к врачу — только так вы обезопасите себя от прогрессирующей инфекции
Догоспитальная диагностика ВИЧ представляет сложности, мало кто из больных людей обращает внимание на первые признаки заболевания, и часто начальные проявления ВИЧ путают с гриппом или мононуклеозом. Невнимательное отношение к симптомам и запоздалое обращение в медучреждение делает лечение ВИЧ и сопровождающих его болезней малоэффективным, что может привести к скорой смерти заболевшего
🔊 Прослушать пост
СПИД — последняя стадия ВИЧ-инфекции, после которой следует неизбежная мучительная смерть. Её сценарий может быть разным, это зависит от того, где оказалось слабое место в организме, человек начинает болеть болезнями, которые обычно поражают лиц с дефицитом иммунной системы.
В бессимптомную стадию ВИЧ-инфицированный чувствует себя как без ВИЧ, как будто ВИЧа у него нет, не испытывает никаких симптомов ВИЧ-инфекции, но в это время ВИЧ активно размножается и этот человек очень опасен для половых, наркотических, медицинских контактных.
Еще интересней:
Фото больных в поздних стадиях ВИЧ-инфекции, последней стадии СПИДа
В поздних стадиях человек начинает болеть оппортунистическими инфекциями с которыми ранее он прекрасно жил, его организм с ними дружил и он ничего плохо не чувствовал. В поздних стадиях ВИЧ-инфекции эти друзья становятся заклятыми врагами.
Видео. Как выглядит больной СПИДом.
Инкубационный период ВИЧ
Для ВИЧ-инфекции, как и для любого инфекционного заболевания, характерно наличие инкубационного периода, длительность которого зависит от состояния иммунитета человека, его возраста и образа жизни.
Как правило, с момента инфицирования до обнаружения антител в организме инфицированного проходит от одного до трех месяцев.
С точностью можно говорить об отсутствии инфицирования только спустя год.
В редких случаях продолжительность инкубационного периода может укорачиваться до одной недели.
Путь заражения, пол человека не оказывают влияния на длительность инкубационного периода.
Все зависит от состояния его здоровья инфицированного.
Проведение экспресс диагностики на этом этапе не даст положительных результатов.
На время проявления первых симптомов может влиять тип вируса.
При ВИЧ-1 продолжительность периода инкубации короче, чем при ВИЧ-2.
Особенностью инкубационного периода при ВИЧ-инфекции является то, что по его окончании не всегда могут проявляться признаки болезни, хотя вирус отличается высокой активностью.
Так проявляется латентная фаза и больной представляет опасность для окружающих его людей.
Продолжаться такое состояние может до десяти лет.
Сокращение инкубационного периода может быть связано со следующими состояниями:
- новорожденные и дети в возрасте до одного года
- пожилой возраст
- люди, страдающие хроническими инфекциями
- наркоманы
У новорожденных длительность периода инкубации зависит от того, в какой момент он стал инфицированным.
Если заражение произошло в период внутриутробного развития младенца, то наличие антител в его организме уже можно выявить сразу же после рождения.
При заражении ребенка при проведении гемотрансфузии период инкубации будет таким же коротким, как и в предыдущем случае.
- Быстрое нарастание симптоматики объясняется ускоренными обменными процессами в организме новорожденного.
- При наркомании также ускоряется обмен веществ за счет влияния стимуляторов, а они оказывают влияние на рост Т-клеток. В результате инкубационный период укорачивается до недели и к 14 дню уже проявляются признаки острого течения болезни.
- В пожилом возрасте снижаются защитные силы организма в связи со слабостью иммунной системы.
- В случае хронического инфицирования происходит постоянная выработка антител организмом, что активизирует Т-лимфоциты.
Период инкубации при ВИЧ-инфицировании совпадает с периодом от момента инфицирования до проявления первых симптомом, т.е. с первой стадией заболевания.
В этот период он активно размножается, но выработка антител на данном этапе еще не происходит. Поэтому на данном этапе их обнаружить не удается.
По окончании инкубационного периода начинается выработка антител и проявляются начальные симптомы.
Первичные проявления
Их наличие и интенсивность зависят от состояния иммунитета заразившегося. Если его здоровье уже подорвано тяжёлыми бытовыми условиями проживания, курением, часто переживаемыми острыми заболеваниями (либо наличием хронических), попавшие в организм вирусы приведут к картине острой инфекции.
При нескомпрометированном же здоровье (с безупречностью супружеских отношений – за исключением единственной случайной любовной интрижки во время командировки) самочувствие долгое время остаётся не внушающим никаких опасений – тогда принято говорить о бессимптомном ВИЧ-носительстве.
Бессимптомное носительство
Этап, отличающийся отсутствием признаков заболевания. Хотя процесс репликации вируса уже запущен, уровень сероконверсии (производства антител-детекторов ВИЧ) ещё недостаточен для диагностики заболевания.
В периоде инкубации факт носительства вируса не может быть подтверждён анализом крови в срок от первых 3-4 недель хотя он не только наличествует в организме, но и может активно передаваться здоровым. Увы, но тест становится достоверным лишь по прошествии не менее месяца от предполагаемого времени заражения.
Предположить наличие инфекции на этом этапе можно, основываясь исключительно на данных эпидемиологического анамнеза и путём лабораторных исследований (поиска в крови испытуемого как самого вируса иммунного дефицита человека, так и его антигенов – РНК ВИЧ).
Видео от эксперта:
Острая инфекция
Она включает в себя следующую за инкубационным периодом фазу острых ранних (но не отличающихся какой-либо специфичностью) проявлений инфицированности.
Симптомы на ранних стадиях у девушек несколько отличаются от признаков, обнаруживаемых у мужчин. Так, помимо свойственных обоим полам симптомов, женщины отмечают появление влагалищных «стекловидных» (бесцветных) выделений, расстройства месячных на фоне общего упадка сил и избыточной раздражительности, когда разобраться, отчего вдруг наступило увеличение паховых лимфоузлов, уже нет ни сил, ни желания.
Общими же для тех и других служит наличие:
- общетоксических проявлений (болей головных, суставных, ломоты в теле, повышенной температуры – не более 38ºC от 2 до 3 суток);
- увеличения лимфатических узлов.
Но даже эти признаки могут возникнуть не всегда.
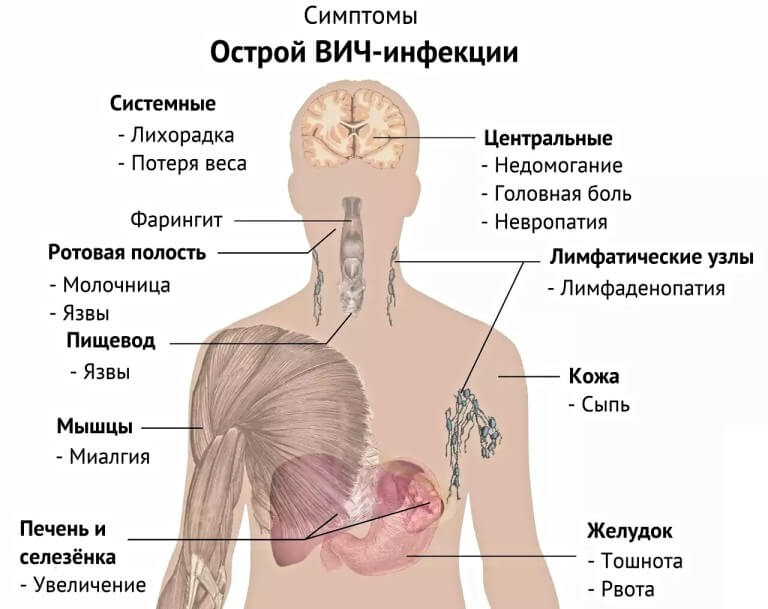
Фаза острой инфекции (вторая после инкубационной, имеющая срок приблизительно в 1 год) имеет 3 варианта:
- в первом симптоматика отсутствует, но носительство уже определимо тестами, ибо производство антител уже началось;
- во втором (собственно остром варианте) наличествуют чисто вирусные симптомы без присоединения признаков вторичных заболеваний;
- в третьем на начальные проявления наслаиваются признаки вторичной патологии.
Второй вариант наиболее показателен, ибо характеризуется:
- лихорадкой (гипертермией);
- лимфаденитом (увеличением размеров лимфоузлов);
- изменениями во рту, горле (признаками стоматита, фарингита);
- кожными высыпаниями (наличием прыщей, пятен, сыпи папулёзной, петехиальной, уртикарной – волдырной);
- поносами (диареей);
- увеличением размеров селезёнки, печени;
- изменением состава крови (появлением мононуклеаров – лимфоцитов особого, широкоплазменного строения).
Третий вариант (с присоединением вторичных заболеваний) характеризуется развитием:
- различных ангин;
- пневмоний (пневмоцистной либо бактериальной этиологии);
- кандидоза – молочницы (доводящей повреждения языка и других отделов ротовой полости до стадии язв);
- герпетических поражений.

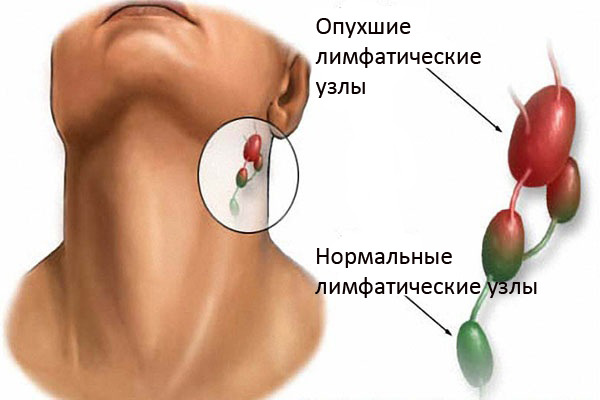
Генерализованная лимфаденопатия
Под специфическими генерализованными лимфаденопатиями подразумеваются случаи одновременного увеличения различных групп лимфатических узлов.
Вслед за бурной острой стадией болезнь словно бы «уходит в тень», практически никак себя не проявляя. На «поверхности» процесса медленного нарастания иммунодефицита остаётся фактически единственный симптом в лице незначительного немотивированного увеличения (припухания) лимфоузлов (не менее двух) сразу из нескольких регионов (не менее двух, без учёта обязательно вовлечённых паховых) с продолжением процесса не менее, чем 3 месяца.
Сами узлы безболезненны, имеют эластичную консистенцию, без спайки с соседними тканями и неизменённой кожей поверх них. Продолжительность латентного периода способна вариировать от 2 либо 3 лет – до 20 или ещё более того (средний срок – около 6 или 7 лет) с постепенной убылью содержания в крови СD4-лимфоцитов.
Лечение СПИДа
Лечение СПИДа схоже с лечением ВИЧ-инфекции. Основным методом, который уже не одно десятилетие применяется является высокоактивная антиретровирусная терапия (ВААРТ). Название обусловлено тем, что ВИЧ относится к ретровирусам. Синоним – АРТ (антиретровирусная терапия).
Суть ВААРТ заключается в лечении оппортунистических заболеваний и поднятии числа иммунных клеток CD4, тем самым восстановив нормальную реактивность иммунитета.
При ВААРТ человек может достигнуть нулевой нагрузки вирусной инфекции на организм, из-за чего носитель может вести нормальный образ жизни, не заражая окружающих людей, даже при незащищенном половом акте. Терапия также помогает зачать и родить полностью здорового ребенка, с отрицательным ВИЧ-статусом.
Из особенностей АРТ можно выделить отсутствие особых побочных эффектов от приема лекарственных препаратов. Однако, за счет высокой мутагенности, иногда бывают сложности с правильным подбором лекарств. В связи с этим, для достижения цели назначается комбинация 2-4 препаратов, подавляющих репликацию ВИЧ.
Лекарственные препараты для лечения ВИЧ-инфекции/СПИДа
Режим приема лекарственных препаратов должен соблюдаться в строгой четкости – в одно время, без пропусков, уменьшения/увеличения дозы. Иначе у ВИЧ появится шанс выработать резистентность (устойчивость) и усложнить дальнейший подбор лекарственных препаратов.
Нуклеозидные ингибиторы обратной транскриптазы – лекарство подавляет фермента вируса, который отвечает за формирование ДНК ВИЧ. Основные побочные эффекты – лактацидоз, панкреатит, нейропатии. Выводится через почки.
К препаратам относятся — аналог гуанозина — абакавир («Зиаген»), аналог тимидина – зидовудин («Зидовирин», «Тимазид») и ставудин («Актастав», «Ставудин»), аналоги цитидина – ламивудин («Виролам», «Гептавир-150») и эмтрицитабин («Эмтрива»), а также аналоги нуклеотидов — фосфазид («Никавир») и тенофовир («Виреад», «Тенвир»).
Популярными являются комбинации вышеперечисленных лекарств — Абакавир + Ламивудин (Кивекса, Эпзиком), Фосфазид + Ламивудин (Фосфаладин), Зидовудин + Ламивудин (Комбивир, Зилакомб), Зидовудин + Ламивудин + Абакавир (Тризивир).
Комбинировать препараты стоит из разных групп (аналогов), например, зидовудин и ставудин выполняют одну и ту же функцию, поэтому, если их совместить, просто повысится нагрузка на организм, но не эффективность.
Ненуклеозидные ингибиторы обратной транскриптазы – делавирдин («Рескриптор»), невирапин («Вирамун»), рилпивирин («Эдюрант»), эфавиренз («Регаст», «Стокрин», «Сустива»), этравирин («Интеленс»), Элсульфавирин («Элпида»).
Ингибиторы протеазы – лекарство блокирует ретропепсин (фермент протеазы ВИЧ), участвующий в расщеплении Gag-Pol (белок) на отдельные белки, из которых в дальнейшем формируются белки вириона вирусной инфекции.
К препаратам относятся – ампренавир («Агенераза»), атазанавир («Реатаз»), дарунавир («Презиста»), индинавир («Криксиван»), ритонавир («Ритонавир», «Норвир»), типранавир («Аптивус»), фосампренавир («Лексива», «Телзир»).
Популярным комбинированным лекарством является лопинавир + ритонавир («Калетра»).
Ингибиторы интегразы – лекарства из этой группы блокируют фермент вирусной инфекции, который участвует в процессе интеграции ее ДНК в геном здоровой клетки с дальнейшим образованием провируса.
К препаратам относятся – долутегравир («Тивикай», «Триумек»), ралтегравир («Исентресс»), элвитегравир («Витекта», «Стрибилда»).
Ингибиторы рецепторов – лекарства из этой группы, воздействуя на корецепторы клетки CXCR4 и CCR5, предотвращает проникновение в нее вирусной инфекции.
К препаратам относятся – маравирок («Целзентри»).
Ингибиторы фузии (ингибиторы слияния) – лекарства из этой группы являются последним оборонительным рубежом, на котором блокируется проникновение ВИЧ в клетку-мишень.
К препаратам относятся – энфувиртид («Фузеон»).
Среди побочных эффектов от высокоактивной антиретровирусной терапии выделяют – анемии, панкреатит, цирроз печени, лактатацидоз, эпидермальный некролиз, сыпь, расстройства ЖКТ, почечнокаменная болезнь (ПКБ), нейтропения, периферическая нефропатия, нарушение усвоения инсулина, липодистрофия (целлюлит), гиперлипидемия, синдром Стивенса-Джонсона, синдром Фанкони и прочие заболевания, несущие угрозу жизни.
ВААРТ при беременности
Согласно статистическим данным, собранных за 1990—2000 гг, беременные с положительным ВИЧ-статусом при отсутствии АРВ родили инфицированных детей в 20% случаев, применяющих в терапии одного только зидовудина («Зидовирин») – 10,4%, а при комплексной ВААРТ – всего 1,2%2.